Жидкость в легких и отек мозга
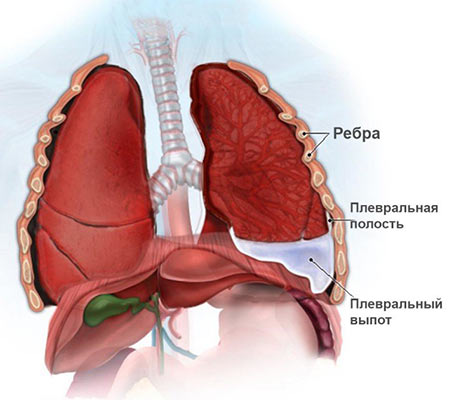
Отек легких – это острое заболевание, характеризующееся выделением жидкой части крови из сосудистого русла сначала в интерстициальную ткань, а затем в альвеолы с последующим нарушением вентиляции и дыхательной функции.
Появление жидкости в легких – самое серьезное и опасное осложнение пневмонии, особенно у пожилых людей. По разным данным, частота осложнений отека легких составляет 0,3-1%. Такое небольшое количество связано с развитием медицины (раннее выявление заболеваний, лечение на высоком уровне).
Этиология
Речь идет об отеке легких как об осложнении пневмонии, поэтому причиной его развития является пневмония. Однако не у всех пациентов с пневмонией развивается отек легких. Это связано с факторами, способствующими ухудшению течения болезни и развитию осложнений. К таким факторам относятся:
- несвоевременное обращение за медицинской помощью;
- длительные ингаляции чистым (100%) кислородом;
- Проникающее ранение груди (травматическая пневмония);
- профессиональные заболевания легких;
- общее переохлаждение;
- Вредные привычки (курение, токсикомания);
- Аспирация содержимого носоглотки или рвоты;
- наличие злокачественных опухолей;
- острые и хронические заболевания (особенно сердца и легких);
- аллергические реакции;
- Шок, сепсис, ДВС-синдром (диссеминированное внутрисосудистое свертывание);
- Переливание крови;
- легочная эмболия;
- ожоговая болезнь.
У беременных отек легких развивается на фоне эклампсии, вызванной гормональными сбоями.
Выше перечислено большое количество причин отека легких, но наиболее частой из них является несвоевременная медицинская помощь.
Причины
В развитии отека легких можно выделить две стадии:
1) интерстициальный отек легких (сердечная астма).
Первый этап начинается с повреждения везикулярно-капиллярной мембраны. Нарушается его барьерная функция и увеличивается проницаемость. В то же время в ответ на повреждение высвобождается большое количество медиаторов воспаления (интерлейкины, TNF, простагландины и др.) И активируется система свертывания (тромбоциты, фибрин). Высвобождение медиаторов способствует еще большей проницаемости легочных сосудов и подавлению защитного механизма «гипоксической вазоконстрикции». Все это приводит к попаданию жидкой части крови в легочный интерстиций.
2) альвеолярный отек легких
Вместе с воспалительными факторами активируется иммунная система (комплемент, нейтрофилы, макрофаги), что приводит к разрушению альвеол и проникновению жидкости в альвеолярную полость. Наряду с плазмой белки (альбумин, глобулины) покидают кровь через расширенные поры в сосудах, что приводит к повышению онкотического давления в интерстициальном пространстве легких и снижению крови. Секреция альвеолярной жидкости и разрушение альвеол повреждают сурфактант и теряют способность синтезировать его.
Недостаток сурфактанта приводит к слипанию альвеол и образованию ателектазов. В других случаях пузырьковый воздух смешивается с экссудатом и образует пену. В любом случае все эти процессы способствуют развитию острой дыхательной недостаточности.
Гипоксия в органах и тканях, вызванная отключением некоторых альвеол от дыхания, вызывает адаптационные реакции (тахикардию, тахипноэ). Это приводит к увеличению давления в правой части сердца и еще большему количеству жидкости, попадающей в легкие (порочный круг).
Клиническая картина
Отек легких – острое состояние, которое развивается в течение первых 12-24 часов (реже 1-2 часов или 2-3 дней). Основные симптомы заболевания: выраженная одышка, гипоксия, признаки инфильтратов на рентгенограммах, снижение артериального давления.
Все эти симптомы появляются в самом начале болезни и систематически прогрессируют по мере ее развития. В стадии интерстициального отека состояние пациента тяжелое или среднетяжелое. На этом этапе наблюдаются приступы сердечной астмы,которые характеризуются:
- сильно выраженная одышка, вплоть до удушья;
- кашель;
- Бледная и синюшная кожа;
- Озноб кожи и появление холодного пота;
- вовлечение в акт дыхания вспомогательных мышц;
- тахипноэ 40-60 в минуту;
- тахикардия 120-200 в минуту;
- повышенное артериальное давление;
- бич тяжелого дыхания (стридоротический), слышимый без фонендоскопа
- при аускультации слышны сухие свистящие хрипы.
Приступ обычно возникает ночью или рано утром. Больной беспокоен и спешит найти удобное положение. Он принимает принудительное положение «ортопноэ», так как это способствует вовлечению вспомогательных мышц в дыхание и, таким образом, снимает одышку. Приступ также может возникать в течение дня и быть вызван физическими упражнениями, эмоциональными расстройствами, резкими перепадами температуры, изменением положения тела и т. Д.
Во время фазы отека легких (отека легких) состояние пациента всегда очень тяжелое. На этом этапе развивается острая дыхательная недостаточность, которая проявляется следующими симптомами:
- удушье;
- цианоз всего тела;
- набухание яремных вен;
- отек лица;
- Артериальное давление низкое;
- пульс нитевидный;
- ненормальное дыхание (Чейна-Стокса);
- дыхание пациента слышно даже на расстоянии (клаустрофобия);
- При аускультации выслушиваются влажные хрипы;
- Кашель сопровождается алой пеной;
- пациент находится в положении вынужденного «ортопноэ» или в положении лежа на спине с поднятой головой. Он вялый, сознание спутано или отсутствует до состояния комы.
Исход и лечение воспаления легких
Поскольку состояние острое и опасное для жизни, оно требует срочного лечения. Лечение должно включать несколько основных этапов:
- Воздействие на причину процесса (лечение пневмонии и устранение факторов риска);
- Адекватная кислородная терапия;
- инфузионная терапия;
- терапия постгипоксических изменений тканей и органов;
- профилактика вторичного заражения.
Лечение пневмонии проводится по стандартам с применением антибиотиков и других классов препаратов (подробнее в другой статье).
Очень важно поддерживать необходимый уровень кислорода в крови (SaO2 не менее 90%). Для этого используют ингаляцию увлажненным кислородом высокой концентрации (2-6 л / мин). Это способствует правильному газообмену и устранению гипоксии. Кроме того, ингаляционно вводят следующие препараты:
- Бронходилататоры (бета-адреномиметики, метилксантины, глюкокортикостероиды) – расширяют бронхи, облегчая отхаркивание и вентиляцию;
- пеногасители (этиловый спирт, антивспениватель) – разбивают пену и освобождают альвеолы;
- наркотические анальгетики (фентанил) – для снятия боли, интубации.
Инфузионная терапия необходима для уравновешивания кислотно-щелочного состояния крови, уравновешивания гидростатического и онкотического давления плазмы и тканей, а также для удаления излишков жидкости из организма. С этой целью внутривенно вводят следующие группы препаратов:
- растворы разной осмолярности – для восстановления pH крови;
- диуретики (фуросемид, маннитол) – выводят жидкость из тканей, а затем из организма;
- вазодилататоры (нитраты, блокаторы ганглиев) – усиливают приток крови к органам и тканям;
- Наркотические обезболивающие (морфин) – снижают нагрузку на сердце натощак и преднагрузку;
- Инотропы (дофамин) – стабилизируют работу сердца;
- препараты для инфузионного питания – при невозможности энтерального питания.
Пищевая поддержка также способствует более быстрой регенерации органов после гипоксии. Нозокомиальные инфекции предотвращаются с помощью антибиотиков.
Прогноз при отеке легких плохой. Все зависит от вашего здоровья, продолжительности лечения и многих других факторов. Смертность 20-50%.
Источник
У онкологического больного появилась жидкость в легких – что это означает? Насколько это опасно? Как лечить это состояние?
«Жидкость в легких» – не совсем медицинский термин. Когда произносят это словосочетание, обычно имеют в виду одно из двух состояний:
- Отек легкого. Легочная ткань состоит из многочисленных мельчайших мешочков с тонкой стенкой – альвеол. Именно через них происходит насыщение крови кислородом и выделение углекислого газа в воздух. Если в них скапливается жидкость, такое состояние называют отеком легкого.
- Экссудативный плеврит. При этом жидкость скапливается между листками плевры – тонкой пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри стенки грудной полости.
В этой статье мы поговорим о «жидкости в легких», которая вызвана отеком легкого.

Причины появления жидкости в легком
Отек легкого может возникать не только при онкологических заболеваниях. Все причины этого состояния делят на две большие группы:
- Кардиогенные – связанные с нарушением работы сердца.
- Некардиогенные – связанные с другими патологическими процессами в организме, например, с увеличением проницаемости легочных капилляров.
Подробнее о возможных причинах отёка:
- Онкологические заболевания внутренних органов
- Различные болезни, вызывающие сепсис, пневмонию, застои кровообращения
- Передозировка ряда лекарств, а также наркотических средств
- Воздействие радиации на ткани лёгких
- Болезни сердца в стадии декомпенсации
- Тромбоэмболия сосудов и капилляров лёгких
При онкологических заболеваниях встречаются как кардиогенные, так и некардиогенные причины.
Народные средства
Существует множество «народных» способов лечения отёка лёгкого. Среди рецептов, которые должны способствовать снятию отёка, наиболее часто встречаются составы на основе следующих растений:
- Вишня
- Лен
- Корень солодки
- Плоды можжевельника
- Корень любистка
- Корень стальника
- Зверобой
- Плоды шиповника
- Листья крапивы
- Листы подорожника
- Лист толокнянки
Эти и некоторые другие растения в различных пропорциях предлагается заварить, запарить или настоять. Такой раствор должен помочь в лечении патологии.
Некоторые вещества, содержащиеся в этих растениях, действительно могут способствовать облегчению симптомов, однако, в качестве основного лечения, малоэффективны.
Жидкость в легких при онкологии
У онкологических больных отек легкого нередко возникает в качестве осложнения химиотерапии.
Некоторые противоопухолевые препараты (антрациклины, циклофосфамид) и высокодозная лучевая терапия вызывают поражение сердечной мышцы – кардиомиопатию. При этом мышцы желудочков сердца слабеют и не могут адекватно справляться со своими функциями, развивается сердечная недостаточность, которая приводит к отеку легкого. Часто симптомы нарастают постепенно.
Острый некардиогенный отек легких может развиваться при лечении интерлейкином-2, митомицином, винбластином. У пациентов, которые получают химиотерапию, снижен иммунитет и повышен риск инфекций, при которых может развиваться острый респираторный дистресс-синдром – состояние, при котором в легких развивается воспаление, и они заполняются жидкостью. При лечении третионином возможен синдром системной капиллярной утечки, редкое состояние, при котором жидкость скапливается в легких и других органах.
Больные, у которых проводилась лучевая терапия в области грудной клетки, имеют повышенный риск поражения венечных артерий и сердечных клапанов. При этом нарушается работа сердца и развивается сердечная недостаточность.
Кардиогенный отек легких может быть вызван и самой опухолью при развитии сердечной недостаточности в результате следующих состояний:
- Поражение метастазами лимфоузлов в грудной клетке и сдавление сердца.
- Метастазы опухолей в сердечной сорочке – перикарде.
- Синдром верхней полой вены, когда нарушается возврат крови к сердцу от верхней части тела в результате перекрытия просвета вены опухолью и тромбами.
Иногда рак ни при чем: просто он сочетается с тяжелым сердечно-сосудистым заболеванием, которое приводит к сердечной недостаточности и скоплению жидкости в легких.
Какими симптомами проявляется отек легких?
Жидкость в легких может накапливаться быстро или постепенно. В зависимости от этого, различают острый и хронический отек легких. Их симптомы различаются:
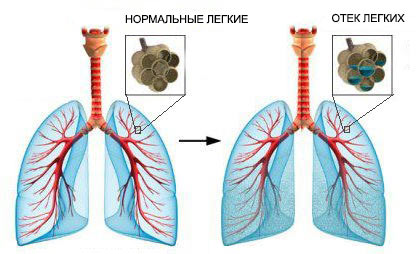
Острый отек легких | Хронический отек легких |
|
|
Чем опасна жидкость в легких и какие осложнения возможны?
Острый и запущенный хронический отек легких представляет опасность для жизни. Легкие перестают справляться со своей функцией, в тканях нарастает кислородное голодание.
Отсутствие адекватного лечения может грозить рядом осложнений, которые могут угрожать жизненно важным системам организма:
- Развитие молниеносного отёка – опаснейшее состояние, способное вызвать смерть в течение нескольких минут
- Обструкция дыхательных путей в следствие образования большого количества пены
- Затруднённое и угнетённое дыхание
- Тахиаритмия и асистолия – экстремальное увеличение частоты сердечных сокращений
- Дестабилизация артериального давления
Если принять своевременные лечебные меры, многие из этих осложнений поддаются лечению.
Как лечить больного, у которого жидкость в легких?
Первая мера помощи при остром отеке легких – подача кислорода через маску. Это помогает уменьшить симптомы. Иногда показана искусственная вентиляция легких. Для того чтобы вывести из организма лишнюю жидкость, назначают фуросемид (лазикс). Уменьшить одышку и тревогу помогает морфин и другие препараты. Вазодилятаторы (например, натрия нитропруссид) расширяют сосуды и уменьшают нагрузку на сердце.
Если у пациента с отеком легкого повышено артериальное давление, назначают препараты, которые помогают его сбить, если снижено – его стараются повысить.
Проводят лечение состояния, из-за которого в легких скапливается жидкость. Если причиной стали побочные эффекты химиотерапии, врач может отменить препараты, заменить их на другие.
Прогнозы
Последствия плеврита находятся в прямой зависимости от основного диагноза. Как правило, патологическое образование жидкости в плевре свидетельствуют о терминальных стадиях онкологического процесса. Прогноз для пациента, у которого в плевральной полости скапливается жидкость при таком диагнозе неблагоприятный. Само же нахождение жидкости в плевре не представляет собой опасности для жизни. Однако её наличие – это повод для тщательного контроля здоровья пациента.
Профилактика
Профилактика накопления жидкости в плевре при онкологии заключается в мерах, направленных на устранение заболевания, способного его спровоцировать. Жидкость в легких при раке может накапливаться при таких диагнозах как туберкулез легких, другие легочные заболевания нетуберкулезного происхождения (пневмония), ревматизм. Другие меры по его предотвращению связаны с общими рекомендациями для оздоровления организма: сбалансированная диета, регулярные физические упражнения, закаливание, соблюдение режима сна и отказ от вредных привычек, способных снизить иммунитет.
Источник
Отек головного мозга – стремительно развивающееся накопление жидкости в церебральных тканях, без оказания адекватной медицинской помощи приводящее к смертельному исходу. Основу клинической картины составляет постепенно или быстро нарастающее ухудшение состояния больного и углубление расстройств сознания, сопровождающееся менингеальными знаками и мышечной атонией. Подтверждают диагноз данные МРТ или КТ головного мозга. Дополнительное обследование осуществляется для поиска причины отека. Терапия начинается с дегидратации и поддержания метаболизма церебральных тканей, сочетается с лечением причинного заболевания и назначением симптоматических препаратов. По показаниям возможно срочное (декомпрессионная трепанация, вентрикулостомия) или отсроченное (удаление объемного образования, шунтирование) хирургическое лечение.
Общие сведения
Набухание головного мозга было описано еще в 1865 году Н.И. Пироговым. На сегодняшний день стало понятно, что отек головного мозга не является самостоятельной нозологической единицей, а представляет собой вторично развивающийся патологический процесс, возникающий как осложнение целого ряда заболеваний. Следует отметить, что отек любых других тканей организма – достаточно часто встречающееся явление, совсем не относящееся к ургентным состояниям. В случае головного мозга, отек является жизнеугрожающим состоянием, поскольку, находясь в замкнутом пространстве черепа, церебральные ткани не имеют возможности увеличиваться в объеме и оказываются сдавленными. Вследствие полиэтиологичности отека мозга, в своей практике с ним сталкиваются как специалисты в области неврологии и нейрохирургии, так и травматологи, неонатологи, онкологи, токсикологи.
Отек головного мозга
Причины отека головного мозга
Наиболее часто отек головного мозга развивается при травмировании или органическом поражении его тканей. К таким состояниям относятся: тяжелая ЧМТ (ушиб головного мозга, перелом основания черепа, внутримозговая гематома, субдуральная гематома, диффузное аксональное повреждение, операции на головном мозге), обширный ишемический инсульт, геморрагический инсульт, субарахноидальное кровоизлияние и кровоизлияние в желудочки, первичные опухоли головного мозга (медуллобластома, гемангиобластома, астроцитома, глиома и др.) и его метастатическое поражение. Отек церебральных тканей возможен как осложнение инфекционных заболеваний (энцефалита, менингита) и гнойных процессов головного мозга (субдуральной эмпиемы).
Наряду с внутричерепными факторами к отеку мозга может привести анасарка, возникшая вследствие сердечной недостаточности, аллергические реакции (отек Квинке, анафилактический шок), острые инфекции (токсоплазмоз, скарлатина, свиной грипп, корь, паротит), эндогенные интоксикации (при тяжелом течении сахарного диабета, ОПН, печеночной недостаточности), отравления различными ядами и некоторыми медикаментами.
В отдельных случаях отек головного мозга наблюдается при алкоголизме, что связано с резко повышенной сосудистой проницаемостью. У новорожденных отек мозга бывает обусловлен тяжелым токсикозом беременной, внутричерепной родовой травмой, обвитием пуповиной, затяжными родами. Среди любителей высокогорного спорта встречается т. н. «горный» отек мозга, являющийся результатом слишком резкого набора высоты без необходимой акклиматизации.
Патогенез
Основным звеном в развитии церебрального отека выступают микроциркуляторные нарушения. Первоначально они, как правило, возникают в области очага поражения мозговой ткани (участка ишемии, воспаления, травмы, кровоизлияния, опухоли). Развивается локальный перифокальный отек головного мозга. В случаях тяжелого поражения головного мозга, не проведения своевременного лечения или отсутствия должного эффекта последнего, возникает расстройство сосудистой регуляции, ведущее к тотальному расширению церебральных сосудов и подъему внутрисосудистого гидростатического давления. В результате жидкая часть крови пропотевает через стенки сосудов и пропитывает церебральную ткань. Развивается генерализованный отек головного мозга и его набухание.
В описанном выше процессе ключевыми компонентами являются сосудистый, циркуляторный и тканевой. Сосудистым компонентом выступает повышенная проницаемость стенок мозговых сосудов, циркуляторным – артериальная гипертензия и расширение сосудов, которые приводят к многократному повышению давления в церебральных капиллярах. Тканевой фактор заключается в склонности тканей головного мозга при недостаточности кровоснабжения накапливать жидкость.
В ограниченном пространстве черепной коробки 80-85% объема приходится на церебральные ткани, от 5 до 15% – на цереброспинальную жидкость (ликвор), около 6% занимает кровь. У взрослого нормальное внутричерепное давление в горизонтальном положении варьирует в пределах 3-15 мм рт. ст. Во время чихания или кашля оно ненадолго поднимается до 50 мм рт. ст., что не вызывает расстройств функционирования ЦНС. Отек головного мозга сопровождается быстро нарастающим повышением внутричерепного давления за счет увеличения объема церебральных тканей. Происходит сдавление сосудов, что усугубляет микроциркуляторные нарушения и ишемию мозговых клеток. Вследствие метаболических нарушений, в первую очередь гипоксии, возникает массовая гибель нейронов.
Кроме того, резкая внутричерепная гипертензия может приводить к дислокации нижележащих церебральных структур и ущемлению ствола мозга в большом затылочном отверстии. Нарушение функции находящихся в стволе дыхательного, сердечно-сосудистого и терморегуляторного центров является причиной многих летальных исходов.
Классификация
В связи с особенностями патогенеза отек головного мозга подразделяется на 4 типа: вазогенный, цитотоксический, осмотический и интерстициальный. Самым часто встречающимся типом является вазогенный отек головного мозга, в основе которого лежит повышение проницаемости гематоэнцефалического барьера. В патогенезе основную роль играет переход жидкости из сосудов в белое мозговое вещество. Вазогенный отек возникает перифокально в зоне опухоли, абсцесса, ишемии, оперативного вмешательства и т. п.
Цитотоксический отек мозга является результатом дисфункции глиальных клеток и нарушений в осморегуляции мембран нейронов. Развивается преимущественно в сером мозговом веществе. Его причинами могут выступать: интоксикации (в т. ч. отравление цианидами и угарным газом), ишемический инсульт, гипоксия, вирусные инфекции.
Осмотический отек головного мозга возникает при повышении осмолярности церебральных тканей без нарушения работы гематоэнцефалического барьера. Возникает при гиперволемии, полидипсии, утоплении, метаболических энцефалопатиях, неадекватном гемодиализе. Интерстициальный отек появляется вокруг церебральных желудочков при пропотевании через их стенки жидкой части ликвора.
Симптомы отека головного мозга
Ведущим признаком отека мозга является расстройство сознания, которое может варьировать от легкого сопора до комы. Нарастание глубины нарушения сознания свидетельствует о прогрессировании отека. Возможно, что дебютом клинических проявлений будет потеря сознания, отличающаяся от обычного обморока своей длительностью. Зачастую прогрессирование отека сопровождается судорогами, которые через короткий промежуток времени сменяются мышечной атонией. При осмотре выявляются характерные для менингита оболочечные симптомы.
В случаях, когда отек головного мозга возникает на фоне хронической или постепенно развивающейся острой церебральной патологии, сознание больных в начальном периоде может быть сохранено. Тогда основной жалобой выступает интенсивная головная боль с тошнотой и рвотой, возможны двигательные нарушения, зрительные расстройства, дискоординация движений, дизартрия, галлюцинаторный синдром.
Грозными признаками, свидетельствующими о сдавлении ствола мозга, являются: парадоксальное дыхание (глубокие вдохи наряду с поверхностными, вариативность временных промежутков между вдохами), резкая артериальная гипотония, нестабильность пульса, гипертермия свыше 40°C. Наличие расходящегося косоглазия и «плавающих» глазных яблок говорит о разобщении подкорковых структур от коры головного мозга.
Диагностика отека мозга
Заподозрить отек мозга неврологу позволяет прогрессирующее ухудшение состояния пациента и нарастание нарушения сознания, сопровождающиеся менингеальными симптомами. Подтверждение диагноза возможно при помощи КТ или МРТ головного мозга. Проведение диагностической люмбальной пункции опасно дислокацией церебральных структур со сдавлением мозгового ствола в большом затылочном отверстии. Сбор анамнестических данных, оценка неврологического статуса, клинический и биохимический анализ крови, анализ результатов нейровизуализирующего исследования – позволяют сделать заключение относительно причины отека мозга.
Поскольку отек мозга является угрентным состоянием, требующим неотложной медицинской помощи, его первичная диагностика должна занимать минимум времени и проводиться в стационарных условиях на фоне лечебных мероприятий. В зависимости от ситуации она осуществляется в условиях реанимационного отделения или отделения интенсивной терапии.
Лечение отека головного мозга
Приоритетными направлениями в терапии отека мозга выступают: дегидратация, улучшение церебрального метаболизма, устранение первопричины отека и лечение сопутствующих симптомов. Дегидратационная терапия имеет целью выведение избытка жидкости из церебральных тканей. Она осуществляется путем внутривенных инфузий маннита или других осмотических диуретиков с последующим назначением петлевых диуретиков ( торасемида, фуросемида). Дополнительное введение 25% р-ра магния сульфата и 40% р-ра глюкозы потенцирует действие диуретиков и снабжает церебральные нейроны питательными веществами. Возможно применение L-лизина эсцината, который обладает способностью выводить жидкость, хотя и не является мочегонным препаратом.
С целью улучшения церебрального метаболизма проводится оксигенотерапия (при необходимости – ИВЛ), местная гипотермия головы, введение метаболитов (мексидола, кортексина, цитиколина). Для укрепления сосудистой стенки и стабилизации клеточных мембран применяют глюкокортикостероиды (преднизолон, гидрокортизон).
В зависимости от этиологии отека мозга в его комплексное лечение включают дезинтоксикационные мероприятия, антибиотикотерапию, удаление опухолей, ликвидацию гематом и участков травматического размозжения головного мозга, шунтирующие операции (вентрикулоперитонеальное дренирование, вентрикулоцистерностомию и др.). Этиотропное хирургическое лечение, как правило, проводят только на фоне стабилизации состояния пациента.
Симптоматическая терапия направлена на купирование отдельных проявлений заболевания, осуществляется путем назначения противорвотных средств, антиконвульсантов, обезболивающих препаратов и т. п. По показаниям в ургентном порядке с целью уменьшения внутричерепного давления нейрохирургом может быть проведена декомпрессивная трепанация черепа, наружное вентрикулярное дренирование, эндоскопическое удаление гематомы.
Прогноз
В начальной стадии отек мозга представляет собой обратимый процесс, по мере прогрессирования он приводит к необратимым изменениям мозговых структур – гибели нейронов и деструкции миелиновых волокон. Быстрое развитие указанных нарушений обуславливает то, что полностью ликвидировать отек с 100% восстановлением мозговых функций удается лишь при его токсическом генезе у молодых и здоровых пациентов, вовремя доставленных в специализированное отделение. Самостоятельная регрессия симптомов наблюдается лишь при горном отеке мозга, если удалась своевременная транспортировка больного с высоты, на которой он развился.
Однако в подавляющем большинстве случаев у выживших пациентов наблюдаются остаточные явления перенесенного отека головного мозга. Они могут значительно варьировать от малозаметных окружающим симптомов (головной боли, повышенного внутричерепного давления, рассеянности, забывчивости, нарушений сна, депрессии) до выраженных инвалидизирующих расстройств когнитивных и двигательных функций, психической сферы.
Источник
