Субхондральный отек костного мозга медиального мыщелка бедренной кости

Трабекулярный отек
Трабекулярный отек – это острый, патологически сложный процесс, характеризующийся изменением структуры костной ткани (трабекул костного мозга), возникающий при сильном воспалении, переломе, вывихе и травмах костей любого отдела скелета. Проще говоря, это разрушение костной ткани суставов. Такое явление может, например, проявляться при артрите и остеопорозе колена, а также диспластических процессах в позвоночном отделе скелета.
Зачастую отечность локализуется в тазобедренной кости, коленном суставе (большеберцовая или бедренная кости), позвоночнике (спинной мозг) и других костях (череп, шейный отдел). Сегодня существует система по лечению отеков любой сложности и чтобы снизить риск осложнений необходимо пройти обследование, в том числе МРТ и МКТ костной ткани.
Трабекулярный отек возникает чаще у лиц, склонных к постоянному травматизму, например, спортсмены, те, кто ведет активный образ жизни, а также людей пожилого возраста, у которых отек выражается после получения травмы или при хронической патологии суставов.
Врачи выделяют такие факторы развития заболевания:
- Отек проявляется вследствие переломов, операций, воспалений и нарушений целостности капилляров костной ткани.
- Скапливание внутренней жидкости кости, а также волокнами коллагена (в месте повреждения возникает опухоль различной степени).
- Раздуваются клетки костной ткани (остеобласты, остеоциты, остеокласты). Это более серьезное нарушение, чем скапливание жидкости в альвеолах (пневмония).
Остановка движения и скапливание костной жидкости в трабекулах может говорить об ушибе или растяжении, например, связок или позвонков. Его можно наблюдать у пациентов с артритом колена и остеохондрозом позвоночника. В связи с этим лишняя жидкость внутри костного мозга приводит к нарушению кроветворных процессов
Трабекулярный отек происходит чаще всего при патологиях, которые локализуются в самом центре поражения костного мозга или вблизи него. Это заболевание развивается из-за нарушения состава и целостности хряща (сухожилий, связок).
Костный мозг колена
Трабекулярный отек костного мозга колена
Повреждения и травмы колена чаще всего случаются у спортивных и активных людей, а также лиц пожилого возраста вследствие спортивных травм, нагрузок, неудачных приземления с высоты. Последствия такого рода повреждений чаще поверхностные (переломы, ушибы, вывихи), но нередко травма коленного сустава может быть с внутрикостным разрушением (костного мозга).
Симптомы трабекулярного отека коленного сустава: постоянная ноющая боль внутри кости, либо синдром «чешущейся» кости, опухание в области повреждения, боль при пальпации воспаленного участка.
Последствия длительного отека:
- Ограничение объема движения коленного сустава (скованность);
- Хромота и неустойчивость при перемещении;
- Уменьшение образования новых клеток крови и иммунной системы, а также образование хрящей и сухожилий;
- Снижение длины бедра и берцовой кости;
- Угнетение иммунитета и его функций.
Терапия отека колена включает как медикаментозное, так и оперативное лечение, в зависимости от степени проявления симптомов повреждения костной ткани.
Спинной мозг
Трабекулярный отек спинного мозга на рентгене
Отек спинного отдела может возникнуть вследствие новых или застарелых травм и заболеваний позвоночника, опухолей, нарушений кровообращения. Подразделяют локальный и общий отек. Первый наблюдается, например, при точечной травме или вывихе позвоночника или позвонков, поэтому возникает опухоль (или покраснение) только в том месте, где произошло повреждение.
Общий отек спинного мозга возникает у пациентов с тяжелыми формами заболеваний (остеохондроз, спондилез, дисплатические процессы), а также бытовых травм (падение с высоты, поднятие тяжестей, ДТП), при которых чаще возникает отек всего спинного отдела.
Поражение костного мозга позвоночника может проявляться по-разному, в зависимости от поврежденного участка: шейный отдел – нарушаются функции рук и ног, грудной отдел – туловище и нижние конечности, поясничный – нарушение функций нижней части туловища.
- Уменьшается чувствительность конечностей (отнимаются ноги, руки);
- Быстрая утомляемость, головокружение, тошнота;
- Острая боль при ходьбе в области потрясения;
- Снижение опорожнения мочи, прямой кишки (запоры, недержание).
- Спазм капилляров и сосудов.
Основным методом лечения отека является медикаментозная терапия, но иногда требуется хирургическое вмешательство, когда необходимо устранить опухолевые процессы и даже дисплазии.
Медикаментозное (консервативное) лечение в первую очередь необходимо для уменьшения болевого синдрома, нормализации кровообращения и метаболических процессов, восстановления структуры костной ткани. Также по назначению врача требуется прохождение процедур лечебной физкультуры. Средний срок восстановления при таком лечении занимает от 6 до 12 месяцев.
Уменьшить болевой синдром возможно с помощью нестероидных противовоспалительных средств: Диклофенак, Ибупрофен. Улучшить кровообращение поможет: Трентал, Никотинад, Актовегин, а повысить метаболизм можно с помощью комплекса витаминов группы B. Эти виды лекарственных средств выпускаются в форме мазей, таблеток и инъекций.
Хирургическое лечение назначается только опытным специалистом и после прохождения полного обследования, когда консервативное лечение не дало результата.
Методы хирургического лечения:
- Артроскопия – выполняется с помощью артроскопа, с целью диагностики и лечения повреждений в труднодоступных участках, что позволяет снизить повреждения и кровопотери в процессе операции.
- Хондропластика – операция по восстановлению дефектов костной ткани, с возможностью полной замены хрящей.
Сроки восстановления после операций варьируются от полугода до нескольких лет, но эффективность оперативного метода больше, чем консервативного.
Отек костного мозга из простой опухоли может перерасти в хроническое состояние, поэтому ранняя диагностика и лечение позволит пациенту избежать серьёзных заболеваний и даже инвалидности. Нежелательно откладывать лечение данной патологии, чтобы не лишать себя полноценной жизни.
Смотри также:
Изменение костной ткани при болезнях ; Расслоение костной ткани что это такое ; Атрофия костной ткани при всех зубах ; Чем лечить ушиб костной ткани ; Что такое костные каналы в костной ткани ;
Источник
Автор Хусаинов Руслан Халилович На чтение 5 мин. Опубликовано 08.12.2016 22:22 Обновлено 23.01.2018 09:55
Большинство людей знакомы с кровоподтеками, которые происходят при травме мышц и мягких тканей. Тем не менее, не все знают, что у костей также могут быть гематомы.
Ушибы костной ткани является серьезными и болезненными травмами, которые обычно проходят в течение нескольких месяцев, хотя при ушибах крупных костей это может занять еще больше времени.
 (с) wiseGEEK: clear answers for common questions
(с) wiseGEEK: clear answers for common questions
Что такое гематома?
Гематома образуется тогда, когда при ударе кровеносный сосуд разрывается близко от поверхности кожи. При этом небольшое количество крови попадает в ткани под кожу. Область удара приобретает вначале красный цвет, а затем становится синей или фиолетовой, зеленой и желто-коричневого цвета, а когда синяк заживает, кожа становится нормального цвета.
Кровоподтеки могут произойти не только под кожей, но и глубоко в тканях, органах и костях. Глубокие ушибы не имеют видимых признаков кровотечения, ушиб может вызвать сильную боль.
В 1988 году ученые обнаружили состояние, которое назвали отеком костного мозга. Было установлено, что у людей с болью в тазобедренном и коленном суставе изменялась плотность костного мозга на магнитно-резонансной томографии (МРТ), этого не было видно при рентгене.
Отек костного мозга в настоящее время называют «ушибом кости», чтобы отразить травматическую природу этого состояния. Ушиб костей также иногда называют контузией или гематомой кости.
Изменения костного мозга костей может быть вызвано следующими причинами:
Кровенаполнение приводит к застою кровотока и вызывает тяжелое воспаление.
Жидкость внутри кости. При мышечных травмах жидкость накапливается в мышцах и вызывает отек. Кости не способны разбухать, вместо этого жидкость в костях создает давление, что приводит к боли.
Реактивная гиперемия – это происходит, когда поток крови увеличивается после временной остановки.
Перелом: может быть небольшая трещина в слое кости, чуть ниже хряща в суставе.
Трабекулы – это перегородки, которые поддерживают фиброзные ткани в кости. Полный перелом кости означает, что все костные трабекулы в этой конкретной области кости повреждены, что вызывает разрыв. Кровоизлияние костей часто описывается как стадия до перелома. В этом случае только некоторые из трабекул нарушаются.
Симптомы отек костного мозга
- Боль, которая сохраняется даже после исчезновения гематомы;
- Припухлость;
- Изменение цвета кожи;
- Боль в суставах вблизи зоны воздействия;
- Воспаление суставов;
- Тугоподвижность суставов.
Боли, связанные с ушибом кости, длятся дольше, чем при травме мягких тканей.
Классификация гематомы костей
Различают три вида гематомы кости:
- Поднадкостничная гематома – кровь накапливается под волокнистой мембраной, которая покрывает поверхность кости;
- Межкостная гематома, включающая кровотечение и отек в центральной полости кости, где находится красный и желтый костный мозг;
- Субхондральная поражение – кровотечение и отек происходят между хрящом и костью внизу.
Тип ушиба кости зависит от того, где происходит повреждение.
Поднадкостничная гематома в основном происходит после травматического удара по кости. Это часто встречается в нижних отделах тела.
Межкостная гематома происходит при регулярных травмах. Этот тип ушиба в основном встречается у футболистов, баскетболистов и бегунов.
Субхондральное поражение вызывается сжимающей силой. Этот тип ушиба костей чаще встречается в футболе и баскетболе.
Прыжки на твердых поверхностях могут вызвать все три типа гематомы костей.
Симптоматика отек костного мозга
Отек костного мозга часто наблюдается в коленном суставе, запястье, пяточной кости, лодыжке и бедре. Они часто происходят при спортивных травмах, падении, автомобильных авариях или при ударе. Костные гематомы также могут быть вызваны заболеваниями, такими как артрит.
Человек может быть подвержен риску костной гематомы, если он:
- Принимает участие в спортивных мероприятиях;
- Имеет тяжелую физическую работу;
- Не носит защитное снаряжение для спорта или для работы;
- Если у него есть остеоартрит.
Диагностирование ушиба костей
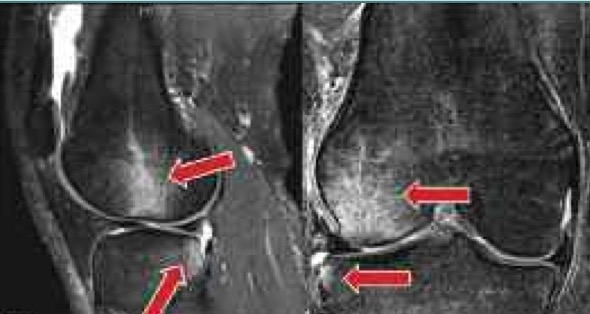 (с) Lower Extremity Review Magazine
(с) Lower Extremity Review Magazine
Важно обратиться к врачу, если есть подозрение на отек костного мозга, так как это может вызвать серьезные проблемы. Врач может провести медицинский осмотр травмированной области, и если есть подозрение на гематому кости, то назначают МРТ.
Лечение отека костного мозга
Костную гематому можно лечить с помощью покоя, льда и болеутоляющих препаратов.
Врач может предложить:
- Покой травмированной конечности;
- Уменьшение отека за счет поднятия травмированной конечности выше уровня сердца;
- Применение льда несколько раз в день;
- Лекарственные средства, чтобы уменьшить боль и воспаление;
- Ношение бандажа, чтобы ограничить движение.
Важно избегать постоянного или сильного давления или тяжелого веса на пораженный участок. Если кость или сустав не имеет достаточного отдыха, процесс заживления может замедлиться и может произойти больше повреждений.
Необходимо поддерживать диету, богатую кальцием, витамином D и белком. Курение может задержать заживление кости.
Большинство ушибов костей заживают в течение нескольких месяцев. В редких случаях при отсутствии кровоснабжения может произойти асептический некроз кости. Если кость умирает, то повреждения необратимы.
В то время как ушибы костей не всегда можно предотвратить, сбалансированное питание, регулярные физические упражнения, отказ от курения, ограничение потребления алкоголя и использование защитных приспособлений во время занятия спортом помогут сохранить ваши кости здоровыми.
Список используемой литературы:
- DeAngelis, Joseph P., and Kurt P. Spindler. «Traumatic bone bruises in the athlete’s knee» Sports Health: A Multidisciplinary Approach 2.5 (2010): 398-402.
- Mandalia, V., et al. «Bone bruising of the knee» Clinical radiology 60.6 (2005): 627-636.
- Mandalia, V., and J. H. L. Henson. «Traumatic bone bruising-A review article» European journal of radiology 67.1 (2008): 54-61.
- Patel, Sonika A., et al. «Prevalence and location of bone bruises associated with anterior cruciate ligament injury and implications for mechanism of injury: a systematic review» Sports Medicine 44.2 (2014): 281-293.
- Wilson, A. J., et al. «Transient osteoporosis: transient bone marrow edema?» Radiology 167.3 (1988): 757-760.
Понравилась новость? Читайте нас в Facebook
Источник
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе – перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении – перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении – болевой. Локализация болезненности – коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором – ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях – прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения – проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости – к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости – повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция – то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем – активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Источник
867 просмотров
21 августа 2020
Здравствуйте, мне 68 лет, лечил в протонном центре полгода назад ЗНО
простаты, а тут 4 недели назад пришлось выталкивать в гору зарывшийся в землю тяжелый культиватор. После этого появилось ощущение,что сорвал спину. Очень сильные боли были, когда наступал на левую ногу. А теперь боль другая-уже равномерная, в крестце. На МРТ через 3 недели после этого случая медианно-парамед. правостор.сублигоментарная грыжа Th11/12 0,35 см,
дорзальные протрузии дисков – медианные Th12/l1 0.2 см,L1/2 0.2 см,
диффузная L2/3 0.25см. Спондилоартроз Th12-S1 сегментов. Значительно выраженный субхондральный отек в боковых массах крестца слева во всех отделах 3.4х7.7 см, участок незначит.отека в верхних субхондр.отделах крестца справа 1.2х2.3 см.Умеренный инфильтративный отек вдоль обеих повздошных мышц.Рекомендовано-консультация реаматолога.
Я был у невролога ,ортопеда-травмотолога в частной клинике, они до МРТ вообще сказали, что я здоров. После МРТ эта невролог сказала, что грыжа ерунда, а отек пусть лечит ревматолог. Ревматолог просто посмотрела на то, какое я сам себе назначил лечение и ничего нового не назначила. Участковый невролог дала мне больничный и тоже оставила мое лечение-мелаксикам -уколы, затем таблетки, мукосат, актовегин- уколы,вольтарен мазь. Добавила мидокалм- уколы. Я почитал еще, что бывает гнойный субхондральный отек. Но температуры у меня не было. Все же хочу хоть 5 уколов цефтриаксона
сделать и ортез полужесткий на 2 часа в день купить для нагрузок.
Скажите,пожалуйста, есть смысл во всем этом амбулаторном лечении, и моем дилеттантском, и как лечить этот отек. Про врачей я все написал, а сам уже ничего не понимаю. Везде пишут, что это лечится в стационаре, но мне его никто не предлагал. Прочитал тут у вас, что отек может идти как последствие процесса в забрюшинном пространстве-все может быть с моим зно. После протонного центра все же картина МРТ была более менее нормальная.
С уважением, Сергей.
Хронические болезни: ИБС, Зно простаты, инфаркты
На сервисе СпросиВрача доступна консультация невролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Невролог, Терапевт
Здравствуйте! Отёк можно снять приёмом Дексаметазона в дозе 8мг, можно в капельницей, можно в уколах, а также Л-лизин 10.0 в/в капельно.
Для того, чтобы снять болевой синдром нужны противовоспалительные препараты например ксефокам 8 мг 2 раза в день в сочетании с витаминами группы В например нейробион 1 таб 3 раза в день и миорелаксантами мидокалм 1 таб 2 раза в день.
Хорошо сочетать медикаментозную терапию с физиотерапией, например амплипульс на поясничный отдел.
Для профилактики необходимо регулярно делать зарядку для позвоночника. Хорошо помогает йога и плавание. Избегать длительных вынужденных поз и подъёма тяжести.
Можете пропить курс хондропротекторов для предотвращения прогрессирования процесса. Например терафлекс1 кап 3 раза в дегь 2 месяца, а затем по 1 кап 2 раза а день еще 2 месяца.
Наталья, 21 августа 2020
Клиент
Екатерина, как я понимаю, мукосат, который колю, тоже хондропротектор?
Невролог, Терапевт
Да, это он и есть. Его можно проколоть 10 днец, а затем перейти на таблетированную форму
Невролог
Здравствуйте. По заключению по мимо проявлений остеохондроза вероятно идёт сакроилеит. То есть воспаление крестца, как правило сочетается с воспалением тазовых костей, и чаще ревматического характера. Нужно сдать общий анализ крови, ревматесты (срб, асло, реамафактор). В целом лечение , в виде мелоксикама Вы получаете верное.
По утрам скованности нет?
Наталья, 21 августа 2020
Клиент
Яна, пальцы по утрам не сгинаются
Невролог
Вам стоит сдать кровь на ревматесты и общий анализ крови. Там можно будет судить о наличии ревматического воспаления.
Невролог
Добрый день. Судя по результатам мрт и описанным жалобам, у вас обострение остеохондроза в сочетании с сакроилеитом. Необходимо сдать анализы крови, биохимию и ревмопробы. К мелоксикама нужно добавить для уменьшения отека и выраженности воспаления дексаметазон 8 мг в/м 3 дня. Мидокалм для снятия мышечного напряжения по 1 таблетке 2 раза в день.
Показаться стоит ревматолога с результатами анализов. Учитывая зно простаты, то от приема витаминов и обменных препаратов стоит воздержаться.
Наталья, 21 августа 2020
Клиент
Елена, а описанная грыжа опасений не должна вызывать?
Невролог
На данный момент ее размеры не большие, она не сдавливает спинной мозг и не компремирует нервные корешки, поэтому не вызывает сильных опасений.
Педиатр
Здравствуйте ревмопробы сдавали?
Наталья, 21 августа 2020
Клиент
Елена, нет, невролог и терапевт не дали направление на эти анализы,
Педиатр
Сдайте сами
Срб
Рф
Асло
Аццп
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Давление
11 апреля 2015
Ирина
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
