Снять отек молочной железы
Причиной того, что отекает грудь, может все что угодно, начиная от неправильного кормления и до онкологического заболевания. И если клетки железы начинают отекать, то необходимо своевременное вмешательство врача. С подобным состоянием необходимо разбираться и вовремя принимать меры. Установление причины и воздействие на нее принесет результат. Для этого потребуется обратиться к врачу и пройти всестороннее обследование.
В периоде кормления
Отек часто является нормальным состоянием во время кормления, возникает в результате неправильного сцеживания молока. Прилив способствует тому, что клетки подкожно-жировой клетчатки начинают накапливать жидкость. А подкожный слой развит в этом месте очень хорошо, в отечном состоянии он препятствует нормальной лактации.
Если незначителен
В том случае, когда отек имеет небольшие размеры можно попробовать его снять самостоятельно. Приятное чувство и пользу принесет теплый душ, после него остатки молока лучше сцедить. Если болит сосок, к месту болезненности помещается кубик льда на полминуты, он позволит дополнительно снять отечность.

Дополнительно убрать отек поможет капустный лист, приложенный к груди. Содержащаяся в нем ацетилсалициловая кислота позволит быстро и эффективно провести лечение и устранить отеки.
При отсутствии повреждения груди помочь может гипертонический раствор поваренной соли. Его готовят из расчета столовой ложки на стакан теплой воды и применяют в виде компрессов. Достаточно всего от 15 до 20 минут, чтобы смоченная в растворе марля полежала на молочной железе, как произойдет уменьшение отечности.
Незначительные формы отека позволит быстро устранить прикладывание льда к железе. Лечение опухоли будет эффективнее, если лед завернуть в полотенце и приложить не больше, чем на 15 минут, в противном итоге клетки можно отморозить. Потребуется дополнительно исключить все формы рака, особенно когда он растет инфильтративно.
Нужно насторожиться
Когда отек несвязан с кормлением, длиться на протяжении длительного времени можно подумать о наличии рака или метастазов. Чувство настороженности не должно покидать пока диагноз опухоли полностью не будет исключен. В этот период лечение предусматривает использование противовоспалительных мазей, которые положительно влияют на клетки.
Для грудной железы полезно попринимать противоотечные препараты. А вот греть железу, если есть подозрение на наличие любой формы рака, категорически запрещено, как и применять физиопроцедуры. Это приведет к тому, что он начнет расти инфильтративно, возникнет гв, клети начнут делиться более активно и злокачественно.
Немедленно к врачу
В некоторых ситуациях причина кроется в опухоли молочной железы, особенно если она растет инфильтративно. Но и остальные формы рака могут приводить к отекам, при подобном состоянии лечение проводится немедленно и в специализированных центрах.

Также если отек возникает без видимой на то причины, железа становится плотной, появляются выделения, в том числе и гв. Подобная симптоматика может указывать на наличие рака. Степень отечности зависит от формы роста и размеров опухоли, особенно если она растет инфильтративно. Лечение является радикальным, любые действия могут способствовать тому, что клетки метастазов попадают в другие ткани и там растут.
Перед операцией
Лечение рака, несомненно, оперативное, оно может быть проведено в виде частичной резекции или полного удаления органа, если процесс растет инфильтративно. Подготовка позволит улучшить отток лимфы и способствует уменьшению опухоли тканей. Потребуется делать специальную гимнастику, которая позволит развить лимфатическую систему. Какое именно лечение проводится, подскажет врач, в каждом конкретном случае подход индивидуален.
После операции
Когда лечение рака проведено, отеки поможет устранить гимнастика, которую начинают проводить уже на второй день. Для груди будет полезно проводить махи согнутыми в локтях руками, с последующим их выпрямлением. Достаточно одного или двух раз. Став у стены руку постараться поднять как можно выше скользя ею по стене.
Плавное поднятие руки вверх через стороны направлено на уменьшение отека, клетки грудной железы активно отдают застоявшуюся лимфу. Дополнительно после выполнения рука заводиться за голову и в таком положении держится на протяжении нескольких секунд.
Это способствует уменьшению опухоли больной и здоровой железы. Потом рука заводится за спину. Уменьшение отечности происходит, если стараться присаживаться, при этом держась за высокую спинку стула. Постепенно дренажная функция лимфатической системы восстанавливается и отек проходит.
При отечности молочной железы причины могут иметь различные причины и последствия, часто они угрожают жизни и здоровью. Со всеми ими необходимо своевременно разобраться, но только после обследования. Установление истинной причины позволит справиться с отеком в самый короткий срок.
Источник
Отек грудных желез возникает в связи с избытком жидкости в тканях. Подобное состояние в легкой форме может быть физиологическим явлением вследствие естественных процессов в организме. Но отечность возникает и по причине болезни. Ее нужно своевременно диагностировать, чтобы быстро начать лечение.
Основные причины
Набухание груди у большинства женщин связано с фазами менструального цикла
Спровоцировать отеки способны физиологические и патологические факторы. В первом случае – это естественные процессы, с которыми сталкивается каждая женщина. Но отечность часто бывает одним из первых признаков серьезных патологий грудных тканей.
Физиологические факторы
У большинства женщин грудь слегка набухает в середине менструального цикла. При этом состояние сопровождается слабой тянущей болью. Это связано с овуляцией и выбросом гормонов, отвечающих за репродуктивную функцию. Увеличению объема груди и чувствительности способствует прогестерон.
Если месячных нет, а болезненность и припухлость остается, это признак того, что зачатие произошло. Весь первый триместр беременности бюст будет увеличиваться, во втором этот процесс прекратится, а в третьем – возобновится.
 Отек груди может сохраниться и после родов – здесь уже будет действовать гормон пролактин, который ответственен за выработку молока. Чтобы снизить неприятные ощущения и избежать застойных процессов, нужно наладить кормление – правильно прикладывать кроху к груди по требованию, при избытке молока осуществлять сцеживание. Проверяйте грудь на наличие уплотнений и закупорки протоков, при избытке молока сцеживайте его. Полезен самомассаж желез мягкими круговыми движениями.
Отек груди может сохраниться и после родов – здесь уже будет действовать гормон пролактин, который ответственен за выработку молока. Чтобы снизить неприятные ощущения и избежать застойных процессов, нужно наладить кормление – правильно прикладывать кроху к груди по требованию, при избытке молока осуществлять сцеживание. Проверяйте грудь на наличие уплотнений и закупорки протоков, при избытке молока сцеживайте его. Полезен самомассаж желез мягкими круговыми движениями.
К другим естественным причинам того, что отекает грудь, относят:
- Младенческую перестройку организма. Уровень эстрогена, который передался новорожденному от мамы, резко понижается, идет гормональный сбой. Обычно такое явление наблюдается у маленьких девочек, но иногда встречается и у мальчиков.
- Гормональные изменения в период полового созревания. Увеличение бюста у девушек-подростков не проходит без неприятных ощущений.
- Ношение неудобного белья. Тесные бюстгальтеры с косточками способны вызывать натирание и отечность в области молочных желез.
Прием комбинированных оральных контрацептивов может привести к задержке жидкости в тканях и формированию отека.
В климактерический период женщины испытывают дискомфорт – грудь отекает, под ней образуется припухлость. Это обусловлено тем, что идет вытеснение железистой ткани жировой. В начале менопаузы велик риск фиброзно-кистозной мастопатии. При появлении болезненных уплотнений нужно обратиться к гинекологу. Он пропишет поддерживающие препараты и подходящий комплекс витаминов. Самой женщине нужно исключить из рациона соленые и кофеинсодержащие блюда, делать примочки и компрессы.
Возможные патологии
Лактостаз
Если опухла грудная железа, отекла и болит, это может свидетельствовать о таких недугах:
- Лактостаз. Болезнь молочных желез появляется при грудном вскармливании из-за закупорки протока. Характеризуется болями, уплотнениями и ростом температуры в местах поражения. При регулярном прикладывании к груди может пройти без дополнительной терапии.
- Острый мастит. Вызывает выраженные боли пульсирующего характера в очаге поражения, увеличение в размерах грудных желез, изменение плотности тканей, появление инфильтрата, гнойные отделения из сосков. Также о развитии болезни говорят подъем температуры тела и озноб.
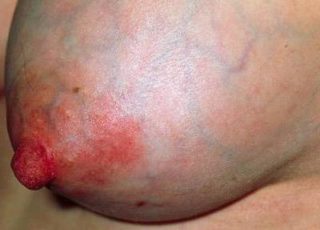
Острый гнойный лактационный мастит
- Разные формы мастопатии. Грудь опухает из-за нарушения венозного оттока и скопления секрета в просвете протоков, который переходит в пространство между клетками. Сопутствуют отеканию циклические боли, усиливающиеся непосредственно перед критическими днями, выделение жидкости из сосков. У мужчин также может возникнуть мастопатия в зрелом возрасте из-за ослабления синтеза мужских половых гормонов.
- Фиброаденома. Новообразование является последствием фиброзной мастопатии, образуется при гормональных нарушениях.
- Киста молочной железы. Способна возникнуть при закупоривании протоков, связанном с ростом выработки эстрогенов. В первое время патология не доставляет беспокойства, но при воспалении грудь сильно болит, отекает, краснеет, может повыситься температура.
Киста молочной железы
- Злокачественная опухоль. На рак могут указывать изменение структуры и внешнего вида кожи над новообразованием, разрастание лимфоузлов, изменение формы соска.
Отечность груди возникает и после хирургического вмешательства. Причины отека и опухания молочной железы после операции обусловлены нарушением лимфатического дренажа. Жидкость, накапливаясь в мягких тканях, становится причиной увеличения их объема и натяжения кожи. Она пережимает кровеносные сосуды, в результате чего нарушается кровоток. Подобное нарушение трофики ухудшает ситуацию, осложняя выздоровление.
При удалении небольшой доброкачественной опухоли проводится секторальная резекция. Отек груди после операции несущественный и сходит за полторы-две недели. То же самое касается маммопластики, если она проведена квалифицированным хирургом.
При мастэктомии отечность длится долго, обычно переходя в лимфорею – накопление жидкости в области удаленных лимфоузлов. Формируется серома – «натечник», наполненный жидким составляющим, который удаляется врачом посредством дренажной системы.
Симптомы патологического процесса
Одним из симптомов, указывающих на патологию, является увеличение лимфоузлов около груди
Возможно проявление отека груди как единственного фактора, указывающего на патологию, но в большей части случаев ему сопутствует дополнительная симптоматика:
- боль в грудных железах;
- изменение структуры кожи и тканей;
- увеличение объема груди, ближайших лимфоузлов;
- появление уплотнений и узелков.
Даже без дополнительных признаков отек – тревожный сигнал, требующий обращения к врачу для тщательного обследования.
Диагностика и лечение
УЗИ молочных желез
Чтобы выяснить причину боли и набухания грудных желез, следует обратиться к маммологу, который направит на лабораторную и аппаратную диагностику:
- УЗИ грудины, щитовидной железы, малого таза и коры надпочечников;
- маммографию;
- общий анализ крови и мочи;
- биохимическое и гормональное исследование крови.
Если простая диагностика малорезультативна, рекомендованы МРТ и КТ.

Внешняя лучевая терапия
Исходя из результатов диагностических исследований, врач выявляет причину отечности и решает, как лечить пациентку. Курс может включать разные виды терапии в зависимости от недуга: иммунологическую, гормональную, а в случае раковых поражений – лучевую и химиотерапию. Иногда нельзя обойтись без операции по резекции новообразования или удалению груди.
В послеоперационный период следует строго держаться врачебных рекомендаций, чтобы отек не перешел в более сложную форму с образованием трофических язв и присоединением рожистого воспаления.
Если отеки проявились во время климакса или на фоне любого гормонального нарушения, пациентке назначают медикаменты, которые будут блокировать синтез эстрогенов.
Врачи не рекомендуют снимать отечность народными средствами, поскольку это может привести к распространению инфекции. При появлении тревожных признаков нужно пройти медосмотр. Без него самостоятельная терапия опасна непредсказуемыми последствиями и потерей драгоценного времени в случае серьезной болезни.
Источник
Какие симптомы сопровождают отечность молочной железы?
Отек сдавливает нервные корешки, соответственно возникает дискомфорт, в виде ощущения тяжести и неприятного распирания железы, а после и боль. Интенсивность боли находится в прямой зависимости от отечности груди, но восприятие силы боли очень индивидуально.
Избыточная жидкость приводит к увеличению и деформации молочной железы. При воспалительном отеке повышается температура кожи и изменяется её цвет. При очень сильно выраженном скоплении жидкости в тканях покраснение сменяется синюшностью и даже мраморной бледностью кожи из-за блокады тромбами венозных сосудов.

Наш эксперт в этой сфере:
Заместитель главного врача по лечебной работе,
врач-онколог, хирург, к.м.н.
Позвонить врачу
При каких заболеваниях развивается доброкачественный отек?
Воспалительное заболевание молочной железы по исходу доброкачественно, с последствиями или без, но рано или поздно оно благополучно заканчивается. У молодых женщин односторонний отек железы возникает при инфицированном лактостазе с исходом в мастит, двухстороннюю весьма невыраженную задержку жидкости вызывает приём гормональных противозачаточных препаратов.
В зрелом возрасте невыраженная и несимметричная задержка жидкости, преимущественно в поверхностных тканях, обусловлена фиброзно-кистозной мастопатией и гормональным дисбалансом вследствие заболевания органов репродуктивной сферы.
Возможно развитие рожистого воспаления грудной стенки с вовлечением молочной железы вследствие активизации бактериальной микрофлоры, когда в течение нескольких часов кожа отекает и приобретает яркую окраску, задержка большого количества жидкости деформирует орган и вызывает выраженную боль.
В жизни возможно всё, и у молодых женщин выявляют старческие болезни, а у зрелых — несвойственную возрасту юношескую патологию. Для адекватной диагностики у врача-маммолога должен быть большой и разнообразный клинический опыт, именно такой специалист ведет приём в клинике Медицина 24/7.
Мы вам перезвоним
Оставьте свой номер телефона
Когда отек имеет злокачественную природу?
Из-за тромбирования лимфатических сосудов опухолевыми клетками небольшая пастозность кожи возникает при наличии в железистой ткани узла опухоли более 5 см. При этом в самой коже железы нет опухолевых клеток, задержка жидкости имеет механический характер — наличие препятствия, а отек неспецифический — не раковый, вторичный.
Метастазы в подмышечных лимфатических узлах способствуют застою лимфы в наружных отделах — квадрантах железы, поскольку нарушается механическая функция лимфоузлов, откачивающих жидкость из органа. Регрессия лимфоузлов на фоне химиотерапии или в результате облучения приводит к нормализации состояния тканей.
Когда опухолевые клетки не формируют узла, а диффузно распространяются по тканям, пропитывая весь орган, то формируется специфический — первичный раковый отек и такая форма носит название инфильтративно-отечный рак молочной железы. При ней железа тотально увеличена в размере, болезненно отечна и гиперемирована, плотная на ощупь.
В любой ситуации застой жидкости в железах признак неблагополучия органа и требует вмешательства специалиста-маммолога. При кажущейся простоте и небольшом спектре заболеваний, вызывающих симптом, поставить правильный диагноз непросто. Для безошибочной диагностики требуются отличное оборудование и большой клинический опыт, всё это в достатке представлено в Клинике Медицина 24/7. Чтобы мы помогли Вам, надо только позвонить по телефону +7 (495) 230-00-01
Источник
Известно, что данной патологией страдает большинство женщин, причем пик заболеваемости отмечается в детородном возрасте (около 30 – 45 лет). Фиброзно-кистозная мастопатия считается одним из самых распространенных заболеваний у женщин, а частота ее встречаемости составляет 30 – 40%, в случае наличия сопутствующих гинекологических заболеваний у представительниц слабого пола данная патология достигает 58%.
Фиброзно-кистозной мастопатией или фиброзно-кистозной болезнью называют такую доброкачественную дисгормональную патологию молочных желез, при которой отмечаются как пролиферативные, так и регрессивные изменения в их тканях, вследствие чего формируется патологическое соотношение эпителиального и соединительнотканного компонентов.
Строение и регуляция молочных желез
Молочная железа относится к парным органам и представлена тремя видами тканей. Основная – это паренхима или железистая ткань, в которой проходят протоки различного диаметра, железистая ткань разделяется на дольки и доли (их около 15 – 20). Дольки и доли разделяются стромой или соединительной тканью, что составляет каркас молочной железы. И третьим видом ткани является жировая, именно в нее погружены дольки, доли и строма молочной железы. Процентное соотношение паренхимы, стромы и жировой ткани напрямую связано с физиологическим состоянием (возрастом) репродуктивной системы.
Во время вынашивания плода молочные железы достигают морфологической зрелости. Размеры и масса их увеличиваются, возрастает количество долек и протоков, а в альвеолах (морфомолекулярная единица молочной железы) начинается секреция молока. После родов за счет выработки молока молочные железы еще более увеличиваются (в протоках долей формируются млечные синусы, в которых накапливается молоко). А после прекращения лактации в грудных железах происходит инволюция, и строма заменяется жировой тканью. С возрастом (после 40) происходит замена и паренхимы жировой тканью.
Как рост, так и развитие молочных желез регулируются многочисленными гормонами. Главными из них являются эстрогены. прогестерон и пролактин. Также доказана роль в регуляции развития молочных желез и соматотропного гормона. Основным изменениям в молочных железах под действием гормонов подлежит паренхима, а в меньшей степени гормональному воздействию подвергается строма. От соотношения содержания перечисленных гормонов и зависит состояние молочных желез. При нарушении гормонального баланса и развивается мастопатия молочных желез.
В современной медицине существует большое количество классификаций данного заболевания. Наиболее удобной в клинической работе считается следующая:
- при преобладании железистого компонента говорят об аденозе;
- мастопатия, при которой преобладает фиброзный компонент (мастопатия фиброзная);
- мастопатия, при которой преобладает кистозный компонент;
- мастопатия смешанной формы;

- липома;
- фиброаденома;
- киста молочной железы;
- липогранулема;
- внутрипротоковая папиллома (грубо говоря, бородавка в млечном протоке);
- гематрома молочной железы;
- ангиома.
В случае поражения обеих молочных желез говорят о двусторонней фиброзно-кистозной мастопатии, а при развитии процесса в одной железе – об односторонней (например, киста левой молочной железы).
В зависимости от выраженности клинических проявлений заболевание может быть легкой, умеренной и выраженной степени.
Кроме того, как диффузная, так и узловая мастопатия могут быть пролиферирующей и непролиферирующей формы. Прогностически неблагоприятной является фиброзно-кистозная мастопатия (ФКМ) первой формы. В этом случае возникает пролиферация эпителия млечных протоков, что ведет к образованию интрадуктальных папиллом или пролиферативные изменения в эпителии внутренних стенок кист, что приводит к развитию цистаденопапилломы.
Все описанные изменения чреваты злокачественными перерождениями и опасны возникновением рака молочной железы .
Также выделяется особая форма молочной железы в конце второй фазы цикла, что носит название мастодинии или масталгии. Мастодиния обусловлена циклическим нагрубанием железы за счет венозного застоя и отека стромы, что приводит к резкому увеличению и болезненности молочной железы (больше, чем на 15%).
Этиологические факторы и сам механизм развития заболевания обусловлены гормональным дисбалансом. Ведущая роль в формировании мастопатии отводится состояниям, при которых имеется дефицит прогестерона, нарушение функции яичников и/или абсолютная либо относительная гиперэстрогения. Это обусловлено тем, что эстрогены способствуют пролиферации эпителия в альвеолах, млечных ходах, усиливают активность фибробластов, что вызывает пролиферацию и стромы. Также в механизме формирования заболевания имеет значение и гиперпролактинемия и избыток простагландинов (взывают мастодинию, а затем и мастопатию). Для развития гормонального дисбаланса необходимо действие провоцирующих факторов. Но даже при их существовании мастопатия не развивается сразу, так как нужно их длительное влияние (несколько лет) и «наслаивание» одного фактора на другой. К таким провоцирующим факторам относятся:
- раннее менархе (раннее половое созревание, до 12 лет, ведет к быстрой гормональной перестройке, что отражается и на состоянии молочных желез);
- поздняя менопауза (прекращение месячных после 55 лет также неблагоприятно для молочных желез вследствие длительного гормонального воздействия на их ткани);
- прерывание беременности (резкий гормональный спад после аборта или выкидыша ведет к гормональным нарушениям и развитию мастопатии);
- беременности и роды отсутствовали вообще ;
- недолгий период лактации или категорический отказ от кормления грудью;
- наследственность (доброкачественные и злокачественные заболевания груди у женщин по материнской линии);
- возраст (старше 35);
- стрессы как причина эндокринной патологии;
- вредные привычки;
- травмы молочных желез, сдавление груди тесным и неудобным бюстгальтером;
- воспалительные процессы молочных желез;
- гормональнозависимые гинекологические заболевания (нарушения цикла, ановуляция и бесплодие. миома, эндометриоз);
- недостаток йода;
- патология печени, щитовидки;
- ожирение (жировая ткань выполняет функцию депо эстрогенов, а их избыток приводит к гормональным нарушениям);
- опухоли гипоталамуса и/или гипофиза (сбои в выработки ФСГ и ЛГ ведут к гиперэстрогении);
- нерегулярная половая жизнь либо неудовлетворенность в сексе, что способствует застою крови в органах таза и, как результат, вызывает нарушение функции яичников и гормональный дисбаланс.
При мастопатии симптомы и их выраженность зависят не только от формы заболевания, но и от эмоционального состояния и характера женщины и от имеющихся сопутствующих патологий. В клинике мастопатии преобладают следующие признаки:
- Мастодиния или болезненность груди
Болевой синдром может быть различного характера и интенсивности. В начальной стадии заболевания боли в груди появляются накануне менструации, что многие женщины расценивают как предменструальный синдром. Боль может быть тупой, ноющей или острой настолько, что до груди невозможно дотронуться. Болевой синдром обусловлен застоем крови в венах и отеком тканей и описывается пациентками как нагрубание груди. Также женщины отмечают и увеличение в объеме молочных желез (отек). По прошествии менструаций боль исчезает, но по мере прогрессирования патологии боль становится постоянной, меняется лишь ее интенсивность в зависимости от фазы цикла. Выраженные боли отрицательно сказываются и на психоэмоциональном состоянии женщины. Кроме нарушения сна отмечается лабильность психики, появляется раздражительность, агрессивность и плаксивость.
- Выделения из сосков и наличие уплотнений/образований в груди
Выделения из сосков характерный, но не обязательный симптом мастопатии. Выраженность и цвет выделений также варьируются. Отделяемое может быть незначительным и появляться только при сжатии соска или возникает самостоятельно, о чем свидетельствуют пятна на нижнем белье. Цвет выделений может быть беловатым или прозрачным, либо зеленоватым, что говорит о присоединении вторичной инфекции. Появление выделений из груди свидетельствует о вовлечении в процесс млечных протоков. Прогностически неблагоприятным признаком является появление бурых или кровянистых выделений, что присуще злокачественным опухолям.
Она чаще диагностируется у молодых женщин, при этом при пальпации определяются увеличенные и болезненные молочные железы с грубой тяжистостью и выраженной дольчатостью, а также мелкая зернистость.
Узловая -является следующим этапом развития заболевания, который наступает при отсутствии лечения диффузной формы патологии. Пальпация молочных желез позволяет прочувствовать пальцами отдельный или отдельные участки уплотнения либо кисты. Очаги уплотнения прощупываются как плотные узлы без явных границ с выраженной дольчатостью. Узлы могут достигать внушительных размеров (до 6 – 7 см). В случае формирования кисты молочной железы прощупываются эластичные образования округлые либо овальные с явными границами, которые не связаны с окружающими тканями.
Диагностика заболевания начинается со сбора анамнеза и жалоб. После проведенного опроса больной врач производит осмотр и пальпацию грудных желез. При осмотре уточняются контуры груди, наличие/отсутствие асимметричности молочных желез, оттенок кожи и венозный рисунок, положение сосков и есть ли их деформация.
Далее проводится пальпация молочных желез (обязательно в первой фазе цикла) в двух положениях: стоя и лежа, так как некоторые образования могут не прощупываться в одном положении. Кроме того, врач сжимает соски и определяет наличие/отсутствие выделений из них, а также пальпирует регионарные лимфоузлы (подмышечные, под- и надключичные).
К инструментальным методам диагностики мастопатии относятся:
Суть данного метода заключается в рентгенологическом исследовании груди. Маммография показана женщинам из группы значительного риска по раку молочной железы, а также всем женщинам 35 и старше лет при проведении мед. осмотра. Проводится рентгенография молочных желез в первую половину цикла (7 – 10 день) и обязательно в 2 проекциях (прямой и боковой). К достоинствам маммографии можно отнести высокую информативность (до 97%), возможность выявления не прощупываемых образований.
Показано данное обследование женщинам моложе 35 лет, а также у беременных и кормящих грудью. Достоинствами метода являются безвредность и безопасность, высокая разрешающая способность, возможность осмотра имплантантов молочных желез либо при имеющихся травме и/или воспаления груди, возможность осмотра регионарных лимфоузлов. Из недостатков метода: невозможно осмотреть молочную железу в целом, а только «срез», малая информативность при жировом перерождении груди, субъективная оценка снимков (зависит от квалификации и опыта врача).
При выявлении подозрительного участка (уплотнения или полостного образования) проводится тонкоигольная пункция патологического очага с последующим гистологическим исследованием содержимого.
- Исследование гормонального статуса
В первую очередь определяется уровень эстрогенов и прогестерона, при подозрении на гиперпролактинемию уровень пролактина, а при необходимости исследуются гормоны надпочечников и щитовидки.
- УЗИ органов малого таза
Проводится для исключения заболеваний яичников и матки.
- Биохимический анализ крови
Исследуется печеночные ферменты, сахар крови и другие показатели для исключения сопутствующих экстрагенитальных заболеваний.
Кроме того, из дополнительных способов исследования молочных желез используются (при необходимости) дуктография (исследование молочных протоков), пневмоцистография (исследование полостного образования), лазерная и цифровая маммография, термография, магнитно-резонансная томография.
При выявлении мастопатии лечение должно проводиться в обязательном порядке и тактика его зависит от ряда факторов: возраста пациентки, формы заболевания, наличия сопутствующей патологии, заинтересованности в беременности либо в контрацепции. Фиброзно-кистозная мастопатия подразумевает лечение как консервативным, так и хирургическим путем.
Консервативному лечению подвергаются пациентки только с диагностированной формой диффузной мастопатии, причем после консультации маммолога-онколога. Консервативная терапия проводится негормональными и гормональными препаратами.
Назначаются витамин А, который оказывает антиэстрогенный эффект, витамин Е, усиливающий действие прогестерона, витамин В6, снижает содержание пролактина, витамины РР, Р и аскорбиновая кислота, укрепляющие сосудистую стенку, нормализующие микроциркуляцию и уменьшающие отек молочных желез. Кроме того, все перечисленные витаминные препараты улучшают работу печени, где инактивируются эстрогены и в целом благоприятно влияют на ткани молочных желез.
Применяются йодомарин, йод-актив, нормализующие работу щитовидной железы и участвующие в образовании ее гормонов (см. симптомы йододефицита, препараты ).
- Седативные препараты и биостимуляторы (адаптогены)
Назначение успокоительных препаратов (пустырник, валериана, настойка пиона) нормализуют психоэмоциональное состояние пациентки, улучшают сон и повышают устойчивость к стрессам. Адаптогены (элеутерококк, радиола розовая) стимулируют иммунитет, нормализуют обменные процессы в организме, улучшают работу печени и головного мозга.
Используются мастодинон, циклодинон или ременс, которые благотворно влияют на гормональный баланс, устраняют патологические процессы в молочных железах, снижают концентрацию пролактина.
Назначение таких препаратов, как индометацин, найз или диклофенак не только уменьшают болевой синдром за счет подавления синтеза простагландинов – «возбудителей» болей, но и снимают отек и нагрубание молочных желез.
Мочегонные препараты (лазикс или растительные мочегонные средства. брусничный лист, почечный чай, фитолизин) способствуют спаданию отека в молочных железах и уменьшению болей.
Это основное звено консервативного лечения, оно заключается в назначении следующих групп лекарств:
Прием утрожестана, дюфастона, норколута, прегнина и других препаратов во второй фазе цикла снижает синтез эстрогенов и нормализуют уровень прогестерона, что благоприятно сказывается на течении мастопатии. Длительность приема гестагенных средств составляет не менее 4 месяцев. Возможно и местное применение гестагенов (прожестожель) – нанесение геля на поверхность молочных желез дважды в день не менее 3 – 4 месяцев, что способствует всасыванию 90% прогестерона тканями молочной железы и исключает побочные эффекты.
- Ингибиторы выработки пролактина
Парлодел подавляет секрецию пролактина и назначается при выявленной гиперпролактинемии.
Лечение андрогенами (метилтестостерон, даназол, тестобромлецид) проводится женщинам после 45 лет на протяжении 4 – 6 месяцев в непрерывном режиме. Андрогены ингибируют выделение ФСГ и ЛГ гипофизом, подавляют их действие на яичники и тормозят производство яичниками гомонов.
Тамоксифен и другие препараты данной группы принимаются непрерывно в течение 3 месяцев.
- Комбинированные оральные контрацептивы
Прием Марвелона, Ригевидона и других противозачаточных препаратов показан пациенткам до 35 лет при ановуляции и нарушении второй фазы цикла.
Хирургическое лечение показано при выявлении узловой мастопатии (фиброаденомы или кисты) и заключается либо в проведении секторальной резекции молочной железы (удаление патологического очага вместе с сектором груди) либо в энуклеации (вылущивании) опухоли/кисты. Показаниями к операции служат: подозрение на рак по данным гистологического исследования пунктата, быстрый рост фиброаденомы, рецидив кисты после ранее проведенной пункции.
Допускается ли беременность при мастопатии?
Беременность благоприятно воздействует на течение мастопатии, так как изменившийся гормональный фон (повышение секреции прогестерона) во время вынашивания плода не только приостанавливае
