Сильный отек после инфаркта

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инфаркт миокарда с отеком легких – гибель клеток участка сердечной мышцы в результате их некроза, развивающегося из-за резкого нарушения внутриклеточного метаболизма при критическом снижении или полном прекращении циркуляции крови по коронарным артериям (ишемии), которая сопровождается скоплением в альвеолах и тканях легких вышедшей из сосудов плазмы крови. То есть острая сердечная недостаточность у пациентов осложняется снижением дыхательных функций легких.
Острый инфаркт имеет код по МКБ 10 (последней версии Международной классификации болезней) – 121; его текущим осложнениям присвоен код I23. Острый отек легкого при левожелудочковой недостаточности (сердечная астма) кодируется 150.1.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
I21 Острый инфаркт миокарда
Причины инфаркта миокарда с отеком легких
В клинической кардиологии патогенез инфаркта миокарда с отеком легких (кардиогенным отеком легких) связывают не только с внезапной закупоркой или сужением просвета коронарной артерии вследствие прогрессирующего атеросклероза, но и с повышенным давлением в левом желудочке сердца при наличии диастолической дисфункции.
Сердце качает кровь циклами путем поочередных ритмичных сокращений и расслаблений сердечной мышцы (миокарда) «насосных камер» – желудочков. Во время расслабления (диастолы) желудочек должен снова наполниться кровью, чтобы во время следующего сокращения (систолы) выбросить ее в кровоток.
При инфаркте, а также при ишемической болезни сердца, высоком кровяном (артериальном) давлении, стенозе аорты, гипертрофических кардиомиопатиях желудочки становятся «жесткими», то есть не могут полностью расслабиться во время диастолы. Это происходит из-за патологических изменений, а в случае инфаркта миокарда – частичного очагового некроза клеток мышечных волокон, которые вследствие ишемии теряют гликоген, магний, калий, фосфор и одновременно накапливают липиды, натрий, кальций и воду.
Кардиогенный отек легких, как результат острой декомпенсированной сердечной недостаточности, выражается в застое крови в малом круге кровообращения и легочных капиллярах, усилении в них гидростатического давления, а также в проникновении и накоплении в ткани и межтканевом пространстве легких «выдавленной» из сосудов плазмы крови. Это потенциально смертельная причина острой дыхательной недостаточности вообще и при инфаркте миокарда в частности.
[10], [11], [12], [13]
Симптомы инфаркта миокарда с отеком легких
Отмечаемые медиками первые признаки инфаркта миокарда с отеком легких проявляются в виде:
- сильных болей за грудиной, в области сердца и под ложечкой;
- нарушения частоты сердечных сокращений до пароксизмальной желудочковой тахикардии (180-200 и более сокращений в минуту);
- усиливающейся общей слабости;
- повышения артериального давления;
- затруднения дыхания (ощущение нехватки воздуха) в лежачем положении;
- инспираторной одышке (при вдыхании воздуха);
- сухих, а затем влажных хрипов в легких;
- кашля с выделением мокроты;
- появления холодного пота;
- посинения слизистых и кожи (цианоз).
Через несколько часов или спустя сутки у пациента повышается температура тела (не выше +38°С).
Когда экстравазация клеток крови и последующий отек затрагивает все легочные ткани, что часто происходит при левожелудочковой острой сердечной недостаточности и инфаркте миокарда, одышка стремительно усиливается и нарушение альвеолярного газообмена перерастает в удушье.
Затем из интерстициальных тканей транссудат может проникнуть непосредственно в альвеолярные и бронхиальные полости. При этом происходит слипание альвеол, и у пациентов отмечаются сильные влажные хрипы в легких; при выдохе изо рта появляется розоватая пенистая мокрота, которая способна заблокировать работу бронхов и вызвать гипоксию с летальным исходом. И чем больше образуется пены, тем эта угроза сильнее.
Последствия
Если помощь пришла своевременно и была оказана правильно, можно избежать внезапного летального исхода, который наступает из-за мерцательной аритмии (фибрилляции) желудочков сердца или асфиксии. И часто последствия инфаркта миокарда с отеком легких проявляются возвращением сильных загрудинных болей, острой сердечной недостаточностью и перебоями в работе сердца с тахикардией.
В результате данного типа инфаркта миокарда могут развиваться:
- кардиогенный шок с падением АД, нитевидным пульсом и последующей остановкой сердца;
- постинфарктный кардиосклероз – замещение отмершей ткани миокарда рубцовой;
- острый фибринозный перикардит – воспаление фиброзно-серозной оболочки сердца, которое может прогрессировать до экссудативного перикардита (просачивания внетканевой жидкости в полость перикарда) и в конечном итоге привести к тампонаде сердца – накоплению чрезмерного объема жидкости внутри перикарда;
- частичное нарушение или полное прекращение проведения внутрисердечных электрических импульсов (атриовентрикулярная блокада 2-3 степеней);
- выпирание поврежденного участка стенки левого желудочка (постинфарктная аневризма) – возникает через несколько месяцев примерно в 15% случаев;
- тромбоэмболия легочной артерии или инфаркт легких – обструкция одной из артерий легких, в результате чего прекращается нормальное кровоснабжение тканей легкого и происходит их некроз (при незначительных зонах поражения со временем отмершая ткань заменяются рубцовой);
- эмболический инфаркт головного мозга (кардиоэмболический инсульт).
Прогноз инфаркта миокарда с отеком легких, учитывая его летальные последствия в 25-30% случаев, нельзя считать благоприятным. Смерть наступает в результате различных по локализации внешних и внутренних разрывов мышечной ткани сердца, которые случаются при обширных зонах некроза миокарда, очень высоком АД, несвоевременной (или малоэффективной) медицинской помощи, а также у пациентов старшей возрастной категории.
[14], [15], [16], [17], [18], [19], [20]
Диагностика
В большинстве случаев первичная диагностика инфаркта миокарда с отеком легких проводится врачами неотложной помощи на основании достаточно выраженной клинической картины данного заболевания (симптомы описаны выше).
Аппаратная или инструментальная диагностика инфаркта миокарда с отеком легких осуществляется с помощью прослушивания ритма сердца стетоскопом и снятия показаний ЭКГ – электрокардиограммы.
После поступления пациента в стационар (часто это отделение кардиологической реанимации) может быть проведена эхокардиография (УЗИ сердца и легких) или рентгеноскопия легких.
Анализы при инфаркте миокарда с отеком легких позволяют определить масштаб некротического очага в миокарде и включают биохимический анализ крови, по результатам которого врачи определяют уровень лейкоцитов, тромбоцитов, фибриногена в крови, СОЭ и pH. Определяется содержание специфичных белков: альбумина, А2-, У- и Г-глобулинов, миоглобина и тропонинов. Также определяется уровень содержания сывороточного фермента креатинфосфокиназы-МВ (МВ-КФК) и трансминаз: аспартатаминотрансферазы (АСТ) и лактатдегидрогеназы (ЛДГ).
Дифференциальная диагностика инфаркта миокарда с отеком легких должна проводиться с учетом сходства некоторых симптомов при сильном внутреннем кровотечении, эмболии легочной артерии, расслоении аорты, пневмотораксе, остром перикардите, остром приступе панкреатита, прободении язвы желудка или двенадцатиперстной кишки.
[21], [22], [23], [24], [25], [26]
Лечение инфаркта миокарда с отеком легких
Следует учитывать, что лечение инфаркта миокарда с отеком легких носит неотложный характер, сочетая интенсивную терапию по жизненным показаниям (indicatio vitalis) с одновременным применением фармакологических препаратов, способствующих улучшению функционирования сердечной мышцы и систем кровообращения и дыхания.
Каждый должен знать, что до приезда скорой медицинской помощи при первых признаках инфаркта человека следует не укладывать, а устроить полусидя, а для расширения коронарных сосудов под язык положить 1-2 таблетки Нитроглицерина, делая это через каждые 10-15 минут. Также необходимо принять внутрь (обязательно разжевать!) не менее 150-160 мг Аспирина (ацетилсалициловой кислоты).
С внутривенного (струйного) введения Нитроглицерина (1% раствор, до 20 мкг в минуту) начинают оказание помощи и врачи. Нитрогицерин действует не только как сосудорасширяющее, но и способствует снижению возврата венозной крови в сердце и потребности сердечной мышцы в кислороде, а также усиливает ее сокращения. Для купирования болевого синдрома внутривенно вводят нейролептик с противошоковым, антиаритмическим и адренолитическим эффектами Дегидробензперидол (Дроперидол, Инапсин) в сочетании с мощным анальгетиком Фентанилом (или их готовую смесь – Таламонал). Применяемые для снятия боли Морфин и Промедол действуют на дыхание угнетающе.
Купирование отека легких при инфаркте миокарда (после внутривенного введения Нитроглицерина и наркотических обезболивающих) продолжают с помощью подачи в дыхательные пути пациента (с помощью маски, носовой канюли или путем интубации) увлажненного кислорода. Для подавления образования пены при отеке легких кислород подается через смоченную медицинским спиртом (60-70%) марлю, с этой же целью применяют жидкий препарат Антифомсилан. А внутривенное введение мочегонных препаратов – Фуросемида (Лазикса), Буметанида, Пиретамида или Урегита – позволяет сократить объем циркулирующей в организме жидкости, но их используют только при повышенном артериальном давлении.
При явной угрозе или начале развития кардиогенного шока неотложная терапия включает инъекции: Допамина или Добутамина (стимулирует сокращение миокарда, поддерживая коронарное и общее кровообращение), а также Метопролола, Изопротеренола, Эналаприла, Амринона – для поддержания ритма и проводимости сердца.
В реанимационной кардиологии применяются такие лекарства при инфаркте миокарда с отеком легких:
- Антикоагулянты (Гепарин, Неодикумарин, Синкумар) и тромболитики (Стрептокиназа, Анистреплаза, Алтеплаза, Урокиназа) – для снижения свертываемости крови, растворения тромба и возобновления кровотока по коронарным сосудам.
- Ганглиоблокаторы (Нитроглицерин, Нитропруссид натрия, Пентамин, Бензогексоний) – для снижения нагрузки на малый круг кровообращения.
- Антиаритмические препараты (снижают частоту сердечных сокращений) – Пропафенон, Мекситил, Прокаинамид, а также анестетик Лидокаин.
Бета-блокаторы (Метопролол, Пропранадол, Амиодарон, Атенолол, Солатол) – также имеют антиаритмическое действие.
- Глюкокортикостероиды (Преднизолон, Гидрокортизон) – для стабилизации клеточных и лизосомных альвеолярно-капиллярных мембран.
- АПФ (ингибиторы ангиотензин-превращающего фермента) – Эналаприл, Каптоприл, Лизиноприл, Рамиприл – улучшают поступление крови в миокард и уменьшают кардиологическую нагрузку.
- Антиагреганты (Аспирин, Варфарин) – для снижения агрегации тромбоцитов и тромбообразования.
При отсутствии эффекта вышеперечисленных медикаментозных средств проводится дефибрилляция – сердечно-легочная реанимация с помощью электроимпульсного воздействия на сердце.
Оперативное лечение
На сегодняшний день оперативное лечение инфаркта миокарда с отеком легких и недостаточностью левого желудочка заключается в открытии закупоренного кровеносного сосуда с помощью установки внутриаортального баллонного контрпульсатора (баллонной коронарной ангиопластики).
Через бедренную (или лучевую) артерию пациенту в аорту, в зону атеросклеротического сужения просвета, вводится специальный катетер, снабженный изготовленным из полиуретана баллоном. С помощью насоса (настраиваемого компьютером по показаниям ЭКГ) в баллон нагнетается гелий (на диастолической фазе сократительного цикла сердца), баллон раздувается, и в аорте повышается диастолическое давление. Это увеличивает коронарный кровоток, сердце продолжает работать, но с гораздо меньшей нагрузкой.
Когда баллон сдувается, диастолическое и систолическое давление, а также сопротивление току крови снижаются. В итоге нагрузка на левый желудочек и поврежденный миокард значительно уменьшается, как и его потребность в кислороде.
Чтобы после удаления баллона просвет сосуда повторно не сузился, на поврежденный участок сосудистой стенки проводится установка стента – металлического сетчатого «протеза», который изнутри держит сосуд, не давая ему сужаться.
Для создания вместо закупоренного тромбом нового сосуда и восстановления коронарного кровотока проводится аортокоронарное шунтирование (не позднее 6-10 часов с момента инфаркта, до появления необратимых изменений миокарда). При этой операции в обход поврежденного сосуда вживляется аутоимплантат – отрезок подкожной вены из ноги пациента. Другой подход – маммаро-коронарное шунтирование, при котором в качестве шунта используется внутренняя грудная артерия (с левой стороны). Как отмечают кардиохирурги, при полной окклюзии сосуда установка стента бывает невозможной и тогда поводится только шунтирование.
Решение о проведении срочного оперативного вмешательства принимается на основании клинической картины инфаркта миокарда, данных ЭКГ и рентгенологического исследовании пульсации сердца (электрокимографии), а также с учетом показателей биохимического анализа крови на сывороточные ферменты. Но решающим фактором кардиологи считают результаты рентгеноконтрастного обследования сердца (коронарографии), дающего возможность оценить состояние всех внутрисердечных сосудов.
Являясь методом выбора, аортокоронарное шунтирование не может выполняться при облитерирующем коронароэндартериите (атеросклерозе нескольких коронарных артерий), сахарном диабете, острых воспалительных и онкологических заболеваниях.
Народное лечение
В чем может заключаться народное лечение инфаркта миокарда с отеком легких?
Когда человек находится в реанимации, часто на грани жизни и смерти, никакое лечение травами инфаркта миокарда с отеком легких просто невозможно…
Со временем, в постинфарктный период – но только по рекомендации врача – это допустимо. Как правило, в фитотерапии при кардиологических проблемах используются отвары травы пустырника сердечного, крапивы жгучей, сушеницы топяной, донника лекарственного, плодов и цветов боярышника колючего, корней девясила высокого. Народные лекари советуют пить морковный сок, есть орехи с медом,
Как показывает практика, гомеопатия при инфаркте миокарда с отеком легких не применяется.
Хотя в качестве вспомогательного метода она может быть использована – опять же, по рекомендации опытного врача – в ходе традиционного медикаментозного лечения нарушений работы сердца, к примеру, аритмии.
[27], [28], [29], [30], [31]
Профилактика
Если вы спросите у любого кардиолога, в чем заключается профилактика инфаркта миокарда с отеком легких, то ответ специалиста будет состоять из нескольких простых пунктов:
- регулярная физическая нагрузка,
- нормализация массы тела (то есть пересмотр системы питания и ассотримента употребляемых пищевых продуктов),
- отказ от курения и употребления алкоголя,
- своевременное выявление и лечение атеросклероза, артериальной гипертензии, стенокардии, почечной недостаточности и др. заболеваний.
К примеру, пожилые американцы, чтобы избежать инфаркта, пьют аспирин, и заокеанские врачи утверждают, что это снижает риск инфаркта почти на четверть.
Они же считают, что основным фактором сердечно-сосудистого риска является положительный семейный анамнез инфаркта миокарда (в том числе сопровождаемого отеком легких). Хотя определить гены, отвечающие за наследственный компонент инфаркта, на сегодняшний день не удалось. И многие исследователи сосредоточили внимание на поиске новых подходов к профилактике и терапии инфаркта миокарда с отеком легких на основе имеющейся генетической информации.
Источник
Отек легких при инфаркте миокарда
Лечение отека легких при инфаркте миокарда начинается с нейролептанальгезии. Внутривенно струйно вводят фентанил (1 – 2 мл 0,005% раствора) и дроперидол (2-4 мл 2,5% раствора). При отсутствии этой смеси можно ввести внутривенно 1 мл 1% раствора морфина (для старых людей 0,5 мл) или промедол.
При отеке легких без болевого синдрома показана нейролепсия дроперидолом (2,5% раствор, 2-4 мл) внутривенно струйно. Для разрушения пены используются ингаляции кислорода с парами 20-50 градусного спирта или 10% спиртовой раствор антифомсилана.
При нормальном или повышенном АД внутривенно струйно вводится лазикс (фуросемид) из расчета 1 – 2,5 мг/кг. Сразу после введения, еще до усиления диуреза, проявляется его экстраренальное действие – уменьшение объема циркулирующей крови в легких за счет ее перераспределения. Этот эффект продолжается не более 15-20 минут. Перорально даваемые диуретики не обладают таким действием.
Уже на догоспитальном этапе при сердечной астме и начинающемся отеке легких рекомендуется сублингвальный прием нитроглицерина. Его дают по 1 табл. (0,5 мг) через 2 минуты 3-5 раз при постоянном контроле АД, не допуская снижения более чем на 30% от исходного.
В условиях стационара лечение отека легких начинают с внутривенного струйного введения 0,5- 1,0 мл 1% раствора нитроглицерина, растворенного в 20 мл изотонического раствора. При этом необходим тщательный контроль за артериальным давлением и рекомендуется не снижать его больше, чем на 30% от исходного. Если отек легких не купируется и артериальное давление остается высоким, введение нитроглицерина уже через 5- 15 минут можно повторить в той же дозе. Суммарная доза струйно введенного нитроглицерина не должна превышать 5 мл (50 мг). В дальнейшем, если отек легких еще сохраняется, а артериальное давление остается на повышенных цифрах, можно перейти на внутривенное капельное введение нитроглицерина в дозе 6 мл 1% раствора на 400 мл изотонического раствора со скоростью 8-10 капель в минуту.
Вместо нитроглицерина может быть применен ганглиоблокатор (0,5 мл 5% раствора пентамина в 20 мл 40% раствора глюкозы или изотонического раствора натрия хлорида или арфонад 50-150 мг внутривенно капельно). Пентамин вводят очень медленно в вену (за 5-10 мин). Каждые 3 минуты измеряют артериальное давление, прерывая инъекцию пентамина. Полностью прекращают инъекцию пентамина в момент снижения систолического давления до 110-120 мм рт.ст. так как падение давления может продолжаться еще 5-10 мин после инъекции.
Действие пентамина особенно быстро сказывается при отеке легких, протекающем со значительным подъемом артериального давления. Например, у больного с уровнем систолического давления около 200 мм рт.ст. ощущение удушья (как и влажные хрипы) может исчезнуть уже через 15-20 мин после внутривенной инъекции пентамина. Если же систолическое давление незначительно превышает норму (около 150 мм рт.ст.), то отек легких, несмотря на введение пентамина, затягивается на 1/2-4 часа (М.СКушаковский, 1990).
Другой вариант лечения инфарктного отека легких, сопровождающегося значительным подъемом артериального давления, связан с применением периферического вазодилататора – натрия нитропруссида (нанипрусса, ниприда). Он вводится внутривенно капельно в дозе 50 мг, растворенных в 500 мл 5% раствора глюкозы. Скорость введения также зависит от цифр артериального давления (в среднем 6-7 кап/мин).
Однако нитроглицерин быстрее купирует отек легких, не так резко снижает артериальное давление, как пентамин, и не вызывает синдрома «обкрадывания», как нитропруссид натрия.
Убольныхс нормальным артериальным давлением (систолическое давление выше 100- 110 мм рт.ст.) лечение отека легких начинают с внутривенного капельного вливания нитроглицерина: 1 – 2 мл 1% раствора нитроглицерина разводят в 200 мл изотонического раствора натрия хлорида и вводят со скоростью 20- 30 кап/мин через установленный в вене катетер (постоянный контроль за уровнем АД!). Применяют также лазикс (80-120 мг) и внутривенно струйно за 4-5 минут вводят 0,25 мл 0,05% раствора строфантина (если больной не получал сердечных гликозидов).
При отеке легких у больных с пониженным артериальным давлением (систолическое давление ниже 100 мм рт.ст.) пентамин, нитропруссид натрия, нитроглицерин противопоказаны. Нет предпосылок и для раннего назначения мочегонных. По-прежнему показаны препараты для нейролептанальгезии. В вену струйно вводят 90-150 мг преднизолона, налаживают капельное вливание 0,25 мл 0,05% раствора строфантина в 200 мл реополиглюкина. К этому раствору можно добавить 125 мг (5 мл) гидрокортизона ацетата (скорость вливания 60 кап/мин).
Внутривенно капельно вводят допамин 200 мг (5 мл 4% раствора) на 400 мл 5% раствора глюкозы или изотонического раствора натрия хлорида (начальная скорость внутривенного вливания – 5 мкг/кг в минуту), или 10 капель 0,05% раствора в 1 минуту. Постепенно скорость вливания повышают до 20 кап/мин. При такой скорости вливания отмечается возрастание диуреза. Последующее увеличение скорости вливания (30 кап/мин) приводит к повышению диастолического давления и учащению пульса. В этот момент вливание допамина лучше приостановить или прекратить. Токсические дозы допамина вызывают желудочковую тахикардию. Повысившийся уровень артериального давления (90 мм рт.ст. и выше) позволяет с осторожностью провести внутривенное капельное вливание (через другую капельницу) нитроглицерина (1 мл 1% раствора в 200 мл изотонического раствора натрия хлорида) со скоростью 20 кап/мин. Естественно, что требуется систематический контроль за уровнем артериального давления: если АД понижается, то его регулируют введением допамина (не ниже 100-110 мм рт.ст.). На этом фоне внутривенно вводят 80-120 мглазикса.
При сочетании отека легких и кардиогенного шока у больных острым инфарктом миокарда также применяют комбинацию нитроглицерина с допамином, но доза допамина соответственно увеличивается. Лазикс (80- 120 мг) вводится тогда, когда удается повысить систолическое артериальное давление не ниже 90 мм рт.ст. Вводится также 4% раствор гидрокарбоната натрия 100- 150 мл и преднизолон 90 мг.
Прогноз при отеке легких в сочетании с кардиогенным шоком крайне неблагоприятен. В остальных случаях он, как правило, хорошо поддается лечению.
A.А. Mapтынoв
«Отек легких при инфаркте миокарда» и другие статьи из раздела Неотложные состояния в кардиологии
Осложнения инфаркта миокарда в остром периоде. Отек легких при инфаркте миокарда.
• острая сердечная недостаточность (сердечная астма, отек легких);
• истинный кардиогенный шок – наиболее тяжелое осложнение, его причина – быстро развившийся обширный некроз мышцы левого желудочка;
• рефлекторный (болевой) коллапс (синдром гипотензии – брадикардии) – синдром самого раннего периода инфаркта миокарда (чаще у мужчин среднего возраста и примерно у 15% больных);
• аритмические осложнения – аритмический шок (в «чистом» виде наблюдается у 4-5% больных с крупноочаговым проникающим ИМ) – преобладают случаи тахисистолического шока, в основе которого лежит приступ желудочковой тахикардии или тахикардической формы фибрилляции (трепетания) предсердий;
• нарушение проводимости;
• острый разрыв межжелудочковой перегородки, разрыв свободной стенки левого желудочка – разрыв сердца встречается приблизительно у 4% больных первичным трансмуральным ИМ;
• рецидив болевого синдрома;
• острая митральная недостаточность – возникает в первые часы заболевания;
• тромбоэмболические осложнения – тромбоз глубоких вен нижних конечностей и тромбоэмболия легочных артерий;
• перикардит, выпот в полость перикарда;
• увеличение размеров инфаркта миокарда;
• аневризма левого желудочка.

Классификация сердечной недостаточности по Cillip, применяемая при инфаркте миокарда:
• Класс 1 – нет застоя в малом и большом круге кровообращения; больничная летальность в 1967 году – 0 – 5%.
• Класс 2 – умеренный застой в легких (влажные хрипы а нижних отделах легких)и наличие III тона сердца либо признаки правожелудочковой недостаточности (набухание шейных вен и гепатомегалия); больничная летальность в 1967 году – 10-20%.
• Класс 3 – тяжелая сердечная недостаточность, отек легких; больничная летальность в 1967 году – 35-45%.
• Класс 4 – кардиогенный шок (САД меньше 90 мм рт. ст. цианоз, олигоурия, оглушенность); больничная летальность – 85-95%.
Успехи современной кардиологии привели к снижению этих показателей на 30-50%.
Отек легких у больных при инфаркте миокарда
Сердечная астма, отек легких – обнаруживается в первые сутки у 24% больных с первичным крупноочаговым ИМ и почти у 50% больных повторным ИМ.
Отек легких при инфаркте миокарда имеет ряд особенностей:
1. как по механизму своего возникновения:
– результат первичного ослабления функции левого желудочка сердца;
– ретроградное повышение давления крови в капиллярах легких, что приводит к повышенной гидратации ткани легких и проникновению жидкости в просвет альвеол;
2. так и по характеру течения:
– в ряде случаев отек легких только интерстициальный (т.е. нередко не диагностируется, т.к. не сопровождается бурной типичной картиной).
Снимаем отеки после инфаркта
Отеки ног – одно из частых осложнений крупноочагового инфаркта миокарда. Сначала жидкость скапливается в области ступней и голеней. По мере прогрессирования сердечной недостаточности отеки могут распространиться на бедра и живот. Крайняя степень отечности называется анасарка. В этом случае, обычно присоединяется асцит (жидкость в брюшной полости), гидроторакс (жидкость в плевральной полости около легких) и увеличение печени. Все эти признаки характеры для застоя крови в большом круге кровообращения.
Причины отеков после инфаркта
Основные причины отеков после инфаркта миокарда включают:
- Снижение сердечного выброса;
- Повышение объема внутрисосудистой жидкости;
- Повышение сосудистого сопротивления;
- Нарушение венозного оттока.
При развитии любых отеков ведущую роль играет нарушение равновесия между фильтрацией и абсорбцией внутрисосудистой жидкости через стенку капилляров. После инфаркта миокарда организм претерпевает серьезные изменения. Это происходит не только из-за чисто механического ухудшения насосной функции крови, но и из-за выработки определенных гормонов, которые отвечают за функцию почек. Получается что на больший объем жидкости «мотор» работает с меньшей интенсивностью. Вследствие этого несоответствия и развиваются отеки.
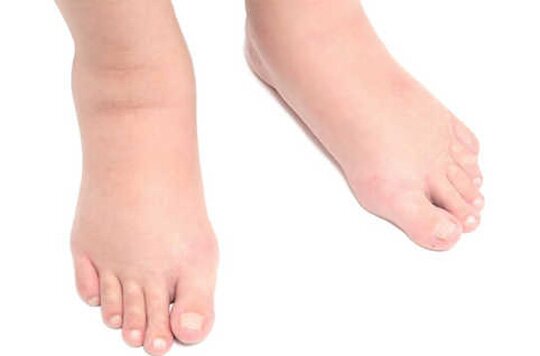
Лечение отеков после инфаркта
Как и многие другие заболевания, отеки после инфаркта легче предупредить, чем потом лечить. Поэтому при выписке пациента врач дает строгие рекомендации относительно дальнейшего образа жизни.
Правильный образ жизни против отеков
Во-первых, рекомендации касаются питьевого режима. Человек, перенесший крупноочаговый инфаркт миокарда не должен употреблять в сутки более литра воды. В особо тяжелых случаях необходимо контролировать весь объем потребляемой жидкости и сопоставлять его с объемом выделенной мочи. Эти показатели должны примерно совпадать. Более простой способ отследить накопление жидкости в организме – ежедневно взвешиваться натощак и вести дневник.
Во-вторых, необходимо исключить из рациона соленые и острые продукты. Содержащийся в соли натрий приводит к нарушению работы почек, и как следствие, накоплению жидкости в тканях.
И в-третьих, нужно бороться с гиподинамией. то есть выполнять умеренные физические упражнения. После перенесенного инфаркта это в основном неспешные прогулки по парку. В результате работы мышц ног улучшается венозный отток от нижних конечностей и вероятность развития отеков снижается.
Лекарственные препараты для лечения отеков
Самая большая группа, применяемая при отеках после инфаркта миокарда, – мочегонные средства. Следует помнить, что вместе с мочой из организма выводится большое количество микроэлементов, в частности калий и магний, поэтому очень важен дополнительный прием панангина или его заменителя.
Почти всем больным после инфаркта миокарда назначают ингибиторы ангиотензин превращающего фермента (АПФ). Препараты этой группы не только нормализуют артериальное давление, но и возвращают нарушенное равновесие почечной фильтрации.
Есть и другие, менее популярные, классы препаратов для улучшения работы сердца и уменьшения отеков после инфаркта (бета-блокаторы, дигоксин). Не стоит забывать, что самолечение может быть опасным и перед применением лекарств необходима консультация кардиолога.
Снимаем отеки после инфаркта народными методами
В борьбе с отеками после инфаркта далеко шагнула и народная медицина.
- Если врач разрешит, то пробуйте заменить часть мочегонных лекарств на травы, но внимательно следите за состоянием – если отеки не уменьшаются, то опять переходите на лекарства или замените лекарственную траву на другую.
- Традиционное средство от отеков, которое подходит и для избавления от отеков сердечного происхождения – это хвощ полевой. 4 чайные ложки хвоща залейте 1 стаканом кипятка и дайте 1 час настояться, затем процедите. Выпейте всю порцию глотками в течение дня. Курс лечения настоем хвоща – 2-3 недели. При острых воспалениях почек использовать хвощ запрещается.
- Смешайте 2 части хвоща полевого, 3 части травы горца птичьего и 5 частей цветков боярышника. Две столовые ложки приготовленной смеси залейте двумя стаканами кипятка и дайте настояться 1 час. Процедите и принимайте по трети стакана.
- 4 чайные ложки семян петрушки залить стаканом кипятка, кипятить на маленьком огне 5 минут, дать остыть, принимать по 1 ст. ложке 4-6 раз в день.
- Очень хорошо помогают от отеков кукурузные рыльца. 30 г рылец залейте 1 стаканом кипятка и дайте 3 часа настояться, укутав. Принимайте по 1 столовой ложке 3 раза в день за 30 минут до еды в течение 5 дней.
- Залейте 1 стаканом кипятка 1 столовую ложку травы грыжника и дайте настояться в термосе 2 часе. Принимайте по 1/3 стакана настоя 3 раза в день за 30 минут до еды в течение 1 месяца.
- Не стоит забывать и о целебных свойствах калины. Этот плод можно употреблять как свежим, так и замороженным. Чтобы сделать настойку, возьмите столовую лодку ягод калины, добавьте столовую ложку липового меда и залейте 200 мл кипятка. Принимать необходимо в течение месяца два раза в день по полстакана. Курсы можно повторять несколько раз в год.
- Для борьбы с отеками после инфаркта подойдет и тысячелистник. Настой нужно принимать ежедневно по стакану в течение двух недель.
- Мякоть сырой тыквы или сок из нее в количестве полулитра нужно выпивать каждый день.
- Также, полезными буду компрессы с тертым картофелем. которые необходимо накладывать на отечную область.
Сердечные отеки могут развиваться при гипертонической болезни, ишемической болезни сердца, кардиомиопатии. Так, после инфаркта миокарда отеки ног можно обнаружить у каждого второго пациента. Вероятность развития этого осложнения обусловлена площадью поражения сердца, степенью сопутствующей почечной недостаточности и повышением проницаемости капилляров. При первых признаках сердечной недостаточности необходимо обратиться к кардиологу для назначения терапии. Однако, лучший способ лечения отеков – это их предупреждение. Для этого отлично подходит правильная диета, соблюдение питьевого режима и народные методы.
Источник
