Противоотечная терапия при отеке

Многие из нас сталкиваются с отёками – к вечеру появляется тяжесть в ногах, становится тесновата обувь. Бывает, что отёк появляется и долго не проходит после травмы. А что делать, если отёк не проходит полностью после отдыха? О строении и работе лимфатической системы, причинах развития и вариантах лечения лимфатического отёка рассказывает терапевт ЦНМТ Чупина Татьяна Геннадьевна.
Лимфедема – это хроническое прогрессирующее заболевание, связанное с нарушением работы лимфатической системы, приводящее к накоплению в межклеточном пространстве жидкости, богатой белком. Это, как правило, приводит к воспалению и развитию фиброза в поражённой области.
Заболевание широко распространено. Нарушение оттока лимфы различной степени наблюдается у каждого десятого жителя Земли.
Симптомами лимфедемы является отёк, тяжесть в ногах. Отёк при лимфедеме на ранних стадиях мягкий, после надавливания в его области остается след в виде ямки. При длительном течении кожа уплотняется. Отёк носит прогрессирующий характер. Часто присоединяются различные осложнения – рожистое воспаление, грибковые инфекции, папилломатоз, трещины кожи, лиморрея. В наиболее запущенных случаях развивается слоновость. Симптомом, характерным только для лимфедемы нижних конечностей, является признак Стиммера: кожу на тыле II пальца стопы невозможно собрать в складку.
Что включает в себя лимфатическая система, и какую роль она выполняет?
К лимфатической системе относится сеть лимфатических сосудов, лимфатические узлы, селезёнка, тимус, миндалины, лимфоциты, пейеровы бляшки в кишечнике.
Лимфатическая система осуществляет возврат воды в сердечно-сосудистую систему, участвует во всасывании жиров, белков, витаминов и отвечает за очищение от микроорганизмов, поврежденных и опухолевых клеток.
За сутки по лимфатическим сосудам оттекает около 2 л жидкости. Лимфа движется медленно, со скоростью 5 мм в секунду.
Лимфатические капилляры более крупные, чем артериальные или венозные. Клетки лимфатического капилляра накладываются друг на друга, как черепицы крыши. К каждой клетке прикреплена тонкая нить – якорный филамент, который вплетается в сеть коллагеновых волокон. Когда между клетками увеличивается объем жидкости, якорные филаменты натягиваются и открывают отверстия, по которым внутрь лимфатической системы проникает не только вода, но и крупные белки, питательные вещества, бактерии, повреждённые и чужеродные клетки.
Лимфатические сосуды состоят из лимфангионов, их размер от 2 до 15мм. Лимфангион можно сравнить с маленьким сердцем. С обеих сторон у него есть клапаны, они пропускают лимфу лишь в одном направлении. Лимфангион имеет мышечную манжетку, которая сокращается 1 раз в 6-10 секунд. Ритм сокращений зависит от обеспеченности лимфангиона нервными клетками. При самых интенсивных нагрузках сокращения происходят со скоростью 1 раз в 2 секунды.
По лимфатическим сосудам лимфа течет к лимфатическим узлам, где происходит фильтрация «отработанных материалов» – остатков клеток, бактерий и других чужеродных веществ. Пройдя через лимфоузлы, чистая лимфа возвращается обратно в лимфатические пути. Двигаться ей помогают мышечные сокращения, движения диафрагмы при дыхании, пульсация артерий и низкое давление в месте впадения лимфатических протоков в центральные вены.
Как образуется лимфедема?
Если по какой-то причине лимфатическая система не справляется с продвижением лимфы и ее очищением, то в межклеточном пространстве происходит накопление не только жидкости, но и крупных белков, повреждённых клеток, микроорганизмов, нарушается очищение тканей. Все это приводит к воспалению, формированию грубых фиброзных изменений кожи.
Лимфедемы бывают первичные и вторичные. Первичная лимфедема развивается при нарушении развития лимфатической системы, она может проявиться как в детстве, так и во взрослом возрасте. Часто это бывает после травм, беременности, набора веса, укуса насекомого и др. Лимфатическая система перегружается и перестаёт справляться с нагрузкой.
Вторичная форма связана с повреждением лимфоузлов и сосудов. Это может быть результатом хирургического вмешательства, облучения, ожога, хронической венозной недостаточности или инфекции. Наиболее частой причиной вторичной лимфедемы является лечение какого-либо злокачественного образования, особенно если оно сопровождается лучевой терапией – например, отёк руки после лечения опухоли молочной железы.

Как вылечить лимфедему?
В Клинике восстановления здоровья ЦНМТ начали работать по методике КФПТ – Комплексной физической противоотёчной терапии для лечения лимфатических отёков.
Лечение проводится в два этапа: на первом необходимо достичь результата, то есть ликвидировать отёк, а на втором – не допустить его повторного образования.
Первый этап лечения занимает от 10 до 20 дней, в зависимости от давности заболевания и выраженности отёка. Сначала пациенту проводится лимфодренажный массаж – это специальная техника массажа, при которой работа направлена не вглубь, а вдоль тканей. Врач совершает медленные и плавные движения, что способствует всасыванию в лимфатические капилляры богатой белком жидкости, стимулирует продвижение лимфы и перенаправляет её ток в обход заблокированных областей. После массажа на кожу наносится увлажняющий крем и проводится компрессионная терапия с использованием специальных эластичных бинтов низкой растяжимости – бандажирование. Это необходимо для поддержания дополнительного дренажного эффекта, для усиления эффективности массажа. В компрессионном бандаже пациент находится в течение суток, до следующей процедуры. Для максимального эффекта, находясь в бандаже, необходимо как можно больше двигаться, а также выполнять специальный комплекс упражнений.
На втором этапе лечения рекомендуется проходить процедуры лимфодренажного массажа 1-2 раза в неделю.
Проведение комплексной физической противоотёчной терапии требует от пациента и врача совместных усилий, терпения, а главное – желания добиться результата. Важна совместная работа пациента и врача, выполнение рекомендаций.
К сожалению, лимфедему нельзя вылечить окончательно, но на любой стадии болезни можно уменьшить отёк, улучшить состояние и физическую активность пациента. Чем раньше начать лечение, тем большего результата можно добиться и, что особенно важно, – избежать осложнений.
Показания к проведению КФПТ:
- липо-лимфедема,
- хроническая лимфо-венозная недостаточность,
- посттравматический отек,
- выраженный отек при неподвижности,
- ревматологические заболевания,
- склеродермия,
- синдром Зудека.
Обратите внимание на противопоказания для терапии:
- острые инфекции,
- декомпенсированная сердечная недостаточность,
- острый тромбоз,
- при серьезных заболевания периферических артерий и выраженных явлениях полинейропатии противопоказано бандажирование.
В любом случае перед процедурой в обязательном порядке необходимо проконсультироваться с врачом, который назначит дообследование, определит индивидуальный план лечения.
Если у вас лимфедема:
- Чтобы улучшить отток, избежать прогрессирования заболевания и осложнений избегайте разогревающих процедур, травматизации тканей.
- Всегда имейте при себе антисептик, желательно не содержащий спирта – обрабатывайте им сразу любую ранку.
- Без необходимости не перегружайте пораженную конечность, физическую нагрузку выполняйте только в компрессионном трикотаже.
- Старайтесь придать пораженной конечности возвышенное положение во время сна.
- Не забывайте, что лимфатические сосуды очень нежные, и лимфоотток может затруднять даже тугая одежда.
- Соблюдайте обычный питьевой режим, ограничивайте соль, старайтесь поддерживать оптимальный вес и вести активный образ жизни.
Источник
Иногда случается так, что на утро отекают лицо, руки или ноги, и, чтобы убрать эту проблему понадобятся противоотечные препараты. Отек представляет собой скопление избыточной жидкости в тканях.
Отечность может вызываться рядом причин:
- заболевания сердечно-сосудистой системы;
- нарушение работы мочевыделительной системы;
- избыточное употребление соли и воды;
- беременность;
- инфекционные заболевания;
- прием аспирина, стероидов, а также препаратов, которые расширяют сосуды.
Причину отеков может выявить только врач, поэтому нельзя заниматься самолечением и самостоятельно назначать себе препараты, которые помогут с ними бороться.
Классификация средств
Чаще всего при отеках назначают мочегонные средства (диуретики), которые очень быстро дают положительный результат, но принимать их следует только согласно рекомендациям врача, потому что данные препараты снижают уровень калия в организме, что может негативно сказаться на состоянии миокарда. Мочегонные препараты также часто применяются в случае различных интоксикаций для быстрого очищения организма или в тех случаях, когда у пациентов наблюдаются нарушения водного обмена в организме.
Если пациенты страдают артериальной гипертензией, то им могут назначаться таблетки, снимающие отечность сосудов, за счет чего увеличивается их просвет, улучшается кровоток и снижается нагрузка на сердечную мышцу.
Диуретики могут назначаться не только в случае внешних, но и внутренних отеков (водянки) при заболеваниях сердца, почек, печени, щитовидной железы.
Таблетки, снимающие отечность, разделяются на несколько групп:
- Осмотические диуретики направлены на то, чтобы повысить осмотическое давление и убрать избыточную жидкость из мягких тканей. Назначаются при отеке мозга, глаукоме, серьезной интоксикации. Категорически противопоказаны при почечной и сердечной недостаточности.
- Калийсберегающие препараты помогают избежать дефицита калия в организме при приеме диуретиков. Назначаются пациентам с сердечной недостаточностью. Чаще всего назначается Верошпирон, который помогает при асците, сердечной недостаточности и отеках, вызванных циррозом.
- Салуретики выводят натрий и калий, быстро снимают отечность и уменьшают нагрузку на миокард. Назначаются в случае гипертензии, сердечной недостаточности. Самым популярным салуретиком является Фуросемид (аналоги Фурон, Лазикс и др.), который начинает действовать уже через 20 минут после приема.
 Если отекают ноги, то чаще всего назначаются противоотечные мази, которые доступны в любой аптеке. Свою эффективность доказали: Эссавен Гель, который помогает при варикозном расширении вен, усталости ног и нарушении кровообращения; гепариновая мазь — устраняет воспаление стенок сосудов, которые расположены близко к коже, а также устраняет закупорку вен; Венитан содержит в себе семена конского каштана, что способствует укреплению стенок капилляров и нормализации кровообращения; Лиотон — помогает при ушибах, гематомах, тромбофлебите, варикозном расширении вен.
Если отекают ноги, то чаще всего назначаются противоотечные мази, которые доступны в любой аптеке. Свою эффективность доказали: Эссавен Гель, который помогает при варикозном расширении вен, усталости ног и нарушении кровообращения; гепариновая мазь — устраняет воспаление стенок сосудов, которые расположены близко к коже, а также устраняет закупорку вен; Венитан содержит в себе семена конского каштана, что способствует укреплению стенок капилляров и нормализации кровообращения; Лиотон — помогает при ушибах, гематомах, тромбофлебите, варикозном расширении вен.
Народные методы избавления от отеков
Кроме медикаментозных средств в домашних условиях применяются и народные методы для снятия отечности. Для снятия усталости и отеков ног можно сделать прохладную солевую ванночку, которая поможет расслабиться и убрать напряжение мышц. Если отекают веки и лицо, то по утрам рекомендуется протирать кожу кубиками льда, изготовленными на отваре василька, шалфея, тысячелистника, мяты, ромашки. При отеках рук и ног помогут ванночки с добавлением настоев ромашки, полевого хвоща и шалфея.
 Чтобы убрать отеки носоглотки при инфекционных заболеваниях, понадобится провести курс ингаляций. В таком случае противоотечная ингаляция является самым эффективным, простым и безопасным средством убрать отек и не допустить возникновение ринита, фарингита, бронхита или хотя бы облегчить состояние в случае их появления. Ингаляции бывают влажными, сухими, тепловлажными, масляными, паровыми. Смесь трав для противоотечной ингаляции должна состоять из растительных ингредиентов, прополиса, меда, минеральной воды и других средств, которые подбираются в индивидуальном порядке.
Чтобы убрать отеки носоглотки при инфекционных заболеваниях, понадобится провести курс ингаляций. В таком случае противоотечная ингаляция является самым эффективным, простым и безопасным средством убрать отек и не допустить возникновение ринита, фарингита, бронхита или хотя бы облегчить состояние в случае их появления. Ингаляции бывают влажными, сухими, тепловлажными, масляными, паровыми. Смесь трав для противоотечной ингаляции должна состоять из растительных ингредиентов, прополиса, меда, минеральной воды и других средств, которые подбираются в индивидуальном порядке.
Одним из самых эффективных средств, для того чтобы снять воспаление дыхательных путей и носовых пазух, является ингаляция с морской солью (прекрасно снимает отек носовых пазух), настоем тысячелистника, алтея, орехового листа (уберет отек лица и облегчит кашель) и вытяжкой из листьев эвкалипта (хорошо тонизирует сосуды, убирает припухлости, борется с различными инфекциями).
Отечность в области лица, рук и ног может быть связана как с привычками питания, так и с внутренними серьезными болезнями, поэтому при регулярном возникновении данной проблемы нельзя заниматься самолечением, а нужно обращаться за медицинской помощью.
Источник
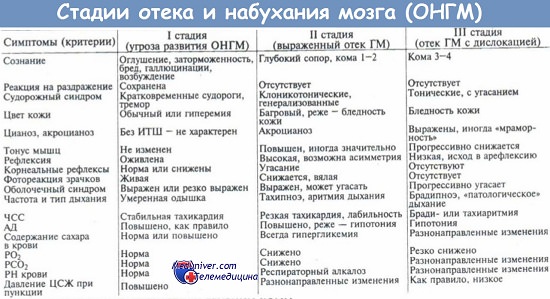
Оглавление темы “Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.”: Лечение при отеке мозга. Лечение отека головного мозга в стационаре.Данный вид медицинской помощи должен осуществляться в отделениях реанимации и интенсивной терапии и быть построен на нижеприведенных принципах лечения отека головного мозга (Ш. Ш. Шамансуров и др., 1995). Коррекция нарушения дыхания и сердечной деятельности. В зависимости от степени поражения ЦНС и тяжести состояния больных с тяжелыми формами отека, нарушения дыхания и сердечной деятельности могут быть первичными и вторичными. При их коррекции используются стандартные методики. Этиологическое лечение основного заболевания. Рациональное лечение отека мозга заключается в устранении самой причины, которая этот отек вызвала. Такое лечение возможно лишь тогда, когда первопричина отека точно известна. Однако даже устранение причины отека не обязательно приводит к его ликвидации. В таких случаях терапевтические воздействия необходимо направить на сам отек мозга. Следует указать, что ни один метод лечения не устранит отек вокруг опухоли, абсцесса или гематомы, если не ликвидирован первичный патологический очаг. Патогенетическая терапия отека направлена, в первую очередь, на устранение гипоксии как наиболее неблагоприятного фактора, способствующего развитию отека. Эта терапия направлена на нормализацию гемодинамики, ликвородинамики, метаболизма нейронов. Иными словами, терапия нацелена на коррекцию основных патофизиологических механизмов (циркуляторных, васкуляторных, тканевых), участвующих в развитии отека мозга. Коррекция гематоциркуляторных нарушений включает: При коррекции васкулярного (барьерного) фактора назначают следующие препараты: Иммуностимулирующая терапия включает применение тимозина, Т-активина, В-активина, тимогена, левамизола, пропермила, витаминов группы В. Коррекция тканевого фактора включает: Коррекция нарушений водно-электролитного обмена и дегидратационная терапия. Важным патогенетическим направлением лечения отека мозга является назначение дегидратационной терапии: Хирургическая коррекция отека мозга. Когда этиологический фактор отека мозга представлен экспансивным процессом (гематома, опухоль, абсцесс и т. д.), он может быть прерван только с помощью нейрохирургического вмешательства.
– Также рекомендуем “Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.” |
Источник