Причина отека голосовых связок
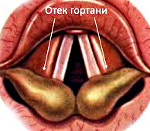
Отёк Рейнке – это хроническое заболевание слизистой оболочки гортани, сопровождающееся полипозным гиперпластическим изменением голосовых складок. Клинически проявляется изменением голоса: огрублением, появлением хрипящих и свистящих звуков, сухого кашля, периодической нестабильности тембра. Реже возникают нарушения дыхания в виде одышки. Для диагностики отека высокоинформативны физикальный осмотр, микроларингоскопия, ларингостробоскопия, акустический анализ голоса. Лечение заболевания комплексное: оно включает оперативное вмешательство и консервативную терапию (применение антигистаминных и противовоспалительных средств).
Общие сведения
Отёк Рейнке (отёчно-полипозный ларингит, полипозная дегенерация, полипозный хордит, болезнь Рейнке-Гайека) – это гипертрофические изменения слизистой голосовых складок, сопровождающиеся их отечностью и полиповидными разрастаниями. Заболевание было описано в к. XIX столетия немецким учёным Ф. фон Гайеком и анатомом Ф. Рейнке. Отёчно-полипозное воспаление гортани является крайне распространённым: согласно данным статистики, оно составляет до 8% от всех патологий гортани. Известно, что заболевание встречается преимущественно у людей в возрасте 36-50 лет. Женщины подвержены развитию болезни Рейнке-Гайека в 2 раза чаще, чем мужчины.
Отек Рейнке
Причины
Полипозный хордит является полиэтиологическим заболеванием. Его причиной в большинстве случаев служит неадекватная реакция многорядного реснитчатого эпителия гортани на химические и физические воздействия (табачный дым, поллютанты, повышенные голосовые нагрузки). К факторам, способствующим развитию патологии, относят:
- Курение. Во время затяжки слизистая оболочка гортани подвергается воздействию термических, химических факторов. Повышение температуры вызывает рефлекторное расширение сосудов, что способствует более глубокому проникновению никотина, формалина, ацетальдегида, бензола, бензапирена, смол в слизистую гортани.
- Профессиональные вредности. Гиперплазию слизистой верхних дыхательных путей может вызвать работа в цехах с высокой температурой и влажностью, повышенной запылённостью, контакт с токсичными газами, смолами, иными химическими веществами. К группе риска также относятся лица голосо-речевых профессий (учителя, преподаватели, певцы, актёры), работники шумного производства.
- Сопутствующие заболевания. Доказано, что развитию отёка Рейнке способствуют гипотиреоз и гастроэзофагеальная рефлюксная болезнь. При гипотиреозе развиваются обменно-трофические нарушения, вызывающие отёк, значительное утолщение голосовых складок. При ларингофарингеальном рефлюксе желудочное содержимое может достигать гортани, повреждать слизистую оболочку.
Патогенез
После воздействия повреждающего фактора на слизистую развивается неспецифический воспалительный процесс. Он сопровождается краевым отёком голосовых складок, образованием в подслизистом слое мелких кровоизлияний. В ответ на повреждение постепенно формируется полипозная гиперплазия слизистой. Полип представляет собой образование округлой формы на ножке, которая плотно прикрепляется к окружающим тканям. Прогрессирующий рост полиповидных разрастаний затрудняет движение голосовых связок и способствует постепенному нарушению дыхательных функций (вплоть до стеноза гортани).
Гистологическое исследование и микроскопия изменённых участков голосовых связок у больных с отёчно-полипозным ларингитом выявляют усиленную субэпителиальную васкуляризацию. Эпителий утолщён, деформирован, наблюдается разрастание рыхлой соединительной ткани. При этом отмечается расширение мелких сосудов, их стенки истончены, капилляры склонны к ломкости. Сам полип состоит из вытянутых, реже кистозно-расширенных трубочек, выстланных эпителием с признаками гиперплазии.
Симптомы отёка Рейнке
Заболевание прогрессирует постепенно на протяжении нескольких лет. Пациенты начинают отмечать, что к концу дня или после интенсивных нагрузок голос постепенно садится: на его восстановление требуется 2-4 часа. С течением времени охриплость приобретает постоянный характер и возникает даже после короткого разговора, в результате чего человек неосознанно переходит на шёпотную речь. У многих больных голос становится более грубым и глухим, появляются хрипящие и свистящие призвуки.
Большинство пациентов предъявляет жалобы на ощущение инородного тела в горле, сопровождающееся першением. Параллельно с этим развивается сухой приступообразный кашель, который усиливается в утреннее время. Для его облегчения больной занимает вынужденное положение сидя, наклоняет корпус вперёд и упирается руками в колени. Иногда в процессе кашля выделяется небольшое количество (до 2-3 мл) вязкой слизистой мокроты.
Крупные полипозные образования могут почти полностью перекрывать просвет гортани, вызывая затруднения дыхания и выраженный болевой синдром в горле. При физических нагрузках низкой или средней интенсивности возникает одышка смешанного характера. Затруднение дыхания усиливается при вирусных инфекциях дыхательных путей (парагрипп, грипп).
Осложнения
При несвоевременно начатой терапии заболевание продолжает прогрессировать, отёк усиливается, что приводит к полной потере голоса (афонии). В редких случаях множественные или крупные полипы вызывают стеноз гортани, прохождение воздуха затрудняется: это способствует формированию хронической дыхательной недостаточности и дилатации правых отделов сердца. Отёк Рейнке относится к предраковым состояниям ‒ существует риск малигнизации полипов.
Диагностика
Диагностика отёка Рейнке осуществляется на основании анализа данных анамнеза, жалоб больного, осмотра врача-отоларинголога, а также результатов лабораторных, инструментальных исследований. При опросе пациента уточняется время развития первых симптомов, их связь с курением или профессиональными вредностями. Для диагностики заболевания используются:
- Физикальное обследование. При осмотре лицо пациента отёчное, одутловатое, голос глухой и грубый, дыхание свистящее, с хрипами. При разговоре и кашле выявляется избыточное напряжение мимической мускулатуры лица, шеи, набухание шейных вен. Во время пальпации обнаруживается незначительное увеличение подчелюстных, передних и задних шейных лимфатических узлов.
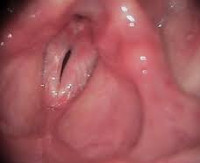
- Инструментальные исследования. С помощью микроскопической ларингоскопии и эндоскопии гортани выявляются полипозные образования различных размеров и формы, истончение слизистой, разрастание соединительной ткани. Полипы имеют розовый или серый цвет, расположены по краям голосовых складок, выбухают в просвет гортани, полностью или частично перекрывая его.
- Оценка функции голосовых складок. Ларингостробоскопия позволяет оценить характер движения голосовых связок. В связи с наличием массивных полипозных образований амплитуда колебаний уменьшается. Колебания несинхронные, происходят с различной частотой, вялые и ослабленные, периодически наблюдается выпадение волны. Голосовая щель имеет вид узкой полоски, смыкается не полностью из-за полипа.
- Исследования голоса. К субъективным методикам относится оценка звучности голоса по шкале GRBAS (для отёчно-полипозного ларингита сумма баллов составляет не менее 3). Объективным методом является акустическое исследование голоса (фонетография). Оно выявляет нестабильность звуковой волны, преобладание низких частот, избыточный уровень постороннего шума.
Дифдиагноз отёка Рейнке проводится с другими формами хронического воспаления гортани (катаральным, аллергическим), трахеитом. Реже дифференцировать заболевание приходится с полным или частичным разрывом голосовых связок, инородным телом гортани. Иногда клиническая картина полипозно-отёчного ларингита имеет сходство с симптомами злокачественной или доброкачественной опухоли гортани.
Лечение отёка Рейнке
В современной отоларингологии используется комплексный подход к лечению патологии. Одним из важных этапов терапии является отказ от сигарет и сведение к минимуму голосовой нагрузки. Также пациенту необходимо соблюдать диету с преобладанием высокобелковых продуктов и щелочного питья, ограничивать холодную, горячую и острую пищу. Это позволяет создать необходимые условия для восстановления голосовых связок. План лечения включает в себя:
- Симптоматическую терапию. Антигистаминные средства, нестероидные противовоспалительные препараты позволяют уменьшить отёчность голосовых складок, снять боль. При мучительных приступах кашля назначают противокашлевые средства. С целью укрепления иммунитета применяют антиоксиданты, иммуностимуляторы, витаминные, минеральные комплексы.
- Физиотерапевтические процедуры. В лечении отёка Рейнке широко используются ингаляции с глюкокортикостероидами, кислородом, электрофорез с нестероидными противовоспалительными препаратами, ультрафиолетовое облучение. В качестве дополнительных методик применяют УВЧ, индуктотермию, дыхательную гимнастику, массаж грудной клетки.
- Хирургическое лечение. При наличии множественных полипов или крупных патологических образований и угрозе стеноза проводится операция под общей анестезией. Изменённые ткани прижигают лазером, после чего на их месте формируется небольшой рубец. Это позволяет восстановить подвижность голосовых складок, обеспечить полное смыкание голосовой щели.
Прогнозы и профилактика
При своевременно начатой терапии болезни Рейнке-Гайека прогноз благоприятный: пациентам удаётся восстановить голос, а также достичь стойкой клинической ремиссии. При отказе больного от лечения и госпитализации существует риск развития серьёзных осложнений вплоть до летального исхода. К основным профилактическим мероприятиям относят раннюю диагностику, лечение заболеваний щитовидной железы, желудочно-кишечного тракта, отказ от курения, ведение здорового образа жизни. Для уменьшения действия профессиональных вредностей необходимо использование масок, респираторов при работе на производстве, а также уменьшение голосовых нагрузок.
Источник
Отек гортани – набухание тканей гортани воспалительного или невоспалительного характера с сужением просвета органа, возникающее вследствие нарушения нервно-рефлекторных механизмов и сверхчувствительности иммунной системы. Развивается на фоне других заболеваний, может быть молниеносным, острым либо хроническим. Проявляется болями в горле, изменением голоса, ощущением инородного тела. При возникновении стеноза возможно удушье, представляющее опасность для жизни пациента. Диагностируется на основании жалоб и данных непрямой ларингоскопии. Лечение – антибиотики, кортикостероиды, антигистаминные и дегидратационные препараты. При остром стенозе необходима трахеостомия.
Общие сведения
Отек гортани – вторичная патология, которая может возникать при травматических повреждениях и заболеваниях гортани различного генеза. Полиэтиологичность данного состояния обуславливает его достаточно широкую распространенность. Из-за возможности молниеносного либо острого развития стеноза отек гортани требует пристального внимания специалистов в области отоларингологии для своевременного проведения экстренных лечебных мероприятий по спасению жизни больного. Может диагностироваться в любом возрасте, чаще выявляется у мужчин 18-35 лет. В весенний и летний период заболеваемость несколько возрастает, что обусловлено увеличением количества аллергических реакций на респираторные аллергены.
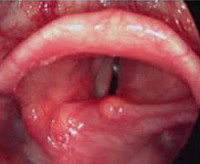
Отек гортани
Причины отека гортани
Выделяют следующие причины развития:
- Аллергические заболевания. В качестве аллергенов чаще всего выступают пыльца растений, домашняя пыль, шерсть животных, лекарственные препараты и пищевые продукты.
- Травматические повреждения. Спровоцировать отек может воздействие агрессивных химических веществ или механическое повреждение тканей инородным телом гортани.
- Острые инфекции. Обычно данная патология развивается при детских инфекционных болезнях: дифтерии, кори, скарлатине. Возможно возникновение отека гортани при гриппе или гортанной ангине.
- Воспалительные заболевания гортани. У детей отек чаще выявляется при подскладочном ларингите, у взрослых – при инфильтративном или флегмонозном ларингите. При катаральной форме болезни это осложнение обнаруживается реже.
- Новообразования гортани. Отек может появляться как при доброкачественных, так и при злокачественных неоплазиях органа.
- Заболевания и травмы близлежащих органов и тканей. Патология иногда диагностируется при развитии гнойных процессов (флегмоны, абсцесса) в области шеи, опухолях щитовидной железы и органов средостения.
Молниеносный отек чаще наблюдается при травмах и аллергии, острый – при инфекционных и воспалительных заболеваниях, хронический – при онкологических поражениях. Скорость прогрессирования отека при всех перечисленных патологиях может варьироваться из-за различий динамики развития основного заболевания, индивидуальной реактивности организма, воздействия негативных факторов и пр. В качестве предрасполагающих факторов отоларингологи рассматривают общее истощение, авитаминоз, декомпенсированный сахарный диабет, хроническую почечную недостаточность и другие патологии, обуславливающие общее ослабление организма. Поражается преимущественно подскладочное пространство, зона черпаловидных хрящей, черпаловидные складки, частично складки преддверия и надгортанник, что связано с наличием рыхлой соединительной ткани в подслизистом слое перечисленных областей.
Симптомы отека гортани
Первыми проявлениями являются боль в горле и ощущение инородного тела, усиливающиеся при глотании и речи. Меняется тембр голоса – он становится более низким, глухим, хриплым. При дальнейшем увеличении отека возникает затрудненное шумное дыхание (стридор), обусловленное уменьшением просвета органа. Отмечается беспокойство, раздражительность. Развивается удушье. Возможна потеря голоса (афония). Скорость появления и выраженность симптоматики различается в зависимости от вида отека гортани. При молниеносной форме формирование развернутой клинической картины занимает несколько минут, при острой – несколько часов, при хронической – несколько дней или даже недель. Чем быстрее прогрессирует патология – тем выше вероятность появления опасных для жизни осложнений.
Осложнения отека гортани
Грозным осложнением отека является острый стеноз гортани, представляющий непосредственную угрозу для жизни больного. Выявляется одышка, шумное затрудненное дыхание с участием мышц шеи, спины и плечевого пояса, втяжением межреберных промежутков и западением надключичных ямок. Больной принимает вынужденное положение. Отмечается гиперемия лица, сменяющаяся цианозом. Затем кожные покровы приобретают сероватый оттенок. Наблюдается потливость, расстройства метаболизма, нарушения деятельности ЖКТ, сердечно-сосудистой и мочевыделительной систем. При отсутствии ургентной медицинской помощи наступает асфиксия и смерть.
Диагностика
Постановка диагноза не вызывает затруднений и производится сразу при поступлении пациента на основании:
- Консультации отоларинголога. Специалист собирает жалобы, выясняет анамнез (когда появились первые симптомы, какова была динамика заболевания), уточняет наличие патологий, способных спровоцировать отек гортани, отмечает характерные изменения: инспираторную одышку, изменения голоса и пр.
- Непрямой ларингоскопии. В ходе обследования врач выявляет припухлость слизистой студенистого или водянистого характера, выраженное утолщение надгортанника, сужение голосовой щели. При отеке воспалительного генеза обнаруживается гиперемия и мелкие кровоизлияния в слизистую, при невоспалительном поражении перечисленные изменения не наблюдаются.
Для определения основной патологии могут использоваться другие диагностические методики, в том числе рентгенография ОГК, рентгенография гортани, КТ органов средостения, бронхоскопия и пр. Перечень исследований определяется индивидуально с учетом симптоматики.
Лечение отека гортани
Пациентов госпитализируют в отделение отоларингологии. Рекомендуют ограничить прием жидкости, голосовую и физическую нагрузку. При незначительном или умеренном сужении гортани осуществляют консервативную терапию. Больным назначают антигистаминные средства, глюкокортикоиды, дегидратационные препараты (петлевые и гипотиазидные диуретики), глюконат кальция, витамин С и глюкозу парентерально. При отсутствии положительной динамики дозу гормонов увеличивают, схему терапии дополняют внутривенными инфузиями физ. раствора с хлористым кальцием, преднизолоном и диуретиками. При неэффективности медикаментозного лечения показана трахеостомия. Пациентам со стенозом гортани операцию проводят при поступлении, в тяжелых случаях сначала выполняют коникотомию для устранения асфиксии, а затем накладывают трахеостому.
Прогноз и профилактика
Прогноз зависит от основного заболевания, скорости нарастания отека и своевременности обращения за медицинской помощью. При молниеносном отеке существует риск возникновения стеноза с асфиксией и гибелью больного. У пациентов с острым отеком стеноз развивается реже, при квалифицированном лечении основной патологии (обычно воспалительного или инфекционного заболевания) исход, как правило, благоприятный. Для хронического отека стеноз нехарактерен, в подобных случаях неблагоприятный прогноз может быть обусловлен тяжестью основного заболевания (например, наличием неоперабельной опухоли).
Для профилактики отека необходимо обращаться к отоларингологу при появлении признаков воспалительных и инфекционных заболеваний верхних дыхательных путей, избегать попадания инородных тел, регулярно проходить профилактические мед. осмотры, наблюдаться у специалиста при наличии хронических патологий гортани.
Источник
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская, научный редактор Сергей Федосов
Дата публикации 11 сентября 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Острый ларингит – острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1].
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) – чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна – Барр, Коксаки, ВИЧ – эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8].
- Бактерии – чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание – эпиглоттит (воспаление области надгортанника и окружающей его клетчатки). Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) – до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия [10].
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9].
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
- Профессиональное использование голоса (певцы, актёры, учителя).
- Курение или употребление наркотиков [14].
- Дыхание ртом.
- Апноэ во сне.
- Иммуносупрессивные состояния. Снижение иммунитета возможно, например, на фоне неправильного использования ингаляционных кортикостероидов для лечения бронхиальной астмы или при длительных курсах антибиотиков. В таких случаях часто возникает грибковый ларингит (кандидоз гортани). Некоторые грибковые поражения (бластомикоз, гистоплазмоз, кокцидиоидомикоз, криптококкоз и аспергиллёз) чаще всего встречаются у пациентов с иммуносупрессивными заболеваниями (ВИЧ, лучевой болезнью и др.) [15].
- Приём медикаментов: бисфосфонаты (могут вызвать химический ларингит), ингибиторы ангиотензинпревращающего фермента (могут вызвать кашель), антигистаминные, мочегонные, антихолинергические средства (могут оказать раздражающее действие на слизистую оболочку), антипсихотики, в том числе атипичные (могут быть связаны с дистонией гортани).
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – патология развивающаяся вследствие заброса кислого содержимого желудка и двенадцатиперстной кишки в пищевод. Происходит химическое раздражение слизистой оболочки гортани заброшенным рефлюктатом. Проявляется охриплостью голоса по утрам, постоянным покашливанием, жжением и “застреванием” пищи в глотке. Зарегистрирована примерно у 10-12,5 % пациентов, посещающих отоларингологов. Кроме того, заболевание отмечается более чем у 50 % пациентов, которые жаловались на нарушение голоса [13].
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30].
В РФ заболеваемость острым ларингитом среди взрослых в 2008 году составляла 17,6 случаев на 10 тыс. населения с последующим значительным ростом до 90,6 случаев на 10 тыс. в 2009 году. В структуре всей патологии гортани чаще всего встречается острое воспаление, на долю которого, по литературным данным, приходится 30-35 %. Однако согласно официальной отчётности за 2008-2011 годы, диагноз острый ларингит встречался более чем в 90 % случаев. Максимальные уровни заболеваемости среди детей также приходятся на острое воспаление гортани: 61 случай на 10 тыс. населения в 2008 году, 330 случаев – в 2011 году [29].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы острого ларингита
Проявления ларингита:
- дисфония – хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят “как у тюленя”);
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3].
Патогенез острого ларингита
Гортань (Larynx) – это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения – в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4].
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются при вирусных инфекциях.
- Выраженные отёчные – при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) – характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные – при бактериальных инфекциях [5].
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях – это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название – ложный круп (от шотландского “croup” – каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа – 50 %, гриппа – 23 %, аденовирусной инфекции – 21 %, риновирусной инфекции – 5 % [6].
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит – острый ларингит с образованием абсцесса (скоплением гноя). Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани – острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий – острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7].
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути – трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30].
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21].
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков – миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade – общая тяжесть имеющихся нарушений.
- Roughness – грубость/изломанность голоса.
- Вreathiness – одышка.
- Asthenia – астеничность, слабость голоса.
- Strain – напряжение.
Каждый симптом оценивается отдельно:
- 0 класс – нормально;
- 1 класс – лёгкая степень;
- 2 класс – средняя степень;
- 3 класс – высокая степень.
Есть более простая шкала:
- 1 класс – субъективно нормальный голос;
- 2 класс – лёгкая дисфония;
- 3 класс – умеренная дисфония;
- 4 класс – тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии – внешнего осмотра гортани и дыхательных путей зеркалом.
При необходимости используется ларингоскоп – эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17][18].
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19];
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования – эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20]. У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит – воспаление пищевода с преобладанием эозинофилов.
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение – использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек – проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24].
Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25].
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28].
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной – ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
Врачебная помощь:
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26].
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27].
