При отеке мозга для дегидратации используют
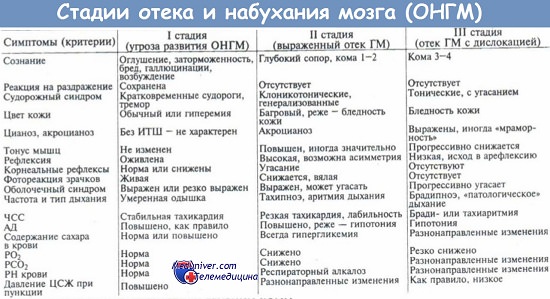
Отёк головного мозга – патологический процесс, характеризующийся накоплением воды в головном мозге, увеличением его массы и объёма. Вода может накапливаться как в межклеточных пространствах, так и внутри клеток. Нередко отёк мозга сначала имеет ограниченный характер, а в последующем распространяется на всё более обширные территории мозга. Обычно отёк ведёт к повышению внутричерепного давления.
Во всех случаях отека мозга, сопровождающегося внутричерепной гипертензией, показано медикаментозное лечение, направленное на дегидратацию мозговой ткани. С этой целью применяются осмотические диуретики, салуретики и кортикостероиды.
1. Показаниями к назначению осмотических диуретиков являются признаки выраженного отека мозга, остро возникающее или прогрессирующее повышение внутричерепного давления, сопровождающееся нарастающей общемозговой и очаговой неврологической симптоматикой, смещением мозговых структур, угрозой вклинения мозговой ткани, а также подготовка к экстренной нейрохирургической операции.
а) Из осмотических диуретиков чаще применяется маннитол (15% раствор внутривенно капельно в течение 10—20 мин из расчета 0,5—1,5 г/кг массы тела больного, повторяя введение препарата в той же дозе через каждые 6 ч). Действие маннитола проявляется через 10—20 мин и продолжается 4—6 ч. Вводят маннитол или содержащий его комбинированный препарат реоглюман внутривенно капельно сначала по 5—10 капель, а затем 30 капель в 1 мин; рекомендуется сделать перерыв через 2—3 мин и при отсутствии побочных явлений продолжать введение препарата со скоростью до 40 капель/мин, при этом вводится 200-400 мл. Эти препараты дают выраженный дегидрирующий эффект, понижают агрегацию форменных элементов крови, уменьшают вязкость крови и способствуют восстановлению кровотока в капиллярах, увеличению оксигенации ткани. Суточная доза маннитола не должна превышать 140—180 г.
б) глицерол (0,5—1,0 г/кг внутрь, можно в смеси с сиропом, при необходимости — через назогастральный зонд). Эффективность глицерола ниже, чем маннитола: он начинает действовать через 12 ч после приема внутрь, но практически не вызывает феномена отдачи (вновь наступающее нарастание отека мозга в связи с возвращением воды из плазмы крови в ткани). Эффективность приема глицерола отмечается лишь у больных с нерезко выраженным отеком головного мозга, главным образом при ишемическом инсульте.
Показатели осмотичности крови выше 300 мосм/л и диурез, превышающий 4—6 л в сут, надо рассматривать как основания для ограничения дальнейшего применения осмотических диуретиков.
2. С целью дегидратации при отеке мозга применяют также салуретики из группы петлевых диуретиков, чаще используют:
а) фуросемид (лазикс), обычно по 20-40 мг внутримышечно или внутривенно до 3 раз в день, иногда целесообразно их сочетание с осмотическими диуретиками (вводят через 3—4 ч после введения маннитола). Фуросемид начинает действовать через 35—105 мин, длительность действия 30 мин—2,5 ч. Показания к назначению петлевых диуретиков: желательность усиления эффекта, вызываемого осмотическим диуретиком; выравнивание водного баланса в случае выраженного накопления жидкости в организме; дегидратация при нерезко выраженном отеке мозга.
б) Диакарб (фонурит, ацетазоламид) — это салуретик из группы ингибиторов карбоангидразы, может применяться вместо фуросемида при явлениях умеренного отека мозга по 250 мг внутрь или через зонд 2—4 раза в день, при этом необходим контроль за содержанием калия в крови. Начало действия диакарба через 40—120 мин, длительность действия 3—8 ч. В связи с тем, что диакарб подавляет продукцию ЦСЖ, его применение можно признать особенно целесообразным при интерстициальном варианте отека мозговой ткани.
3. Кортикостероиды уменьшают проницаемость ГЭБ, способствуют нормализации проницаемости мембран и микроциркуляции, блокируют синтез простагландинов и других веществ, способствующих формированию отека при воспалительных, в частности инфекционных, процессах, а также и при опухолях мозга. При наличии показаний к применению кортикостероидов обычно назначают:
а) дексаметазон в дозе 12—16 мг, в тяжелых случаях 24—48 мг в сут. Начальную его дозу (1/4 суточной) вводят внутривенно, капельно. Повторно препарат назначается внутривенно или внутримышечно через каждые 6 ч. В очень тяжелых случаях вводится до 60—100 мг дексаметазона в сутки с постепенным уменьшением дозы препарата.
б) При назначении преднизолона следует учитывать, что его действие более кратковременно, чем дексаметазона; расчет необходимых доз преднизолона должен производиться исходя из того, что его терапевтическая активность в сравнении с дексаметазоном в 7 раз меньше.
Противоотёчное действие кортикостероидов обычно проявляется через 12 ч. При лечении кортикостероидами требуется регулярный контроль за содержанием глюкозы и электролитов в крови для своевременной диагностики иногда возникающих гипергликемии и гипернатриемии. Противопоказанием к назначению кортикостероидов может быть выраженное повышение АД.
в) При введении больших доз кортикостероидов показано раннее назначение антацидных средств (альмагель по 2 чайные ложки 4 раза в день или окись магния в порошке по столовой ложке 4 раза в день и др.) за 15—30 мин до приема пиши естественным путем или до введения питательной смеси через назогастральный зонд. Применение антацидов направлено на предотвращение желудочных кровотечений и развития синдрома Мендельсона (абсцедируюшая пневмония вследствие аспирации желудочного сока, если его pH <2). Возможна целесообразность параллельного введения антигистаминных препаратов и в некоторых случаях (для профилактики инфекционных осложнений) антибиотиков.
4. Больным с отеком мозга, наряду с дегидратацией, необходим контроль за уровнем вентиляции легких и состоянием центральной гемодинамики, а также принятие мер по нормализации микроциркуляции и общего мозгового кровотока. При отеке мозга больные могут нуждаться в неспецифическом лечении, направленном на нормализацию дыхания (восстановление проходимости дыхательных путей, обеспечение достаточной оксигенации, предупреждение и своевременное лечение легочных осложнений, сердечной деятельности, артериального давления. Для облегчения венозного оттока из полости черепа следует приподнять головной конец кровати и установить под углом 15-30о. Необходимы контроль за состоянием водно-электролитного баланса, КОС и их коррекция, при этом желательно ограничить количество вводимой жидкости до 1,5—2 л в сут. По возможности стоит избегать применения сосудорасширяющих средств: нитроглицерина, амиодарона (кордарон), дибазола, антагонистов ионов кальция: нифедипина (фенигидин, адалат, коринфар, кордипин), а также резерпина, аминазина, дроперидола, особенно в больших дозах. Проводя дегидратацию, необходимо одновременно купировать чрезмерную артериальную гипертензию, проводить соответствующие меры в случае гипертермии, психомоторного возбуждения, эпилептических припадков. По показаниям применяют антигипоксанты, метаболически активные средства, в частности ноотропы, витаминные комплексы.
32. Оказание неотложной помощи при гиповолемическом шоке.
Причиной развития гиповолемического шока служит профузная диарея и неукротимая рвота, приводящие к потере тканевой жидкости, нарушению перфузии тканей, гипоксии, метаболическому ацидозу.
Неотложная медицинская помощь при гиповолемическом шоке заключается в первичной регидратации в объеме, соответствующем расчетному обезвоживанию.
У больных с гиповолемическим шоком первой степени можно ограничиться оральной регидратацией; при более тяжелом шоке и сохраненном сознании, при способности принимать жидкость внутрь начинают с энтеральной регидратации, а затем переходят на внутривенное введение жидкости.
Энтеральной регидратации должно предшествовать промывание желудка 2% раствором натрия гидрокарбоната. Промывание желудка безусловно показано при пищевой токсикоинфекции и достоверном исключении инфаркта миокарда или острых хирургических заболеваний органов брюшной полости.
При оральной регидратации используют медленное питье небольшими глотками 1 л теплой (38-40° С) воды с 20 г глюкозы, 3,5 г натрия хлорида, 2,5 г натрия бикарбоната, 1,5 калия хлорида. Глюкоза может быть заменена пищевым сахаром, натрия хлорид — пищевой солью, натрия бикарбонат — питьевой содой. Для пероральной регидратации можно использовать инфузионные полиионные растворы с добавлением 40% глюкозы.
Для инфузионной регидратации используются полиионные растворы с добавлением 20-40 мл 40% раствора глюкозы в объеме возмещения расчетной потери жидкости со скоростью 100-120 мл/мин. После нормализации пульса и стабилизации АД, скорость внутривенного введения жидкости снижают.
Прессорные амины и сердечно-сосудистые средства противопоказаны. Антибиотики не назначают.
Регидратация при гиповолемическом шоке, осложнившем пищевую токсикоинфекцию на фоне алкогольно-абстинентного синдрома алкогольного делирия и судорог, проводится в том же объеме, но обязательно дополняется внутривенным введением 4-6 мл 0,5% раствора седуксена или 20-30 мл 20% раствора натрия оксибутирата и 4-6 мл 1% фуросемида внутривенно.
Основные опасности и осложнения.
Несвоевременная диагностика дегидратационного синдрома и ошибочная трактовка судорог при тяжелом гиповолемическом шоке.
33. Оказание неотложной помощи при инфекционно-токсическом шоке.
Причинами развития инфекционно-токсического шока могут служить, в первую очередь, менингококковая, грибковая и кишечная инфекции, а также другие острые инфекции при неблагоприятном течении заболеваний. В своем развитии инфекционно-токсический шок последовательно проходит 3 стадии — компенсации (шок 1 степени), субкомпенсации (шок 2 степени), декомпенсации (шок 3 степени).
Лечение.
1. У взрослых компенсированный инфекционно-токсический шок инфузионной терапии не требует, и при доставке в стационар лечение ограничивается применением жаропонижающих средств, анальгин 50% – 2 мл и димедрол 1% – 2 мл внутримышечно; при возбуждении и судорогах седуксен 0,5% – 2-4 мл внутримышечно (внутривенно) и магния сульфат 25% – 10 мл (15 мл) внутримышечно.
2. При субкомпенсированном шоке внутривенно капельно вводят 400 мл полиглюкина (реополиглюкина) и глюкокортикоидные гормоны (преднизолон 90-120 мг, или равнодействующие дозы других препаратов – дексаметазона метилпреднизолона и т. д.).
3. При декомпенсированном шоке полиглюкин вводят струйно с последующим переходом на капельную инфузию, а при отсутствии эффекта назначают 200 мг допамина на 200 мл 5% раствора глюкозы внутривенно капельно.
4. Возбуждение и судороги купируются внутривенным введением 2-4 мл 0,5% раствора диазепама (седуксена) или 10-20 мл 20% раствора натрия оксибутирата.
5. При установленном диагнозе менингита вводят левомецитин сукцинат натрия в дозе 25 мг/кг, и 2-4 мл 1% раствора фуросемида (лазикса).
6. Инфекционно-токсический шок при гриппе требует дополнительного введения 5,0 мл противогриппозного (донорского, противокоревого) гамма-глобулина внутримышечно, а также 5-10 мл 5% раствора аскорбиновой кислоты и 10 мл 10% раствора глюконата кальция внутривенно.
Основные опасности и осложнения:
Несвоевременная диагностика инфекционно-токсического шока в результате ошибочной трактовки снижения температуры тела до субнормальных и нормальных цифр и прекращения психомоторного возбуждения, как показателей улучшения состояния больного. Ошибочный диагноз гриппа у больного менингитом, и ангины у больного дифтерией. Ошибочная констатация судорожного синдрома, не связанного с инфекционно-токсическим шоком и отказ от проведения инфузионной терапии на догоспитальном этапе при доставке больного в стационар под прикрытием только противосудорожной терапии.
Источник
Экстренная дегидратация в неврологии. Краниоцеребральная гипотермия
К препаратам, обладающим быстрым диуретическим действием, относят фуросемид (лазикс) и урегит. При отеке мозга лазикс вводят внутримышечно или внутривенно из расчета 1—3 мг па 1 кг массы.
При повторном применении препарат может вызвать гипокалиемию, поэтому его назначают одновременно с препаратами калии (панангин, калия хлорид, калия оротат).
Урегит (этакриновая кислота) обладает выраженным противоотечным действием, но в связи с тем, что вызывает резкое нарушение обмена электролитов, применение его в раннем детском возрасте следует ограничить.
С целью дегидратации применяют также 25% раствор магния сульфата — 0,2—0,3 г на 1 кг массы в сутки внутримышечно.
Дегидратационным эффектом обладает многоатомный спирт глицерол. При отеке мозга его вводят внутривенно в дозе 0,5— 1,0 на 1 кг массы в сутки. Готовят 30% раствор глицерол а в 20% растворе аскорбиновой кислоты. Больным в коматозном состоянии глицерол можно вводить через желудочный зонд. Преимуществом препарата является выраженное дегидратационное действие при отсутствии сдвигов в электролитном составе крови.
У новорожденных широко применяется гипертонический раствор плазмы: 8—10 мл на 1 кг массы внутривенно. Для усиления противоотечного действия плазму вводят одновременно с 20% раствором глюкозы из расчета 10—15 мл на 1 кг массы. Но эффект нх действия непродолжителен. Растворы глюкозы и белков скорее следует использовать для коррекции водно-электролитных нарушений, чем для дегидратации.
При лечении отека мозга используют также глюкокортико-стероиды, препятствующие нарастанию отека и клеточной декомпенсации. Наиболее эффективен дексаметазон. Его вводят из расчета 0,1—0,2 мг на 1 кг массы в сутки. Рассчитанную дозу вводят внутримышечно 4 порциями. Первая инъекция составляет половину суточной дозы.
На фоне дегидратационной терапии чрезвычайно важным является поддержание водно-электролитного баланса. Поэтому терапию отека мозга следует осуществлять на фоне введения изотонического раствора натрия хлорида (0,85%) или гипертонического (10%) раствора глюкозы с калия хлоридом в дозах, равных 1/2—2/з суточной потребности в жидкости.
При тяжелом отеке мозга показано применение искусственной краниоцеребральной гипотермии. Ее также широко применяют с целью профилактики отека мозга и понижения уровня метаболических процессов у детей, родившихся в асфиксии . Используется отечественный аппарат “Холод”. На голову ребенка надевают шлем на расстоянии 2,0 см от кожных покровов. От шлема отходит муфта, которую закрепляют тесьмой вокруг головы ребенка. Образуется подшлемное пространство, в котором благодаря циркуляции жидкого фреона создается охлаждение воздуха до 10°. Гипотермия уменьшает потребность мозга в кислороде и «защищает» мозг от отека.
При проведении сеанса краниоцеребральной гипотермии температуру тела ребенка поддерживают на постоянном уровне. С этой целью его помещают в инкубатор. Шлем монтируют на боковой стенке колпака инкубатора. Внутри кювеза температура составляет 33° С, влажность — 70%, длительность сеанса гипотермии — 1,5—2 ч.
В зависимости от состояния ребенка сеанс гипотермии можно повторить в последующие 2 дня.
Краниоцеребральная гипотермия проводится на фоне средств, оказывающих седативное действие на центральную нервную систему. Гамма-оксимасляная кислота (ГОМК) применяется из расчета 50—80 мг на 1 кг массы. Готовят 20% раствор натрия оксибутирата на 5—10% растворе глюкозы. Дроперидол назначают из расчета 0,5 мг на 1 кг массы. В 1 мл 0,25% раствора содержится 2,5 мг дроперидола. Препараты вводят внутривенно капельным путем. Они повышают устойчивость ткани мозга к гипоксии, эффективны при гипоксическом отеке мозга.
Одним из эффективных методов снижения внутричерепной гипертензии является искусственная вентиляция легких воздушно-кислородной смесью в режиме умеренной гипервентиляции (парциальное напряжение углекислоты 27—32 мм рт. ст.). Нормализация мозгового кровотока и уменьшение гипоксемии снижают внутричерепное давление. Искусственная вентиляция легких осуществляется респираторами объемного типа под контролем газового состава крови.
Поддержание дыхания и кровообращения является непременным условием успешной терапии отека мозга.
– Также рекомендуем “Поддержание кровообращения в неврологии. Симпатотонический коллапс”
Оглавление темы “Интенсивная терапия в неврологии детей”:
1. Интенсивная терапия в неврологии. Коррекция водно-солевого балланса в неврологии
2. Водный дефицит в неврологии. Патологические потери жидкости
3. Лечение отека мозга. Лечение острой внутричерепной гипертензии
4. Экстренная дегидратация в неврологии. Краниоцеребральная гипотермия
5. Поддержание кровообращения в неврологии. Симпатотонический коллапс
6. Лечение острой дыхательной недостаточности в неврологии. Врачебная тактика при дыхательной недостаточности
7. Судорожный статус в неврологии. Лечение судорожного статуса
8. Ранняя детская нервность. Причины ранней детской нервности
9. Общеоздоровительные мероприятия в неврологии. Питание и диетотерапия детей в неврологии
10. Ортопедическое лечение заболеваний нервной системы. Ортопедия в неврологии детей
Источник
Оглавление темы “Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.”: Лечение при отеке мозга. Лечение отека головного мозга в стационаре.Данный вид медицинской помощи должен осуществляться в отделениях реанимации и интенсивной терапии и быть построен на нижеприведенных принципах лечения отека головного мозга (Ш. Ш. Шамансуров и др., 1995). Коррекция нарушения дыхания и сердечной деятельности. В зависимости от степени поражения ЦНС и тяжести состояния больных с тяжелыми формами отека, нарушения дыхания и сердечной деятельности могут быть первичными и вторичными. При их коррекции используются стандартные методики. Этиологическое лечение основного заболевания. Рациональное лечение отека мозга заключается в устранении самой причины, которая этот отек вызвала. Такое лечение возможно лишь тогда, когда первопричина отека точно известна. Однако даже устранение причины отека не обязательно приводит к его ликвидации. В таких случаях терапевтические воздействия необходимо направить на сам отек мозга. Следует указать, что ни один метод лечения не устранит отек вокруг опухоли, абсцесса или гематомы, если не ликвидирован первичный патологический очаг. Патогенетическая терапия отека направлена, в первую очередь, на устранение гипоксии как наиболее неблагоприятного фактора, способствующего развитию отека. Эта терапия направлена на нормализацию гемодинамики, ликвородинамики, метаболизма нейронов. Иными словами, терапия нацелена на коррекцию основных патофизиологических механизмов (циркуляторных, васкуляторных, тканевых), участвующих в развитии отека мозга. Коррекция гематоциркуляторных нарушений включает: При коррекции васкулярного (барьерного) фактора назначают следующие препараты: Иммуностимулирующая терапия включает применение тимозина, Т-активина, В-активина, тимогена, левамизола, пропермила, витаминов группы В. Коррекция тканевого фактора включает: Коррекция нарушений водно-электролитного обмена и дегидратационная терапия. Важным патогенетическим направлением лечения отека мозга является назначение дегидратационной терапии: Хирургическая коррекция отека мозга. Когда этиологический фактор отека мозга представлен экспансивным процессом (гематома, опухоль, абсцесс и т. д.), он может быть прерван только с помощью нейрохирургического вмешательства.
– Также рекомендуем “Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.” |
Источник
