При остеоартрозе нет отек суставах
Что это?
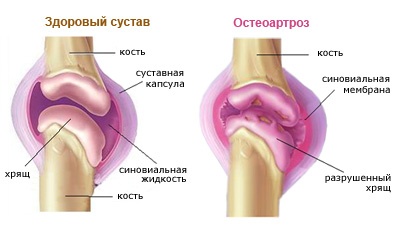
Остеоартрозом называют группу заболеваний суставного хряща и околосуставных тканей (рис. 1), в которых происходят дегенеративные нарушения. В основе остеоартроза лежит поражение гиалинового хряща, подлежащей (субхондральной) кости, синовиальной оболочки и капсулы сустава, околосуставных связок и мышц.
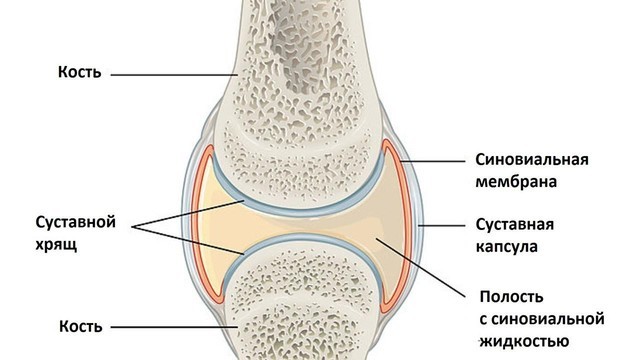 Рисунок 1. Строение сустава. Поверхность костей внутри сустава покрыта хрящом, что помогает снижать трение. Суставная капсула прикреплена к костям и состоит из соединительной ткани. Внутри полость сустава заполнена суставной жидкостью. Источник: OpenStax College
Рисунок 1. Строение сустава. Поверхность костей внутри сустава покрыта хрящом, что помогает снижать трение. Суставная капсула прикреплена к костям и состоит из соединительной ткани. Внутри полость сустава заполнена суставной жидкостью. Источник: OpenStax College
При остеоартрозе снижается плотность и эластичность хряща, происходит его истончение, разволокнение, растрескивание с образованием эрозий. Суставная поверхность прилежащей кости уплотняется и утолщается, суставная щель между хрящами сужается, формируются костные разрастания – остеофиты, похожие на шипы (рис. 2).
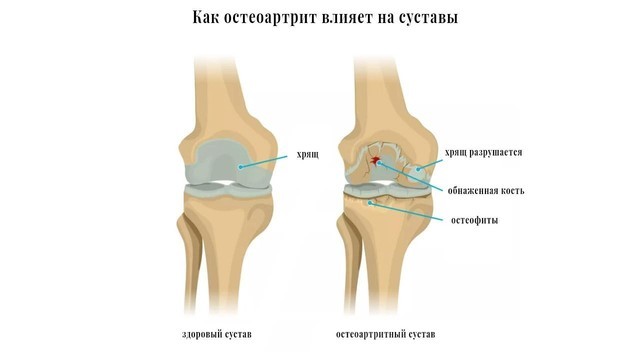 Рисунок 2. Остеоартроз (остеоартрит) коленного сустава. Межсуставное пространство сужено, хрящ разрушен, на кости образовались наросты. Источник: drugwatch.com
Рисунок 2. Остеоартроз (остеоартрит) коленного сустава. Межсуставное пространство сужено, хрящ разрушен, на кости образовались наросты. Источник: drugwatch.com
Они травмируют капсулу сустава, вызывая воспаление ее внутренней синовиальной оболочки (синовит). В результате возникает боль в суставе, он увеличивается и деформируется, а главное – не может полноценно работать.
Чем остеоартроз отличается от артроза?
Согласно Международной классификации болезней, которой руководствуются врачи всего земного шара, термины «остеоартроз» и «артроз» рассматриваются как синонимы. Приставка «остео» в диагнозе говорит о том, что болезнь уже затронула кость. На начальных стадиях артроза кость может быть еще не деформирована.
Не следует путать артроз и артрит. При остеоартрозе происходит разрушение сустава, следствием которого может стать воспаление затронутой области. Артрит – это всегда воспаление, вызванное инфекцией, аутоиммунным процессом или травмой.
В чем причины заболевания?
Внешними причинами остеоартроза могут быть:
- травмы – переломы, повреждение связочного аппарата суставов, вывихи, растяжение связок;
- избыточная нагрузка на суставы из-за обуви на высоких каблуках, занятий спортом (прыжки, бег, тяжелая атлетика) и тяжелым физическим трудом, статичной (сидя или стоя) работы;
- операции на суставах.
Гораздо больше внутренних причин формирования остеоартроза. Это:
- лишний вес;
- эндокринные заболевания: сахарный диабет, нарушение работы щитовидной и паращитовидной желез, ранний климакс и дефицит гормонов в менопаузе (эстрогенов);
- воспалительные заболевания суставов инфекционного происхождения (бактериальные, вирусные);
- аутоиммунная патология (ревматоидный артрит, красная волчанка, ревматизм, псориаз);
- генетические факторы: дисплазии хрящевой ткани, дефицит белка коллагена 2 типа, синдром гипермобильности суставов, гемофилия (из-за нарушения свертывания крови происходят повторные кровоизлияния в суставы);
- нарушение обмена мочевой кислоты (подагра), кальция, меди (болезнь Вильсона-Коновалова);
- нарушения осанки;
- нарушения кровоснабжения суставов из-за варикозной болезни вен нижних конечностей, атеросклероза сосудов.
Кто в группе риска?
Учитывая причины заболевания, в группе риска по остеоартрозу находятся:
- люди старше 45 лет с избыточным весом, ведущие малоподвижный образ жизни;
- женщины, особенно в период естественной или хирургической менопаузы;
- пациенты с перенесенными травмами опорно-двигательного аппарата;
- работники тяжелого физического труда и определенных профессий (водители, продавцы, бухгалтеры, спортсмены).
Формы заболевания
Остеоартроз бывает локализованным (поражается менее трех суставов) и генерализованным (три и более сустава). В патологический процесс могут вовлекаться любые сочленения, но чаще всего:
- Кисти с характерными утолщениями межфаланговых и пястно-фаланговых суставов – узлами Гебердена и Бушара,
- Сустав большого пальца ног (первый плюснефаланговый), где появляется «косточка»,
- Межпозвоночные суставы шейного и поясничного отделов позвоночника,
- Коленные суставы (гонартроз),
- Тазобедренный сустав (коксартроз),
- Голеностопный сустав,
- Плечевой сустав,
- Височно-нижнечелюстной сустав.
При первичном (идиопатическом) остеоартрозе причина разрушения хряща и всего сустава в целом не установлена. Вторичные остеоартрозы, напротив, имеют свою причину: травмы, нарушения обмена кальция и мочевой кислоты, неврологические расстройства, воспалительные процессы в суставах.
Стадии болезни
Различают три (иногда – 4 и даже 5) стадии остеоартроза.
Начальная стадия
Болит сустав лишь при чрезмерных нагрузках, но после отдыха перестает. Рентгенологическое исследование показывает незначительное уменьшение просвета суставной щели. Разрастание костной ткани отсутствует либо незначительно .
Стадия остеофитов
Хрящи и мениски начинают разрушаться, боль возникает при обычной физической нагрузке и сама не проходит, снимается анальгетиками. Сустав увеличивается, нарушается его форма и подвижность. Размер суставной щели на рентгеновском снимке заметно уменьшен, видны явные костные разрастания. Поверхность сустава изменена (на снимке – просветления в кости).
Тяжелый артроз
Беспокоят постоянная боль, стойкая деформация суставов с нарушением оси конечности, резкое ограничение подвижности. Из-за вынужденного бездействия в определенных группах мышц развивается атрофия, может измениться длина конечности. При рентгенологическом исследовании суставная щель не визуализируется. Поверхность сустава изменена, видно обширное разрастание остеофитов, наблюдаются явные кистозные просветления в кости.
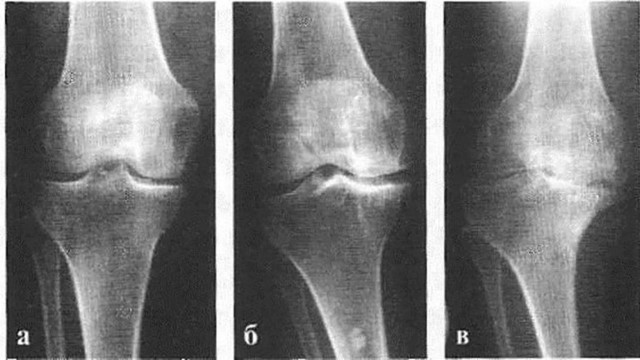 Рисунок 3. Стадии остеоартроза на рентгеновском снимке: а – начальная стадия, б – стадия остеофитов, в – тяжелая стадия. Классификация Натальи Сергеевны Косинской. Источник: injectran.ru
Рисунок 3. Стадии остеоартроза на рентгеновском снимке: а – начальная стадия, б – стадия остеофитов, в – тяжелая стадия. Классификация Натальи Сергеевны Косинской. Источник: injectran.ru
Симптомы остеоартроза
Ведущим симптомом заболевания выступает боль в области одного или нескольких суставов.
Боль в суставах при остеоартрозе возникает:
- в начале движения – «стартовая» боль;
- в ночное время – при запущенных стадиях остеоартроза.
Боль начинается постепенно, усиливается после нагрузок и в конце дня, уменьшается в покое.
Нарушение функции суставов проявляется ограничением подвижности, хрустом, изменением походки, чувством «заклинивания» вплоть до полной невозможности движения – блокировки.
Деформация возникает за счет отека суставной сумки, разрастания остеофитов. При нарушении формы коленных суставов образуется Х- или О-образная деформация ног (рис. 4). При остеоартрозе пястно-фалангового сустава большого пальца стопы формируется пресловутая «косточка», которая уродует ногу и причиняет дискомфорт.
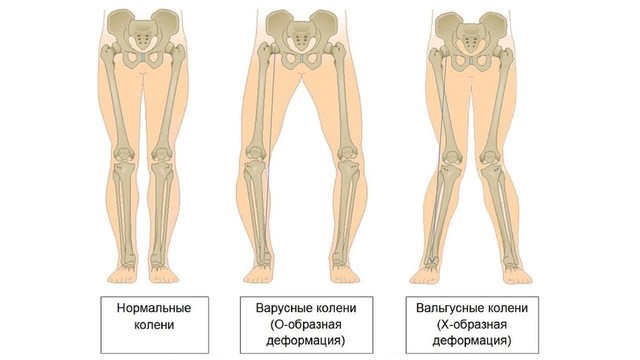 Рисунок 4. Деформация ног при остеоартрозе. Источник: СС0 Public Domain
Рисунок 4. Деформация ног при остеоартрозе. Источник: СС0 Public Domain
Диагностика
Осмотр при подозрении на остеоартроз осуществляет врач-ревматолог, в отдельных случаях может потребоваться консультация других специалистов, например, эндокринолога, хирурга, травматолога-ортопеда или инфекциониста. Диагноз ставится после анализа симптомов, осмотра, рентгенологического исследования и лабораторных тестов.
О возможности наличия артроза говорят:
- наличие характерных симптомов (боль в суставах, которая усиливается при нагрузке, скованность ощущается в основном в вечернее время),
- преклонный возраст пациента.
Дополнительные исследования требуются, чтобы исключить другие заболевания со схожими признаками, например, переломы и ревматоидный артрит.
Лечение
Лечение при остеоартрозе направлено на устранение болевого синдрома, снижение нагрузки на пораженный сустав, сохранение его подвижности и предупреждение прогрессирования патологии. Обычно лечение проводят комплексно и не требуется госпитализация пациента в стационар.
Компоненты комплексного лечения: медикаментозная терапия, местные средства (наружные с анальгетиками и противовоспалительными компонентами и введение лекарств в полость пораженного сустава), физиотерапия, массаж и ЛФК, диетотерапия, хирургическое лечение.
Медикаментозное лечение
Прием лекарственных препаратов при остеоартрозе направлен на устранение боли и нарушений метаболизма в хрящах и костной ткани (табл. 1).
| Таблица 1. Медикаментозное лечение остеоартроза. | |
| Группа препаратов | Особенности использования |
| Парацетамол | Назначают при слабой и умеренной боли без признаков воспаления. Максимальная суточная доза не должна превышать 3 г, разовая – 0,35-0,5 г. Допускается применение препарата длительностью до 2 лет. Нельзя принимать парацетамол при болезнях печени и алкогольной зависимости. |
| Нестероидные противовоспалительные средства (НПВС): диклофенак, ибупрофен, аспирин, индометацин, мелоксикам, нимесулид и др. | Назначают при воспалении суставов в минимально эффективных дозах, коротким курсом (до 14 дней). НПВС способны провоцировать появление эрозий и язв в желудке и повышать риск кровотечений. Опасны сочетания НПВС со стероидными гормонами, средствами для разжижения крови (антикоагулянтами), поскольку повышается риск желудочно-кишечных, носовых, маточных и других кровотечений. Для предупреждения таких осложнений необходимо назначать НПВС в сочетании с препаратами омепразола. Наименьшими рисками кровотечений ЖКТ обладают коксибы (рофекоксиб, целекоксиб). Для лечения только коленных и тазобедренных суставов может использоваться диацереин – НПВС, у которого есть хондропротекторное действие. В отличие от других НПВС, он применяется длительно, но частый побочный эффект препарата в виде диареи требует прекращения лечения. |
| Трамадол | Трамадол – опиоидный анальгетик строгого учета (можно приобрести только по рецепту врача). Назначают при выраженном болевом синдроме, который не устраняется приемом парацетамола и НПВС на протяжении 5-7 дней. Применяется коротким курсом – 5-7 дней. |
| Хондроитин сульфат и глюкозамин | Симптоматические средства замедленного действия. Эффект наступает на 8-12-й неделе лечения. Прием длительный – до 2 лет с перерывами на 2-4 месяца. В отличие от НПВС эти средства более безопасны и лучше переносятся пациентами. |
| Пиаскледин | Препарат для комплексного лечения остеоартроза коленных и тазобедренных суставов на любой стадии. В его составе – соединения авокадо и сои. Пиаскледин активирует выработку собственного коллагена 2 типа, стимулирует регенерацию глюкозамина, хондроитина и блокирует выработку веществ, которые вызывают разрушение хряща. Препарат применяют внутрь в капсулах по 300 мг 1 раз в сутки, длительно. |
Местные средства
Есть 2 основные методики местного лечения: введение препаратов в полость сустава и местное применение дермальных пластырей, мазей, кремов и гелей, которые содержат НПВС.
Наиболее эффективный метод лечения – введение в полость сустава глюкокортикостероидных гормонов. Они применяются только при неэффективности негормональных средств для устранения боли и купировании синовита (выпота в полость сустава). Обезболивающий эффект при внутрисуставном введении стероидов длится от 1 недели до 3 месяцев. Не рекомендуется более 2-3 инъекций в год в полость одного сустава.
Для улучшения выработки синовиальной жидкости, улучшения состояния хрящевой и костной ткани в полость сустава вводят гиалуроновую кислоту и собственную плазму, обогащенную тромбоцитами (РRР-терапия).
Эффект гиалуроновой кислоты объясняется повышением вязкости синовиальной жидкости, питания хряща, удержанием влаги в нем, стимуляцией синтеза коллагена. Нежелательные последствия применения гиалуроновой кислоты – аллергические реакции, инфекционные осложнения, короткий период действия.
Гели полимерного происхождения действуют подобно гиалуроновой кислоте, но влияние их на структуры сустава длится не менее 6-12 месяцев, аллергические реакции не возникают.
РRР-терапия заключается в получении плазмы после центрифугирования венозной крови в количестве 7-10 мл. Плазма (жидкость желтоватого цвета над сгустком крови) набирается в шприц и вводится в полость сустава (3-5 процедур с интервалом в неделю). Эффект связан с тромбоцитарными факторами роста, которые могут способствовать регенерации хряща.
Физиотерапия, массаж, гимнастика
Физиотерапия снижает лекарственную нагрузку на организм пациента, улучшает кровообращение в тканях суставов и уменьшает боль. Наиболее эффективные процедуры:
- электрофорез с НПВС, гидрокортизоном, димексидом, хлоридом кальция;
- импульсные токи низкой частоты (ДДТ);
- электромагнитные поля (УВЧ-терапия, индуктотермия);
- ультразвуковое лечение с гидрокортизоном, НПВС (фонофорез);
- аппликации озокерита, парафина, лечебных грязей;
- ванны радоновые, йодобромные, скипидарные, сульфидные.
Основные противопоказания для физиолечения – новообразования, повышение температуры, эпилепсия, перенесенные инфаркты и инсульты, нарушения сердечного ритма и наличие кардиостимулятора, психозы, заболевания крови и кровотечения, тяжелое состояние пациента.
Нужен ли массаж при остеоартрозе?
Один из источников боли и ограничения движений у пациентов с остеоартрозом – спазм околосуставных мышц. Курс массажа поможет устранить его. Массаж улучшает самочувствие за счет релаксирующего действия и уменьшения боли. Противопоказан при синовите.
Лечебная физкультура
Дозированная физическая нагрузка не реже 3 раз в неделю по 35-40 минут уменьшает боль, препятствует прогрессированию остеоартроза и атрофии околосуставных мышц, устраняет лишний вес (в комплексе с диетой). Лучше, если комплекс упражнений разработает инструктор с учетом локализации и степени остеоартроза. Предпочтительны занятия в воде и плавание, ходьба по ровной поверхности, упражнения на растяжение мышц (при отсутствии синовита).
Важно! Физическую нагрузку на пораженные суставы нужно дозировать, чтобы не вызвать обострение заболевания.
Диета
При остеоартрозе нельзя переедать, злоупотреблять солью, жирной пищей и углеводами.
Добавляйте в рацион продукты, которые содержат желатин для образования коллагена (холодец, желе, домашний мармелад), ягоды и несладкие фрукты, овощи, рыбий жир, нежирные молочные продукты.
Хирургия
При неэффективности комплекса лекарственной и физиотерапии, ЛФК, стойком болевом синдроме и необратимой деформации суставов с ограничением подвижности, пациенту могут предложить операцию по замене сустава (эндопротезирование, рис. 5).
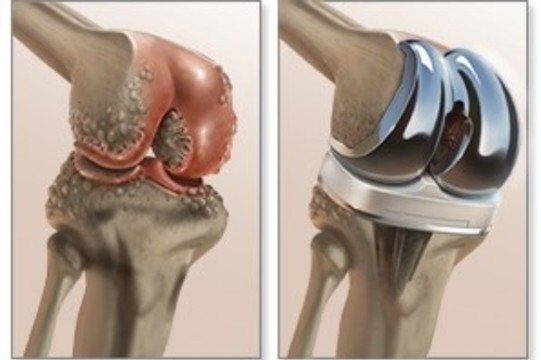 Рисунок 5. Эндопротезирование коленного сустава. Источник
Рисунок 5. Эндопротезирование коленного сустава. Источник
Эффективны ли народные способы лечения?
Народные методы лечения направлены на согревание или охлаждение тканей околосуставного аппарата, снижение отечности, рефлекторное уменьшение боли. Существуют сотни народных рецептов применения горчицы, горького перца, капусты и лопуха, петрушки, меда, скипидара. Однако эффективность этих средств сомнительна.
Прогноз
Остеоартроз – заболевание необратимое и прогрессирующее. Для жизни прогноз благоприятный, а для трудоспособности и дальнейшего самообслуживания – не всегда. На третьей стадии остеоартроза коленных или тазобедренных суставов ограничивается способность к самостоятельному передвижению, возникает необходимость использования дополнительных средств опоры (трости, костылей, ходунков).
Возможные осложнения
Заболевание грозит утратой трудоспособности и инвалидизацией.
Профилактика
Для профилактики развития и прогрессирования остеоартроза нужно следовать рекомендациям врачей. Также важно:
- Поддерживать нормальную массу тела, а при лишнем весе снижать индекс массы тела до 25 и меньше.
- Систематически заниматься физическими упражнениями без чрезмерной нагрузки на пораженные суставы – плавание, упражнения в воде, езда на велосипеде, ходьба, гимнастика в положении сидя и лежа.
- Соблюдать принципы рационального питания.
- Лечить травмы опорно-двигательного аппарата, предупреждать спортивные травмы.
Пациентам с остеоартрозом следует в повседневной жизни использовать ортопедические изделия: стельки, ортезы, наколенники при нестабильности связочного аппарата и для разгрузки пораженных суставов. Обувь нужна не сдавливающая, удобная, на широком низком каблуке.
Заместительная гормональная терапия против остеоартроза
Некоторые специалисты считают, что риск развития остеоартроза у женщин после менопаузы можно снизить с помощью заместительной гормональной терапии.
Целью такой терапии является замена утраченной гормональной функции яичников и предотвращение климактерических расстройств. В настоящее время степень влияния приема эстрогенов на развитие артроза суставов у женщин продолжают исследовать.
Заключение
Остеоартроз – распространенное заболевание, риск развития которого растет с возрастом. Если беспокоят болезненные ощущения в суставах, следует как можно скорее обратиться к врачу. На первых стадиях остеоартроз может почти не вызывать дискомфорта, однако суставы в это время уже начинают разрушаться. Чтобы снизить риск остеоартроза, необходимо следить за весом и рационом.
Источники
- О.Ю. Майко. Оценка эффективности терапии с использованием препарата хондроитина сульфата у больных остеоартрозом в амбулаторных условиях // Лечащий врач. -2019
- Michelle J. Lespasio and all. Hip Osteoarthritis: A Primer // The Permanente Journal. -2018. -№ 22. -С. 17-84. doi: 10.7812/TPP/17-084
- Kimberly Holland. Arthrosis vs. Arthritis: What’s the Difference?// Healthline. -2014
- Беневоленская Л. И., Бржезовский М. М. Эпидемиология ревматических болезней. – М.: Медицина, 1988. – 237 с. – ISBN 5-225-01653-7
Источник
Остеоартроз является хроническим невоспалительным заболеванием суставов или суставных хрящей, а также тканей, которые их окружают. Остеоартроз – одно из самых распространенных заболеваний, которым страдают 10-14% населения всего мира. В основном, данным заболеванием страдают женщины в возрасте от 45 до 55 лет. Остеоартроз является наиболее частым заболеванием суставов и составляет почти 80% всей суставной этиологии.
Этиология данного заболевания на данный момент неизвестна. К возникновению этого заболевания могут привести все факторы, которые вызывают дистрофию ткани и старение организма, поэтому с возрастом появление остеоартроза почти неизбежно.
Существуют внешние и внутренние факторы возникновения этого заболевания.
К основным внешним факторам остеоартроза относятся сырость, переохлаждение, неблагоприятные условия для работы, функциональные перегрузки суставов с частыми микротравмами, а также воздействие лучевой энергии и вибрации. Основной и довольно распространенной причиной возникновения остеоартроза является неспособность хрящей сопротивляться повышенной нагрузке на суставы. Причинами такого проявления могут быть нарушение осанки, длительная работа, стоя на ногах, и даже некоторые виды спорта: поднятие тяжестей, бег или прыжки.
К внутренним факторам, которые вызывают данное заболевание, относятся следующие: наследственная предрасположенность к возникновению заболеваний хрящевой ткани, нарушение кровоснабжения сустава, гормональный сбой и нарушение обмена веществ. Причиной возникновения остеоартроза у женщин может быть дисфункция яичников в климактерическом периоде. Кроме того, сосудистые процессы с ранним развитием атеросклероза могут также быть причиной возникновения этого заболевания.
Остеоартроз имеет и вторичное развитие при таких заболеваниях, как врожденный вывих, ревматоидный артрит, внутрисуставные переломы, и даже при алкоголизме.
Каковы же симптомы и клинические признаки этого заболевания?
 Проявление остеоартроза выражается сильными болями и деформацией суставов, что и приводит к нарушению их функций. При данном заболевании чаще всего идет поражение нагрузочных суставов (тазобедренные и коленные суставы) и мелких суставов кисти. В процесс также вовлекается и позвоночник. Но чаще всего происходит поражение коленных и тазобедренных суставов.
Проявление остеоартроза выражается сильными болями и деформацией суставов, что и приводит к нарушению их функций. При данном заболевании чаще всего идет поражение нагрузочных суставов (тазобедренные и коленные суставы) и мелких суставов кисти. В процесс также вовлекается и позвоночник. Но чаще всего происходит поражение коленных и тазобедренных суставов.
Самым основным симптомом при остеоартрозе являются выраженные боли в области пораженных суставов. Эти боли вызывают поражение костей, суставов или околосуставных тканей. Обычно такие боли усиливаются при физической нагрузке и уменьшаются в состоянии покоя. Ночные боли, припухлость сустава, а также появление чувства «вязкости геля» в пораженном суставе в утреннее время – все это свидетельствует о возникновении остеоартроза. Интенсивность таких болей зависит от многих причин (атмосферное давление, влажность воздуха и перепады температур). Все эти факторы начинают оказывать влияние на давление в полости сустава, что и вызывает эти боли.
Следующим одним из основных симптомов остеоартроза является появление хруста или скрипа в суставах не только при ходьбе, а даже при любом движении. Появление такого хруста или скрипа связано с нарушением суставных поверхностей, что и вызывает ограничение подвижности в данном суставе.
При остеоартрозе происходит увеличение объема суставов, которое является следствием появления отека околосуставных тканей. Припухлость или повышение температуры в области пораженного сустава являются крайне редкими явлениями.
Клинические формы остеоартроза:
Гонартроз.
Коксартроз.
Остеоартроз дистальных межфаланговых суставов кисти.
Остеоартроз проксимальных межфаланговых суставов кистей.
Деформирующий спондилез.
Межпозвонковый остеохондроз.
1. Гонартроз – это поражение коленного сустава при остеоартрозе. В этом случае выражены боли в коленных суставах при ходьбе, и особенно они интенсивны, если спускаться с лестницы. Место локализации этих болей находится во внутренней и передней частях пораженного коленного сустава. Усиление неприятных ощущений происходит при сгибании колена. Кроме того, во многих случаях при гонартрозе происходит отклонение коленного сустава. Заболевание начинается постепенно, а боли носят нарастающий характер. При активных и пассивных движениях может слышаться хруст. Боли начинают усиливаться, и во многих случаях развивается синовиит – воспаление оболочки капсулы сустава или сухожилия.
2. Коксартроз – это поражение тазобедренного сустава. Первоначальные боли при поражении тазобедренного сустава появляются не в области бедра, а в колене, паху или ягодице. Они усиливаются при ходьбе, а в состоянии покоя стихают. Эти боли, возникающие даже при незначительных изменениях на рентгенограмме, связаны с мышечным спазмом. При поражении тазобедренного сустава происходит постепенное нарастание ограничения подвижности в суставе. Такое заболевание является следствием травмы или перенесенного артрита. При коксартрозе отмечается «утиная» походка, развивающаяся хромота, гипотрофия мышц ягодицы и бедра. Также появляется болезненность при пальпации в области головки бедра.
3. Остеоартроз дистальных межфаланговых суставов кисти или узелки Гебердена. Появление таких узелков чаще всего наблюдается у женщин в период менопаузы. Первоначально они появляются на 1 и 3 пальцах кисти. Через время, а именно через несколько месяцев или даже лет, симметричное поражение наблюдается и у других дистальных межфаланговых суставов. Располагаются такие узелки на тыльно-боковой поверхности суставов.
4. Остеоартроз проксимальных межфаланговых суставов кистей или узелки Бушара. В отличие от узелков Гебердена, появление этих узелков происходит на боковой поверхности сустава, в результате чего происходит боковое увеличение сустава. Вследствие такого увеличения палец приобретает веретенообразную форму.
5. Деформирующий спондилез – в результате этого заболевания в области позвонков появляются краевые костные разрастания. Такое заболевание появляется с 20 лет. Остеофиты (костные наросты) выглядят как набухания – из-за сдавления сосудов появляется отек. В результате этого появляется тугоподвижность позвоночника, а в некоторых случаях проявляются неврологические расстройства.
6. Межпозвонковый остеохондроз возникает в сочетании с искривлением позвоночника или же деформирующим спондилезом. При данном заболевании происходит дегенерация диска и выпячивание ядра в различные стороны, а это приводит к травматизации позвоночника. Также происходит разрастание остеофитов и увеличение поверхности сустава. При этом страдает сосудистая оболочка сустава, в результате чего возникает васкулит – воспаление стенок мелких кровеносных сосудов. Болевой синдром очень выражен и усиливается при физической нагрузке или переохлаждении.
 Существуют две основные формы остеоартроза – это первичный или идиопатический (причины заболевания не выяснены) и вторичный (заболевание возникает на фоне других заболеваний).
Существуют две основные формы остеоартроза – это первичный или идиопатический (причины заболевания не выяснены) и вторичный (заболевание возникает на фоне других заболеваний).
Первичный остеоартроз бывает локализованным, когда происходит поражение менее 3 суставов. При локализованном остеоартрозе идет поражение позвоночника, суставов кистей и стоп, коленных суставов, тазобедренных суставов и других суставов.
Также существует генерализованный остеоартроз, когда идет поражение 3 и более суставов. В данном случае поражаются крупные суставы и дистальные межфаланговые суставы. Кроме того, при генерализованной форме встречается и эрозивный остеоартроз.
Вторичный остеоартроз может быть посттравматическим. Также причинами возникновения вторичного остеоартроза могут быть такие метаболические заболевания, как болезнь Гоше, которая относится к генетическим заболеваниям; болезнь Вильсона – редкая форма поражения печени, при которой происходит нарушение метаболизма меди; ге́мохромато́з или, как еще называют это заболевание, бронзовый диабет, или пигментный цирроз – наследственное заболевание, при котором происходит нарушение обмена железа и накопление его в органах и тканях. Такие заболевания, как сахарный диабет, гипотиреоз – понижение функции щитовидной железы, акромегалия – гиперфункция гормона роста, тоже могут быть причинами возникновения остеоартроза. Кроме перечисленных заболеваний, остеоартроз также могут вызвать болезнь отложения кальция, нейропатия и многие другие заболевания.
Что же все-таки происходит при остеоартрозе?
При данном заболевании происходит интенсивное старение суставного хряща. В результате этого происходит потеря эластичности суставного хряща. Помимо того, что суставные поверхности становятся шероховатыми, на них еще появляются трещины. Во многих случаях хрящ стирается настолько, что происходит обнажение кости. Все это приводит к снижению упругости суставного хряща и вызывает нарушение работы суставов. Далее ко всем перечисленным изменениям может присоединиться воспаление, из-за чего происходит разрастание костной ткани, а это приводит к болезни и деформации суставов.
.jpg)
Диагностика остеоартроза
Диагностика остеоартроза во многих случаях не вызывает больших трудностей. Но есть и исключения, например больные с поражением плечевого сустава и симптомами проявления воспаления суставов. Также могут возникнуть трудности при диагностике первичного и вторичного остеоартроза, возникновение которого связано с метаболическими или другими заболеваниями. При рентгенологическом обследовании признаки остеоартроза обнаруживаются быстро (особенно у людей пожилого возраста), если присутствуют клинические признаки остеоартроза. Для того чтобы поставить окончательный диагноз, данных рентгенологических и лабораторных исследований недостаточно. Для этого необходимо провести еще ряд дополнительных исследований, чтобы выявить точную причину, вызвавшую боль в суставах.
Лечение остеоартроза
Для того чтобы уменьшить или полностью подавить боль, существуют как медикаментозные методы, так и немедикаментозные, к которым относятся физиотерапия и лечебная физкультура. Для назначения правильного лечения необходим индивидуальный подход к каждому больному. При этом обязательно учитываются индивидуальные особенности больного и особенности течения данного заболевания.
При лечении остеоартроза необходимо в первую очередь соблюдать режим, так как механическая разгрузка сустава является не только главным фактором в уменьшении боли, но и играет большую роль в лечении данного заболевания. В этом случае необходимо исключение довольно длительного пребывания в определенной фиксированной позе, продолжительной ходьбы и долгого стояния на ногах, а также исключение переноса тяжестей, которые могут привести к механической перегрузке суставов. Если заболевание запущено, то больному рекомендуется ходить с костылями или же тростью. При довольно выраженных болях в момент обострения заболевания некоторым больным назначается полупостельный режим.
В период лечения остеоартроза рекомендуется соблюдение диеты для снижения избыточного веса. Особенно это касается тех, у кого идет поражение коленных суставов.
Также в лечении данного заболевания используются физиотерапевтические методы, которые не только уменьшают боль и воспалительные процессы, но и оказывают положительное действие на обменные процессы в тканях суставов и улучшают микроциркуляцию. Физиотерапевтические методы лечения включают в себя использование электрических токов, переменных магнитных токов, электрофорез, а также ультрафиолетовое облучение и фонофорез на пораженные суставы. Кроме этого, назначаются тепловые процедуры, применение торфяной грязи и аппликации парафина.
Используя элементы лечебного массажа, больным необходимо стараться избегать механического раздражения суставной капсулы. Только в этом случае происходит снижение болевого мышечного спазма, а также повышается тонус ослабленных мышц, в результате чего улучшаются функциональные способности больного.
Медикаментозное лечение назначается в зависимости от формы заболевания и тяжести его протекания. В более тяжелых случаях пациентам назначается хирургическое лечение (эндопротезирование сустава).
Также больным рекомендуется санаторно-курортное лечение в таких местах, как Сочи, Пятигорск, Евпатория.
Профилактика остеоартроза заключается в ежедневном выполнении специальных упражнений, которые помогают укрепить мышечно-связочный аппарат. Избавление от избыточного веса, ограничение ношения тяжестей, а также включение в меню таких блюд, как желе, холодец или заливное – все это является профилактическими мерами остеоартроза. И, конечно же, занятие таким видом спорта, как плавание. Необходимо помнить, что любое заболевание лучше предупредить, чем его лечить. Это же касается и такого заболевания, как остеоартроз. Чтобы не думать в будущем о том, как избавиться от сильных болей при остеоартрозе, а также о том, как вылечить это заболевание, необходимо заняться профилактическими мерами уже сегодня, не откладывая их на потом.
Лечение деформирующего остеоартроза и артрита суставов в медицинском центре «В надежных руках» (г. Краснодар) комплексное и включает в себя как медикаментозное лечение, так и применение ударно-волновой терапии, фотодинамической терапии, плазмолифтинга (PRP), мануальной терапии.
Высокая квалификация и накопленный опыт применения ударно-волновой терапии позволяет нашим сотрудникам достигать максимального положительного эффекта лечения даже в запущенных стадиях заболевания, избегая во многих случаях оперативного лечения.
.jpg) Ударно-волновая терапия проводится на современном аппарате Мастерпульс МП 200:
Ударно-волновая терапия проводится на современном аппарате Мастерпульс МП 200:
курс лечения артрита, артроза методом УВТ состоит из 5-7 сеансов;
сеанс проводится 1 раз в 5-7 дней.
Под воздействием ударной волны в пораженных тканях разрыхляются микрокристаллы солей кальция и участки фиброза, образующиеся в тканях суставов. Одновременно в десятки раз усиливается кровоток в поврежденной ткани, что способствует рассасыванию солей кальция и участков фиброза.
Преимущества метода УВТ:
эффективность;
хорошая переносимость (не требует применения обезболивания);
уменьшает потребность в применении других методов, особенно оперативного лечения;
быстрое купирование боли без анальгетиков;
возможность использования на хронической стадии заболевания и при его первичных проявлениях;
проводится в амбулаторных условиях, не требует госпитализации, не нарушает привычный ритм жизни пациента.
 Фотодинамическая терапия в ортопедии – это неинвазивный, не имеющий осложнений двухкомпонентный метод лечения. Для реализации метода используется отечественный фотосенсибилизатор «Фотодитазин – гель 0,5%» и источник лазерного излучения, разрешенного к медицинскому применению, имеющего длину волны 660-670 нм.
Фотодинамическая терапия в ортопедии – это неинвазивный, не имеющий осложнений двухкомпонентный метод лечения. Для реализации метода используется отечественный фотосенсибилизатор «Фотодитазин – гель 0,5%» и источник лазерного излучения, разрешенного к медицинскому применению, имеющего длину волны 660-670 нм.
Под воздействием лазерного луча возникает возбуждение фотосенсибилизатора с выделением синглетного кислорода, который токсически действует на энергетические комплексы клетки (митохондрии и комплекс Гольджи), разрушая последние и тем самым запуская необратимый процесс апоптоза. При этом здоровые клетки не повреждаются. Поврежденная патологическая ткань асептически рассасывается.
В организм больного фотосенсибилизатор вводится транскутанно (аппликациями).
PRP плазмолифтинг – в основе этой ортопедической процедуры лежит запатентованный метод обработки крови пациента с помощью специальных вакуумных биотехнологичных пробирок и особого режима центрифугирования.
В ходе процедуры из крови пациента выделяют инъекционную форму аутоплазмы, содержащую тромбоциты, которая затем в виде инъекций вводится в мягкие ткани, окружающие сустав, и непосредственно в полость сустава пациента. Инъекции аутоплазмы позволяют уменьшить воспалительный процесс, купировать боль и восстановить объем движений в суставе. Процедура лечения аутоплазмой сводит к минимуму количество применяемых медикаментов или вовсе исключает их, тем самым уменьшая токсическое воздействие препаратов на организм пациента. Также инъекции аутоплазмы способствуют сокращению сроков лечения в 2-3 раза.
Показания к процедуре (плазмолифтинг PRP):
остеоартрит;
остеоартроз;
периартрит;
тендопатии сухожилий,
повреждения связок и мышц.
Таким образом, УВТ, фотодинамическая терапия и плазмолифтинг (PRP) в ортопедии являются лучшим выбором для лечения заболеваний суставов. При использовании современного оборудования и технологий и опыта врачей они позволяют достигать положительных результатов.
Источник
