Потница на ногах отеки

Потница на ногах – следствие влияния множества факторов. Например, такое заболевание вызывается как серьезными патологиями эндокринной системы, так и некачественной обувью. Несмотря на причину развития болезненного состояния, к лечебному процессу следует подходить обстоятельно.
Что представляет собой потница на ногах
Такая патология – одна из вариаций дерматита, которая характеризуется образованием на кожном покрове множественных незначительных белых или красных пузырьков, наполненных жидкостью.
В последнее время потница на ногах все чаще появляется у взрослых. Нередко заболевание сопровождается грибковой инфекцией.
Симптомы: покраснение, зуд, шелушение, мелкая сыпь, отечность на стопах, между пальцами ног.
Диагностика на основании осмотра, кожного соскоба. Лечение назначают с учетом причины, вызвавшей потницу.
Обычно это соблюдение гигиены, ношение удобной обуви и носков из натуральных материалов,травяные ванночки для ног, цинковая мазь, антисептики; при присоединении инфекции соответствующие мази, иногда таблетки.
Перед появлением высыпаний, сопровождающихся сильным зудом, пациент страдает от небольшого раздражения и гиперемии. Возникновению дерматита предшествует нарушение в деятельности потовых желез, из-за чего повышается потоотделение.
Потница во взрослом возрасте встречается нечасто. Важно дифференцировать потницу от других клинически схожих заболеваний. Для этого необходим тщательный очный осмотр.
Чаще всего патология поражает маленьких детей, но в последнее время диагностирование заболевания у взрослых неуклонно растет. При этом к потнице иногда добавляется бактериальная или грибковая инфекция, что существенно ухудшает состояние больного и усложняет процесс лечения.
Кроме того, такое осложнение не только затрудняет устранение дерматита, но и поражает внутренние органы или даже целые системы. Лечебная терапия инфекционных поражений потребует намного больше времени, стараний и финансовых затрат.
Пиодермия провоцирует нагноение, а попавшая в организм стафилококковая патогенная флора через сосуды проникает в печень, почки, отвечающие за очищение крови.
Лечение подобных последствий проводится в стационаре с помощью антибактериальных средств.
Виды заболевания
У взрослых потница делится на три типа.
Красная
При красной потнице высыпания появляются с красноватым ободком и пузырьками, заполненными жидкостью. Чаще всего патология возникает под грудной клеткой. Если поражаются нижние конечности, то сыпь проявляется между ног, на стопах с внутренней стороны, между пальцев.
Некоторые пузырьки в диаметре достигают 2 мм. Во время красного вида болезни пациент страдает от сильного зуда. При трении в пораженных местах высыпания лопаются, из-за чего появляется опасность попадания инфекции.
Кристаллическая
Кристаллическая форма считается самой безопасной сыпью. Белые или прозрачные высыпания сопровождаются незначительными пузырьками такого же цвета, заполненными жидкостью.
При этом патология протекает без болезненных ощущений, значительного дискомфорта. Практически всегда кристаллическая потница возникает из-за перегрева тела. После прорыва высыпаний возникают гнойные язвочки.
Папулезная
Папулезный или тропический вид дерматита диагностируют не так часто. Небольшие прозрачные пузырьки возникают летом или во время отдыха в экзотических странах с тропическим климатом.
Патология доставляет сильные неудобства в виде зуда, сухости кожи, шелушения эпидермиса. Со временем сыпь лопается, образуя корочку.
Любой тип потницы на ногах доставляет дискомфорт, ухудшает качество жизни, усложняет ходьбу, приносит косметический урон. При протекании заболевания важно вовремя начать лечение и не допустить попадания в организм патогенной микрофлоры.
Причины потницы на нижних конечностях
Любое заболевание появляется по некоторым причинам, поэтому и дерматит у взрослых развивается не просто так. Существуют факторы, приводящие к повышенному потоотделению:
- Ношение неудобной синтетической обуви, одежды.
- Чрезмерные физические нагрузки в летнюю пору.
- Наличие лишнего веса.
- Перегрев тела из-за высокой влажности и температуры воздуха.
- Нарушенный обмен веществ.
- Применение жирных средств по уходу за кожным покровом, закрывающих поры.
- Присутствие эндокринных патологий, например, диабета, гипертиреоза, а еще проблем с ЖКТ.
- Пренебрежение гигиеной ног.
- Употребление медицинских препаратов, увеличивающих выделение пота.
- Наличие вирусных, инфекционных болезней с лихорадкой.
Злоупотребление алкоголем также увеличивает риск возникновения потницы на ногах. Чаще всего обострения сыпи происходит летом, но в зимнее время рецидивы тоже случаются вследствие использования обуви низкого качества.
Клинические проявления
Симптоматическая картина зависит от типа, степени патологии. При этом любой вид потницы начинается с раздражения на участке увеличенного выделения пота.
Кожный покров краснеет, развивается гиперемия эпидермиса. При отсутствии своевременного, качественного лечения потница на нижних конечностях прогрессирует.
При этом заболевании пациенты страдают от:
- покраснений;
- высыпаний;
- сильного зуда;
- болезненных ощущений;
- шелушения;
- отечности;
- дискомфорта при ходьбе;
- эстетических, косметических дефектов.
Потница и аллергия на коже – два схожих по внешнему виду патологических состояния, которые часто путают между собой.
Если проблеме не уделяется должное внимание, то сыпь с пузырьками, заполненными жидким секретом, преобразуются в гнойные язвы.
Такие ранки опасны тем, что на этой стадии существенно повышается вероятность заражения бактериальной инфекцией. В основном везикулы образовываются между пальцев или на ступнях. По мере прогрессирования дерматит охватывает всю стопу.
Диагностика
Первым делом врач обязан осмотреть пораженную область, чтобы определить вид заболевания. После внешней оценки специалистом собирается анамнез патологии.
При этом важно выявить точную причину, которая спровоцировала такую проблему. Только после установки первоисточника можно полностью избавиться от потницы на ногах.
Если заболевание вызвано внешними факторами, то их необходимо ликвидировать. Как дополнительная мера, дерматолог должен взять соскоб пораженного кожного покрова для изучения на наличие инфекции.
Лечебная терапия
Снижение температуры воздуха невозможно, но каждому пациенту под силу понизить потоотделение на ногах. Чтобы быстро и эффективно избавиться от проблемы, необходимо придерживаться правил:
- уделить особое внимание личной гигиене – несколько раз в день принимать теплый душ с ополаскиванием стоп;
- носить открытую, удобную обувь, сделанную из натурального материала;
- в летнее время снизить физические нагрузки;
- пить больше воды, питаться по назначенной врачом диете;
- использовать продающиеся в аптеке присыпки для снижения потливости;
- мыть стопы хозяйственным мылом или травяными отварами;
- в жаркую погоду из рациона исключить жирную пищу и плохо перевариваемые продукты;
- изношенные носки не стирать, а выбрасывать, заменяя их новыми, так как инфекция остается на ткани.
При тяжелом течении патологии назначаются антибактериальные средства, но это крайняя мера. Для лечения потницы антибиотики должны строго назначаться только дерматологом.
Обычно лечебный курс антибактериальными препаратами составляет 5 дней, но при устойчивости высыпаний и покраснения цикл повторяется. В комплексе с антибиотиками применяют местные антигистаминные медикаменты, которые эффективно борются с сильным зудом.
Почему нашим статьям можно доверять ?
Мы делаем медицинскую информацию понятной, доступной и актуальной.
- Все статьи проверяют практикующие врачи.
- Берем за основу научную литературу и последние исследования.
- Публикуем подробные статьи, отвечающие на все вопросы.
Для обработки сыпи, восстановления кожного покрова используется слабый раствор марганцовки, салициловый спирт или борная кислота. Особое внимание стоит уделить питанию во время заболевания. Чтобы улучшить состояние, помочь организму быстрее справиться с проблемой, необходимо больше употреблять щавеля, чечевицы, сливы.
Еще одним важным лечебным методом избавления от потницы считаются мази. При этом кремы, гели – единственные средства, которые пациент может применять без назначения врача. Это объясняется тем, что вещества, входящие в состав мазей, не попадают в кровь, благодаря чему риск побочных эффектов практически отсутствует.
Для увеличения тонуса сосудов, улучшения артериального кровоснабжения используют специальные кремы, боярышник. Еще есть мази, которые способствуют восстановлению кожного покрова, обладают антигистаминными свойствами.
Средства с цинком снимают воспалительный процесс, подсушивают кожу. Потница на стопах эффективно устраняется мазями с антибиотиками. В основном крем с антибактериальными свойствами используют на запущенных стадиях, когда развиваются инфекционные процессы и язвы.
При появлении первых симптомов дерматита лечебный крем следует сочетать с физиотерапией, иглоукалыванием, рефлексотерапией. Последний метод особенно актуален при воспалении эпидермиса нижних конечностей.
Снять неприятные ощущения можно с помощью ножных прохладных ванночек с лекарственными травами, например, ромашкой, календулой, чередой или шалфеем. Обильную потливость ног поможет устранить детская присыпка, продающаяся в аптеке.
Если причиной развития высыпаний считается дисбаланс в организме, то терапия должна быть направлена на устранение главной патологии. При возникновении потницы из-за воздействия внешних факторов следует обработать раздраженный участок.
Если появились пузырьки, то можно воспользоваться кремом под подгузники. Хороший лечебный результат оказывают фитотерапевтические средства.
Профилактика высыпаний
В первую очередь, профилактические меры должны соблюдаться в летнее время, когда потница на ногах возникает чаще всего. В эту пору году нужно изменить рацион. Острая, жирная, соленая пища, сладкие газированные напитки заменяются свежими фруктами, овощами, кисломолочными продуктами, отварным мясом, рыбой нежирных сортов.
Обязательно следует поддерживать оптимальное количество витаминов, минералов, которые помогают нормальному функционированию иммунной системы. В жаркое время необходимо следить за водно-солевым балансом в организме.
При температуре воздуха выше 25º важно выпивать не менее трех литров чистой воды без газа. Основной причиной развития патологической сыпи считается повышенная функциональность потовых желез, поэтому несколько раз в день следует принимать теплый душ, тщательно вымывая стопы.
Если есть какие-либо хронические проблемы, то их необходимо устранять, иначе они могут способствовать образованию дерматита. Диабет считается одной из основных причин возникновения потницы на ногах, поэтому регулярно нужно сдавать анализ крови на сахар.
Обувь должна быть удобной, открытой, состоять из натуральных тканей, так как синтетические материалы раздражают кожные покровы. Зимой тесные ботинки могут вызвать усиленное потоотделение. Летом физические нагрузки должны быть адекватными.
Применение антибиотиков и прочих сильнодействующих медикаментов для лечения потницы обязано происходить только по рекомендациям, назначению квалифицированного специалиста, иначе вреда будет больше, чем пользы.
Самолечение нередко приводит к серьезным осложнениям, например, попаданию бактериальной инфекцией, которая поражает уже не только кожу, но и внутренние органы.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди дерматологических проблем потница у детей с первых дней рождения вплоть до двух-трехлетнего возраста занимает одно из основных мест по обращениям родителей к педиатрам.
Потницу относят к болезням придатков кожи – расположенных по всему телу малых потовых (эккринных) желез.
[1], [2], [3]
Код по МКБ-10
L74 Болезни мерокринных [эккринных] потовых желез
Эпидемиология
Отечественная клиническая статистика детской потницы неизвестна. А вот, по информации American Academy of Family Physicians, данная кожная патология поражает до 40% младенцев и обычно появляется в течение первых месяцев жизни. В 3-4,5% случаев так называемая кристаллическая потница диагностируется педиатрами у новорожденных в возрасте 7-10 дней. Именно этот подтип или вид заболевания – наиболее распространенный.
Также в некоторых исследованиях отмечается, что потница у новорожденного ребенка чаще всего появляется при большом весе при рождении, а также у младенцев, появившихся на свет недоношенными или путем кесарева сечения.
[4], [5], [6], [7], [8], [9]
Причины потницы у ребенка
Основными причинами потницы у детей считаются перегревание – из-за жаркой погоды и зноя, а также из-за ошибок в уходе за детьми, в частности, когда их слишком тепло одевают или плотно спелёнывают. От этого часто возникают такие проблемы с кожей, как потница и опрелости у детей.
В результате выработка пота эккринными железами усиливается, притом что его выход на поверхность эпидермиса и естественное испарение затруднены. Таким образом, появляются условия для частичной обструкции выводных пор потовых желез.
Нередко появляется потница после температуры у ребенка, когда гипергидроз при лихорадке вызывается той или иной острой инфекцией.
Данное поражение кожных покровов чаще отмечается в жару, но чрезмерное утепление и создаваемый одеждой «парниковый эффект» приводят к тому, что может появляться потница зимой у ребенка.
[10], [11], [12]
Факторы риска
Безусловные факторы риска возникновения потницы педиатры усматривают:
- в высокой температуре воздуха – в помещении или за его пределами в жаркое время года, особенно в сочетании с повышенным уровнем влажности;
- в одежде и постельном белье из синтетических воздухонепроницаемых тканей, не впитывающих пот и блокирующих кожный газообмен;
- в избыточной обработке кожи в теплое время года не пропускающими воздух маслами или кремами на жировой основе, что приводит к закупориванию потовых пор на ее поверхности;
- в лишнем весе ребенка и большом количестве глубоких кожных складок, кожа в которых постоянно потеет без своевременно испарения выделяемого пота.
[13], [14], [15], [16]
Патогенез
Для снижения температуры тела при его перегревании маленькие дети, как и взрослые, потеют. Но почему же потница так часто появляется именно в раннем детском возрасте?
В значительной мере патогенез детской потницы обусловливается не до конца сформированной и адаптированной к условиям внешней среды терморегуляторной системой организма детей от рождения до полутора-двух лет. Также велика роль физиологических особенностей их кожи: неплотный роговой слой дермы, отсутствие полноценной гидролипидной (водно-жировой) и кислотной мантии кожи, недостаточных для защиты кожных покровов.
При развитии потницы расположенные в коже по всему телу эккринные потовые железы (которые имеют форму трубочек) и их не до конца развитые выводные протоки, открывающиеся в поверхностных порах кожи, оказываются заблокированными.
По мнению специалистов, к развитию детской потницы, особенно потницы у грудничка, причастна обитающая на здоровых кожных покровах (то есть, являющаяся частью кожной микробиоты) условно-патогенная бактерия Staphylococcus epidermidis. Полагают, что продуцируемое данным микроорганизмом вещество, образующее пленку, и закрывает выводные поры. А выход скапливающегося пота непосредственно через стенки желез проявляется высыпаниями на коже и ее раздражением.
Кстати, другой тип потовых желез – апокринные (залегающие глубже эккринных и локализованные подмышками, в промежности и паху, в области лобка и пупка) – в детстве завершают развиваться, а «включаются» с наступлением пубертатного периода. Их выводные протоки открываются, как и у сальных желез, в волосяные луковицы.
[17], [18], [19], [20], [21], [22], [23]
Симптомы потницы у ребенка
Первые признаки потницы – кожные высыпания. А то, как выглядит потница у детей, зависит от ее разновидности.
Кристаллическая потница проявляется везикулами – мелкими прозрачными пузырьками, заполненными жидкостью; при этом кожа не краснеет, а сыпь не вызывает зуда и других неприятных ощущений. Каждая везикула развивается до самопроизвольной перфорации с последующим подсыханием и десквамацией. Сколько проходит потница у детей? Кристаллическая потница обычно разрешается сама (чешуйки отшелушиваются в течение нескольких дней), но – когда воздействие причинных факторов продолжается – сыпь может появиться снова.
Если локализуется потница на голове и на лбу у ребенка, появилась на шее (в складках, за ушами, по линии роста волос) или на теле – на спине, на животе, а также высыпала на руках (в сгибах локтевых суставов и в области предплечий) и на ногах (в сгибах коленных суставов), то в 85-92% случаев это кристаллический вид патологии. См. также – Потница у новорожденного на лице и шее
При красной потнице сначала кожа ребенка покрывается зудящими красно-розовыми пятнами, на которых буквально через несколько часов образуются красноватые узелки. Держатся они в течение нескольких дней, часто трансформируясь в пустулы, отчего в дерматологии появилось параллельное название – «пустулезная потница». Места ее высыпаний: сгибы конечностей, волосистая часть головы и шея; часто бывает такая потница у детей подмышками.
Также может появляться красная потница на ступнях (между пальцами и на своде стоп), в паху и на ягодицах, то есть на попе. Площадь высыпаний может быть довольно обширной, часто происходит мацерация эпидермиса; зуд кожи раздражает ребенка, что отражается на его поведении, сне и кормлении.
Если случается глубокая потница, сыпь в виде розовых или красных пятен и ярких папул разного размера распространяется по всему телу, но в большей степени сосредоточена в области шеи и на спине; отмечаются лихорадка, общее недомогание, зуд и раздражение кожи.
[24], [25]
Формы
Различаемые дерматологами виды потницы:
- кристаллическая (miliaria crystallina) – поверхностная, наиболее часто диагностируемая;
- красная (miliaria rubra) – более глубокая, чаще бывает у новорожденных, обычно развиваясь между первой и третьей неделями жизни младенца;
- глубокая (miliaria profunda) – самая редкая, так как поражает, в основном, живущих в тропическом климате взрослых. При этом она самая серьезная, поскольку вызывается полной обструкцией апикальных участков трубочек эккринных желез; зачастую является осложнением многократно рецидивирующей красной потницы.
[26], [27], [28]
Осложнения и последствия
Если уход за кожей с потницей недостаточно качественный, или ребенок расчесывает зудящие места, то последствия и осложнения – в виде бактериального или грибкового инфицирования поврежденной кожи – не заставят себя ждать. В первую очередь, активизируется упомянутый выше эпидермальный стафилококк, маловирулентный в благоприятных условиях и довольно агрессивный при любых повреждениях поверхностных слоев кожи.
Чаще всего запущенная потница осложняется стафилококковой или стрептококковой пиодермиями – гнойничковыми воспалениями, а также перипоритом – воспалительным процессом непосредственно в порах эккриновых потовых желез.
Глубокая потница после длительного перегревания, которое заставило ребенка сильно потеть, может привести к тепловому удару: с лихорадкой, гиперемией и сухостью кожи, рвотой, слабостью, учащенным поверхностным дыханием и даже потерей сознания. Но такое может случиться только в крайнем случае.
[29], [30], [31], [32], [33], [34]
Диагностика потницы у ребенка
На первый взгляд, диагностика потницы у ребенка особых сложностей не вызывает, и ее обычно проводит участковый педиатр, внимательно осматривая ребенка, фиксируя и анализируя характер и локализацию высыпаний на кожных покровах.
Но заболеваний, имеющих схожую симптоматику, очень много, и может быть сыпь у ребенка похожая на потницу при ветрянке, краснухе или кори.
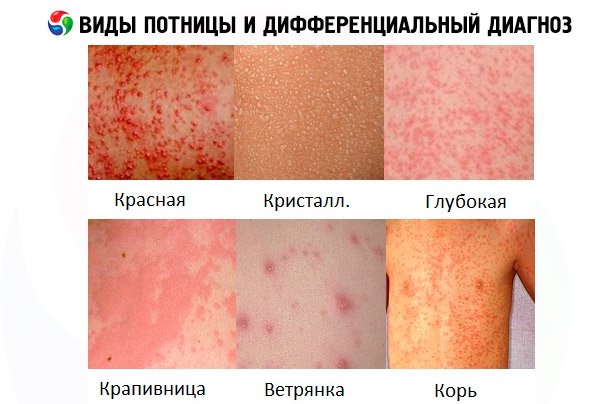
[35], [36], [37], [38], [39], [40], [41], [42]
Дифференциальная диагностика
Поэтому дифференциальная диагностика должна точно определить, какая проблема с кожей на самом деле возникла: пузырчатка новорожденных, атопический дерматит, пеленочная эритема, аллергия или потница у ребенка.
Лечение потницы у ребенка
Проводится лечение потницы у детей в домашних условиях, и ключевой терапевтический метод – исключение воздействия тепла на кожные покровы ребенка (снижающее интенсивность выделения пота) и правильный уход за кожей. Необходимости в медикаментозном лечении, как правило, нет.
Однако родители часто задают один и тот же вопрос: чем мазать потницу у ребенка? Врачи настоятельно рекомендуют сразу ничем не мазать высыпания! Первым делом, лечение потницы у детей включает купание ребенка в воде с добавлением слабого (бледно-розового) раствора марганцовокислого калия и последующее тщательное просушивание кожи (влагу следует не вытирать, и осторожно промакивать). Добиться абсолютной сухости кожи, необходимой для избавления от потницы, помогут ванны воздушные: несколько минут ребенок должен побыть без одежды.
Складки кожи, покраснения и высыпания припудривают детской присыпкой; также допустимые антисептические средства от потницы у детей: 0,5-1% этиловый раствор борной кислоты (борный спирт), 1% раствор салициловой кислоты (салициловый спирт), раствор фурацилина.
Любую мазь или крем от потницы у детей важно использовать с осторожностью: средства на жировой основе (чаще всего это вазелин) забивают поры и только усугубляют ситуацию.
Для снятия покраснения кожи (если отсутствует мацерация) могут применяться кремы Д-Пантенол и Бепантен (с D-пантенолом) или гель Пантестин (в составе которого есть еще и мирамистин).
Когда чешется потница у ребенка старше одного месяца, исключительно по назначению врача может применяться используемое при аллергическом дерматите и крапивнице антигистаминное средство Диметинден (Фенистил) в форме геля, который два-три раза в сутки наносится на проблемную область.
Если признаки сохраняются дольше нескольких дней, и кожа мокнет, то может применяться (нанесением на пораженные участки) антисептическая и подсушивающая суспензия с окисью цинка – Циндол. Это лучшее средство, чем обычная (на вазелиновой основе) цинковая мазь. Целесообразнее использовать цинковую мазь с белым парафином (она выпускается в тубах, а не в банках).
Судя по наличию пункта «высыпания различной этиологии» в перечне показаний к применению, лосьон Каламин использовать можно – чтобы снять зуд и раздражение кожи, продезинфицировать и подсушить высыпания. Кроме оксида цинка и цинкосодержащего минерала каламита, в составе данного средства (заявленного как детский лосьон, успокаивающий кожу) присутствует сильнейшее бактерицидное вещество – фенол, используемый для лечения гнойных заболеваний кожи, проникающий через кожные покровы в кровь и… противопоказанный детям.
Антибактериальные средства наружного применения – Левомеколь или Кортомицетин, а также линимент синтомицина с антибиотиком левомицетином – врач назначает, когда не проходит потница у ребенка из-за воспаления кожи, возникшего при ее инфицировании.
Если ситуация и далее осложняется, то дело может дойти и до топических кортикостероидов – для снятия воспаления и зуда. Однако серьезные побочные эффекты большинства этих препаратов многим хорошо известны. И если кому-то был порекомендован крем Адвантан, то нужно иметь в виду следующее: согласно инструкции, данное средство с метилпреднизолона ацепонатом (синтетическим аналогом преднизолона) допускается использовать при дерматитах, нейродермитах, экземе, псориазе и т. д. с 4-месячного возраста (а для препарата в виде эмульсии ограничения по возрасту вообще не указаны). Но метилпреднизолон противопоказан детям младше 12-ти лет.
Глюкокортикостероиды всасываются детской кожей и попадают в кровь, повышая нежелательное системное действие синтетических гормонов коры надпочечников. Кроме того, применение таких препаратов детям без крайней необходимости вызывает дерматоз и атрофию эпидермиса.
Народное лечение
Давно ставшее классикой народное лечение потницы – это лечение травами, то есть – купание ребенка в воде, добавляя в нее отвары лекарственных растений: цветков аптечной ромашки и календулы лекарственной, листьев подорожника большого, травы череды трехраздельной, лапчатки прямостоячей или любистка лекарственного, а также семян кориандра посевного.
Своим противовоспалительным и вяжущим действием помогут ополаскивания кожи или чуть теплые примочки с отваром из дубовой коры, корней девясила, травы хвоща полевого или сушеницы топяной.
С этой же целью можно использовать натуральный яблочный уксус, разбавленный кипяченой водой (1:1) – распыляя полученный раствор на кожу и давая влаге полностью высохнуть.
А еще для снятия зуда и профилактики воспаления рекомендуется обрабатывать область потницы содовым раствором (одна чайная ложка на стакан теплой воды) или разведенным пополам с водой свежим соком алоэ.
[43], [44], [45], [46]
Профилактика
Понятно, что профилактика потницы у детей заключается в двух пунктах: не перегревать ребенка ни летом, ни зимой (то есть не кутать его так, чтобы он обливался потом) и соблюдать правила гигиены и принципы ухода за кожей детей младенческого возраста.
[47], [48], [49]
Прогноз
Прогноз закупорки малых потовых желез, приводящий к развитию потницы, благоприятный: проблему можно решить быстро, если правильно одевать ребенка и чище мыть.
[50]
Источник
