Помощь при отеке легких дети пневмония
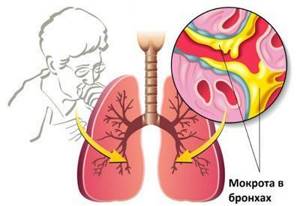
Среди распространенных критических заболеваний крайне опасным считается отек легких у детей. Если признаки и симптомы болезни обнаружены, неотложная медицинская помощь станет единственным верным решением. И чем скорее она придет, тем лучше! Отек легких – тяжелое патологическое состояние, причины которого в накоплении в легких жидкости, она не позволяет ребенку свободно дышать. В дальнейшем развивается гипоксия (снижение кислорода в крови). Как следствие, появляется синюшность кожи и возникает тяжелое удушье, что приводит без срочной помощи к непоправимым последствиям для жизни ребенка.
Причины отека
У детей отек легких не возникает как самостоятельное заболевание, а является следствием тяжелых продолжительных соматических или инфекционных болезней. Причины отека легких:
- Заболевания сердца и сосудов (тяжелая аритмия, порок сердца) – нарушение сердечного ритма, как следствие, застой в кровеносных артериях, повышение давления в сосудах легких;
- Образование тромбов в легочной артерии (тромбоэмболия) – признаки затруднения проходимости крови по легочной артерии, что вызывает повышение артериального давления; жидкая часть плазмы нарушает внеклеточное пространство, заполняя легкие;
- Заболевание печени и почек (гепатиты разных видов и почечная недостаточность);
- Отравление парами химических веществ, общая интоксикация организма;
- Тяжелое течение пневмонии (воспаления легких) – заполнение легких токсическими веществами, образующимися из-за инфекции;
- Травмы грудной клетки, радиационное облучение легких, неконтролируемое введение жидкости внутривенно.
У новорожденного причины появления отека легких, как правило, отличаются от тех, которые характерны для начала заболевания у взрослых. У детей до годасимптомы болезни могут проявиться из-за водянки, с которой дети появляются на свет, что связано с преждевременными родами мамы. Анемия и перинатальная асфиксия также могут привести к возникновению отека легких у новорожденных детей.
Признаки и симптомы
Признаки болезни обычно проявляются ярко, распознать их просто. Ребенок начинает задыхаться, особенно, в положении лежа. Возникает боль в грудной клетке, из-за этого малыш ведет себя неспокойно, не кушает, плохо спит, плачет. Дыхание становится порывистым, клокочущим, пульс сначала учащается, а через некоторое время становится нитевидным. Кожа ребенка меняет цвет – бледнеет, потом синеет, покрывается потом.
Начинается кашель с ярко выраженными хрипами, может обильно выделяться розовая густая мокрота. Если возникли такие симптомы, ребенку срочно требуется помощь.
В некоторых случаях отек не развивается стремительно, иногда ему предшествует долгий сухой кашель, слабость и сонливость. Чаще симптомы заболевания проявляются ночью или после сна. К причинам критического развития заболевания медики относят резкое понижение концентрации белка в крови, а также сердечную недостаточность. Обычно у новорожденного к возникновению отека легких приводит комплекс факторов.
У детей до года отек легкого диагностируется не всегда по тем признакам, что и у взрослого. Педиатр может заподозрить заболевание, только лишь прослушивая влажные хрипы. Иногда у малышей заболевание развивается без выделения мокроты, что связано с низкой активностью сурфактанта (вещество, выстилающее легкое изнутри). У детей до года отек легких может проявляться легочным кровотечением. При первом подозрении на развитие болезни требуется неотложная медицинская помощь.
Неотложная помощь
До приезда скорой помощи нужно оказать первую помощь дома. Обеспечить доступ свежего воздуха, придать ребенку возвышенное положение; согреть ноги, дать подышать парами спирта (детям не более 30%). До приезда бригады постоянно следить за пульсом и дыханием.
Действия медицинской бригады направлены на уменьшение нагрузки на систему дыхания и кровообращения, стабилизацию давления и уменьшение пенообразования. Медиками оказывается неотложная помощь, производят следующие действия:
- Удаляют изо рта пену и слизь для восстановления дыхания, используя чистую марлю или тампон;
- Накладывают жгуты на верхнюю часть бедра (для детей не сильно затягивая) чтобы понизить приток крови к сердцу и стабилизировать кровообращение;
- Производят оксигенотерапию (вдыхание воздуха повышенной концентрации);
- Производят ингаляции кислорода через спирт для прекращения пенообразования; для детей старшего возраста применяют 96% спирт, для малышей – 40–70% его раствор. Ингаляцию делают в течение 20–40 минут с 15-минутными интервалами;
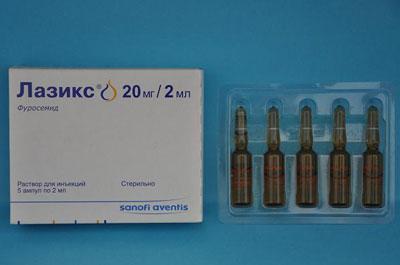
- Назначают – нитроглицерин (пол таблетки), внутривенно раствор лазикса (мочегонное) 0,1–0,2 мл/кг для снижения внутрисосудистого давления;
- Обязательно срочно транспортируют в лечебное учреждение.
Лечение
Лечение отека легких проводится только в больнице и включает комплекс мер, направленных, в первую очередь, на то, чтобы устранить причины, которые вызвали заболевание. Еще одним важным фактором, влияющим на скорейшее выздоровление, является снижение застоя в системе кровообращения. В комплексе нормализуют артериальное давление и дыхание.
Для этого назначают антигистаминные препараты, ацетилсалициловую кислоту, которая улучшает микроциркуляцию крови. Детям назначают антибиотики, чтобы уничтожить причины, вызвавшие заболевание. Часто это инфекция, которая купируется лекарственными средствами. Параллельно купируют болевой синдром, назначая анальгетики внутривенно, для маленьких пациентов терапия подбирается индивидуально.
Назначают препарат «Гепарин» внутривенно для улучшения свертываемости крови. Снимают бронхоспазм, для этого применяют препараты глюкокортикоиды, а также проводят инфузию (введение) замороженных клеток плазмы для восстановления необходимого количества белка в организме ребенка. В тяжелых случаях, когда лекарства не помогают, ребенка подключают к аппарату искусственной вентиляции легких.
Источник
Одно из последствий коронавирусной инфекции — пневмония. Она может быть разной степени тяжести. По каким критериям реаниматологи решают, что пациента необходимо подключить к аппарату искусственной вентиляции легких (ИВЛ)? Болезненная ли это манипуляция? Порталу «Здоровые люди» (24health.by)
рассказала об этом Ольга Светлицкая, врач-анестезиолог-реаниматолог, к.м.н., доцент кафедры анестезиологии и реаниматологии БелМАПО.
Фото: upulmanologa.ru
Вирусная пневмония
Вирусы — уникальная форма жизни. Чтобы размножаться, им необходимо вставить свой генетический материал в клетку хозяина. Респираторные вирусы, соответственно, поражают клетки, которые выстилают поверхность верхних и нижних дыхательных путей, постепенно их разрушая. Это выражается в виде всем знакомых насморка, трахеита, ларингита.
Все намного сложнее, если вирусы поражают нижние дыхательные пути. В этом случае развивается вирусная пневмония. Чем больше объем поражения и ниже сопротивляемость организма, тем она тяжелее. У части пациентов может развиться наиболее тяжелая форма острой дыхательной недостаточности — острый респираторный дистресс-синдром. Это состояние еще называется некардиогенный отек легких.
Лечение пневмонии
Главное проявление респираторного дистресс-синдрома — падение уровня кислорода в артериальной крови в результате нарушения его транспорта из просвета альвеол в легочные капилляры. Чаще всего такое осложнение вызывают вирусы гриппа А, респираторный синцитиальный вирус (РС-вирус), вирусы парагриппа, риновирус и коронавирусы, включая COVID-19.
Лечение в этом случае поддерживающее и обычно включает в себя кислородную терапию. У пациентов с пневмониями уровень кислорода в крови мы контролируем с помощью специального прибора — пульсоксиметра. Это процедура простая и безболезненная. Медсестра или доктор надевают пациенту на палец специальный датчик — и через несколько секунд на дисплее появляется процентное содержание кислорода в крови. Если уровень кислорода более 95% — все хорошо. Если ниже, врач будет разбираться, в чем причина. Если уровень кислорода менее 92%, требуется так называемая оксигенотерапия (кислородотерапия) — дополнительная подача кислорода.
Какие показания к ИВЛ?
Существует несколько уровней респираторной поддержки.
При средней тяжести пневмонии, когда еще нет существенного снижения уровня кислорода, многим пациентам достаточно носовых кислородных катетеров (канюль). Это небольшие пластиковые трубочки, которые вставляются в нос. Через них подается увлажненная воздушно-кислородная смесь. Такой метод позволяет увеличить концентрацию кислорода во вдыхаемом воздухе от 24% до 40% (в атмосферном воздухе — 21%). Это не доставляет практически никакого дискомфорта. Многим пациентам этого вполне хватает, они поправляются и без ИВЛ.
Иногда пациента переворачивают на живот, в так называемую прон-позицию. Это простая манипуляция позволяет улучшить вентиляцию тех зон легких, которые остаются плохо вентилируемыми в положении на спине. Это действенная мера. Сейчас она наряду с кислородотерапией широко применяется у пациентов с COVID-19.
Может использоваться кислородная маска, что позволяет обеспечить еще большую концентрацию кислорода во вдыхаемой воздушной смеси — до 60%.
Если проводимая кислородотерапия с помощью носовых катетеров или маски не помогает, уровень кислорода в крови не увеличивается (менее 90%), пациент утомлен, в дыхании участвует вспомогательная дыхательная мускулатура, принимается решение о переводе на искусственную вентиляцию легких.
Как делается ИВЛ?
В горло (трахею) под контролем ларингоскопа вводится пластиковая эндотрахеальная трубка, размер которой зависит от физических параметров пациента. На ее конце расположена манжетка, которая после введения раздувается и герметизирует дыхательные пути, чтобы не было затекания слюны и другой жидкости. После этого к эндотрахеальной трубке подключают респираторный контур, через который аппарат подает увлажненную воздушно-кислородную смесь. Это позволяет значительно увеличить концентрацию кислорода и снять нагрузку с пациента в осуществлении процесса дыхания.
Процедура некомфортная, поэтому пациент вводится в медикаментозный сон при помощи седативных лекарственных средств. Это не наркоз и не кома, больше похоже на сон.
Человек может находиться в таком состоянии от нескольких дней до нескольких недель в зависимости от тяжести пневмонии и общего состояния здоровья. В этот период еда поступает пациенту через зонд. Можно вводить питание и внутривенно, однако доказано, что при пневмонии лучше кормить через естественные пути — желудочно-кишечный тракт. Используется специализированное сбалансированное питание, разработанное для реанимационных отделений. Но если родные принесут бульон и другую домашнюю еду, ее также введут через зонд.
Глаза пациента закрыты стерильными салфетками. Так мы защищаем их от пересыхания. Иногда руки пациента фиксируются к кровати мягкими манжетами, чтобы в случае неожиданного пробуждения он не выдернул трубки и не навредил себе.
Каждые два часа пациента поворачивают на правый, левый бок, спину, чтобы не образовались пролежни, а также на живот — для лучшего газообмена в легких.
Врачи постоянно видят содержание кислорода в крови на мониторе и могут корректировать работу аппарата ИВЛ. Вначале он полностью замещает дыхание пациента, а затем помогает дышать. Когда мы видим, что наступает улучшение, начинаем будить пациента и учить его дышать самостоятельно. К критериям улучшения относятся исчезновение симптомов заболевания, которое вызвало необходимость в ИВЛ. В случае с тяжелыми пневмониями это снижение температуры, признаков общего воспаления, улучшение лабораторных показателей, данных рентгенографии легких (хотя при вирусных пневмониях улучшение картины на рентген-снимках может сразу не наступать).
Время, когда пациент начинает приходить в себя, самое важное для контакта. Многие люди не помнят, что с ними произошло. Просыпаясь в реанимации, не понимают, где они находятся, что с ними происходит. Вокруг чужие лица. Сейчас эти лица еще и скрыты под масками и очками. И медицинскому персоналу надо мягко все объяснить, поговорить с человеком. Некоторые пациенты в дальнейшем могут испытывать ПИТ-синдром (последствия интенсивной терапии): тревожность, депрессию.
Научить заново дышать пациента, который перенес острый респираторный дистресс-синдром, непросто. На это уходят дни, недели. Особенно трудно перевести на самостоятельное дыхание пожилых людей и пациентов с сопутствующей тяжелой хронической патологией. Это сложная командная работа с обязательным участием реабилитолога.
Источник
25
Янв
2017

Отек легких – тяжелое патологическое состояние, угрожающее не только здоровью, но и жизни ребенка. Отек легких у детей характеризуется скоплением жидкости из плазмы крови в легочной ткани. Состояние рассматривается не как отдельное заболевание, а как осложнение ряда болезней.
Особенности отека легких у детей
У новорожденных патология развивается по причине недоношенности и не зрелости дыхательной системы, ее может спровоцировать кислородный дефицит внутриутробного периода.
Основные причины отека у детей постарше – острые воспалительные процессы в дыхательных путях, попадание инородного тела либо воды, массивные терапевтические инфузии при острой пневмонии.
Состояние могут спровоцировать и другие болезни:
- отравление токсическими веществами (лекарствами, ядами, наркотиками);
- эндогенная интоксикация на фоне почечной и печеночной недостаточности;
- бронхиальная астма;
- патология и врожденные дефекты со стороны сердечно-сосудистой системы;
- туберкулез;
- опухолевый рост;
- травмы груди.
Механизм развития отека в легких
Развитие состояния обусловлено повышением проницаемости сосудистой стенки и увеличением гидростатического давления. Жидкая часть крови – плазма пропотевает сначала в интерстициальную, затем и в альвеолярную ткани. Нарушается нормальный газообмен: кровь не снабжает органы и ткани кислородом, не происходит оттока продуктов метаболизма и углекислого газа. Острое кислородное голодание (гипоксия) приводит к нарушению функционирования всех систем.
Основные симптомы отека легких у ребенка
Состояние чаще развивается ночью, ребенок принимают вынужденную позу и мучается от следующих симптомов:
- изнуряющего кашля, сначала сухого, впоследствии влажного и клокочущего;
- слабости, головокружения;
- липкого холодного пота;
- учащения дыхательных движений;
- появления розовой пенистой мокроты или открытия легочного кровотечения;
- чувства страха и спутанности сознания.
Интерстициальный и альвеолярный отек легких
Интерстициальный и альвеолярный отек легких – две последовательные фазы одного тяжелого патологического состояния. Интерстициальный процесс затрагивает паренхиму легкого. Если лечение не получено, то состояние прогрессирует в альвеолярный отек. Жидкость из паренхимы легкого преодолевает стенки альвеол и попадает в их пространство. На этом этапе кашель переходит из сухого во влажный и образуется розовая мокрота пенистого характера либо открывается кровотечение. Ребенок синеет, дышит глубоко и часто, его лицо становится одутловатым, набухают шейные вены. Исход состояния решают минуты, своевременная комплексная интенсивная терапия дает шанс на выздоровление.
Время развития отека легких
Время, за которое развиваются пагубные симптомы, влияет на прогноз состояния и имеет следующие варианты:
- мгновенный отек чаще приводит к летальному исходу через несколько минут от первых признаков;
- острый развивается в течении 2-4 часов и предоставляет низкие шансы на выздоровление;
- подострый процесс занимает временной промежуток в несколько часов, что увеличивает шансы на спасение ребенка;
- затяжной прогрессирует в течение нескольких суток и имеет стертую клиническую картину, выявляется посредством рентгенологического исследования.
Опытный доктор может спрогнозировать исход состояния по степени влажности кожных покровов ребенка. Сухое тело или легкая испарина на лбу – благоприятные прогностические признаки. Мокрое от пота нижнее белье характеризует тяжелое состояние, угрожающее жизни.
Действия родителей при подозрении на отек легкого у ребенка
- Первый шаг – взять себя в руки, чтобы действовать максимально эффективно и адекватно.
- Срочно вызывается экстренная бригада скорой помощи с объяснением критичности ситуации.
- Ребенка усаживают в кровати со свешанными ногами, которые помещают в таз с горячей водой для оттока крови из области легких.
- Открывают форточки и окна для максимального доступа кислорода в помещение.
- Четко выполняют все указания медиков.
Лечебные мероприятия начинаются работниками скорой помощи экстренно дома и продолжаются в условиях стационара.
Если понравилась статья помогите проекту, поделитесь в соц сетях.
ссылка при копировании обязательна https://razvitierebenca.ru/
Источник
Отёк лёгких возникает в том случае, если нормальный уровень интерстициальной жидкости в лёгких превышен. Такое состояние является тяжёлым осложнением многих сердечных болезней. Спровоцировать отёк также может сильная аллергическая реакция, травма, а также отравления разными химическими веществами. В этом случае состояние больного резко ухудшается, работа сердца и дыхательных органов заметно нарушена. Больному срочно нужна помощь врача, иначе последствия будут весьма печальными. Алгоритм оказания неотложной помощи при отёке лёгких включает разные мероприятия, но все они направлены на облегчение состояния больного.
Механизм развития отёка
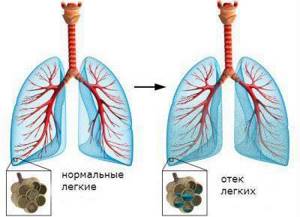
Отёк лёгких возникает в том случае, если в тканях вместо воздуха накапливается жидкость. За счёт этого нарушается кровообращение дыхательных органов, кислород в недостаточном объёме поступает в клетки, что в итоге приводит к нарушению работы лёгких и всего организма в целом.
Медики выделяют всего два главных механизма, которые могут привести к отёку дыхательного органа:
- Превышение уровня межклеточной жидкости из-за увеличения давления в кровеносных сосудах дыхательного органа. Такой тип отёка называют гидростатическим.
- Превышение объёма межклеточной жидкости за счёт чрезмерной фильтрации плазмы при абсолютно стабильном давлении. Такой отёк называется мембранным.
Вне зависимости от патогенеза отёка, состояние больного крайне тяжёлое и требует немедленного оказания медицинской помощи.
Лечение отека легких
В условиях стационара терапию продолжают.
- Оксигенотерапия — ингаляции кислорода с этиловым спиртом, чтобы гасить пену в легких
- Наркотические аналгетики (обезболивающие) и нейролептики (препараты для снижения психомоторного возбуждения): снижают гидростатическое давления в легочных сосудах и уменьшают приток венозной крови. Препараты: морфин, фентанил
- Диуретики – уменьшают объем циркулирующей крови, производят дегидратацию легких: фуросемид
- Сердечные гликозиды (обеспечивают кардиотонический эффект): строфантин, коргликон
- Другие препараты для лечения отека легких в зависимости от уровня АД (см. выше)
- Снятие и профилактика бронхоспазма: эуфиллин, аминофиллин
- Глюкокортикостероиды, сурфактант-терапия: применяют при не кардиогенном отеке легких.
- При инфекционных заболеваниях (пневмония, сепсис) — антибиотики широкого спектра действия.
Важно знать: сердечные гликозиды в основном назначают пациентам с умеренной застойной сердечной недостаточностью; глюкокортикостероиды при кардиогенном отеке легких противопоказаны.
Причины
Мембранный и гидростатический отёк вызывают разные причины. Поэтому их разделяют на группы.
Причины гидростатического отёка лёгких
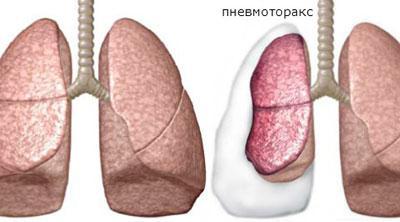
Причинами подобного отёка становятся различные патологии сердца и дыхательной системы:
- Пороки сердца на стадии декомпенсации. Чаще всего наблюдается при недостаточности митрального клапана, и стенозе;
- Закупорка крупных и мелких сосудов лёгких;
- Ухудшение сократительных функций сердца. Чаще всего отёк развивается при инфаркте левого желудочка и сильном поражении миокарда;
- Пневмоторакс;
- Сильная дыхательная недостаточность. Это может случиться при бронхиальной астме, аспирации или же закупорке дыхательных путей посторонними предметами.
Причиной гидростатического отёка может стать и стойкая аритмия. В этом случае нарушается кровообращение в сердце.
Причины мембранного отёка лёгких

Мембранный отёк возникает при заболеваниях общего характера, к которым относятся:
- Не воспалительные патологии – респираторный синдром, аспирация, продолжительное вдыхание некоторых химических компонентов;
- Воспалительные патологии – воспаление лёгких и сепсис.
Первая помощь при отёке лёгких, вызванном разными причинами, практически не отличается. Главной задачей является нормализация работы сердца и дыхательной системы.
Тяжёлыми осложнениями отёка лёгких является удушье и кардиогенный шок.
Специфика возникновения
Отёк в легких не возникает как самостоятельное заболевание. Чаще всего он спровоцирован болезнями сердца и выступает в качестве второй фазы острой левожелудочковой недостаточности. Первая фаза, сердечная астма, характеризуется накоплением жидкости в тканях легкого. После того, как эта отечная жидкость проходит в альвеолы, наступает отек легкого.
Различают 2 вида острой легочной недостаточности:
1 вид связан с различными заболеваниями сердца, а 2 возникает из-за повышенной проницаемости мембран альвеол.
К тому же выделяют смешанную форму, вызванную неврогенными состояниями.
Подобное деление обусловлено причинами, которые вызывают это неотложное состояние:
- Токсическое воздействие при инфекциях бактериального характера;
- Передозировка лекарственных средств или наркотиков, сепсис;
- Болезни сердечной недостаточности;
- Патологии легких и бронхов;
- Предрасположенность к образованию тромбов;
- Травмы грудной клетки;
- Почечная и печеночная недостаточность;
- Нарушение кровообращения.
К тому же существует ряд факторов, которые способствуют проявлению приступа:
- Стрессы и психические напряжения;
- Сильные физические нагрузки;
- Злоупотребление алкоголем и никотином;
- Резкая смена погодных условий;
- Беременность;
- Предменструальное состояние;
- Обострение хронических болезней;
- Бесконтрольный прием лекарственных препаратов.
Болезнь протекает в двух стадиях. На первой плазма крови пропаривается в ткани легких, а затем, на 2 стадии, проникает внутрь альвеол. В этот момент наступает альвеолярный отек.
Чаще всего отек легких диагностируется у людей после 40 лет, у детей он встречается значительно реже, чаще всего при недостаточности левого желудочка сердца.
Клиническая картина
Определить такое состояние несложно, если знать основные признаки проявления. По скорости развития определяют молниеносный, острый, подострый и затяжной отёк.
Спровоцировать отёк могут активные физические упражнения, сильные переживания или резкого изменение положения тела. В некоторых случаях перед этим состоянием появляются так называемые предвестники. Это может быть прогрессирующая одышка, учащённое дыхание, регулярное покашливание и влажные хрипы в лёгких.

Первым симптомом отёка станет боль в груди и чувство сдавливания. После этого возрастает двигательная активность и нарастает одышка. Больному тяжело не только вдыхать, но и выдыхать. Человеку не хватает кислорода, сердцебиение у него слишком учащено, на коже выступает холодный и липкий пот. Кожа становится синюшного оттенка. В самом начале кашель сухой, затем он постепенно переходит во влажный. В конце мокрота становится пенистой и розоватой. В особо тяжёлых случаях пена может выделяться из носовых проходов.
Ярким симптомом изменения в лёгких является громкое и клокочущее дыхание, оно частое и прерывистое. Больной сильно напуган. Сознание может быть спутано. По мере нарастания клиники давление сильно падает и пульс плохо прощупывается.
Больному очень тяжело дышать, он принимает вынужденное сидячее положение, так дышать ему намного легче. Даже неопытный человек может отметить синеву губ у больного. В некоторых случаях влажные хрипы слышны даже без стетоскопа.
При молниеносной форме все опасные симптомы развиваются очень стремительно, буквально за считанные минуты. Из-за резкого развития спасти пациента при такой форме очень тяжело.
При затяжной форме патологии симптоматика нарастает постепенно и прогноз намного лучше, чем при стремительной и острой форме.
Неотложная помощь
Неотложная помощь при отёке лёгких оказывается в несколько последовательных этапов. Человек, оказывающий помощь, должен действовать решительно, но очень осторожно. Необходимо придерживаться такого алгоритма действий:
- Больному придают полусидящее положение, при таком положении тела дышать намного легче. Это считается оптимальным положением тела при отёке лёгких;
- При необходимости из верхних дыхательных путей удаляют слизь. Если человек в сознании, он может высморкаться, если больной в бессознательном состоянии, то прибегают к отсасыванию слизи резиновой спринцовкой;
- Делают ингаляцию парами спирта. Необходимо брать 70% медицинский спирт;
- На конечности накладывают венозные жгуты;
- По показаниям врача внутривенно вводят раствор Лазикса, если эффекта от лекарства нет. То спустя 20 минут вводят более высокую дозу;
- Вводят Эуфиллин и Преднизолон.
В неотложную помощь входит также введение никотиновой и аскорбиновой кислоты, а также раствора гидрокарбоната натрия.
Если у человека есть симптомы отёка лёгких, в качестве первой помощи ему можно дать таблетку нитроглицерина. Но такие действия должны быть согласованы с врачом.
Тактика медсестры
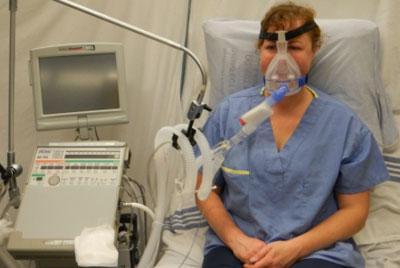
Если около больного оказалась медицинская сестра, то тактика неотложной помощи будет такая:
- Оперативно ставят в известность доктора;
- Больного удобно усаживают, под спину подкладывают подушки, а ноги должны свисать вниз;
- Если человек сильно нервничает, медсестра должна его успокоить;
- С больного снимают всю сдавливающую одежду. Это могут быть ремни, галстуки, вещи с тугими резинками и бюстгальтер;
- Если человеку стало плохо в доме, то необходимо открыть окна, чтобы обеспечить приток свежего воздуха;
- До приезда врача необходимо регулярно контролировать состояние больного. Для этого следует измерять пульс и давление. Данные лучше записывать, чтобы потом показать врачу;
- Больному кладут под язык таблеточку нитроглицерина, чтобы улучшилось питание миокарда;
- Через несколько минут после приёма нитроглицерина больному измеряют давление, если систолический показатель высокий, то дают ещё одну таблетку;
- Чтобы разгрузить малый круг кровообращения, необходимо наложить жгуты на все конечности или только на ноги;
При накладывании жгутов нужно обращать внимание на то, чтобы они не передавили артерии. Накладывают жгуты не больше чем на 15 минут, снимают с конечностей постепенно.
- Если отёк лёгких наблюдается при нахождении пациента в больнице, то ему сразу обеспечивают вдыхание чистого и увлажнённого кислорода;
- Тактика лечения определяется лечащим врачом.
Стоит знать, что первые симптомы отёка лёгких чаще всего проявляются в ночное время, поэтому постовым медсёстрам нужно проявлять бдительность. От внимательности этих медработников зависят жизни пациентов.
Начинать оказывать доврачебную помощь при отёке легких нужно как можно раньше. При вовремя начатом лечении прогноз очень хороший. На полное выздоровление больного уходит пару недель. Если же опасное состояние своевременно не заметили и не оказали первую помощь, всё может закончиться очень печально. Отёк лёгких нередко приводит к смерти пациентов.
Можно ли применять рецепты народной медицины
При появлении симптомов отека легких необходима срочная профессиональная помощь, позволяющая избежать опасных последствий. Соответственно рецепты народной медицины на данном этапе не относятся к альтернативному лечению. Даже самый популярный отвар либо настойка не в состоянии заменить фармацевтические препараты. Но при успешной стабилизации состояния пострадавшего растительные компоненты могут быть применены в качестве дополнительных методов. Они позволяют справиться с некоторой остаточной симптоматикой — кашлем либо отделением мокрот. Предварительная консультация врача при этом необходима. Наиболее востребованы следующие рецепты:
- Отхаркивающий отвар готовят из семян аниса в количестве трех маленьких ложек и стакана натурального жидкого меда. Смешав компоненты, их требуется проварить еще 15 минут, после чего добавить в состав ½ маленькой ложки соды.
- Если был диагностирован кардиогенный отек легких, для устранения мокроты можно использовать корни алтея. Отвар готовят следующим образом: две большие ложки измельченного высушенного сырья заливают кипятком в объеме 300 мл. Емкость помещают на малый огонь, доводят до кипения и выдерживают 10 минут, настаивают средство 60 минут. Отфильтрованную жидкость принимают до 5 раз в день перед едой. Разовая доза составляет одну большую ложку.
- Можно использовать семя льна. Для приготовления отвара четыре больших ложки ингредиента заливают литром воды, доводят до кипения, снимают средство с плиты и настаивают в тепле. Затем его фильтруют и пьют до шести раз в день с интервалом в 2—2,5 часа. Объем каждой порции составляет ½ стакана.
- Еще одно признанное средство — отвар корней синюхи. Большую ложку измельченного компонента заливают 500 мл воды, помещают емкость на водяную баню, выдерживают 37—40 минут. После фильтрации дают пострадавшему 50—70 мл питья за один раз после приемов пищи. В течение дня необходимо принять средство четыре раза.
- Применяют и семена петрушки. Отвар готовят, заваривая в стакане кипятка четыре маленьких ложки измельченного ингредиента. Затем средство ставят на огонь, кипятят на протяжении 20 минут. После отвар настаивают до охлаждения, фильтруют. Принимать его требуется четыре раза в день после приемов пищи. Объем каждой порции составляет одну большую ложку.
Следует отметить, что даже при правильно проведенном лечении прогноз после легочного отека редко благоприятен. Для обеспечения выживаемости на протяжении года требуется постоянное наблюдение специалистов.
( 1 оценка, среднее 4 из 5 )
Источник
