Патогенез отеков при левожелудочковой недостаточности
Ослабленная левая половина сердца не справляется с перекачиванием крови из малого круга кровообращения в аорту. В малом круге развивается венозный застой, растет давление крови (прежде всего в венах и капиллярах). Капиллярное и венозное русло расширяется, т.е. увеличивается фильтрационная поверхность. Повышение гидростатического давления в капиллярах ведет к увеличению транссудации и уменьшению резорбции жидкости из интерстиция. Возникает угроза интерстиционального отека легких. Однако, как правило, у некоторых больных какое-то время этому препятствуют следующие приспособительные механизмы:
Рефлекс Китаева -в ответ на повышение давления в легочных венах и левом предсердии усиливается тонус легочных артерий. Это уменьшает поступление крови в капилляры легких. Венозный застой уменьшается. Правый желудочек вынужден усиливать сокращения для преодоления повысившегося сопротивления в легочных артериях. В полости правого желудочка и легочных артериях повышается давление. В ответ на это включается Рефлекс Парина.
Рефлекс Парина – итак, сигнализация о высоком давлении в правом желудочке и легочных артериях поступает в гипоталамус (передний отдел -по блужд. нерву). В ответ на это снижается эфферентная симпатическая импульсация к сосудам большого круга -они расширяются, АД снижается, часть крови депонируется в венозном русле. Этому способствует брадикардия. В результате этого приток крови к сердцу падает и снижается опасность отека легких.
Однако эти механизмы защиты могут отсутствовать у некоторых больных или могут оказаться недостаточными, например, при физическом напряжении, стрессах. Основная патология -левожелудочковая недостаточность -служит базой для возникновения стресса, одним из пусковых факторов которого является циркуляторная гипоксия. Если к этому присоединяется какое-либо эмоциональное напряжение, то непременно последует выраженная вазоконстрикция большого круга с перераспределением больших объемов крови в малый круг. К тому же повышение общего периферического сопротивления из-за вазоконстрикции значительно увеличивает нагрузку на левый желудочек, несостоятельность которого еще больше усиливается.
При стрессовой ситуации за счет тахикардии укорачивается диастола и, поэтому отток из легких становится меньшим. Это ведет ко все большему венозному застою в малом круге. стресс увеличивает потребности организма в О2, но левое сердце ослаблено, что ведет к усилению гипоксии и в силу этого к усилению самого стресса. Интенсивное стимулирование сердечно-сосудистой системы гормонами и медиаторами стресса заставляет правый желудочек вступать в противоречие с работой левого.
Разница в выбросе желудочков, перегрузка левого сердца вазоконстрикцией и перераспределение крови из большого в малый круг ведут к острому подъему гидростатического давления в малом круге с выходом жидкости в интерстиций.
Транссудации способствуют и повышению проницаемости капиллярного русла, связанное с нарастающим содержанием биологически активных веществ в крови у больных с циркуляторной гипоксией и венозным застоем в легких, а также с тем, что увеличивается расстояние между эндотелиальными клетками капилляров. Значительное возбуждение симпатической нервной системы ведет к лимфоангиоспазму, что еще больше увеличивает содержание жидкости в интерстиции.
Итак, формируется интерстициональный отек легких, клиническим эквивалентом которого является тяжелейшая одышка, вплоть до сердечной астмы. Чем больше нарушена функция левого желудочка, тем меньшая степень напряжения сердечно-сосудистой системы и организма вызывает отек легких.
Другой патогенетический фактор, о котором следует сказать, заключается в следующем: при левожелудочковой сердечной недостаточности развивается частичная обструкция нижних дыхательных путей. Просвет нижних дыхательных путей, особенно, бронхиол, мелких бронхов может суживаться за счет венозного полнокровия слизистой оболочки и отека. Это возможно потому, что 2/3 крови, притекающей по бронхиальным сосудам, оттекает в вены малого круга, в котором повышено гидростатическое давление из-за венозного застоя. А так как бронхиальные артерии принадлежат большому кругу, естественно, в них высокое гидравлическое давление, что ведет к выраженному венозному полнокровию слизистой оболочки и отеку ее.
Кроме того, вокруг бронхиол могут образовываться своеобразные муфты, дополнительно сдавливающие бронхиолы снаружи. Их образование в этих условиях объясняется чисто анатомическими особенностями кровоснабжения адвентиции. При венозном застое венозное сплетение набухает и сдавливает бронхиолу. Кроме того, отек слизистой бронхов усиливается только потому, что из-за циркуляторной гипоксии повышается проницаемость сосудов бронхов.
Сужение нижних дыхательных путей ведет к увеличению сопротивления при вдохе, что способствует развитию более отрицательного давления в фазу вдоха, как в альвеолах, так и в интерстициальном пространстве легких (т.е. в том числе вокруг внеальвеолярных сосудов, в норме оно минус 3 -8 мм.рт.ст., при полном закрытие воздухоносных путей во время вдоха давление может упасть до минус 70 мм.рт.ст.).
Гидравлические силы внутри внеальвеолярных сосудов становятся относительно больше, т.е. увеличивается фильтрационное давление, что и облегчает транссудацию, в первую очередь, в интерстициальное пространство. Сюда же на первых порах, дренируется жидкость из межальвеолярных перегородок.
И все это разворачивается на фоне переполненного кровью малого круга.Транссудат не выходит сразу в альвеолы потому, что альвеолярный эпителий более непроницаем, чем капиллярный эндотелий, и наличие, до поры до времени, полноценного сурфактанта тоже препятствует транссудации жидкости в альвеолу. Все разобранное ведет к развитию преимущественно интерстициального отека легких. Следующие патогенетические факторы принимают участие в формировании альвеолярного отека легких. Это повышение проницаемости аэро-гематического барьера. Известно, что поверхностное натяжение жидкости, выстилающей альвеолы, создает значительные силы, стремящиеся их сплющить. Эти силы снижают и давление вокруг альвеолярных капилляров. Силы поверхностного натяжения поэтому при соответствующих условиях вызывают не только спадение альвеол, но и “засасывание” в них жидкости из капилляров и интерстиция. Однако сурфактант уменьшает силы поверхностного натяжения и тем самым повышает стабильность альвеол и препятствует проникновению жидкости в альвеолы. Однако сурфактант легко разрушается при нарушениях кровообращения и, в частности, при венозном застое, при хронической гипоксии (гиповентиляция).
Проницаемость аэро-гематического барьера нарастает и потому, что высокое внутрисосудистое давление приводит к разрыву плотных соединений не только между эндотелиальными, но и между альвеолярными клетками, покрывающими альвеолярные капилляры. Эти же силы разрывают и мембрану.
Итак, жидкость появилась в просвете альвеол. Здесь она вспенивается. А т.к. вместе с транссудатом вымываются остатки сурфактанта, он придает пене стабильность. Альвеолы могут быть лишены полностью вентиляции. В тех альвеолах, где сурфактанта нет, может быть полное заполнение транссудатом, а в тех, где он есть -будет пена. С началом пенообразования резко сокращается воспроизводство сурфактанта из-за местной гипоксии альвеол. Это ведет к прогрессированию отека легких.
Принципы терапии.
1. Уменьшить кровенаполнение малого круга. Это достигается, в частности, путем перераспределения крови из малого в большой круг, следующими приемами:
а) придать больному сидячее положение;
б) расширить сосуды большого круга -для этого снизить активность симпатической н.с. С этой целью -купировать стресс, сосудорасширители -в частности нитроглицерин.
в) кровопускание;
г) депонирование крови в конечностях – жгуты;
д) усилить диурез;
е) удерживать АД в большом круге на не высоком уровне (не выше 100 мм.рт.ст.) – т.к. 2/3 крови, притекающей по бронхиальным артериям оттекает в легочные вены и половина отечной жидкости в легких накапливается при участии бронхиальных сосудов.
2. Стабилизировать проницаемость сосудов малого круга и аэробо-гематического барьера.
3. Улучшить газообмен -пеногашение, искусственная вентиляция, оксигенотерапия.
Патогенез отеков при правожелудочковой сердечной недостаточности.
Ослабленный правый желудочек не справляется с перекачиванием крови из полых вен в малый круг. В полых венах задерживается много крови. В венах нарастает давление. В аорту выбрасывается меньший систолический объем -артериальная гиповолемия -> ренин -> ангиотензин II ‑> альдостерон -> задержка Na -> АДГ -> задержка Н2О. В ответ на гиповолемию с волюмрецепторов может напрямую происходить стимуляция секреции АДГ и, если задержка воды окажется чуть больше, чем задержка Na, то в крови будет наблюдаться гипонатриемия, однако осмолярность плазмы остается в норме за счет увеличения количества мочевины и креатинина. Поэтому клеточная гипергидратация не развивается. Возникает олигурия из-за увеличения секреции АДГ. Т.к. в полых венах нарастает давление, то, естественно, растет гидростатическое давление в венозной части капилляров, что затрудняет резорбцию жидкости из интерстиция. Накоплению воды при сердечной недостаточности способствует и снижение продукции Na-уретического гормона. Нарушается лимфоотток, т.к. грудной лимфатический проток впадает в систему верхней полой вены, где давление повысилось и, естественно, это способствует накоплению интерстициональной жидкости.
В дальнейшем, из-за застоя нарушается функция печени, подключается следующий патогенетический фактор -снижение онкотического давления в кровеносном русле. Кроме того, пораженная печень хуже разрушает альдостерон, что еще более усиливает задержку Na.
Патогенез отеков при циррозе печени.
Жидкость в основном скапливается в органах брюшной полости, из которых кровь оттекает по воротной вене. Скопление жидкости в брюшной полости называется асцитом. Такая локализация связана с тем, что при циррозе печени нарушается внутрипеченочная гемодинамика, следствием чего является застой крови в портальной вене. Это ведет к повышению гидростатического давления в венозном отделе капилляров и ограничению резорбции жидкости из интерстиция органов брюшной полости. Этому же способствует и снижение онкотического давления плазмы крови из-за гипоальбуминемии, т.к. при циррозе печени нарушается синтез белков. Сосуды оказываются полупустыми, т.к. жидкость в них плохо удерживается и хуже возвращается из интерстиция. Объем циркулирующей крови уменьшается из-за застоя крови в портальной системе. Искажение структуры и обструкция печёночных синусоидов и лимфатических сосудов ведёт к повышению лимфообразования. Лимфа пропотевает с поверхности печени в брюшную полость.
Возникает выраженная артериальная гиповолемия. По известной цепочке -ренин -> ангиотензин II-> альдостерон -> NaCl -> H2O -происходит накопление солей и воды в организме, которая продолжает перемещаться в интерстициальное пространство, особенно органов брюшной полости.
Пораженная печень хуже разрушает альдостерон, что приводит к еще большим сдвигам в водно-солевом обмене.
Соседние файлы в папке ВСО
- #
- #
- #
- #
Источник
Тактика оказания неотложной помощи
Алгоритм оказания неотложной помощи при ОЛЖН:
1. Ингаляция парами спирта через носовой катетер (борьба с пенообразованием). Начальная скорость введения кислорода (через 96°С этиловый спирт) 2-3 л/мин., в течение нескольких (до 10) минут. Когда слизистые привыкают к раздражающему действию газа, скорость доводят до 9-10 л/мин. Ингаляцию продолжают 30-40 минут с 10-15 мин. перерывами.
2. Купирование «дыхательной паники» наркотическими анальгетиками: морфин 1,0 мл 1% раствора развести в 20 мл 0,9% раствора хлорида натрия и вводить внутривенно дробно по 4-10 мл (или 2-5 мг) каждые 5-15 мин. до устранения болевого синдрома и одышки.
3. Гепарин 5000 ЕД внутривенно струйно.
4. При нормальном артериальном давлении:
– усадить больного с опущенными нижними конечностями;
– нитроглицерин сублингвально в таблетках (0,5-1 мг), или аэрозоле, или спрее (0,4-0,8 мг или 1-2 дозы), или внутривенно 0,1% спиртовой раствор до 10 мг в 100 мл изотонического раствора натрия хлорида капельно, увеличивать скорость введения с 25 мкг/мин. до эффекта под контролем артериального давления до достижения эффекта;
– фуросемид 40-80 мг внутривенно струйно;
– диазепам внутривенно дробно до эффекта или достижения общей дозы 10 мг.
5. При артериальной гипертензии:
– усадить больного с опущенными нижними конечностями;
– нитроглицерин таблетки (лучше аэрозоль) 0,4-0,5 мг сублингвально, однократно;
– фуросемид 40-80 мг внутривенно струйно;
– нитроглицерин внутривенно 0,1% спиртовой раствор до 10 мг в 100 мл изотонического раствора натрия хлорида капельно, увеличивая скорость введения с 25 мкг/мин. до эффекта под контролем артериального давления до достижения эффекта, или нитропруссид натрия 30 мг в 300 мл 5% раствора декстрозы внутривенно капельно, постепенно увеличивая скорость вливания препарата с 0,3 мкг/(кг х мин.) до получения эффекта, контролируя артериальное давление;
– диазепам внутривенно дробно до эффекта или достижения общей дозы 10 мг.
6. При умеренной гипотензии (систолическое давление 75 – 90 мм рт.ст.):
– уложить больного, приподняв изголовье;
– допамин 250 мг в 250 мл изотонического раствора натрия хлорида, увеличивая скорость вливания с 5 мкг/(кг х мин.) до стабилизации артериального давления на минимально возможном уровне;
– фуросемид 40-80 мг внутривенно струйно.
7. При выраженной артериальной гипотензии:
– уложить больного, приподняв изголовье;
– допамин 200 мг в 400 мл 5% раствора декстрозы внутривенно капельно, увеличивая скорость вливания с 5 мкг/(кг х мин.) до стабилизации артериального давления на минимально возможном уровне;
– при повышении артериального давления, сопровождающемся нарастающим отеком легких, дополнительно нитроглицерин внутривенно капельно 1% спиртовой раствор до 10 мг в 100 мл изотонического раствора натрия хлорида, увеличивать скорость введения с 25 мкг/мин. до эффекта под контролем артериального давления до достижения эффекта;
– фуросемид 40-80 мг внутривенно струйно только после стабилизации артериального давления.
8. Мониторирование жизненно важных функций организма (кардиомонитор, пульсоксиметр).
Показания к экстренной госпитализации: при выраженном отеке легких госпитализация возможна после ее купирования или специализированными бригадами скорой медицинской помощи. Больного транспортируют в сидячем положении.
Перечень основных медикаментов:
1. *Этанол 96°С 50 мл, фл.
2. *Кислород, м3
3. *Морфин 1% – 1,0 мл, амп.
4. *Натрия хлорид 0,9% – 400,0 мл, фл.
5. *Натрия хлорид 0,9% – 5,0 мл, амп.
6. *Гепарин 5000 ЕД, амп.
7. *Нитроглицерин 0,0005 г, табл.
8. *Нитроглицерин 0,1% – 10,0 мл, амп.
9. *Фуросемид 1% – 2,0 мл, амп.
10. *Диазепам 10 мг – 2,0 мл, амп.
11. *Допамин 0,5% – 5 мл, амп.
12. *Нитропруссид натрия 50 мг, амп.
Перечень дополнительных медикаментов:
1. *Декстроза 5% – 400,0, фл.
2. *Пентоксифиллин 2% 5 мл, амп.
3. Нитроглицерин, аэрозоль
Индикаторы эффективности оказания медицинской помощи:
1. Уменьшение влажности кожных покровов.
2. Уменьшение или исчезновение влажных хрипов в легких и клокочущего дыхания.
3. Улучшение субъективных ощущений – уменьшение одышки и ощущения удушья.
4. Относительная нормализация артериального давления.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Источник
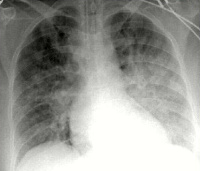
Кардиогенный отек легких – это патологическое состояние, которое характеризуется перфузией жидкости из легочных сосудов в интерстициальное пространство и альвеолы. Является следствием острой сердечной недостаточности. На начальном этапе болезни у пациента выявляется акроцианоз, тахикардия, одышка. По мере развития патологии из дыхательных путей начинает выделяться пена белого или розоватого цвета. Определяются признаки гипоксии. Диагноз выставляется на основании клинической картины и анамнестических данных. Лечение включает кислород, пропущенный через 70% этиловый спирт, ИВЛ, наркотические анальгетики, петлевые мочегонные, нитраты. По показаниям применяются кардиотоники, бронхолитики.
Общие сведения
Кардиогенный отек легких (КОЛ) – накопление жидкости в легочных пузырьках или интерстициальном пространстве. Обычно наблюдается у пациентов, имеющих кардиологический анамнез. Возникает в виде преходящего осложнения, купировать которое иногда удается на догоспитальном этапе. Вне зависимости от результатов оказания первой помощи пациент подлежит госпитализации в ОРИТ. Частота встречаемости у мужчин несколько выше, чем у женщин, соотношение – примерно 7:10. Это обусловлено несколько более поздним развитием атеросклероза и коронарной патологии у представительниц женского пола. Кардиогенный ОЛ может отмечаться при сердечной недостаточности любого происхождения, однако чаще диагностируется при ослаблении функции левого желудочка.

Кардиогенный отек легких
Причины
Нарушения в работе сердца возникают при органических изменениях органа, значительном увеличении ОЦК, под действием некардиогенных факторов. Определение первопричины – важный диагностический этап, поскольку от этиологии состояния зависит схема лечения. К числу заболеваний, при которых развивается отек сердечного происхождения, относятся:
- Левожелудочковая недостаточность (ЛН). Является истинным ухудшением сократительной способности сердца, чаще всего становится причиной гидротизации легких. Наблюдается при миокардитах, остром инфаркте миокарда, локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС.
- Увеличение ОЦК. Отмечается при острой почечной недостаточности, на фоне нарушения водного баланса. Жидкость, введенная больному внутривенно или употребленная им через рот, не выводится из организма, формируется КОЛ. Аналогичная ситуация создается при неверно подобранном объеме инфузионной терапии, тиреотоксикозе, анемии, циррозе печени.
- Легочная венозная обструкция. Причина – органические пороки развития венозной системы. Определяется при митральном стенозе, аномальном впадении легочных вен, их гипоплазии, формировании сосудистых мембран, фиброза. Кроме того, данное состояние возникает при наличии послеоперационных рубцов, сдавлении сосуда опухолью средостения.
- Некардиальные причины. Сердечные нарушения и, соответственно, пульмональный отек может стать результатом острого отравления кардиотоксическими ядами, нарушений мозгового кровообращения с поражением зон, отвечающих за работу сердца и сосудистый тонус, травм черепа. Патология нередко является симптомом шока любой этиологии.
Патогенез
Кардиогенный пульмональный отек имеет два механизма развития. При истинной левожелудочковой недостаточности происходит ослабление сократительной способности левого желудочка. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление. Второй патогенетический механизм встречается при гипергидратации. Левый желудочек при этом работает нормально, однако его объем оказывается недостаточным для того, чтобы вместить в себя всю поступающую кровь. Дальнейшее развитие процесса не отличается от истинной разновидности ЛН.
Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Осложнения
Осложнения преимущественно связаны с гипоксией и гиперкапнией. При длительном течении болезни происходит ишемическое поражение клеток головного мозга (инсульт), что в дальнейшем приводит к интеллектуальным и когнитивным расстройствам, соматическим нарушениям. Недостаточное содержание кислорода в крови становится причиной кислородного голодания внутренних органов, что нередко заканчивается частичным или полным прекращением их деятельности. Наиболее опасна ишемия миокарда, которая может завершаться развитием инфаркта, фибрилляции желудочков, асистолии. На фоне кардиогенного отека иногда наблюдается присоединение вторичной инфекции и возникновение пневмонии.
Диагностика
Предварительный диагноз устанавливается бригадой скорой помощи. Дифференциация проводится с отеком легких несердечного происхождения. Определить причину болезни при первом контакте с пациентом затруднительно, поскольку клинические признаки КОЛ и патологии другого генеза практически не отличаются. Критерием постановки диагноза является наличие в анамнезе хронического сердечного заболевания, аритмии. В пользу несердечной причины свидетельствует наличие тиреотоксикоза, эклампсии, сепсиса, массивных ожогов, травм. В стационаре список диагностических мероприятий расширяется, пациенту показаны следующие обследования:
- Физикальное. При аускультации определяются сухие или влажные хрипы, при перкуссии отмечается появление «коробочного» звука. При сохраненном сознании больной занимает вынужденное положение, при психомоторном возбуждении мечется, не отдает себе отчета в происходящем.
- Лабораторное. В крови обнаруживаются признаки гипоксемии и гиперкапнии. SpО2 менее 90%, PaО2 менее 80 мм рт. ст., pH менее 7.35, лактат более 2 ммоль/литр. При гипергидратации уровень ЦВД превышает 12 мм водного столба. Если причиной патологии является инфаркт, в крови увеличиваются концентрации кардиоспецифического тропонина, КФК и КФК МВ.
- Инструментальное. На ЭКГ выявляются признаки пароксизмальных нарушений, острого коронарного синдрома, ишемии миокарда (коронарная т-волна, подъем сегмента ST). Рентгенография свидетельствует о снижении пневматизации полей легких по типу снежной бури, при альвеолярной разновидности просматривается затемнение в виде бабочки. На УЗИ сердца определяются признаки гипокинезии левого желудочка.
Лечение кардиогенного отека легких
Терапия на этапе медицинской эвакуации и в стационаре в целом не различается. Вне ЛПУ некоторые методы лечения могут быть проигнорированы из-за отсутствия технической возможности их реализации. Целью первой помощи является устранение клинических проявлений болезни, стабилизация состояния, транспортировка в кардиологическую реанимацию. В медицинском учреждении производят полную ликвидацию пневмонической гипергидратации и вызвавшей ее причины. К числу лечебных методик относятся:
- Оксигенотерапия. При транспортировке осуществляется введение пропущенного через 70% спирт кислорода посредством назальных канюль. В условиях стационара возможен перевод больного на искусственную вентиляцию легких со 100% O2. В качестве пеногасителя используется спирт или тифомсилан. Предпочтительным является инвазивный метод ИВЛ с интубацией трахеи. Вентиляция через маску не применяется в связи с высоким риском аспирации. Для повышения эффективности работы аппарата дыхательные пути очищают от пены с помощью электроотсоса.
- Дегидратация. Для разгрузки малого круга кровообращения и уменьшения ОЦК больной получает петлевые диуретики в высоких дозах. Назначается фуросемид и его аналоги. Использование маннита противопоказано, поскольку вначале он увеличивает поступление жидкости в сосудистое русло, что приводит к усугублению ситуации. По показаниям может быть проведена ультрафильтрация крови с отбором необходимого объема жидкой фракции.
- Анальгезия. Препарат выбора – морфин. Вводится внутривенно под контролем дыхания. Способствует устранению боли и тревожности, расширению сосудов большого круга, уменьшению нагрузки на легочные вены. При выраженном психомоторном возбуждении или болевом синдроме применяется нейролептанальгезия – сочетание наркотического анальгетика с антипсихотическим средством. При САД ниже 90 единиц наркотики и нейротропные препараты противопоказаны.
- Стимуляция сердца. Кардиотонические средства используются только при истинной ЛЖ. Препаратом выбора является дофамин, который подается титрованно через шприц-насос или инфузионную систему с дозатором. Для достижения инотропного эффекта требуются дозы менее 5 мг/кг/час. Для повышения АД дозировки должны превышать указанное значение. Вместо прессорных аминов могут назначаться сердечные гликозиды (коргликон, строфантин).
- Снижение ОПСС. Показаны нитраты (нитроглицерин). Медикаменты этой группы способствуют расширению периферических и коронарных артерий, облегчают работу сердца, способствуют уменьшению притока крови к легким. На этапе транспортировки применяются таблетированные сублингвальные формы, в стационаре выполняется внутривенное введение.
Лечение кардиогенного отека осуществляет врач-реаниматолог. При необходимости пациенту назначают консультации кардиолога или кардиохирурга, терапевта, пульмонолога. Во время пребывания больного в ОРИТ круглосуточно проводят мониторинг АД, ЧСС, ЧДД, SpO2, температуры тела. Ежедневно производят анализы биохимического состава крови, определяют КЩС и электролиты, маркеры острой коронарной патологии, при необходимости измеряют ЦВД.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
Источник
