Отекли ноги после установки кардиостимулятора
Отечность ног всегда говорит о формировании какого-либо патологического процесса, среди которых и сердечная недостаточность. В данном случае симптом указывает на нарушенное функционирование сердца. Органам и тканям не хватает кровотока. Биологическая жидкость начинает застаиваться в нижней части тела. Мозг отвечает за дефицит крови и отправляет импульс организму. По этой причине тело начинает задерживать лишнюю жидкость. Отечность ног при сердечной недостаточности – состояние, нуждающееся в своевременном лечении. Назначить лечебную терапию может только лечащий доктор.

Отек ног может быть признаком проблем с сердцем
Причины формирования патологии
Отек – состояние, при котором увеличивается объем мягких тканей. Это является результатом скопления межклеточной жидкости. Это один из признаков недостаточности. Терапия должна быть направлена на устранение первопричины отклонения.
Сама по себе отечность не представляет никакой опасности. Угрозу несет именно заболевание и первопричина его появления. При нарушении следует обращаться к кардиологу.
Отеки проявляются только при хронической форме патологии. Как известно, тип заболевания приводит к сократительной способности миокарда. Сердце перестает нормально перекачивать кровь. Задержка жидкости является следствием застойных процессов.

Отеки могут появляться на фоне роста венозного давления
В формировании отечности при недостаточности сердца играют роль два основных механизма:
- повышение уровня жидкости в организме;
- увеличение гидростатического давления в венах большого круга кровообращения.
Острая сердечная недостаточность не сопровождается отечностью нижних конечностей.
Механизм формирования симптома
Возникновение отечности – продолжительный процесс. При взаимодействии с некоторыми провоцирующими факторами замедляется сократительная способность внутреннего органа. Провоцируется сердечный выброс. Сердце не успевает перекачивать всю поступающую жидкость. Застойные процессы возникают между клетками и в иных полостях.
На следующем этапе происходит увеличение гидростатического давления в капиллярах. Жидкость поступает в соседние ткани. Для каждого заболевания характерна отечность в отдельных частях тела. Симптом позволяет установить предварительный диагноз.
Отек нижних конечностей – проявление начальной стадии заболевания. При несвоевременном лечении застойные процессы явно просматриваются и в иных частях тела. В большинстве случаев симптом затрагивает область вокруг глаз.

Если не лечить, заболевание затронет и легкие, вызывая мокрый кашель
На обеих нижних конечностях отечность формируется равномерно. На начальных этапах признак самостоятельно исчезает после непродолжительного отдыха. При запущенной стадии проявление начинает затрагивать брюшную полость.
При запущенной форме живот начинает напоминать шар. Жидкость накапливается в дыхательных путях. Появляется, помимо отечности, сильный мокрый кашель. Постепенно симптоматика усугубляется и становится более интенсивной.
На затяжных стадиях патологии состояние не нормализуется даже после полноценного отдыха. Присоединяется отек бедер.
Дополнительная симптоматика
Отечность всегда сопровождается иными клиническими признаками. Формируются они постепенно, и самочувствие больного постепенно усугубляется.

В местах отека могут наблюдаться болевые ощущения
Врачи обращают внимание на клиническую картину, описанную в таблице.
| Локализация отечности | На начальных стадиях отечность затрагивает только лодыжки. Постепенно симптом поднимается вверх |
| Чувствительность в зоне отека | Болезненность в зоне отека отсутствует |
| Усиление симптоматики | Интенсивность признаков усиливается в вечерний период времени. Пациент жалуется на ощущение сдавливания. Симптом исчезает при длительном нахождении в горизонтальном положении |
| Отличия в температуре | В зоне отечности кожный покров обычно более холодный. Это обусловлено присутствующей гипоксией |
| Изменение окраса | Зона отечности обычно имеет синеватый окрас |
| Плотность кожи | После надавливания остается ямка на протяжении длительного периода |
Больной сталкивается с выраженным затруднением при дыхании – одышкой. Помимо этого, периодически присутствует головокружение. Также сердечная недостаточность характеризуется болезненным ощущением в сердце. Организм ослабевает, а артериальное давление скачкообразное.

Также может наблюдаться и одышка
Возможные последствия
Одно из возможных осложнений сердечной недостаточности, сопровождающейся отечностью, – спонтанная коронарная смерть. Также застойные процессы способны обернуться трофическими язвами. Нарушение характеризуется явными патологическими изменениями в слизистой оболочке.
Известно три стадии развития патологии:
- 1-я – затрагивается только кожный покров;
- 2-я – патология распространяется до подкожного слоя;
- 3-я – болезнь переходит в мышцы и сухожилия.
Лечение данного осложнения продолжительно и затруднительно. Лечение должно быть своевременным.
Диагностические методы
В первую очередь врач должен осмотреть больного. Это позволит за короткий срок установить первоначальный диагноз. Также доктору нужны результаты:
- УЗИ;
- общих клинических анализов;
- ЭКГ.

Чтобы поставить точный диагноз, проводят УЗИ сердца
В обязательном порядке проводится анализ мочи. Это нужно для того, чтобы отличить сердечные отеки от почечных. Исследование крови помогает установить патологические изменения в иных внутренних органах.
Наиболее распространенный диагностический способ – ЭКГ. Метод позволяет обнаружить многие сердечные патологии. Также пациент нуждается в измерении венозного давления. Способ позволяет обнаружить застойные процессы. Также метод помогает узнать, насколько сердечная недостаточность запущена.
Диагностические методы подбираются в индивидуальном порядке. Важно исключить риск появления иных патологий.
Лечебные методы
Лечение патологии осуществляется в комплексном порядке. Пациент должен четко следовать рекомендациям своего лечащего врача. Отечность – не самостоятельное заболевание, а всего лишь симптом сердечной недостаточности. Воздействовать нужно непосредственно на очаг патологии.

Помочь справиться с отеками может соблюдение диеты и переход на правильное питание
Отечность исчезнет только после устранения основного заболевания. Пациент нуждается в амбулаторном лечении. Обычно отклонение затрагивает людей старшей возрастной категории. Комплексная терапия включает:
- соблюдение диеты;
- прием медикаментозных препаратов;
- коррекцию образа жизни;
- применение способов нетрадиционной медицины.
Категорически противопоказано самолечение. Такое необдуманное действие способно повлечь целый ряд осложнений.
Стоит отметить, что лечение при отечности на фоне сердечной недостаточности не включает использование капельниц. Это дополнительная нагрузка на организм.
Симптоматическое лечение неэффективно. Важно помимо этого влиять непосредственно на очаг заболевания. Только после этого удастся справиться с явной отечностью.

Лечение недостаточности должно проходить под строгим контролем врача
Использование медикаментов
Основная составляющая лечения отечности при наличии сердечной недостаточности – прием медикаментозных препаратов. Применяются натуральные и лекарственные мочегонные средства. Обычно пациентам рекомендуют употребление:
- фуросемид;
- буметанид;
- торасемид.
Все перечисленные медикаменты обладают выраженным мочегонным эффектом. Также требуется принимать сердечные гликозиды. Препараты положительно воздействуют на функционирование сердечно-сосудистой системы. Важно ежедневно следить за уровнем артериального давления.
Больной должен изменить свой образ жизни. Требуется регулярно заниматься умеренной физкультурой, отказаться от курения и спиртосодержащих напитков.

Лечение предполагает применение мочегонных средств
Народные способы лечения
Нетрадиционные способы от отеков ног при сердечной недостаточности должны комбинироваться с приемом медикаментозных средств. Только в таком случае нетрадиционные терапевтические способы будут эффективны.
Требуется ежедневно делать массаж ног. Помимо этого, показаны ванночки на основе трав. Для приготовления лечебной воды допустимо использовать:
- ромашку;
- мяту;
- череду.
Ванночки используются непосредственно перед сном. Также высокой эффективностью обладает отвар на основе шиповника. Для приготовления применяется горсть ягод, которую смешивают с литром воды. Жидкость нагревается до кипения. Настаивают несколько часов и употребляют по стакану средства в день на голодный желудок.
Также вывести излишнюю жидкость из тела помогает настойка калины. Для приготовления 5 столовых ложек ягод смешивают с литром воды. Нагревается смесь до кипения и настаивается на протяжении суток. Курс избавления от симптома длится семь суток. Потребляется по стакану лекарства перед непосредственным приемом пищи.
Это видео рассказывает о том, почему возникают отеки ног при заболеваниях сердца:
Диета
Если отекают ноги при сердечной недостаточности, следует изменить свой рацион питания. Диета – залог успешного лечения. Меню при болезни имеет следующие особенности:
- суточное питание не должно превышать 2500 калорий;
- требуется делать разгрузочные дни при наличии чрезмерной массы тела;
- нужно сократить количество жиров;
- обязательно требуется включить в рацион фрукты и овощи;
- должны присутствовать жидкие блюда;
- требуется сократить количество соли или отказаться от нее полностью;
- из рациона исключается любая жирная, жареная и копченая пища;
- больному нужно воздержаться от приема спиртосодержащих напитков;
- требуется соблюдать режим питания.
Питание должно быть частым, но порции при этом небольшими. Любое нарушение диеты способно спровоцировать ухудшение состояния.
Источник
Тема осложнений после установки кардиостимулятора близка к теме последствий. Под последствиями тоже часто понимают негативную симптоматику. Однако последствия – это и результат неправильного образа жизни и несоблюдения рекомендаций и ограничений для больных с имплантированным электрокардиостимулятором. Равно как и появление подобных ограничений – это последствия.
Осложнения после установки кардиостимулятора, во-первых, всегда отрицательны и, во-вторых, всегда есть следствия самого факта имплантации ЭКС. Непосредственно во время операции могут возникнуть следующие осложнения:
- плохая (возможно, аллергическая) реакция на анестетик (перед процедурой врач обязательно поинтересуется, нет ли аллергии на те или иные препараты: сама операция проходит под местной анестезией);
- образование воздушного кармана в легких (коллапс легкого);
- повреждение кровеносных сосудов и нервных окончаний.
Осложнения при установке кардиостимулятора приводят к тому, что пациент остается в реанимации на сутки – в обычных условиях его переводят в общую палату в тот же день, через 2 – 3 часа. Более того, сама операция хоть и считается, что проводится на сердце, достаточно проста – пациент может после нее оказаться даже не в реанимации, я радом с нею (если внутри нет места, например, его занимают люди после более серьезных хирургических вмешательств).
В первые 10 дней после операции, когда больной находится на стационаре (вообще, в день заезда мне сказали «выпишем через 3 дня» — но в тот же день я узнал, что это слишком оптимистично уже потому, что швы снимаются на 8-9 дни), осложнения после установка кардиостимулятора могут носить такой характер:
- повышенное содержание антител в крови, вообще отличные от нормы анализы – у меня такое было, пришлось дважды сдавать один и тот же анализ, впрочем, отклонения были незначительны, чтобы на них реагировать;
- выделения из рубца (в том числе кровотечение);
- отеки;
- гематомы;
- инфекции.
Инфекцию можно занести и самостоятельно – способов много, но сразу после операции достаточно промыть место имплантации проточной водой. «Успех» не гарантирован, но шансы приличные. Занесение инфекции может привести к отторжению аппарата и его выдавливанию наружу. Это представляет даже риск для жизни!
Вообще следует избегать любых рисков потревожить место имплантации – вплоть до запрета использования рюкзаков. Это настоящая беда для любителей походов. А вот пристегивать ремень безопасности в автомобиле почти не несет рисков, хотя во врачебной практике имеются и такие прецеденты.
С течением времени могут развиваться такие осложнения:
- изменение состояния миокарда в месте прикрепления электрода, в частности фиброз, реактивное воспаление вокруг конца электрода, инфекционный эндокардит, инфарцирование, гиперкалиемия;
- возрастание порога стимуляции (обычно находиться в интервале 2 – 4 мА), что связано со старением электрода, изменением состояния его поверхности, возникновением нарушением изоляции или закручивания цепи, резким возрастанием сопротивления электрода;
- смещение прибора из ложа (у женщин он может уходить, например, подмолочную железу).
Осложнения после имплантации кардиостимулятора у взрослых, детей и пожилых
У всех категорий пациентов осложнения могут проявляться по-разному. Взрослые люди, как правило, переносят операцию и последствия после нее проще, чем пожилые люди. Однако пожилые люди в большей степени склонны соблюдать правила и ограничения по жизни с ЭКС, чем взрослые и уж тем более дети.
Дети в ходе подвижных игр могут удариться обо что-то (или об кого-то) грудью или местом имплантации стимулятора. В перспективе это может привести к смещению электрода или возникновению гематом тканей над аппаратом.
У пожилых людей чаще, чем у других категорий больных возникает так называемый пейсмекерный синдром – проявляется оно в форме быстро возникающего чувства усталости при умеренных физических нагрузках.
Согласно данным К. Ausubel и соавт. (1985), развитие пейсмекерного синдрома связано с рядом механизмов: потерей связи между сокращениями предсердий и желудочков; асинхронизмом систолы желудочков; недостаточностью створчатых клапанов (шумы регургитации крови); парадоксальными циркуляторными рефлексами (уменьшение ОПС при низком МО сердца); ретроградным предсердно-желудочковым (ВА) проведением; эхо-комплексами; аритмиями.
Источник: медпортал.com
Синдром может появиться у любого человека, вне зависимости от возраста. Частота развития приближается к 7% — у пожилых людей чаще.
Осложнения после вживления кардиостимулятора может проявляться в виде желудочковых тахиаритмий. Это наиболее тяжелое осложнение после вживления искусственного водителя ритма сердца. Случается у больных острым инфарктом миокарда в первые дни после операции. Вызвано попаданием конца электрода на подвергшийся некрозу участок эндокарда.
Осложнения у детей с кардиостимуляторами в большей степени связаны с несоблюдение требований безопасности. Следует исключить:
- игры и вообще нахождение вблизи линий электропередач, электрощитов, работающими сварочными аппаратами;
- контактные виды спорта, а также многие игровые (футбол, волейбол, гандбол, хоккей и т.д.), а также силовые виды.
Если назначается физиотерапия, следует предупредить медицинский персонал о наличии у ребенка ЭКС.
За более подробными разъяснениями относительно возможных осложнений следует обратиться к специалисту. Не все ощущения после операции связаны непосредственно с кардиостимулятором и тем, как он работает или электродами – нередко пациенты отправляются к другими специалистам, например, неврологам на обследование.
Может также потребоваться диагностика отказа кардиостимулятора с помощью ЭКГ, контроль состояния целостности электродов (проводов) посредством рентгена грудной клетки.
Источник
Осложнения установки (имплантации) кардиостимулятора
1. Геморрагические осложнения установки кардиостимулятора
Подкожные кровоизлияния не являются редкостью. Иногда образуются гематомы. Напряженная гематома должна быть эвакуирована без промедления. Для этого операционную рану можно не вскрывать. Достаточно сделать надрез длиной 1-2 см в проекции зоны максимальной флуктуации. Тромб можно удалить путем повторного выдавливания через этот разрез. Для предотвращения повторного образования гематомы на область раны необходимо наложить давящую повязку.
Пациенты, нуждающиеся в имплантации ИВР, нередко получают антикоагулянтную терапию. Если больной с ФП принимает варфарин, его прием необходимо прервать за 4 дня до планируемого вмешательства и возобновить сразу после имплантации. Пациентам с металлическими протезами клапанов сердца или больным, которым предписана пожизненная терапия антикоагулянтами в связи с перенесенной тромбоэмболией легочной артерии или коагулопатией, прием варфарина следует прервать за 2-3 дня до вмешательства (целевое значение MHO <2,5).
Очень эффективным может оказаться прием внутрь маленьких доз витамина К (2-3 мг/сут.) с целью снижения MHO при его значительном увеличении. Следует избегать назначения гепарина. Он часто приводит к формированию крупных гематом. Прием клопидогреля и других антитромбоцитарных средств также способствует развитию геморрагических осложнений, однако прекратить их назначение часто не представляется возможным (например, в течение первого года после коронарного стентирования).
Каким бы ни было представление о риске развития гематомы в каждом конкретном случае, сразу после имплантации ЭКС на область вмешательства всегда следует наложить давящую повязку.

2. Смещение электродов кардиостимулятора
Ранее смещение электродов было одной из наиболее частых проблем после вмешательства, но при использовании современных электродов это осложнение встречается реже чем в 1% всех выполненных имплантаций.
3. Осложнения, связанные с пункцией подключичной вены
Осложнения, возникающие в ходе попыток пункции подключичной вены, встречаются довольно часто. К ним относятся пневмоторакс, гемоторакс, воздушная эмболия, повреждение плечевого сплетения и пункция подключичной артерии. Удивительно, но пункция подключичной артерии редко приводит к серьезным проблемам.
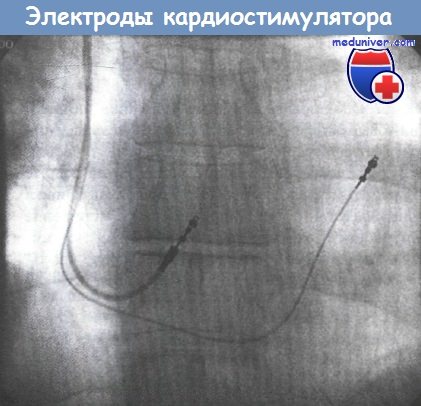
4. Инфекционные осложнения установки кардиостимулятора
Инфекционные осложнения, по имеющимся сообщениям, возникают после имплантации в 1—2% случаев и практически всегда обусловлены стафилококком. В ряде исследований показано, что применение специального покрытия ИВР, содержащего антибиотик (обычно флуклоксациллин), позволяет значительно снизить риск инфекции. Недавно в крупном исследовании было продемонстрировано снижение инфекционных осложнений на 80% на фоне внутривенного введения цефазолина.
Если инфекционный процесс не является поверхностным, обычно требуется удаление ЭКС, даже если антибактериальная терапия первоначально представлялась эффективной. В идеале электрод(ы) также необходимо удалить, и это крайне желательно при наличии признаков генерализации инфекции. В течение первого года после имплантации удалить электроды не сложно.
Это достигается при помощи постоянной тракции с приложением умеренной силы. Если электроды являются вкручивающимися, перед их удалением необходимо вывинтить металлическую спираль. Однако в более поздние сроки удаление может оказаться весьма сложной задачей, особенно если электрод имеет приспособления для пассивной фиксации (например, заусенцы). В этих случаях эффективным может быть применение специальных устройств для экстракции, таких как «запирающие стилеты» или лазерные футляры-ножницы, которые позволяют снизить риск развития тампонады сердца.
В редких случаях возникает необходимость в торакотомии. Если экстракция не проводится, электрод необходимо укоротить настолько, чтобы он не пребывал в инфицированной зоне или вблизи нее. При этом проксимальный конец следует изолировать и подшить к тканям. Однако в этом случае сохраняется риск персистирования инфекции и развития бактериемии.
При помощи чреспищеводной эхокардиографии на электроде иногда удается выявить тромботические массы. Необходимо отметить, что в большинстве случаев такие массы не инфицированы, как это было показано в одном исследовании. Поэтому вопрос об удалении электрода следует рассматривать только при наличии признаков системной инфекции.
5. Венозный тромбоз
Очевидная клиническая картина тромбоза подключичной вены встречается редко, а тромбоэмболия легочной артерии – еще реже. Показана антикоагулянтная терапия. Тем не менее в ангиографических исследованиях выявлено, что бессимптомный венозный тромбоз не является редкостью.
Поэтому пациенту с ЭКС, нуждающемуся в установке нового или дополнительного электрода, перед процедурой необходимо выполнить ангиографию подключичной вены, введя рентгеноконтрастное вещество в вену руки.

На рентгенограмме видны «вкручивающиеся» электроды, установленные в области выносящего тракта правого желудочка (ПЖ)
и нижней части межпредсерднои перегородки.
5. Изъязвление кожи области установки кардиостимулятора
Изъязвление кожи над кардиостимулятором – позднее осложнение, которое, однако, часто является следствием техники имплантации. Предрасполагающими факторами служат формирование чересчур тесного ложа или его расположение слишком близко к поверхности кожи, худоба пациента и генератор с острыми краями. Кожа вокруг места изъязвления истончена. Часто выявляются и признаки инфицирования, которые вторичны по отношению к пролежню. Если целостность кожных покровов нарушена, требуется эксплантация ЭКС.
Истончение и покраснение кожи над ложем ЭКС являются признаками «угрожающего» пролежня. В таких случаях следует как можно быстрее предпринять вмешательство и изменить расположение ЭКС, не дожидаясь повреждения поверхности кожи.
– Также рекомендуем “Проблемы с генератором кардиостимулятора”
Оглавление темы “Кардиостимулятор”:
- Выбор кардиостимулятора и его стоимость
- Установка кардиостимулятора – имплантация искусственного водителя ритма сердца
- Пороги стимуляции и чувствительности кардиостимулятора – оценка, регуляция
- Осложнения установки (имплантации) кардиостимулятора
- Проблемы с генератором кардиостимулятора
- Проблемы с электродом кардиостимулятора
- Возможности современных электрокардиостимуляторов (ЭКС)
- Наблюдение за пациентом с кардиостимулятором и сроки замены батарейки
- Влияние электромагнитного поля и магнитов на кардиостимулятор
- Влияние физических факторов на кардиостимулятор
Источник
