Отеки при рассеянном склерозе
Дата публикации 5 сентября 2018Обновлено 23 июля 2019
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
Характерные черты:
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям.[1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным.[3][4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
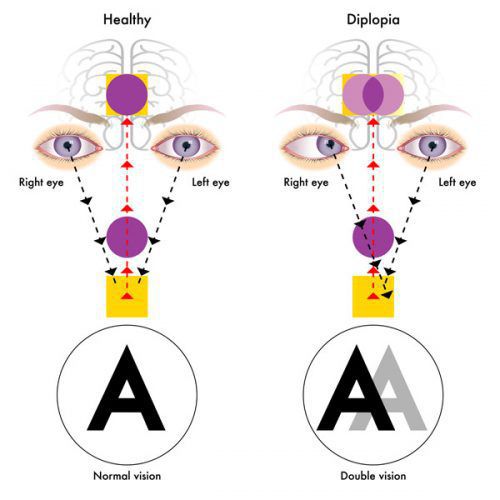
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.
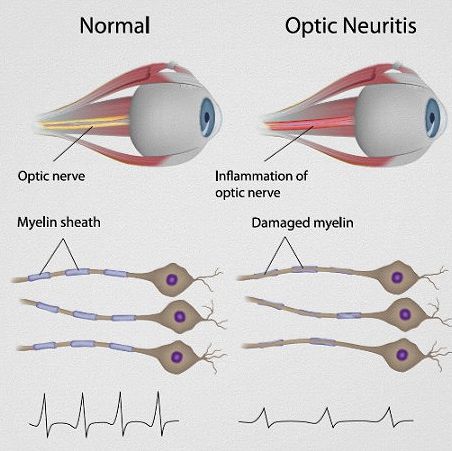
Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
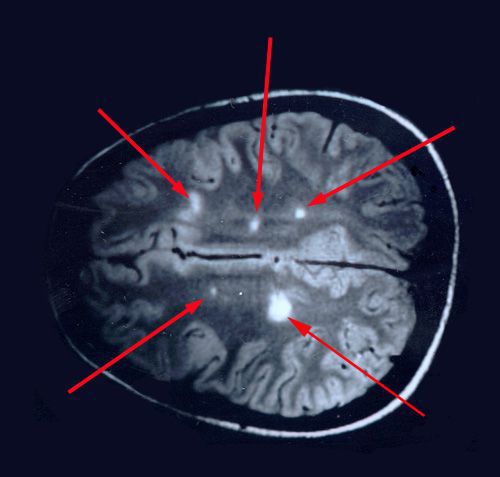
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
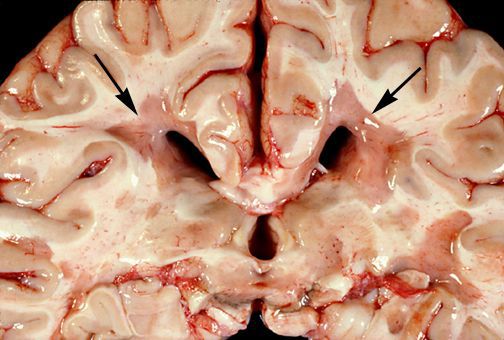
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
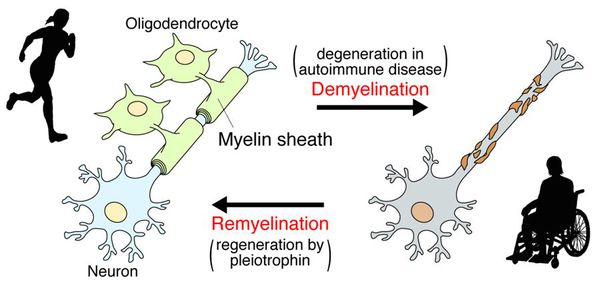
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов.[2][5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса.[9]
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
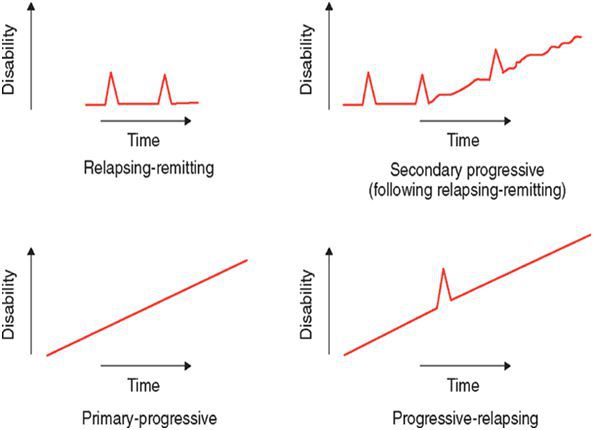
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
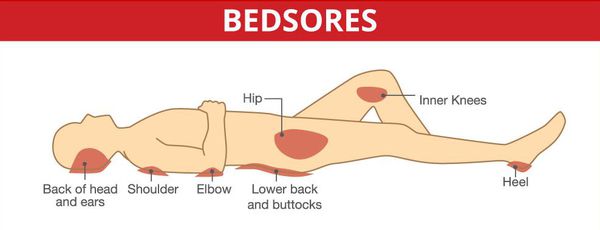
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного.[15][16]
Диагностика рассеянного склероза
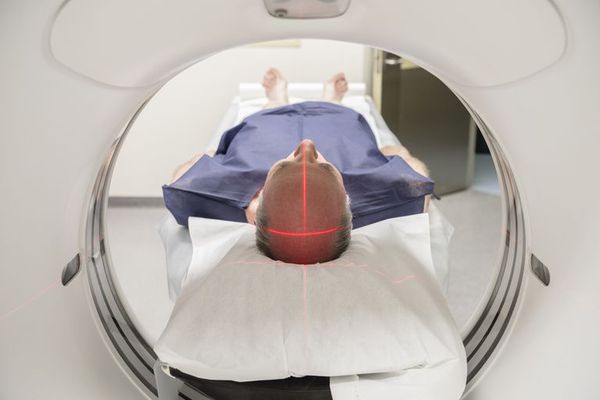
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз).[10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой.[11]
| Клиническая картина (проявления РС) | Необходимые данные дополнительных исследований |
|---|---|
| Случаи обострения (≥ 2), проявления клинических признаков двух и более очагов | Дополнительные исследования не требуются (при проведении МРТ данные не должны исключать РС) |
| Случаи обострения (≥ 2), наличие одного очага (согласно объективным данным) | Подтверждение данных диссеминации «в месте» (выявление очаговых признаков) при помощи критериев: − обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в двух из четырёх областей, которые обычно поражаются при РС (перивентрикулярной, юкстакортикальной, инфратенториальной или в спинном мозге); или − возникновение нового обострения с вовлечением другой области ЦНС. |
| Единождый случай обострения, наличие двух и более очагов | Подтверждение данных диссеминации «во времени» при помощи критериев: − одновременное обнаружение бессимптомных очагов при помощи МРТ с усилением гадолиниевого контраста и присутствие неконтрастируемых очагов вне зависимости от времени; или − возникновение новых очагов с сигналом в Т2 и/или контрастируемых гадолинием очагов при проведении повторного МРТ, не связанное с периодом РС (обострением или ремиссией), в который была проведена первая МРТ; или − возникновение повторного обострения. |
| Единождый случай обострения, наличие одного очага (по объективным данным) — проявление одного симптома, клинически изолированный синдром | Подтверждение данных диссеминации «в месте» при помощи критериев: − обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в двух из четырёх областей, которые обычно поражаются при РС (перивентрикулярной, юкстакортикальной, инфратенториальной или в спинном мозге); или − возникновение второго обострения с вовлечением другой области ЦНС. Также необходимо подтверждение данных |
| Начилие постепенно прогрессирующих неврологических симптомов с подозрением на РС (первично-прогрессирующая форма) | Прогрессирование РС на протяжении года (ретроспективно или проспективно) и подтверждение двух из трёх критериев: − данных диссеминации очагов «в пространстве» в головном мозге — обнаружение очага с сигналом в Т2 (≥ 1) при МРТ в типичных для РС областях (перивентрикулярной, юкстакортикальной или инфратенториальной); − данные диссеминации очагов «в пространстве» в спинном мозге — выявление очагов с сигналом в Т2 (≥ 2) при проведении МРТ спинного мозга; − положительные результаты исследования цереброспинальной жидкости — выявленные олигоклональные полосы иммуноглобулинов G при помощи изоэлектрического фокусирования и/или повышенного индекса IgG. |
Источник
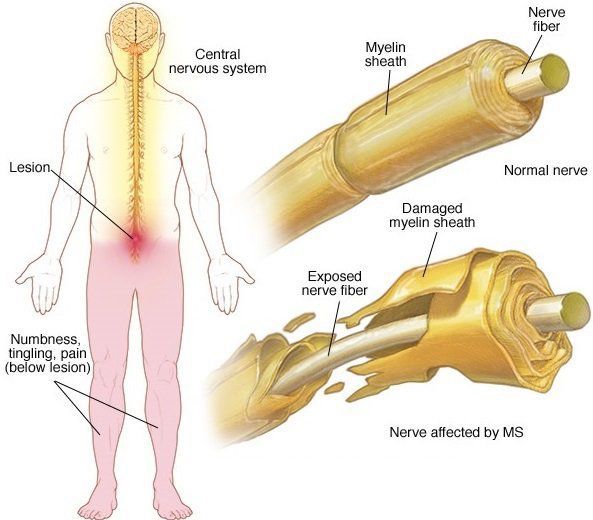
Рассеянный склероз (РС) — хроническое заболевание неясной этиологии и аутоиммунного характера. Происходит сбой, и иммунная система начинает действовать против собственного организма, принимая свои клетки за чужие. При РС разрушается миелиновая оболочка аксонов нейронов головного и спинного мозга.
Миелиновая оболочка покрывает нервное волокно, по которому идет передача нервного импульса. За счет своей жироподобной структуры она плохо проводит электрический ток. В аксонах нейронов есть участки без миелина — перехваты Ранвье. Импульс «перескакивает» через один перехват на другой. Скорость передачи импульса возрастает. При разрушении этой оболочки скорость передачи падает.
Название заболевания не связано ни с рассеянностью, ни с потерей памяти. Рассеянный — множественный в данном контексте. Склероз — участок утраты миелина.
Болезнь начинается чаще в молодом возрасте — в 20-40 лет. Все чаще РС диагностируют у детей до 15 лет. Среди больных больше женщин, однако у мужчин заболевание нередко протекает тяжелее.
Распространенность РС уменьшается с севера на юг (исключение составляет северная Сибирь). Это связано с недостатком витамина D из-за недостатка естественного ультрафиолета.
Код МКБ — G35.

Первые симптомы рассеянного склероза у мужчин
Первые признаки начала развития болезни размыты и выявляются неврологом. Это могут быть:
- Исчезновение брюшных рефлексов
- Асимметричные сухожильные рефлексы
- Снижение чувствительности к вибрации
- Редко: неврозы, задержка мочеиспускания.
РС у мужчин не имеет какой-то одной четкой клинической картины. Дебют заболевания — его первое обострение.
Возможные проявления рассеянного склероза у мужчин:
- Парезы, параличи. Наиболее яркий симптом РС. Связаны с поражением пирамидного тракта. Паралич — неспособность совершать произвольные движения. При парезе частично сохраняется способность произвольных движений.
- Глазные расстройства. Изменяется восприятие цвета, выпадают поля зрения, снижается острота зрения. У некоторых больных бывает вертикальный нистагм — тремор глазных яблок.
- Нарушения чувствительности. Больной человек чувствует покалывания, онемения в различных частях тела. Снижаются вибрационная и суставно-мышечная чувствительность. Реже происходят изменения температурной и поверхностной чувствительности.
- Интенционный тремор. Дрожание кончиков пальцев при произвольных движениях, которое начинается при завершении движения. Характерный признак поражения мозжечка.
- Боль. Может быть острой и хронической. Возможные проявления болевого синдрома:
- Тройничная невралгия — боли по ходу тройничного нерва, обычно одной половины лица;
- Головные боли: по типу головной боли напряжения или мигрени;
- Боли в нижних конечностях;
- Боли в суставах и мышцах.
- Утомляемость. Появляется синдром хронической усталости. Пациенты быстро утомляются, и им не помогает продолжительный отдых.
- Эмоциональная нестабильность. Настроение скачет от эйфории до депрессивного состояния. Больной то раздражается на любую мелочь, то наоборот, ни на что не реагирует.
- Расстройства речи. Характерная черта — скандированная речь. Больной говорит медленно, прерывисто, причем делает паузы не только после слов, но и после отдельных слогов.
- Спастичность. Повышается мышечный тонус. Пациент чувствует скованность в теле. Появляется судорожное дрожание.
- Эпилептические припадки. Встречаются лишь у 5% людей с РС.
Статистика показывает, что течение данного заболевания будет благоприятным, если первые проявления началось с глазных расстройств. Если же дебютом были парезы, параличи и нарушения походки, то прогноз неблагоприятен.
Мнение эксперта
Автор: Алексей Владимирович Васильев
Врач-невролог, руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук
При наличии аутоиммунного заболевания защитные функции организма ослабевают, сопротивляемость разного рода инфекциям значительно снижается. Происходит своего рода перестройка, в результате которой организм борется с собственными здоровыми клетками. Постепенно это ведет к разрушению внутренних органов, потере дееспособности, а в критических случаях — к летальному исходу. Рассеянный склероз относится к распространенным аутоиммунным патологиям.
Недуг возникает у человека в возрасте 10-45 лет, но чаще он проявляется у пациентов около 30 лет. Риск заболеть выше у женщин, но болезнь развивается у них намного медленнее, чем у мужчин.
Симптоматика заболевания разнообразна и зависит только от того, какой сектор головного мозга поражен атеросклеротическими бляшками. Самыми распространенными симптомами заболевания на начальном этапе у мужчин являются:
- чрезмерная утомляемость при минимуме нагрузок;
- нарушение зрительных функций;
- ощущение холодных конечностей и покалывания;
- сбои в мочеиспускании, вплоть до абсолютного отсутствия возможности
- контролировать процесс опорожнения;
- импотенция;
- болевой синдром;
- потеря координации движений.
По мере прогрессирования патологии перечисленные признаки становятся более характерными, к ним прибавляются новые. Такие нарушения встречаются только при длительном развитии болезни и отсутствии эффективного лечения. Своевременная диагностика недуга и правильно подобранная терапия способны существенно улучшить качество жизни больного и обеспечить пациенту дееспособность. Врачи Юсуповской клиники быстро проведут диагностику и назначат необходимое лечение.
Формы рассеянного склероза у мужчин
В зависимости от пораженного отдела мозга выделяют различные формы.
Церебральная форма
Очаги РС затрагивают нервное волокно головного мозга. К церебральной форме относятся: стволовая, оптическая и мозжечковые формы.
Стволовая форма.
Вариант Марбурга. Также известен как злокачественная форма рассеянного склероза. Наблюдается у молодых мужчин. Характерно острое начало, стремительная прогрессия симптомов и отсутствие ремиссий.
При этом варианте РС первыми появляются не признаки поражения ЦНС, а стволовые симптомы:
- Тетраплегия и гемиплегия. Соответственно — паралич всех конечностей и паралич конечностей одной стороны.
- Дисфония, дисфагия, дизартрия. Типичная триада для псевдобульбарного синдрома.
- Эпилептические припадки.
- Снижение интеллектуальных способностей.
Оптическая форма
Такая форма обусловлена невритами зрительного нерва. При этом снижается острота зрения и развиваются скотомы — слепые участки поля зрения.
Выявляются изменения в диске зрительного нерва.
Мозжечковая форма
Ведущий симптом — мозжечковая атаксия. Существует две формы:
- Статическая атаксия. Поражается червь мозжечка. У больного шаткая, неуверенная походка с широким расставлением ног. Она очень напоминает походку пьяного человека. Если попросить пациента стоять прямо, то он широко расставит ноги, чтобы не потерять равновесие. Хорошо удается распознать нарушения координации в позе Ромберга. Человек становится прямо, сводит вместе стопы, руки вытягивает вперед и закрывает глаза. При наличии патологических изменений в черве мозжечка больной не сможет удерживать позу или даже упадет.
- Динамическая атаксия. Процесс рассеянного склероза переходит на полушария. Теряются навыки координированных движений. Для точного выявления необходимо провести координационные пробы.
Спинальная форма
Процесс затрагивает аксоны нейронов спинного мозга.
Частые проявления — нижний спастический парапарез, тазовые нарушения, нарушения чувствительности.
Цереброспинальная форма
Наиболее распространенная форма (до 85%) с разнообразной клиникой. Характерны симптомы и церебральной, и спинальной формы.
Виды рассеянного склероза у мужчин
Период, когда заболевание никак себя не проявляет как минимум 24 часа — ремиссия.
При обострении появляются новые симптомы или происходит ухудшение симптоматики после ее временного спада. Длится в среднем 4-6 недель.
Отличительный признак болезни — обострение симптомов при повышении температуры. Типичный признак — затуманивание зрения при приеме горячей ванны. При этом через какое-то время изначальное состояние восстанавливается.
Ремиттирующе-прогрессирующий тип
Также его называют ремиттирующе-рецидивирующим или просто ремиттирующим типом. Наиболее часто встречается и является наиболее благоприятным течением. Главная черта — есть периоды обострения и периоды ремиссии, при которых наблюдают четкое снижение симптоматики.
Первично-прогрессирующее течение
Болезнь сразу же прогрессирует. Ремиссий нет, но бывают периоды стабилизации процесса. В это время состояние больного не ухудшается. Прогноз хуже, чем при ремиттирующем течении.
У мужчин более распространен, чем у женщин.
Вторично-прогрессирующее течение
Похоже на первично-прогрессирующее течение, но является следствием ремиттирующего варианта. Ремиссий нет. Прогноз хуже.
Прогрессирующий с обострениями
Для этого типа характерно стремительное агрессивное развитие заболевания. Симптоматика неуклонно нарастает, обострения часты. Нет ни ремиссий, ни периодов стабилизации процесса.
Достаточно редкое и злокачественное течение. Быстро наступает инвалидизация.
Причины рассеянного склероза у молодых мужчин
Как уже отмечалось, этиология рассеянного склероза не ясна. Однако точно определены факторы, повышающие вероятность мужчины заболеть в молодом возрасте:
- Генетическая предрасположенность. Доказано, что рассеянный склероз связан с генами главного комплекса гистосовместимости HLA. Также исследователи считают, что за наследование рассеянного склероза отвечает несколько генов. Однако не все люди с предрасположенностью к рассеянному склерозу болеют им. Болезнь развивается под воздействием внешних факторов у предрасположенных к ней мужчин.
- Вирусы и бактерии. Опасны вирус герпеса, вирус Эпштейна-Барр и ретровирусы. Из бактерий — стрептококки, стафилококки и другие условно-патогенные микроорганизмы. Ученые считают, что сами по себе инфекционные агенты не вызывают процессы дегенерации. Они запускают лишь воспалительные и аутоиммунные реакции в организме. Поведение иммунных клеток под действием вирусов меняется, и они начинают борьбу с нейронами ЦНС. Хроническая вирусная инфекция реактивирует патологический процесс.
- Хронические интоксикации. Для мужчин опасны привычные интоксикации бензином, органическими растворителями и другими вредными химикатами. В широком смысле хроническая интоксикация — воздействие любых опасных химических агентов на протяжении долгого времени. Например, длительное проживание в экологически неблагополучном районе, работа на вредном производстве. Особенно повышает риск демиелинизирующих заболеваний пребывание на экологически загрязненной территории в детском возрасте.
- Погрешности питания. Недостаток витамина D в пище — доказанный фактор развития рассеянного склероза. Потребление большого количества животных продуктов считается неблагоприятным фактором.
- Курение. Пока нет доказательств, что курение вызывает РС. Однако признан факт, что компоненты табачного дыма утяжеляют течение заболевания, особенно в молодом возрасте.
Диагностика рассеянного склероза у мужчин
Диагностика на ранних стадиях развития затруднительна. Причина — большое количество клинических форм, которые напоминают многие другие неврологические патологии.
В Юсуповской больнице применяют современные методы диагностики, которые дадут ответы на вопросы:
- Где локализуется поражение?
- Каков прогноз?
- Какое лечение наиболее адекватно данному пациенту?
Основа диагностики — клинические и параклинические методы обследования, то есть осмотр невролога. По результатам клинического обследования назначают дальнейшие исследования.
Обследование офтальмолога. Необходимо для выявления проблем со зрением и их коррекции. Осматривают глазное дно — там можно увидеть диск зрительного нерва. Именно он вовлекается в патологический процесс при рассеянном склерозе.
МРТ — магнитно-резонансная томография
На МРТ, в отличие от других лучевых исследований, очень хорошо видно структуру и вещество мозга. Это важно при изучении поражения процессом рассеянного склероза. Современным стандартом является МРТ с контрастом с препаратом гадолиния.
МРТ позволяет:
- Локализировать очаги воспаления
- Определить стадию
- Контролировать тяжесть процесса.
Поставить диагноз по данным МРТ в отрыве от клинической картины невозможно, так как изменения в веществе головного мозга не всегда связаны с рассеянным склерозом.
Исследование вызванных потенциалов
При этом исследовании смотрят на реакцию различных отделов коры головного мозга на внешние раздражители. Виды внешних стимулов:
- Слуховые. Выявляют причину слуховых нарушений.
- Зрительные. Прослеживают путь передачи сигнала от сетчатки до коры головного мозга.
- Соматосенсорные. Проверяют чувствительность участков кожи.
Исследование вызванных потенциалов помогает отличить рассеянный склероз от других патологий, выявляет клинически скрытые нарушения.
Перед этим исследованием нельзя принимать таблетки, влияющие на сердечно-сосудистую систему. Другой подготовки к исследованию не нужно. Пациент садится или ложится, к его голове подключают электроды, которые передают импульсы головного мозга в считывающее устройство. В это время действуют внешние раздражители. Исследование длится до 20 минут.
Анализ спинномозговой жидкости
Вид иммунологической диагностики. Аутоиммунная природа заболевания делает возможной диагностику по антителам сыворотки крови.
Выявляют наличие олигоклональных иммуноглобулинов G. Они указывают на аутоиммунный характер патологии.
Однако нельзя поставить диагноз исходя из результатов этого анализа. Рассеянный склероз у мужчин — не единственное аутоиммунное заболевание с разнообразными клиническими проявлениями. Положительный анализ будет у больных системной красной волчанкой и болезнью Бехчета, проявления которых похожи на рассеянный склероз.
Это исследование потеряло свою актуальность, но иногда проводится на начальных этапах диагностики.
Окончательная постановка диагноза
В Юсуповской больнице применяют критерии МакДональда для постановки диагноза. Их суть — выявить на основании клинических симптомов, необходимо ли дополнительное обследование.
При 2-х и более обострениях и симптомах поражения 2-х и более очагов не нужно проводить МРТ, чтобы поставить диагноз. Во всех остальных случаях требуется МРТ для уточнения локализации очагов.
Лечение рассеянного склероза у мужчин
Вылечить заболевание, то есть устранить его причину, невозможно. Задачи лечения:
- не дать заболеванию прогрессировать, ухудшая качество жизни
- изменить течение заболевания
- купировать обострения.
Лечение при обострении
Препараты выбора — глюкокортикостероиды (ГКС).
- Уменьшают воспалительные и аутоиммунные реакции
- Уменьшают длительность обострения
- Не влияют на течение и последующие обострения
- Имеют множество побочных эффектов, поэтому длительный прием невозможен.
При злокачественном течении к ГКС добавляют цитостатики.
ПИТРС
Препараты, изменяющие течение рассеянного склероза. Это наиболее эффективный способ лечения. Лекарственные средства этой группы:
- Уменьшают частоту обострений
- Оттягивают момент перехода ремиттирующего течения во вторично-прогрессирующее
- Снижают тяжесть обострений.
Существует две линии ПИТРС:
- Первая линия — препараты β-интерферона
- Вторая линия — иммуноглобулины, сильные иммуносупрессоры, аутологичная пересадка клеток костного мозга.
Все эти препараты эффективны при течении с обострениями.
Симптоматическое лечение
Для снятия спастичности:
- Миорелаксанты различных гр
