Отеки при раке головки поджелудочной железы

Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
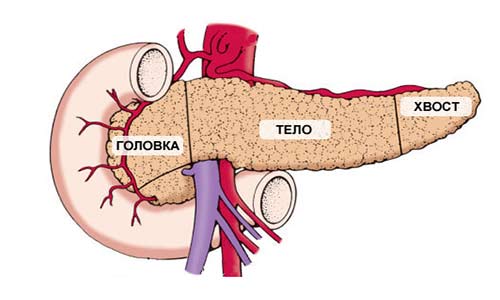
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
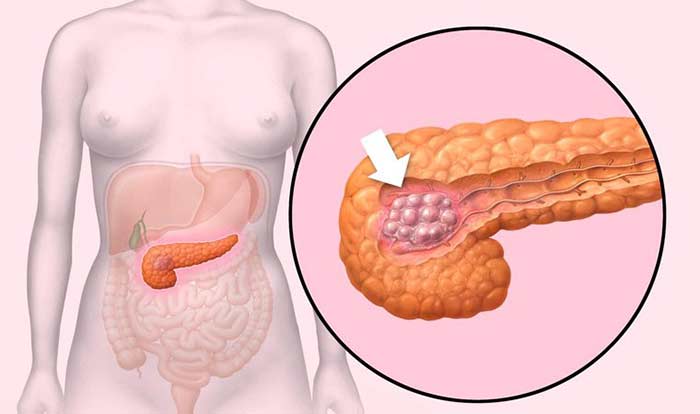
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Источник
Механизм развития воспалительных процессов запускается под воздействием провоцирующих факторов. Это алкоголь, жирная, соленая и копченая пища. При потреблении таких продуктов начинается интенсивное продуцирование пищеварительных ферментов.
Протоки не справляются с выводом сока, что приводит к возникновению застойных явлений. И после запускается опасный аномальный процесс – орган переваривает сам себя, что приводит к острому воспалению. Так развивается отек поджелудочной железы.
Отечность приводит к сдавливанию протоков, они еще больше закупориваются. При осмотре наблюдается набухшая железа, как будто в нее ввели жидкость. Орган значительно увеличивается в своем размере.
Отек провоцирует различные осложнения. Чаще всего он приводит к возникновению абсцессов паренхимы, так как протоки наполняются секретом, в котором высокая концентрация лейкоцитов и слущенных эпителиальных клеток.
Отек и заболевания поджелудочной железы
Как правило, отек поджелудочной — результат неправильной деятельности ферментов пищеварения, которые она вырабатывает. Нарушение функционирования чаще всего вызывает первичное заболевание. Самыми распространенными являются:
- желчнокаменная болезнь (возникает очень быстро);
- злоупотребление алкоголем (процесс длительный).
Острый панкреатит может быть вызван другими заболеваниями:
- сахарный диабет;
- повреждение поджелудочной из-за травмы или хирургического вмешательства;
- инфекционные заболевания;
- закупорка протоков;
- злокачественные опухоли.
Злокачественные новообразования
Отечность провоцируется другими недугами, среди которых опухоль. Чаще диагностируются такие онкологические новообразования, как рак и гормонально-активные новообразования. Рак поджелудочной имеет яркую клинику. Возникает желтуха, прогрессирует сахарный диабет. Онкологическое поражение органа проявляется тяжелым течением хронического панкреатита. Наблюдают болезненность, снижение веса, анорексию.
Чтобы выявить новообразования до проявления первых признаков онкологии, применяются инновационные методы ультразвука. Радикальная терапия недуга включает оперативное вмешательство. Иногда применяется химиотерапия, лучевое лечение.
Гормональные новообразования:
- Инсулинома , новообразование, продуцирующее большое количество инсулина. При этом возникают приступы гипогликемии. Их провоцируют длительные перерывы между приемами пищи и нагрузка. Пациенты отмечают резкое появление голода, сердцебиения, высокого давления, приступов тревоги и возбуждения. Клиника минимизируется после легкого перекуса либо парентерального введения глюкозы.
- Гастринома , опухоль, продуцирующая гастрин. При этом стремительно появляются язвы. Пациентов беспокоят постоянные поносы.
- Карциноиды , опухоль активных клеток. При этом отмечают поносы, эпизоды удушья. Имеет место краснота покровов (по типу «приливов») разной интенсивности, локализации и длительности.
Характерные симптомы
Патологическое нарушений функций поджелудочной проявляется четкими симптомами. Первой о себе дает знать боль. В органе находятся достаточно крупные нервные стволы. При увеличении железы в размерах они сдавливаются и человек ощущает опоясывающую боль, острого характера, исходящую из подреберья. Следом за нервными стволами реагируют нервные окончания, поэтому боль становится резче, иногда просто невыносимой. Это может свидетельствовать о воспалительном процессе головки поджелудочной.
Отек поджелудочной железы повлияет на температуру тела, самочувствие, водный обмен, цвет кожи.
Отечная поджелудочная является причиной, по вине которой в кровь попадают энзимы и продукты распада, что приводит к отравлению организма. Процесс общей интоксикации приводит к отравлению организма и проявляется:
- повышением температуры;
- бледностью кожных покровов;
- сильной слабостью;
- выделением обильного пота;
- тошнотой, рвотой.
При неоднократном повторяющемся воспалении поджелудочной, можно уже говорить о хроническом процессе. При любом воспалении органа поджелудочная сразу становится отечна. Вследствие отека орган меняет свою конфигурацию и строение, изменяются каналы, клеточные элементы становятся очень плотными. Количества ферментов, поступающих в кишечник, недостаточно для полноценного процесса пищеварения. Задержка в пищеварении приводит к застою пищи, что приводит к повышенному метеоризму, вздутию и нарушению стула.
Иногда процесс отека проходит с недостаточным количеством симптомов. Ухудшается самочувствие, Чувствуется тяжесть в животе, человек теряет аппетит. Процесс пищеварения нарушается, как следствие резкая потеря веса. Ситуация очень серьезная, никакие промедления в терапии недопустимы. Поэтому принимать решения нужно даже при слабовыраженных симптомах.
Анатомическое описание
Поджелудочная железа – небольшой орган, располагающийся непосредственно за желудком. Она выполняет две важные функции:
- Пищеварительная. Орган вырабатывает ферменты. Они способствуют расщеплению поступивших с пищей белков, жиров, углеводов. Выделение ферментов производится через протоки железы в просвет двенадцатиперстной кишки.
- Эндокринная. Поджелудочная вырабатывает гормоны, участвующие в обменных процессах. Среди них инсулин. Гормон, способный снижать уровень сахара в крови. Еще одним важным веществом является глюкагон. Гормон обеспечивает повышение уровня сахара. Не менее важно производство гастрина. Этот гормон повышает вырабатывание железой поджелудочного сока.
В анатомии выделяют следующие отделы поджелудочной:
- головку;
- шейку;
- тело;
- хвост.
Чаще всего диагностируется опухоль головки поджелудочной железы.
Диагностика
После оценки клинической картины гастроэнтеролог обязательно прибегает к методам диагностики. Для проведения исследований используется ряд анализов:
- общий анализ крови, который должен показать наличие воспалительного процесса;
- биохимический анализ крови, отображающий наличие в ней ферментов;
- изучение мочи на наличие амилазы, которая подтверждает панкреатит;
- исследование крови на сахар;
- гастроскопия покажет наличие воспалительного процесса;
- УЗИ;
- МРТ.
Отек поджелудочной и рак
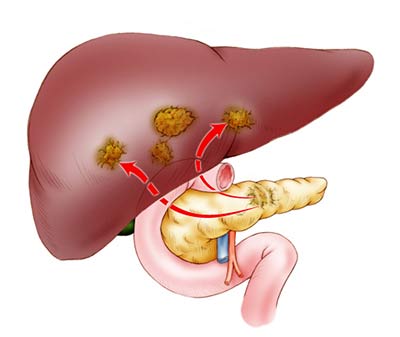
Рак — сложное заболевание. Поражение поджелудочной опухолью встречается довольно редко. Чаще всего злокачественная опухоль образуется на головке органа, реже ею поражаются тело и хвост поджелудочной. Заболевание достаточно опасно тем, что на ранних стадиях может себя никак не проявлять. Поздние стадии несут опасность в распространении зараженных раковых клеток по всей лимфатической системе. Они задерживаются в лимфатических узлах, что ведет к их уплотнению и объединению. В результате такого сложного течения болезни происходит нарушение лимфатического процесса. Образовавшийся застой является причиной появления отеков.
Поздние стадии заболевания осложняются вероятностью скопления жидкости в брюшной полости (асцит). Эффективность лечения асцита напрямую зависит от терапии основной болезни. Для лечения используют только операционные методы и химиотерапию. Положительного результата можно добиться при раннем обнаружении патологии. На поздних стадиях речь идет только о продлении жизни человека, полное излечение невозможно.
Локализация воспалительного процесса
Если поджелудочная железа воспаляется, то боли бывают разные: ноющие, режущие, колющие, с конкретной локализацией, к примеру, под правым ребром, или вообще без локализации по всей брюшной полости, в спине или паху.
Ноющая боль в средней части брюшной полости указывает на то, что воспалено тело поджелудочной, если боль ощутима в правом боку – воспалена головка железы, а если в левом – хвост. Наличие последних двух случаев гораздо хуже, ведь в этих частях формируется объемное образование (опухоль).
Общее изменение размеров поджелудочной железы намного безопаснее, чем увеличение ее какой-либо части. Головка железы имеет особую форму и своеобразное строение: она располагается у взрослого человека на уровне первых двух позвонков, а у новорожденного младенца немного выше.
Объемное образование головки поджелудочной обычно обнаруживается во время УЗИ брюшной полости и считается опасным заболеванием. Оно бывает доброкачественным или недоброкачественным, которое требует незамедлительного удаления.
Такое заболевание нередко встречается у людей после 60 лет. Даже визуально опытный врач определяет первые признаки воспаления головки железы: изменение цвета кожи и окрашивание белков глаз в желтый цвет. Лечение этой формы заболевания происходит в условиях стационара.
В хвосте
Хвост поджелудочной железы имеет загнутую вверх грушевидную форму и вплотную подходит к селезенке. У взрослого здорового человека оптимальная ширина хвоста органа составляет 20-30 мм, а длину он имеет около 15 см.
Опухоль в хвосте железы проявляется редко: около четвертой части всех заболеваний ЖКТ. Но если ее диагностируют, то нередко опухоль сразу злокачественная и почти не поддается лечению, так как обнаруживается поздно, когда уже достигает значительных размеров.
Лечение отеков при панкреатите
Лечение поджелудочной направлено на снятие признаков заболевания (отек, боль), а затем и устранением непосредственной причины. Специалистами терапия патологии назначается, опираясь на поставленный диагноз. Отек при сахарном диабете, желчнокаменной болезни или алкогольном синдроме требует индивидуального подхода. В основном при отеке с признаками панкреатита терапия включает в себя медикаментозный подход, диету и в серьезных ситуациях — хирургическое вмешательство.
Медикаменты
Общее лечение включает использование ряда обязательных медикаментов. Снять боль при отеке помогают препараты на основе спазмолитиков или новокаина. Обязательно применение медикаментов, подавляющих активность трипсина, плазмина и других панкреатических ферментов. Для избегания осложнений в виде острых инфекций назначаются антибиотики.
Во избежание повторения обострений, после назначения общей медикаментозной терапии, в назначения добавляют лекарства, устраняющие основное заболевание, вызвавшее острое состояние. Если это диабет, в назначения включают препараты с инсулином. Одним из безопасных является «Хумалог». К медикаментам длительного действия относится «Лантус», короткого действия «Новорапид».
Если причиной отека стала желчнокаменная болезнь, больному приписывают препараты на основе медвежьей желчи (урсодезоксихолевая кислота). Используя все возможные современные препараты, можно достаточно быстро снять неприятные симптомы заболевания и восстановить функции поджелудочной железы.
Диетическое питание
В период терапии поджелудочной и в дальнейшем, для профилактики повторных осложнений, пациенту рекомендуют соблюдать сбалансированное питание, которое помогает устранить признаки болезни. В острый период в течение дня рекомендован голод, в последующее время питание должно быть маленькими и частыми порциями. Назначается специальная диета:
- В основу диетического питания ложится уменьшение количества употребляемой соли, запрет соленых, копченых и жареных блюд. Из меню полностью исключить консервацию, алкоголь, сдобную выпечку;
- Все блюда для больного подаются в протертой, полужидкой консистенции. Рекомендовано приготовление на пару котлет, нежирной рыбы, куриного мяса. Из овощей разрешен картофель, а для отваров — шиповник, смородина, некрепкий черный чай.
Если отек возник из-за сахарного диабета, ограничивают поступление углеводов. Тыква, капуста, кабачки, морковь, перец отлично подходит для приготовления блюда, а картофель, кукуруза, хлебобулочные изделия, молочные продукты, фрукты для людей, больных сахарным диабетом, использовать не рекомендовано.
Хирургическая операция
При тяжелых формах осложнений показано хирургическое лечение. Тип операции зависит непосредственно от особенностей воспаления. При разрушенной структуре ткани органа применяется лапаротомия, при которой поврежденные участки удаляются. В особо сложных случаях поджелудочная удаляется полностью, иногда вместе с желчным. Образовавшееся скопление в животе жидкости врач устраняет при помощи перитонеального лаважа. Если основанием отека является нарушение головки органа, врач устраняет проблему при помощи операции. Рак тоже возможно лечить хирургической операцией.
Патология поджелудочной железы — очень опасное и хитрое заболевание. Если не проходить регулярные обследования у врачей, возникшее осложнение на начальном этапе может остаться незамеченным и проявиться в обостренном состоянии. Постоянное соблюдение диеты, регулярные обследования у специалистов помогут предупредить возникновения приступов и дополнительных осложнений.
Проявление доброкачественных образований
Характерные проявления отличаются в зависимости от природы новообразования.Если у пациента доброкачественная опухоль поджелудочной железы, симптомы таковы:
- Чрезмерная потливость.
- Желтушность кожных покровов.
- Слабость.
- Головокружения.
- Нарушения в работе пищеварительной системы.
- Рвота и тошнота.
- Чувство страха и панические атаки.
Болевые ощущения свойственны тем, у кого новообразование достигло внушительных размеров и происходит давление на смежные органы. Важно понимать, что боли говорят именно о доброкачественном характере опухоли, так как она не может выйти за границы оболочки, в то время как злокачественная разрослась бы и пустила метастазы.
При подтверждении доброкачественной направленности, рекомендована операция, в ходе которой удастся удалить новообразование органа и, в частности, опухоль головки поджелудочной железы. Прогноз благоприятный, восстановление происходит достаточно быстро.

Считается, что это не смертельное заболевание, процент летальных исходов ничтожно мал. Произойти непоправимое может лишь по причине запущенности.
Если не удалять опухоль, она разрастется и будет давить на внутренние органы. Это может стать фактором развития кишечной непроходимости, которая крайне опасна.
Источник
