Отеки при хронической артериальной недостаточности
Симптомы
Заболевания артерий нижних конечностей – это группа болезней, сопровождающихся постепенной закупоркой артерий сосудов и вызывающих синдром хронической ишемии (нарушения кровообращения) нижних конечностей.
Хроническая артериальная недостаточность – синдром, характеризующийся медленным прогрессирующим течением с облитерацией (закупоркой) просвета артерий, при котором происходит уменьшение притока крови к мышцам и другим тканям нижних конечностей, что ведет к развитию хронической ишемии.
Основной клинический синдром атеросклеротического поражения артерий нижних конечностей – боли при нагрузке – ходьбе («перемежающаяся хромота»), парестезии (онемение и похолодание нижних конечностей), гипергидроз (избыточная влажность кожных покровов при тромбангиите – воспалительном заболевании артерий), сухость и шелушение кожи, образование кожных трещин, ломкость ногтей (при атеросклерозе). При выраженной хронической ишемии нижних конечностей отмечается постоянная боль, в том числе – в покое.
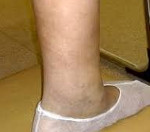
При объективном обследовании на пораженной конечности выявляются атрофия (уменьшение объема) мышц, кожи и подкожно-жировой клетчатки (симптом «пустого пальца» или «пустой пятки», развивается отёк (при надавливании длительно остается вдавление), характерна бледность и цианотичность (синюшность) стопы, истончение кожи, выпадение волос на голени, гипертрофия (утолщение), слоистость ногтевых пластинок, гиперкератоз (утолщение рогового слоя), наличие трещин, некротические изменения, язвы (чаще пяточная область и фаланги пальцев), гангрена.
Формы
В зависимости от степени поражения сосудистого русла выделяют 4 степени хронической артериальной недостаточности нижних конечностей, которые отличаются по своим клиническим проявлениям:
- Первая степень: утомляемость ног при длительной нагрузке, зябкость, нарушение чувствительности, онемение.
- Вторая степень: появление симптома «перемежающейся хромоты» ощущение сжимающей боли в икрах ног (реже – в бедрах), возникающее при ходьбе и проходящее после остановки, ноги становятся бледными. Также пропадает волосяной покров, на артериях нижних конечностей резко ослабевает или совсем исчезает пульс.
- Третья степень: постоянная боль в ногах в покое, даже ночью, синюшность и плотный отек стопы и голени, больной стремится постоянно держать ноги опущенными вниз (ноги свисают с кровати во время сна и т.д.).
- Четвертая степень: появление язвенно-некротических изменений ног вплоть до гангрены (омертвения тканей).
Причины
Самой распространённой причиной заболевания артерий нижних конечностей является атеросклероз. Другой причиной является облитерирующий эндартериит – системное иммунопатологическое воспалительное заболевание артерий и вен.
В первом случае происходит локальное сужение просвета артерии атеросклеротической бляшкой, заболеванием страдают преимущественно мужчины старше 40 лет. При облитерирующем эндартериите происходит диффузное сужение артериального русла нижних конечностей на всем его протяжении, болеют им чаще молодые мужчины. Факторами, способствующими прогрессированию хронической артериальной недостаточности нижних конечностей, являются курение, сахарный диабет, артериальная гипертония. В результате поражения стенок сосудов развивается сужение артериального русла и страдает артериальный кровотока=, что влечет за собой нарушение обмена веществ и ишемию тканей.
Курение повышает риск развития заболевания артерий нижних конечностей в 2-6 раз, а сахарный диабет повышает риск развития заболевания в 2-4 раза. Увеличение общего холестерина на 10 мг/дл увеличивает риск развития заболевания приблизительно на 5-10%. Повышение уровня гомоцистеина (аминокислоты плазмы крови) в крови увеличивает риск поражения артерий нижних конечностей в 2-3 раза, а содержание С-реактивного белка (маркера воспаления) было выше у лиц, у которых в последующем развились заболевания артерий нижних конечностей.
Проверить симптомы
Проверьте ваши симптомы и получите картину вероятных заболеваний, а также подробный алгоритм дальнейших действий.
Диагностика
Диагностика хронической артериальной недостаточности нижних конечностей осуществляется сосудистым хирургом на основании данных анамнеза, клинического осмотра, сбора жалоб, применения лабораторных и инструментальных методов обследования. Диагностика направлена на выявление этиологического фактора, вызвавшего заболевание, а также оценки тяжести состояния и возникающих осложнений.
Из анамнеза можно выяснить наличие табакокурение, атеросклероза, сахарного диабета, гипертонии, почечной недостаточности, нарушения свертывания крови, повышенное содержание в крови общего холестерина и липопротеинов низкой плотности/ЛПНП («плохого холестерина»), гомоцистеина, С-реактивного белка.
Диагноз устанавливается на основании жалоб больного на «перемежающуюся хромоту», выявления при осмотре дистрофии мышц, кожи, подкожной клетчатки, снижения пульсации на артериях, снижения температуры кожных покровов. Проводят функциональные пробы:
- Оппеля: время восстановления обычного цвета кожных покровов после нажатия пальцем;
- Самуэльса: в положении с приподнятыми ногами больной совершает 20-30 сгибаний в голеностопных суставах.
- Гольдфлама: в положении больного на спине с приподнятыми над кроватью ногами ему предлагают производить сгибания и разгибания в голеностопных суставах;
- Ситенко-Шамовой: на верхнюю треть бедра накладывается жгут до полного пережатия артерий, через 5 минут его снимают;
- Бурденко: определение интенсивности и длительности мраморной окраски подошвы, появляющейся после быстрого многократного сгибания колена в положении стоя;
- Коленный феномен Панченко: больной, запрокинув больную ногу на колено здоровой, вскоре начинает испытывать боль в икроножных мышцах, чувство онемения в стопе, ощущение ползания мурашек в кончиках пальцев пораженной конечности.
К инструментальным методам диагностики хронической артериальной недостаточности нижних конечностей в настоящее время относится прежде всего ультразвуковая допплерография, позволяющая определить состояние просвета артерии, ее стенок, скорость и направление кровотока. Но «золотым стандартом» диагностики является рентгеноконтрастная ангиография, по результатам которой принимается решение о целесообразности оперативного лечения и его объеме.
Ангиография (рентгеноконтрастная ангиография, томографическая и магнитно-резонансная томография) позволяет четко определить ангиоархитектонику (композицию) сосудистого русла, поставить точный диагноз, определить локализацию и распространенность окклюзии, определиться с объемом выполнения необходимой реконструктивной операции, дает четкий дифференцированный диагноз тромбангиита и атеросклероза.
Для уточнения причин заболевания проводят также ультразвуковое дуплексное сканирование, транскутанное мониторирование газов (определение напряжения кислорода в поверхностных тканях), лазерную допплерографию (флоуметрия), тредмил-тест (метод позволяет объективно оценить функциональные способности сердечно-сосудистой системы и определить ишемический синдром, лимитирующий физическую активность), измерение лодыжечно-плечевого индекса (ЛПИ) на ногах (оценка артериального кровотока).
Клинические анализы мочи и крови выполняются для оценки текущего состояния пациента и для диагностики заболевания, вызвавшего поражение артерий нижних конечностей. В биохимическом анализе крови, отмечают повышение общего холестерина за счет липопротеинов низкой плотности (при наличии атеросклероза), увеличение содержания в крови глюкозы (при наличии сахарного диабета), возможна гипергомоцистеинемия (повышение уровня гомоцистеина).
Дифференциальная диагностика хронической артериальной недостаточности проводится с хронической венозной недостаточностью, невралгией, артрозами (дегенеративными заболеваниями суставов) и артритами (воспалительными заболеваниями суставов).
Основные используемые лабораторные исследования:
- Биохимический анализ крови: холестерин ЛПНП – повышен (при атеросклерозе), глюкоза – повышена (при диабете).
- Клинический анализ крови при наличии осложнений (лейкоциты – повышены, СОЭ – ускорение).
Дополнительные используемые лабораторные исследования:
- С-реактивный белок.
- Гомоцистеин.
Основные используемые инструментальные исследования:
- Ультразвуковая допплерография (УЗДГ);
- Ультразвуковое дуплексное сканирование (УЗДС);
- Ангиография (КТ-ангиография, МРТ-ангиография);
- Измерение лодыжечно-плечевого индекса (ЛПИ) на ногах.
Дополнительные используемые инструментальные исследования:
- Транскутанное мониторирование газов (определение напряжения кислорода в поверхностных тканях);
- Лазерная допплерография (флоуметрия);
- Тредмил-тест.
Проверить результат анализа
Введите результаты ваших анализов и получите подробное заключение и персональные рекомендации
Лечение
Очень важны мероприятия по изменению образа жизни пациента: отказ от курения, соблюдение гипохолестериновой диеты, тренирующая ходьба, снижение веса. Для медикаментозного лечения используют препараты, улучшающие реологию («текучесть») крови (ацетилсалициловую кислоту, тиклопидин, клопидогрель), снижающие уровень холестерина крови (все статины), сосудорасширяющие препараты (пентоксифиллин, реополиглюкин, алпростадил), антиоксиданты (витамины А, С, Е).
При наличии сопутствующей патологии (артериальная гипертония, сахарный диабет) очень важна полноценная компенсация данных заболеваний. В более тяжелых случаях проводят хирургическое лечение. При облитерирующем атеросклерозе – это внутрисосудистое расширение пораженных участков, хирургическое удаление бляшек артерий, шунтирование пораженных участков протезами. При облитерирующем эндартериите производят поясничную симпатикотонию – удаление нервных узлов, ответственных за сужение артерий.
Осложнения
Осложнениями хронической ишемии нижних конечностей могут быть трофические язвы, развитие мышечной контрактуры (ограничение пассивных движений в суставе), гангрена.
Записаться к врачу
Квалифицированное лечение вашего заболевания уже сейчас
Задать вопрос врачу
Анонимный вопрос врачу по вашей проблеме абсолютно бесплатно
Профилактика
Профилактика включает в себя здоровый образ жизни (прежде всего – отказ от курения и физические тренировки) и своевременно начатое лечение на ранних стадиях нарушений жирового и углеводного обменов (под контролем содержания холестерина и глюкозы), а также артериальной гипертонии (контроль артериального давления).
Какие вопросы следует задать врачу
Какие обследования необходимо пройти для уточнения степени тяжести заболевания?
К каким последствиям может привести хроническая артериальная недостаточность нижних конечностей?
Всегда ли требуется операция, или можно обойтись приемом лекарств?
Советы пациенту
Необходимы соблюдение диеты с низким содержанием жира и высоким содержанием клетчатки, ограничение натрия (соли) до 1500 мг в день или менее 3/4 чайной ложки, занятия спортом не менее 30 минут в день 5 дней в неделю, контроль веса, управление стрессом, ограничение употребления алкоголя, и главное – отказ от курения.
Лекарства, которые может назначить врач
- АМПРИЛАН
- Детромб®
- Дилапрел®
- Зилт®
- Иломедин®
- Пирамил®
- Пирамил®
- Плавикс®
- Танакан®
- Тритаце®
- Эндурацин
Купить лекарства
Заказывайте необходимые лекарства онлайн
Источник

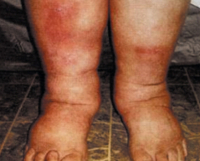
Хронический венозный отек – это избыточное накопление тканевой жидкости, ассоциированное с хронической венозной патологией нижних конечностей. Клинически проявляется увеличением объема голени, образованием ямок при пальпации, изменением кожной окраски на фоне телеангиэктазий, расширения и варикозной трансформации поверхностных вен. Диагноз устанавливают при физикальном обследовании, в случае необходимости дополняя его результатами инструментальных процедур (УЗДС, КТ, МРТ вен и окружающих тканей, волюметрии). Пациенты нуждаются в комплексном лечении с использованием консервативных (фармакотерапии, эластической компрессии) и инвазивных методик.
Общие сведения
Венозные отеки на нижних конечностях выявляют у 7,2–63,8% флебологических пациентов. В общей популяции показатель может варьироваться от 7 до 20%. Это связано с различными методами анализа, особенностями этнокультурной среды, возрастом, образом жизни обследованных лиц и другими факторами. Патологическому состоянию свойственна географическая неоднородность: если в европейских странах уровень распространенности достигает 17,2%, то у жителей дальневосточных регионов он не превышает 10,7%. Как и венозная патология в целом, ассоциированные с ней хронические отеки чаще встречаются у женщин. Их распространенность увеличивается с возрастом, достигая пика у пожилых людей.
Хронический венозный отек
Причины
Появление хронического отека обусловлено длительной внутрисосудистой гипертензией и свидетельствует о прогрессирующей несостоятельности венозной сети. Затруднение оттока крови наблюдается из-за нарушений на различных уровнях – дефектов клапанного аппарата, обструкции поверхностного или глубокого русла, дисфункции мышечного насоса, внешней компрессии. Наиболее значимыми причинами подобного состояния выступают:
- Варикозная болезнь. Является наиболее распространенным этиофактором венозных отеков. В варикозно расширенных сосудах депонируется большое количество крови, что провоцирует повышение гидростатического давления и выход жидкости в межтканевые пространства.
- Посттромботический синдром. Окклюзия сосудистого просвета и клапанная деструкция являются основными факторами развития хронического отека у пациентов, перенесших тромбоз глубоких вен. Его выраженность определяется степенью реканализации стеноза и развитием коллатералей.
- Беременность. Венозную обструкцию в третьем триместре связывают со сдавлением нижней полой и подвздошных вен увеличенной маткой, а высокие уровни прогестерона снижают тонус сосудов. При повторных беременностях относительный риск венозной недостаточности и ХВО возрастает в 3 раза.
- Иммобилизация. Длительное (более трех суток) обездвиживание конечностей или всего тела сопровождается нарушением функционирования мышечно-венозной помпы и замедлением кровотока. Такая ситуация возникает после травм, хирургических вмешательств, при параличах.
- Синдром Мея-Тернера. Анатомическая особенность в виде сдавления левой общей подвздошной вены одноименной правой артерией является причиной одностороннего отека для 9% пациентов с венозным рефлюксом. Внешняя компрессия затрудняет отток крови, приводя к отечности.
- Врожденные аномалии клапанов. Источником клапанной недостаточности могут быть врожденные дефекты – гипо- или аплазия створок, атипичное и асимметричное прикрепление, полное недоразвитие либо отсутствие. Анатомические аномалии провоцируют функциональную недостаточность клапанов с развитием застойных явлений.
Причинами хронического венозного отека также могут выступать травмы нижних конечностей, опухоли малого таза. Факторами, провоцирующими гипертензию в поверхностной и глубокой сосудистой сети, являются гиподинамия, продолжительные статические нагрузки, некоторые заболевания (бронхолегочная патология с длительным кашлем, запоры, сердечная недостаточность). Риск отечности возрастает у лиц с избыточным весом и принимающих оральные контрацептивы.
Патогенез
Возникновение хронического венозного отека определяется длительным стазом и повышением внутрисосудистого давления. Как результат, увеличивается проницаемость стенки вен, нарастает градиент транскапиллярной диффузии. Это дополняется экстравазацией крупномолекулярных плазменных белков (фибриногена, фрагментированного гемоглобина) и разрушенных форменных элементов, что ведет к нарастанию онкотического интерстициального давления. Под влиянием указанных изменений в периваскулярных тканях накапливается избыток жидкости.
Сначала снижение интенсивности интерстициального отека достигается включением компенсаторных механизмов. Выведение жидкости осуществляется путем активизации лимфодренажной системы, что соответствует транзиторным симптомам. Но сохраняющаяся венозная гипертензия с постоянно высоким уровнем гидростатического давления усугубляет изменения микроциркуляторного русла и приводит к декомпенсации механизма оттока. В тканях скапливается все больше жидкости, что делает отеки интенсивными и постоянными.
Находясь в паравазальной ткани, фибриноген трансформируется в фибрин, инициируя асептическое воспаление, участвуя в образовании соединительнотканных тяжей и «муфт», сдавливающих капилляры. Микроангиопатия усугубляет гипоксические расстройства, поддерживает формирование индуративного целлюлита, что в сочетании с лимфангоитом провоцирует окклюзию путей лимфооттока. В результате развивается флеболимфедема, создаются условия для возникновения и прогрессирования трофических расстройств.
Классификация
Согласно международной классификации CEAP, используемой в практической флебологии, отечный синдром относится к 3 клиническому классу (C3), являясь начальным и основным признаком венозной недостаточности. В рамках этой диагностической системы предлагают использовать шкалу оценки тяжести хронического венозного отека (VCSS):
- 1 балл. Отеки отсутствуют.
- 2 балла. Отечность наблюдается вокруг лодыжек вечером.
- 3 балла. Сохраняется в дневное время и распространяется выше лодыжек.
- 4 балла. Утренние отеки локализуются выше лодыжек, нарушают повседневную активность.
Сам по себе отек не является отдельной нозологической единицей и имеет вторичный характер, но он отражает развитие локальных нарушений в системе сосудов голени и бедра. Наличие и выраженность венозного отека обязательно указывают при постановке клинического диагноза.
Симптомы ХВО
Развитие хронического венозного отека происходит постепенно, по мере нарастания признаков недостаточности оттока. Визуально определяются увеличение объема одной или обеих конечностей, преимущественно над лодыжками и в нижней трети голени, бледность или цианоз кожных покровов. Важным признаком становится наличие телеангиэктазий, расширенных ретикулярных или варикозно измененных подкожных вен. Субъективно пациенты ощущают тяжесть в ногах, утомляемость. Иногда возникают онемение и боли, связанные с нарастающей интравенозной гипертензией. Но с прогрессированием флебопатологии субъективные жалобы ослабевают.
Выраженность симптомов зависит от ряда внешних и внутренних факторов. Начальные стадии патологии характеризуются транзиторным отеком, возникающим обычно к концу дня после длительного стояния или сидения, исчезающим утром или при ходьбе. В дальнейшем симптомы становятся постоянными, но связь с провоцирующими условиями не утрачивается. Помимо статических нагрузок, количество тканевой жидкости увеличивается при повышении окружающей температуры, во второй фазе менструального цикла у женщин.
Венозные отеки выявляют по образованию ямки после надавливания пальцем на переднюю поверхность голени, длительному сохранению отпечатков от носков. Но воспалительная индурация, возникающая на более поздних сроках заболевания, делает следы от давления незаметными. Присоединившаяся лимфедема сопровождается отечностью стопы и определяется невозможностью сформировать кожную складку на тыльной поверхности основной фаланги второго пальца (симптом Стеммера).
Осложнения
Изолированный отек нижних конечностей встречается лишь на ранних стадиях хронической венозной недостаточности. Прогрессирование микроциркуляторных и тканевых расстройств способствует возникновению трофических нарушений: гиперпигментации, застойного дерматита, липодерматосклероза. Частым осложнением являются кожные язвы – вероятность ульцерации в дистальных участках характерна для 60–90% пациентов. Но в условиях усугубляющегося стаза наиболее значимым и опасным состоянием считаются тромбозы в поверхностных и глубоких венах, возникающие впервые либо рецидивирующие.
Диагностика
Учитывая достаточно типичные клинические признаки, выявление ХВО обычно не представляет сложностей. Однако для подтверждения его генеза, осуществления дифференциальной диагностики и планирования лечебной тактики необходимы результаты инструментальных исследований:
- УЗДС вен. Ультрасонография считается наилучшим способом оценки проходимости периферической венозной сети нижних конечностей. Позволяет выявить рефлюксы, определить состоятельность мышечной помпы, измерить толщину и эхографическую плотность подкожных тканей.
- Водно-иммерсионная волюметрия. Считается «золотым стандартом» в динамической оценке хронического венозного отека. Волюметрия измеряет объемно-весовые характеристики вытесненной и сохраненной в различных условиях тканевой жидкости (утром и вечером, стоя и лежа, при физических нагрузках и после отдыха, в динамике лечения).
- Томография сосудов и мягких тканей. Томографические методики полезны для точной верификации причины отечного синдрома и его локализации (суб- или эпифасциальной). По данным КТ-флебографии выявляют дефекты сосудистой стенки и оценивают степень обструкции. Анализировать изменения мягких тканей и состояние вен голени с высокой информативностью позволяет МРТ.
Для установления причин венозной недостаточности иногда приходится использовать инвазивные диагностические методики, в частности, контрастную флебографию. При поражении поверхностных сегментов проводится плетизмография, в неясных ситуациях прибегают к радиоизотопной сцинтиграфии.
Диагностикой хронического отека занимаются хирурги-флебологи. Учитывая вероятность иных причин патологии, а также полиморбидность, характерную для пожилых пациентов, локальные изменения венозного генеза приходится дифференцировать с нефротическими, кардиальными, лимфостатическими отеками. Необходимо исключать травматические, воспалительные, гипоонкотические и иные механизмы, не участвующие в развитии флебогенных нарушений.
Лечение хронического венозного отека
Успех лечения заключается в комплексной коррекции, каждый элемент которой имеет важное значение. Общережимные мероприятия требуют исключения продолжительных статических нагрузок, постурального дренажа – положения лежа с приподнятыми на 20–25° ногами. Параллельно осуществляют активные действия, направленные на ликвидацию застойных явлений:
- Компрессионная терапия. Признана основным компонентом консервативного лечения венозного отечного синдрома, предполагает создание положительного внесосудистого давления. Выполняется с помощью медицинских изделий – эластических бинтов средней растяжимости (в начале лечения), трикотажа 2–3 класса (колгот, чулок), переменной аппаратной пневмокомпрессии (одно- или многокамерными манжетами).
- Фармакотерапия. Главный аспект медикаментозной терапии – применение флебопротекторов или венотоников (микронизированной очищенной флавоноидной фракции, экстракта иглицы, гидроксиэтилрутозиды). В некоторых случаях системное лечение потенцируется диуретиками и полиферментными средствами. Местная терапия обычно осуществляется гелями, содержащими гепарин или венотоники.
- Хирургическая коррекция. В фазу выраженной отечности любые хирургические вмешательства противопоказаны. После курса консервативной терапии рассматривают вопрос об эндовенозной облитерации (склеротерапии, ЭВЛК, радиочастотной коагуляции), щадящей флебэктомии (криогенной, инвагинационной, PIN-стриппинге). Но ни один из них не может гарантировать полного исчезновения отечного синдрома, требуя дальнейшей поддерживающей терапии.
Послеоперационная реабилитация включает эластическую компрессию и прием флебопротекторов. Прямое воздействие на мышечно-венозную помпу нижних конечностей оказывает сравнительно новая лечебная методика – электромышечная стимуляция, позволяющая уменьшить отечность и другие признаки венозной недостаточности.
Прогноз и профилактика
Выраженность хронического венозного отека хорошо коррелирует со степенью функциональных расстройств в сосудистой системе нижних конечностей. От его адекватной терапии во многом зависит конечный исход флебопатологии. Отсутствие полноценной коррекции чревато развитием осложнений, но при комплексном подходе прогноз для жизни и трудоспособности вполне благоприятный. Профилактические рекомендации включают устранение факторов риска (борьбу с гиподинамией, ожирением, ограничение статических нагрузок), своевременное лечение начальных стадий хронической венозной патологии и сопутствующих заболеваний.
Источник
