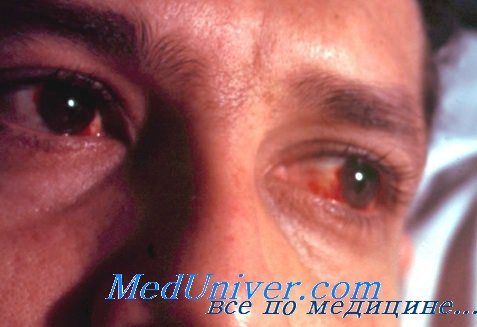
Отеки под глазами при глистах

Трихинеллез (син.: трихиноз, Trichinellosis, Trichinosis, Trichiniasis, Trichinenkrankheit, Trichinose, Triquinosis)-пероральный биогельминтоз, зооноз, вызываемый микроскопической нематодой – трихиной. Заболевание характеризуется выраженной обшей реакцией инфекционно-аллергического характера: лихорадка, мышечные боли, кожные высыпания, эозинофилия, выраженный отек лица. Глазные поражения обнаруживают у 40-75% больных. Длина самки трихины 2,2-3,6 мм, толщина 0,06-0,072 мм, длина самца 1,4- 1,6 мм, мигрирующих личинок 0,1 мм, наибольшая длина мышечных личинок 1 мм. После поедания человеком или животным зараженного мяса личинки освобождаются по мере переваривания мяса и внедряются передним концом в стенку тонкой кишки. Через 30-40 ч они превращаются в половозрелых гельминтов. Самки после оплодотворения отрождают личинок, которые с током крови и лимфы попадают в мышцы и проникают в мышечные волокна. Через 2- 3 нед личинки закручиваются в виде спирали, становясь инвазионными, через 1-2 мес вокруг них образуется соединительнотканная капсула, которая обызвествляется к концу 2-го года. Патогенетическую основу заболевания составляет сенсибилизирующее действие продуктов обмена паразитов и погибших гельминтов на инвазированиый организм, обусловливающее выраженные аллергические реакции, а также аутоиммунные воздействия при деструкции ткани. В более поздних стадиях важную роль играют специфические изменения в мышцах, где вокруг личинок образуются капсулы. Инкубационный период длится от 5 до 40 дней, обычно 10-25 дней. Заболевание начинается остро, продолжительность его от 1-2 до 5-6 нед. Трихинеллез имеет характерную клиническую картину, на основании которой получил название «одутловат-ка» [Тальковский С. П.]. Первыми симптомами заболевания бывают выраженные отеки век, конъюнктивы, лица и лихорадка. В дальнейшем отеки могут распространиться на шею, туловище, конечности. Большие беспокойства больному доставляет полиморфная зудящая сыпь. Больные жалуются на боли в мышцах и головную боль. В тяжелых случаях лихорадка носит ремиттирующий характер, но может быть и постоянной. Эозинофилия может достигать 50-60% и даже 90% и более, максимальный уровень ее отмечается на 2-4-й неделе инвазии [Калмыков П. Г., Первомайский Г. С.]. В легких случаях эозинофилия может и не достигать высокого уровня. К. Klemanska наблюдала женщину с глазным трихинеллезом, у которой эозинофилия составляла 12%. Больные могут отмечать плохое самочувствие, слабость, нарушение сна, боли в животе, тошноту, возбуждение или, наоборот, депрессивное состояние. При особенно тяжелом течении заболевания могут возникнуть осложнения: миокардиты с острой сердечной недостаточностью, пневмонии, менингоэнцефалиты, гепатиты, нефриты, системные васкулиты. Летальность при трихинеллезе может достигать 10-30%.
Поражение глаз при трихинеллезеПри трихинеллезе поражения глаз встречаются часто; по данным разных авторов, в 40; 45; 75% случаев [Larmande A.], а иногда они являются доминирующими симптомами заболевания, в связи с чем больной первоначально обращается к окулисту [Croll М., Croll L. J., Could S.]. Отечественные ученые Н. П. Чеботаев, Л. П. Дыбан, Н. В. Повлоцкая-Бурштейн провели детальный анализ поражений глаз при трихинеллезе, но особенно полное и яркое описание их дано С. И. Тальковским, лично наблюдавшим 25 случаев заболевания в очаге, где во время предыдущей вспышки были поражены около 250 больных. У больных внезапно появляется выраженный отек век, особенно верхних, которые на одутловатом отекшем лице свисают большими полупрозрачными мешками, по образному выражению С. И. Тальковского, как бы в виде лепешек, прикрывая глаза. Л. П. Дыбан наблюдал отек век уже в первый день заболевания у 30 из 37 больных. Отек век обычно двусторонний; умеренный экзофтальм наблюдается примерно у 10% больных [Дыбан А. П.]. Отмечается болезненность при пальпации и движениях глазных яблок, подвижность их ограничена [Croll M., Croll L. J.]. Гиперемия и отек конъюнктивы резко выражены уже с первого дня. В связи со значительным отеком наружных частей переходных складок образуется валикообразное выпячивание. Вследствие выраженного хемоза конъюнктивы глазного яблока формируется циркулярный валик вокруг роговицы [Kean В. Н.]. В последующие дни возникают точечные и обширные копъюиктивальные и подкоиъюпктивальиые кровоизлияния. Нарастающее раздражение конъюнктивы сопровождается образованием значительного количества серозного отделяемого. Хемоз конъюнктивы, обычно возникающий у половины больных, у некоторых из них особенно выражен и сопровождается отеком роговицы, которая теряет прозрачность, но острота зрения при этом не снижается [Тальковский С. И.]. Отек тканей глазницы, приводящий к экзофтальму, в ряде случаев сочетается с выраженным синуситом. В связи с поражением глазных мышц ощущаются боли при движении глазных яблок, причем их подвижность ограничена в большей или меньшей степени [Gould S.]. Могут развиться парезы или параличи наружных мышц, наблюдаются также птоз, недостаточность конвергенции, диплопия [Klemanska К.]. У отдельных больных возникает ирит. Отмечаются также нарушение аккомодации, скотомы – выпадения в поле зрения. Изменения глазного дна не имеют характерных признаков, у некоторых больных наблюдаются отек или гиперемия диска зрительного нерва, кровоизлияние в макулярной области, отек сетчатки, очаги экссудации в ней. В редких случаях развивается вторичная глаукома и наступает слепота [Ксап В. Н.]. Диагноз устанавливают на основании характерной клинической картины заболевания и анамнестических данных об употреблении в пищу недостаточно обработанной свинины, медвежатины или мяса других животных. Решающими являются результаты микроскопического исследования на наличие личинок трихинелл в остатках подозрительного мяса. Производят также иммунологические реакции: кольцепреципитации (положительна на 2-3-й неделе заболевания), РСК на холоде (на 4-5-й неделе), микропреципитации на живых личинках, гемагглютинацин, флюоресцирующих антител, внутрикожную пробу (чувствительна уже на 2-й неделе). Иссечение кусочка трапециевидной, дельтовидной или икроножной мышцы для трихинеллоскопии в настоящее время не производят. Лечение и профилактика трихинеллезаВ легких случаях заболевания рекомендуют постельный режим и назначают симптоматическое лечение: ацетилсалициловую кислоту, антигистаминные препараты, витамины, глюкозу. Больных с заболеванием средней тяжести и тяжелым его течением обязательно госпитализируют в инфекционные или терапевтические стационары. Вермокс (мебендазол) назначают в суточной дозе 300 мг в 3 приема в течение 7-10 дней [Озерецковская Н. Н. и др.]. В первые 48 ч после заражения, в кишечной фазе заболевания, назначают пиперазина адипииат (Adiprazina, Entacyl, Entrazin – Nematocton, Oxurasin, Vermitox) внутрь по 2-3 г ежедневно. На все стадии гельминта действует тиабендазол (миитезол). Препарат принимают по 25 мг/кг 2 раза в день в течение 10 дней. При тяжелом течении трихинеллеза одновременно с вермоксом назначают преднизолон или дексаметазон. Борьбу с трихинеллезом в нашей стране осуществляют по двум главным направлениям: усиливая ветеринарно-санитарный надзор и проводя широкую санитарно-просветительную работу [Березанцев Ю. Л.]. Основой общественной профилактики служит микроскопическое исследование свинины. Главное в предупреждении трихинеллеза – термическая обработка мяса. Как показали исследования, проведенные в Белоруссии, с 1962 по 1974 г. зараженность свиней трихинеллами уменьшилась в 14 раз, в связи с чем заболеваемость людей снизилась в 12 раз [Богуш А. А.]. Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 – Также рекомендуем “Эпидемиология аскаридоза. Распространенность аскарид” Оглавление темы “Поражения глаз при гельминтозах”:
|
Источник
Чилингарян Л.Б., Майчук Д.Ю., Пронкин И.А., Григорян А.Р.
По данным ВОЗ, ежегодно регистрируется около миллиарда случаев диагностики глистной инвазии. В нашей стране наибольшее распространение имеют нематодозы – паразитарные заболевания, вызванные круглыми червями (нематодами). Самыми известными представителями этой группы гельминтов являются аскариды (Ascaris lumbricoides), острицы (Enterobius vermicularis) и власоглавы (Trichocephalus trichiurus) [1, 5].
Гельминты оказывают выраженное негативное влияние не только на состояние отдельных органов и тканей, но и на весь организм в целом. Так, они вызывают механическое повреждение тканей, способствуют проникновению в организм инфекции и развитию воспалительного процесса, а также могут индуцировать канцерогенез, появление общей интоксикации и сенсибилизации организма с последующим формированием аллергических реакций. При этом изменения со стороны иммунной системы организма являются наиболее значимыми, поскольку гельминты активно вмешиваются в ее функционирование [3]. В остром периоде гельминтной инвазии ведущим патогенетическим фактором является сенсибилизация организма и его готовность к аллергическим реакциям при повторном поступлении антигенов гельминта, что характерно для всех гельминтозов, поэтому их относят к заболеваниям с обязательным аллергическим компонентом. В ответ на поступление аллергенов происходит выработка антител (в основном Ig E и в меньшей степени Ig A). Антитела класса Ig E при гельминтозах играют двоякую роль. Во-первых, они фиксируются на тучных клетках и базофилах крови, способствуя их дегрануляции при повторном воздействии антигенов паразита. Во-вторых, антитела этого класса обеспечивают фиксацию эозинофилов и тромбоцитов на гельминтах. Подобная фиксация наблюдается в тех случаях, когда гельминты по различным причинам не способны оказывать выраженное иммунодепрессивное воздействие на хозяина [7, 8]. Глистные инвазии могут быть причиной впервые возникшей аллергии, особенно если она появилась в летне-осенний период. На фоне нематодозов усиливается атопический дерматит и ухудшается течение других аллергических заболеваний (в том числе бронхиальной астмы, поллинозов). Аллергические реакции при гельминтозах протекают торпидно и почти резистентны к традиционной противоаллергической терапии. Также у детей, зараженных глистами, чаще отмечается ложный вираж туберкулиновых проб (реакция Манту) [5, 6].
Поражения глаз при глистной инфекции проявляются в виде конъюнктивитов, блефаритов, кератитов, отека век, иридоциклитов, носящих токсико-аллергический характер [4, 6]. Блефариты при глистной инвазии при отсутствии настойчивости в лечении приводят к постепенному ухудшению состояния глаз, в тяжелых случаях – к поражению роговицы и нарушению зрения [6].
Поражение роговицы при гельминтозах включает несколько стадий. Первая стадия проявляется светобоязнью, зудом, слезотечением. Вторая стадия характеризуется появлением лимбита, при котором конъюнктива в области лимба приподнимается в виде красного вала, что приводит к инфильтрации роговицы. Конъюнктивально-роговичный синдром сопровождается острой глазной болью [2]. Дифференциальную диагностику токсико-аллергических кератитов следует проводить с кератитами бактериальной, грибковой и вирусной этиологии. Выявить глистные инвазии достаточно сложно. Трудности диагностики гельминтов связаны с особенностями их жизненного цикла. У всех нематод имеется личиночная фаза от 1 до 6 мес., когда еще не производится откладка яиц, поэтому в ходе лабораторной диагностики они не обнаруживаются [5, 9]. В остром периоде основу лечения составляют десенсибилизация и дезинтоксикация. Основные противогельминтные препараты – альбендазол, мебендазол, карбендацим, пирантел [1, 5]. Одновременно проводится терапия глазной патологии.
Цель
Оценка эффективности противоглистной терапии в комплексном лечении рецидивирующего токсико-аллергического кератита у детей.
Материал и методы
В клинику МНТК «Микрохирургия глаза» поступил пациент С., 7 лет, с диагнозом: OD – острый герпетический кератит. Острота зрения правого глаза составила 0,08, не корригировалась. Острота зрения левого глаза составила 1,0. В анамнезе – периодические боли в животе, неустойчивый стул. Рецидивы кератита отмечались несколько раз в год в течение 3-х лет. Пациент лечился по месту жительства противобактериальными, противовоспалительными, репаративными, противогерпетическими препаратами, однако без выраженной положительной динамики.
Пациент также в течение 4-х лет состоял на учёте в туберкулёзном диспансере в связи с положительной реакцией Манту, диаметр папулы составлял 11 мм.
Объективно отмечалась гиперемия, отёчность век, округлый инфильтрат роговицы диаметром 2 мм в поверхностных слоях стромы с неоваскуляризацией (рис. 1).
Дифференциальную диагностику проводили между кератитами герпесной, бактериальной, грибковой и токсико-аллергической этиологии.
Пациенту были назначены дополнительные исследования. Бактериальный посев с конъюнктивы не выявил присутствия бактериальной микрофлоры и грибов. Анализ крови на Herpes virus выявил Ig G в количестве 1:800, что свидетельствует о хронизации воспалительного процесса, титры Ig M и Ig А были отрицательные. Также было выявлено высокое содержание Ig Е в крови – 150 МЕ/мл.
Анализируя данные лабораторных исследований (низкий титр Ig G Herpes virus и отрицательные титры Ig A и Ig E, отсутствие бактериальной и грибковой микрофлоры), а также тот факт, что пациент уже получал противогерпетическую и противобактериальную терапию совместно с противовоспалительными и репаративными препаратами без выраженного терапевтического эффекта, мы предположили, что причиной кератита может быть токсико-аллергическая реакция на наличие хронической инфекции в организме.
Учитывая наличие в анамнезе диспепсических расстройств, мы предположили, что, возможно, в данном случае поражения глаз обусловлено наличием хронического очага инфекции в кишечнике.
В связи с этим ребенок был направлен на консультацию гастроэнтеролога, в результате чего было выявлено наличие дисбактериоза и положительный анализ на глистную инвазию.
Таким образом, анализируя полученные данные, можно предположить, что в данном случае глистная инвазия является хроническим очагом инфекции в организме и приводит к сенсибилизации организма, о чем свидетельствуют высокие титры Ig Е в крови. Ig G обеспечивают вторичный иммунный ответ, и их титры повышаются при хронизации воспалительного процесса. Выявленная глистная инвазия также могла быть причиной положительной реакции Манту при условии отсутствия данных за туберкулез.
Наличие у ребенка глистной инфекции привело к поражению глаз, проявившемся в виде упорного блефарита и рецидивирующего токсико-аллергического кератита.
Совместно с гастроэнтерологом нами была разработана схема терапии, включающая в себя противоглистную терапию, лечение блефарита и кератита.
Соответственно, наши терапевтические меры включали противоаллергическую и противовоспалительную терапии, без лечения специфической офтальмоинфекции. Использование антибактериальных препаратов было обусловлено только профилактическими мерами для предупреждения вторичного инфицирования.
Системная терапия включала в себя таблетки Пирантел 500 мг, Линекс – 3 раза в день в течение месяца, капли Фенистил по 10 капель 3 раза в день в течение 14 дней.
Для лечения блефарита нами были назначены массаж век и влажные компрессы – 2 раза в неделю в течение 1 месяца, мазь декса-гентамицин на веки 3 раза в день на 7 дней, затем 2 раза в день на 7 дней.
Лечение кератита включало в себя следующую терапию: антибактериальную – Тобрамицин (Тобрекс) – 4 раза в день на 7 дней, противоаллергическую – Олопатадина гидрохлорид (Опатанол) – 2 раза в день на 1 мес. Противовоспалительная терапия – НПВС Индометацин (Индоколлир) – 3 раза в день на 7 дней.
Результаты
Осмотр ребенка через 2 недели после назначенной терапии выявил положительную динамику. Наблюдалось исчезновение явлений блефарита, уменьшение инфильтрата и неоваскуляризации (рис. 2).
Осмотр через 1 мес. после начала терапии продемонстрировал значительное уменьшение очага инфильтрации, четкость его границ и отсутствие неоваскуляризации (рис. 3). Острота зрения правого глаза повысилась с 0,08 до 0,4.
Через 1 мес. при проведении исследования на гельминты отметилось отсутствие глистной инвазии.
Заключение
Глистная инвазия – одна из главных причин аллергии, что связано с токсическими и аллергическими свойствами продуктов обмена гельминтов, приводящих к сенсибилизации организма.
Глазные проявления при глистной инвазии весьма разнообразны – от конъюнктивитов до иридоциклитов и невритов. Наличие у ребенка поражения глаз, резистентного к традиционной терапии, может свидетельствовать о наличии у него глистной инфекции. В случае подтверждения данного диагноза необходимо проведение комбинированной противоглистной терапии и терапии глазной патологии.
С другой стороны, при наличии у детей блефароконъюнктивита, кератита, язвы роговицы в хронической стадии необходимо обязательное исследование на глистную инвазию и дисбактериоз кишечника.
Источник
Офтальмомиазмом называют паразитирование личинок определенного семейства мух в человеческом глазу. В большинстве случаев, личинки развиваются лишь до первой стадии и заболевание не возникает. Но, иногда паразитам удается оставаться в тканях глаза до полного созревания, что становится причиной возникновения тяжелого миаза.
Пути проникновения личинок в глаза довольно разнообразны. Это могут быть и грязные руки, и салфетки, засиженные мухами и сами мухи, успевающие отложить личинки в глаз (или рядом) спящему человеку и даже некоторые виды москитов, как переносчики. Многие личинки обладают способностью пробуравливать ткани и проникать под слизистую оболочку. Их особенность в том, что, являясь облигатными паразитами, личинки продолжают жить в человеческих тканях, пока не созреют и только потом выходят наружу.
Виды миазов
Сегодня специалисты подразделяют офтальмомиаз на наружный и внутриглазной. Причем наружный миаз встречается значительно чаще.
Кроме того, в зависимости от места локализации паразита, офтальмомиаз бывает передним и внутренним задним.
Первый вид заболевания развивается в случае, когда личинка проникает в переднюю камеру глаза. Подобный офтальмомиоз протекает особенно тяжело, с возникновением воспалительных процессов и болей. Он сопровождается значительным снижением зрения и нередко заканчивается полной слепотой.
Существует мнение, что путем проникновения паразита внутрь глаза выступает сама склера. При этом, личинка использует для продвижения кровеносные сосуды или зрительный нерв.
Клиническое течение заднего внутреннего офтальмомиаза может быть разным. Во многих случаях, болезнь проходит бессимптомно и паразит обнаруживается только при наступлении слепоты, когда врач анализирует выявленные изменения на глазном дне: неврит зрительного нерва, отслоение сетчатки и ряд иных патологий.
Симптомы миазов глаз
Главным проявлением миаза, является развитие опухоли, напоминающей фурункул. Возникает она из-за личинок, которые проникнув под кожу, продолжают свое дальнейшее развитие, заражая ткани продуктами жизнедеятельности. Это и вызывает воспалительную реакцию, с началом которой, в толще века возникает подкожный узелок.
Зараженный паразитом пациент, ощущает, как в глазу что-то движется под кожей. Иногда, это движение заметно и при внешнем осмотре, что весьма важно при проведении диагностического обследования.
Болезнь имеет и еще одну форму течения, при которой, на коже пациента появляются извилистые, прогрессивно удлиняющиеся линии. Такие линии получили название ползучего миаза.
При попадании в конъюнктивальный мешок человека личинки полостного овода, нередко развивается ларвальный конъюнктивит. Если личинка проникла уже под слизистую оболочку, как правило, развивается конъюнктивальная ларвальная гранулема. Для извлечения паразита, в этом случае необходимо произвести надрез слизистой оболочки.
Способы лечения миазов
Основной способ лечения данного заболевания – хирургическое удаление паразита, продуктов его жизнедеятельности и некротических тканей.
При внешнем офтальмомиазе, для извлечения личинки, обычно бывает достаточно хирургического пинцета. При внутреннем офтальмомиазе, специалисты, как правило применяют витректомию или разрушают паразита методом фотокоагуляции.
При выявлении у пациента симптомов вторичной бактериальной инфекции, в послеоперационный период назначают курс антибиотиков, кортикостероидов, сульфамидных препаратов. Применяют средства дезинтоксикации.
Профилактика заболевания
Офтальмомиаз – явление довольно редкое (5% от всех миазов человека). И все же, зная, к каким тяжелым последствиям он может привести, нелишним будет ппомнить правила, которые помогут обезопасить себя:
- Соблюдайте общую и личную гигиену;
- При появлении оснований для беспокойства – сразу обращайтесь к врачу, для принятия превентивных мер или назначения лечения;
- Уничтожайте насекомых, являющихся разносчиками инфекции;
- Используйте защитные средства (кремы, мази), которые не позволят паразитам проникнуть под кожу.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в “Московскую Глазную Клинику” Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник