Отеки лодыжек при подагре
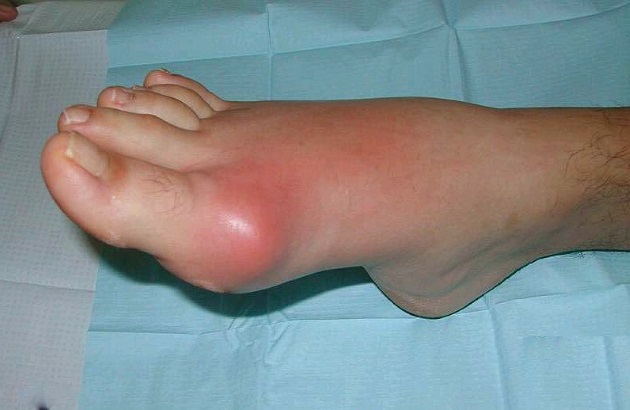
Отек при подагре является тревожным сигналом. Он свидетельствует о воспалении сустава и возможном его разрушении. Первая помощь при подагрической отечности сводится к уменьшению воспалительного процесса и болевого синдрома. Для уменьшения припухлости можно воспользоваться как медикаментами, так и народными средствами.

Причины
Отеки при подагре появляются вследствие злоупотребления пищей, богатой пуринами. Это мясо и рыба. Совместно с отеком припухшее место краснеет, может повышаться температура тела, а больной сустав болеть. Приступ нарастает ближе к вечеру, становится невыносимым.
Соли мочевой кислоты откладываются в суставах по таким причинам:
- злоупотребление мясом, рыбой и алкоголем;
- нарушение обмена веществ;
- лишний вес;
- наследственность.
Затрудняют лечение подагры и ухудшают самочувствие пациента сахарный диабет, гипертония и высокий уровень холестерина.
Как снять отеки?
Убрать опухоли можно в домашних условиях, главное знать, какие средства эффективны в таком случае. Совместно с использованием медикаментов или народных средств необходимо соблюдать такие рекомендации:
- Обеспечить больной конечности полный покой, придерживаться постельного режима.
- Соблюдать питьевой режим, выпивать не менее 2,5 л жидкости. Полезны щелочные напитки, например, минеральная вода, лимонный сок, отвар овса, а также молочные и кисломолочные напитки.
- Придерживаться диеты, отказаться от алкоголя и продуктов, которые содержат пурины. Употреблять свежие фрукты и ягоды, жидкие каши.
- Делать зарядку.
- Избавляться от лишнего веса.
Первая помощь при приступе
Подагрический приступ сопровождается сильной болью, поэтому действовать нужно быстро. Снять отек при подагре поможет ледяной компресс. Лед нужно завернуть в ткань, затем приложить к больному суставу на 10-20 мин. Компресс снимет отек и боль.
Во время приступа, пока полностью не исчезнут болезненные ощущения, необходимо отказаться от белков животного происхождения.
Медикаментозные средства
Как снять отек вокруг сустава при помощи медикаментов? Убирают припухлость и боль нестероидные противовоспалительные средства, например, Диклофенак, Ибупрофен, Нимесулид, Индометацин.
Чтобы избавиться от отечности, также следует применять местные препараты. Подойдут разогревающие мази, например, на основе димексида, лимимент Вишневского, Фулфлекс. Местные средства стоит применять одновременно с системными обезболивающими.
Пить Аспирин нельзя.
Эффективен в борьбе с подагрой йод. Он уменьшает воспалительный процесс и, как следствие, припухлость в области сустава. Ванночки нужно делать так:
- В 5 л теплой воды (температурой не более 30 ˚С) добавить 15 капель йода и 2,5 ст. л. соды.
- Держать ноги в ванночке 20 мин.
Повторять процедуру ежедневно, пока не исчезнет подагрическая припухлость.
Народные методы
Эффективны такие средства:
- Настойка из корней борца. Она не только убирает отек, но также способствует выводу солей мочевой кислоты из организма. Для приготовления настоя нужно залить 100 г корней 1 л водки. Настаивать 3-4 дня в темном, но теплом месте. Готовой настойкой растирать больные суставы раз в день. Примерная доза – 1 ч. л. После растирания сустав нужно укутать теплой тканью.
- Отвар ромашки. 100 г цветов нужно залить 10 л кипятка, настаивать 15 мин. Немного охладить и добавить 200 г соли. Делать ванночки 20-30 мин.
- Настойка сирени. Полулитровую банку заполнить цветами и залить 60% спиртом. Настаивать месяц, пить по 30 капель 3 раза в сутки. Настойку можно использовать, как средство для растирания.
Профилактика приступов
Уменьшить частоту приступов можно, если придерживаться таких профилактических мер:
- Больную конечность нельзя перегружать. Чтобы она быстрее отдыхала после трудового дня, нужно подержать ее в приподнятом состоянии до 30 мин.
- Необходимо избавиться от лишнего веса, поскольку это дополнительная нагрузка на ноги.
- Соблюдать сбалансированный рацион. Отказаться от жирной и калорийной пищи.
- Чтобы ускорить выведение солей мочевой кислоты из организма, необходимо ежедневно выпивать не менее 2,5 л жидкости. На время приступа объем потребляемой жидкости нужно увеличить до 3 л.
- Употреблять витаминно-минеральные комплексы.
- Отказаться от лечения препаратами, в составе которых есть аспирин.
Такие меры снизят вероятность приступов, но от подагры не избавят. В лечении болезни нужно придерживаться комплексного подхода.
Подагра является тяжелым заболеванием, которое может привести к инвалидности. Отечность можно снять в домашних условиях, но обратиться к врачу нужно обязательно.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео о подагре
Изменить город
Клиники Москвы
Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма – низкая
МедЦентрСервис
медицинская клиника
Первичная стоимость приёма – высокая
Источник
Подагра голеностопного сустава – это воспаление, вызванное отложениями солей мочевой кислоты в суставе. Заболевание сопровождается симптомами артрита и носит хронический характер. Для лечения подагры применяют медикаменты и диетотерапию.
Особенности заболевания
Первые атаки подагры голеностопного сустава практически всегда бывают краткосрочными, начинается приступ обычно внезапно, чаще всего ночью
Симптомы подагры голеностопного сустава полностью повторяют симптомы неинфекционного артрита этого сочленения. По сути, воспалительный процесс в суставе является вторичным симптомом нарушения выведения мочевой кислоты из организма.
Поражение подагрой голеностопа свидетельствует о прогрессировании заболевания. Как правило, первичные проявления артрита отмечаются на суставах пальцев ног. Затем болезнь постепенно переходит на голеностоп. Чаще всего подагрический артрит распространяется в восходящем направлении – от стоп к рукам, но могут поражаться сначала пальцы рук и ног, затем голеностопный сустав и сочленения кисти и предплечья.
По МКБ-10 заболевание не имеет отдельного кода и обозначается как М10 – подагра.
Подагра поражает преимущественно мужчин. При этом заболевании соли мочевой кислоты откладываются в суставах и развивается воспаление. Обычно подагрический артрит симметричен, то есть поражает суставы и левой, и правой ноги.
Поражение суставов ноги, голеностопа и колена обусловлено особенностями нагрузки на эти зоны. Из-за постоянной ходьбы суставы ног страдают в первую очередь. Кроме того, к подагре склонны тучные люди, а лишний вес является еще одним фактором риска развития артрита суставов ног.
Симптомы заболевания
Подагра голеностопного сустава на фото выглядит так же, как и артрит этого сочленения. Точные симптомы зависят от локализации воспаления. При поражении пальцев стопы заметен выраженный отек. Если поражен сустав пяточной кости, отек практически незаметен внешне, но чувствуется при нагрузке на ноги.
Симптомы подагры голеностопного сустава и колен следующие:
- отек суставов;
- болевой синдром;
- нарушение подвижности;
- усиление боли после сна;
- повышение температуры кожи вокруг воспаленного сустава.
Как и при любом другом артрите, боль проходит спустя несколько часов после пробуждения. Человеку необходимо «расходиться», чтобы почувствовать облегчение.
Главный симптом подагрического артрита – это солевые отложения на суставах (тофусы), заметные под кожей.
Тофусы появляются при длительном течении заболевания. Они могут быть разного размера, безболезненны и не причиняют дискомфорта. На ранних стадиях подагры тофусы отличаются небольшим размером и проходят самостоятельно. С утра человек может обнаружить небольшие узелки, которые бесследно пройдут к середине дня.
Подагра голеностопного сустава поражает сочленение на двух ногах сразу. Боль в голеностопном суставе при подагре имеет ноющий оттенок на ранних стадиях болезни. В первое время она быстро проходит без лечения. По мере прогрессирования болезни болевой синдром становится сильнее. Спустя время ноющая боль мучает человека постоянно, усиливаясь утром. Для купирования болевого синдрома необходим прием обезболивающих средств.
При подагре голеностопного сустава достаточно быстро происходят изменения походки. Из-за особенностей нагрузки при ходьбе суставы на двух ногах поражаются неравномерно. В результате один сустав практически всегда воспаляется больше, а значит, нагрузка на второй сустав возрастает, и походка заметно меняется.
Осложнения подагры
Отсутствие своевременного лечения приводит к прогрессированию подагры, поэтому при первых симптомах следует незамедлительно обратиться к врачу
Заметив симптомы болезни, необходимо как можно скорее проконсультироваться с врачом о дальнейшей терапии, так как лечение подагры голеностопного сустава необходимо начинать незамедлительно. Если лечение не начато своевременно, тофусы будут разрастаться, поражая все больше подкожной клетчатки. Со временем для их устранения понадобится хирургическое вмешательство.
Из-за постоянного раздражения сустава подагрический артрит становится причиной нарушения местной трофики. В результате хрящевая ткань не получает питания и начинает постепенно разрушаться, что приводит к артрозу.
Подагрический артрит не является самостоятельным заболеванием, а лишь свидетельствует о нарушении выведения мочевой кислоты из организма. Отсутствие своевременного лечения приводит к прогрессированию подагры. Со временем в патологический процесс вовлекаются все новые суставы. В результате страдает позвоночник. В особо тяжелых случаях подагра может поражать внутренние органы.
Таким образом, можно сделать вывод, что подагрический артрит – это опасный синдром, требующий немедленного внимания. Своевременное лечение подагры позволит сохранить легкость движений и хорошее самочувствие на долгие годы.
Диагностика
Постановка диагноза не вызывает сложностей. Подагра подтверждается лабораторными методами, подтверждающими высокую концентрацию мочевой кислоты в крови. Для диагностики подагрического артрита голеностопного сустава необходимо сделать рентген и УЗИ. Рентгенография покажет точную локализацию воспалительного процесса, а УЗИ позволит обнаружить солевые отложения в суставе.
На основании этих методов ставится диагноз и назначается лечение. Чтобы предупредить прогрессирование болезни и избежать осложнений, лечение следует начинать сразу после того, как появились первые признаки подагры голеностопа.
Медикаментозное лечение и народные рецепты
Препараты для купирования острого приступа используют недолго, коротким трех-семидневным курсом
Как лечить болезнь при подагрическом артрите голеностопа – зависит от тяжести подагры и выраженности воспалительного процесса. Подагра является хроническим заболеванием, для которого свойственны периоды ремиссии и обострений.
При обострении болезни появляется воспаление в голеностопном суставе, лечение подагры в этом случае направлено на купирование приступа. С этой целью назначают нестероидные противовоспалительные препараты (Диклофенак, Нимесил, Ибупрофен). Эти лекарства применяют в форме таблеток, уколов или мазей, в зависимости от степени выраженности болевого синдрома.
Из специальных препаратов от подагры при обострении артрита может применяться лекарство Колхицин. Этот препарат купирует воспалительный процесс в суставе и блокирует кристаллизацию мочевой кислоты. В результате приступ идет на спад, самочувствие пациента улучшается уже через сутки после приема первой таблетки.
Специфическая терапия подагры – это прием препаратов, снижающих уровень мочевой кислоты. Как правило, при подагре назначают Пуринол, уменьшающий образование мочевой кислоты и улучшающий ее выведение.
Для уменьшения отека и болевого синдрома в суставе могут применяться народные средства. К ним относят:
- водочные компрессы;
- растирания настойкой красного перца;
- компрессы с настойкой цветков сирени;
- растирку из водочной настойки шкурки грецких орехов.
Такие средства не лечат подагру, но симптомы артрита уменьшают достаточно быстро. Применять их можно только в дополнение к медикаментозному лечению.
Так как подагра является заболеванием обмена веществ, важную часть терапии составляет диета.
Особенности питания при подагре
Диетическое питание при подагре – это стол №6. Диета основана на употреблении продуктов с низким содержанием пуринов. Именно пуриновые соединения в организме преобразуются в мочевую кислоту, соли которой (ураты) оседают на суставных хрящах и вызывают подагрический артрит голеностопного сустава и пальцев ног.
Основу рациона составляют:
- овощи, за исключением цветной капусты, щавеля, шпината;
- фрукты и ягоды;
- молочные продукты;
- каши, кроме кукурузной;
- ржаной хлеб;
- курятина;
- крольчатина.
Пациентам следует полностью отказаться от красного мяса, алкоголя, любых бобовых. Несмотря на то, что нежирное мясо при подагре разрешено, курятину и крольчатину допускается употреблять не чаще трех раз в неделю. Основу рациона составляют вегетарианские блюда. Их можно готовить на пару, варить или готовить в духовке, а вот от жареной пищи следует отказаться.
Основные принципы питания при подагре:
- полное исключение запрещенных продуктов;
- прием пищи 5 раз в день;
- употребление 2.5-3 литров воды в сутки;
- ограничение потребления соли;
- полный отказ от алкоголя.
Соль из рациона не исключается полностью, но ее следует ограничить до 5 г в сутки. При подагре необходимо пить много воды, чтобы стимулировать работу почек для выведения солей мочевой кислоты. С этой же целью показано употребление мочегонных отваров, например, шиповника.
Прогноз
При лечении подагры с помощью препаратов, снижающих уровень мочевой кислоты, необходимо придерживаться ее ориентировочного уровня в крови пациента не выше 60 мг/л., это относительно низкий уровень, обеспечивающий уменьшение риска развития повторных атак и прогрессирующего поражения суставов
Полностью вылечить подагру невозможно. Это хроническое заболевание требует длительного лечения и постоянного соблюдения диеты.
После купирования приступа пациенту необходимо в течение некоторого времени принимать препараты для снижения уровня мочевой кислоты. Курс лечения занимает от нескольких месяцев до нескольких лет. В особо тяжелых случаях показан пожизненный прием таких лекарств.
Прогноз на переход болезни в стадию ремиссии благоприятный, но с условием своевременного лечения. Как правило, симптомы подагрического артрита голеностопного сустава достаточно успешно купируются нестероидными противовоспалительными средствами за несколько суток.
Дальнейший прогноз будет зависеть исключительно от действий самого пациента. Если человек придерживается диеты и выполняет рекомендации врача, ремиссия может продлиться долгое время. Как показывает статистика, люди, которые не придерживаются рекомендованного рациона, сталкиваются с обострениями в 5 раз чаще пациентов, полностью исключивших из меню запрещенные продукты.
Источник
Распухшие лодыжки и опухшие ноги являются обычным симптомом и не вызывают сильного неудобства или серьезных причин для беспокойства, особенно если вы много стояли или ходили. Все же иногда ноги и лодыжки, которые долго остаются отечными или это сопровождается другими признаками, могут свидетельствовать о серьезной проблеме в организме. Ниже в статье рассмотрены некоторые возможные причины отечности стопы и голеностопного сустава.
Что такое отечность
В медицинском понимании отечность является переходным аномальным увеличением части тела или области, не вызванной пролиферацией клеток. Это вызвано накоплением жидкости в тканях. Отечность может происходить по всему телу (общая отечность), либо конкретная часть или орган могут быть затронуты этой проблемой. Отек обычно не опасен и является общей реакцией на воспаление или синяк.
Отек считается одной из пяти характеристик воспаления; наряду с болью, теплом, покраснением и потерей функции. Часть тела может отекать в ответ на травму, инфекцию или болезнь. Отек, особенно лодыжки, может возникать, если кровь плохо циркулирует. Если задержка воды прогрессирует до симптоматической степени, результатом является отечность. Обобщенное опухание или массивный отек (также называемый анасаркой) – общий признак у тяжелобольных людей. Хотя легкий отек трудно обнаружить, особенно у человека с избыточным весом. В противовес этому массивный отек очень очевиден.
Причины отека лодыжек
Беременность. При наступлении беременности возникает опухание лодыжек и стоп. Внезапное или чрезмерное опухание, однако, может быть признаком преэклампсии, серьезного состояния, при котором высокое давление и белок в моче развиваются начиная с двадцатой недели беременности. Если вы испытываете сильный отек или он сопровождается другими признаками, такими как боль в животе, головные боли, редкое опорожнение мочевого пузыря, тошнота и рвота или ухудшение зрения, то стоит обратиться к врачу.
Повреждение стопы или голеностопа. Повреждение стопы или лодыжки может быть причиной опухания. Наиболее частым случаем является вывихнутая лодыжка, которая возникает, когда травма растягивает связки и нога находится в неестественном положении. Чтобы уменьшить набухание от травмы стопы или голеностопного сустава, отдохните. Избегайте передвижения на опухшей лодыжке или ноге, используйте пакеты со льдом, стоит обернуть ногу или лодыжку компрессионной повязкой и поднять ногу на табурет или подушку. Если опухоль и боль не проходят при домашнем лечении, обратитесь за медицинской помощью.
Побочный эффект препарата. Многие медикаменты вызывают отек в ногах и лодыжках как возможный побочный эффект. Это могут быть:
- гормоны, такие как эстроген (встречаются в оральных контрацептивах и при заместительной гормональной терапии) и тестостерон;
- блокаторы кальциевых каналов, тип препарата для лечения повышенного кровяного давления, который включает в себя: нифедипин, амлодипин, дилтиазем, фелодипин и верапамил;
- стероиды, включая андрогенные и анаболические стероиды и кортикостероиды, такие как преднизолон;
- антидепрессанты, в том числе: трициклические, такие как нортриптилин, дезипрамин и амитриптилин (Elavil, Endep, Vanatrip); и ингибиторы моноаминоксидазы (МАО), такие как фенелзин и транилципромин;
- нестероидные противовоспалительные препараты (НПВП);
- диабетические препараты.
Если вы подозреваете, что отечность может быть связана с препаратом, который вы принимаете, обратитесь к врачу. Несмотря на то, что преимущества препарата могут оправдывать отек, более серьезная отечность говорит о том, что нужно менять препарат или его дозировку.
Лимфедема. Это застой лимфатической жидкости в тканях, который может возникать из-за проблем с лимфатическими сосудами или после операции по удалению лимфатических узлов. Лимфа – это богатая белком жидкость, которая переносится по обширной сети сосудов и капилляров. Она очищается через лимфатические узлы, которые задерживают и уничтожают нежелательные вещества (например, бактерии). Однако если у пациента есть проблемы с лимфатическими узлами, нормальная циркуляция лимфатической жидкости прекращается. Застой лимфы ухудшает заживление ран и может стать причиной инфекционных заболеваний в организме. Лимфедема распространена после лучевой терапии или операции по удалению лимфатических узлов. Если вы прошли лечение от рака и испытываете накопление лимфы, стоит обратиться к медикам.
Венозная недостаточность. Отечность лодыжек и стоп часто становится первым признаком венозной недостаточности – состояние, когда кровь хаотично перемещается по венам от ног к сердцу. Обычно вены поддерживают направление кровообращения вверх односторонними клапанами. Когда они повреждаются или ослабевают, кровь частично течет обратно вниз по сосудам, а межтканевая жидкость остается в мягких тканях ног, особенно на лодыжках. Хроническая венозная недостаточность приводит к изменениям кожи, язвам кожи и инфекции. Если вы испытываете симптомы венозной недостаточности, нужно посетить сосудистого хирурга.
Инфекционное заболевание. Отек в ногах и лодыжках может быть симптомом инфекции. Люди с диагнозом диабетической нейропатии и любыми другими нервными заболеваниями ног подвергаются более высокому риску возникновения инфекций стоп. Если у вас диабет, важно каждый день осматривать ноги на волдыри и язвы, потому что повреждение нерва может привести к снижению боли, и проблемы с ногами могут стремительно развиваться. Если вы заметили отек на ноге – немедленно обратитесь к доктору.
Сгусток крови. Сгустки крови, которые образуются в венах ног, могут спровоцировать обратный поток крови от ног к сердцу и вызвать отек в лодыжках и ногах. Сгустки крови могут быть или поверхностными (встречающимися в венах под кожным покровом, или глубокими (состояние, определяемое как тромбоз глубоких вен). Большие сгустки могут закупоривать одну или несколько основных вен на ногах. Эти сгустки крови могут быть опасными для жизни, если они оторвутся и отправятся в сердце и легкие. Если у вас отечность в одной ноге, сопровождающаяся болью, лихорадкой и, возможно, изменением цвета пораженной области ноги, немедленно сходите к доктору. Может потребоваться применение антиагрегантов и антикоагулянтов крови.
Болезнь сердца, печени и почек. Иногда отечность является симптомом болезни сердца, почек или печени. Лодыжки, которые опухают ближе к ночи ( вечером), являются верным признаком задержки соли и воды из-за сердечной недостаточности. Болезнь почек также может вызывать опухание стопы и лодыжки. Когда почки нормально не функционируют, то в организме накапливается жидкость.
Болезнь печени может повлиять на производство печенью белка – альбумина, который сдерживает кровь от утечки из кровеносных сосудов в ткани. Нерегулярное выделение альбумина может привести к вытеканию жидкости. Гравитация заставляет жидкость застаиваться больше в ногах и лодыжках, но она также может находиться в животе и грудной клетке. Если ваша отечность сопровождается другими симптомами, включая усталость, потерю аппетита и увеличение веса, сразу обратитесь к врачу. Если вы чувствуете нехватку дыхания или боль в груди, давление или стеснение – звоните в скорую.
Диагностика отечности
В первую очередь необходимо отметить симптомы отечности, которые являются предпосылкой для диагностики:
- пастозность
- выраженная отечность
- локальная отечность
- трофические расстройства кожи.
Следует учитывать недавнее потребление пищи, особенно у госпитализированных пациентов, которые могут истощаться из-за длительных периодов анорексии, тошноты, рвоты, желудочно-кишечной дисфункции или голодания для исследований и лечения. Аналогичным образом у госпитализированных пациентов необходимо пересмотреть объем внутривенных инфузий. Должны быть установлены длительность и скорость возникновения опухлости ног.
Семейная история подобных проблем может быть актуальной. Должна быть идентифицирована прошлая история варикозного расширения вен, злокачественных заболеваний, лучевой терапии, хирургии, предыдущих эпизодов опухоли или инфекции ног или тромбоза глубоких вен (возможно, осложнения операции или родов).
Должен быть проведен полный физикальный осмотр. Общие пункты обследования включают состояние питания пациента и аномальную пигментацию кожи, склеры и слизистых оболочек. Осмотрите живот и нижние конечности на наличие подозрительных кожных повреждений и сосудистых аномалий, хирургических рубцов и признаков, указывающих на лучевую терапию (атрофия кожи, телеангиэктазия, чешуйчатая кожа).
Отечность одной или обеих ног подтверждается осмотром врача и проведением определенных тестов. Помните, что опухшая часть тела может быть чувствительна к прикосновениям. Острый отек определяется медленным, мягким давлением над лодыжкой. Лимфедема характеризуется отеком ноги и стопы, а также отеком пальцев. В длительных случаях возникают внутрикожные везикулы, сухая и чешуйчатая кожа и появление «слоновой кожи». Ноги исследуются на наличие признаков венозной болезни (варикозное расширение вен, венозные вспышки, пигментация, липосклероз, экзема, венозное изъязвление).
Тест Тренделенбурга также выполняется при диагностике отечности. Бедра, коленные и голеностопные суставы должны быть осмотрены вместе с подколенной ямкой. Также должны быть исследованы группы лимфатических узлов. Врач может назначить осмотр ректальных и тазовых органов. Следует отметить признаки воспаления (эритема, жар, отек, снижение движения) с инфекцией или без нее (гной).
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Повышение квалификации:
1. В 2016 году в Российской медицинской академией последипломного образования прошла повышение квалификации по дополнительной профессиональной программе «Терапия» и была допущена к осуществлению медицинской или фармацевтической деятельности по специальности терапия.
2. В 2017 году решением экзаменационной комиссии при частном учреждении дополнительного профессионального образования «Институт повышения квалификации медицинских кадров» допущена к осуществлению медицинской или фармацевтической деятельности по специальности рентгенология.
Опыт работы: терапевт – 18 лет, врач-рентгенолог – 2 года.
Источник
