Отеки и трофические раны
Трофическая язва на ногах – это рана открытого типа, располагающаяся на коже нижних конечностей и образующаяся на фоне отторжения тканей. Трофические язвы склонны к длительному существованию, не заживают на протяжении 6 недель и более. В патологический процесс вовлекается не только эпителий, но и располагающиеся под ним ткани. После заживления трофических язв на кожных покровах остаются рубцы. Даже не смотря на высокий уровень развития современной медицины, терапия трофических язв по сей день остается одной из наиболее сложных задач.
Чаще всего встречаются трофические язвы голеней и стоп. Согласно статистике, в мире от этой патологии страдает до 2 миллионов людей. Около 70% случаев возникновения язв связано с теми или иными нарушениями в функционировании венозно-сосудистого русла. Язвы никогда не возникают спонтанно, им предшествует довольно длительный процесс развития серьезных патологий в организме. Выявлением и лечением трофических язв занимается такая отрасль медицины, как флебология.
Содержание:
- Причины трофических язв
- Симптомы трофических язв
- Стадии трофической язвы
- Осложнения и последствия трофических язв
- Ответы на популярные вопросы
- Заразна ли трофическая язва на ноге?
- Можно ли мочить трофическую язву на ноге?
- Какой врач лечит трофические язвы?
- Как и чем лечить трофическую язву?
Причины трофических язв
Причины трофических язв многообразны, среди них можно отметить следующие факторы:
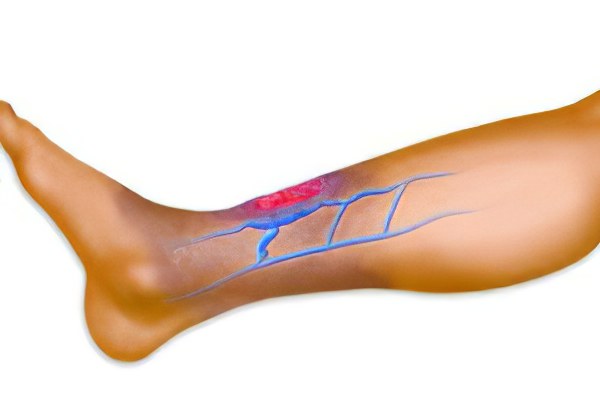
К формированию трофических язв в первую очередь приводит такое заболевание, как варикоз. Именно варикозное расширение вен способствует ухудшению оттока крови, приводит к ее застою. В итоге свежая кровь, богатая питательными веществами, не имеет возможности донести их до тканей нижних конечностей. Результатом такого голодания становится постепенное разрушение клеток. Вначале формируется поверхностная рана, которая постепенно трансформируется в язву;
Тромбоз вен представляет собой еще одну частую причину возникновения трофических язв. Они имеют тот же механизм развития, что и при варикозной болезни, только результатом застоя крови становится тромб, который перекрывает просвет артерии;
Атеросклероз артерий нижних конечностей характеризуется формированием на внутренних стенках жировых бляшек, которые по мере своего разрастания способны полностью перекрывать просвет сосудов. В результате недостаточности питания в тканях начинают развиваться патологические процессы, которые приводят к формированию язв;
Синдром Марторелла, который развивается на фоне уже имеющейся гипертонической болезни и способен приводить к формированию шунтов внутри вен и артерий. Это также вызывает нарушение кровообращения и становится пусковым механизмом в формировании трофических язв;
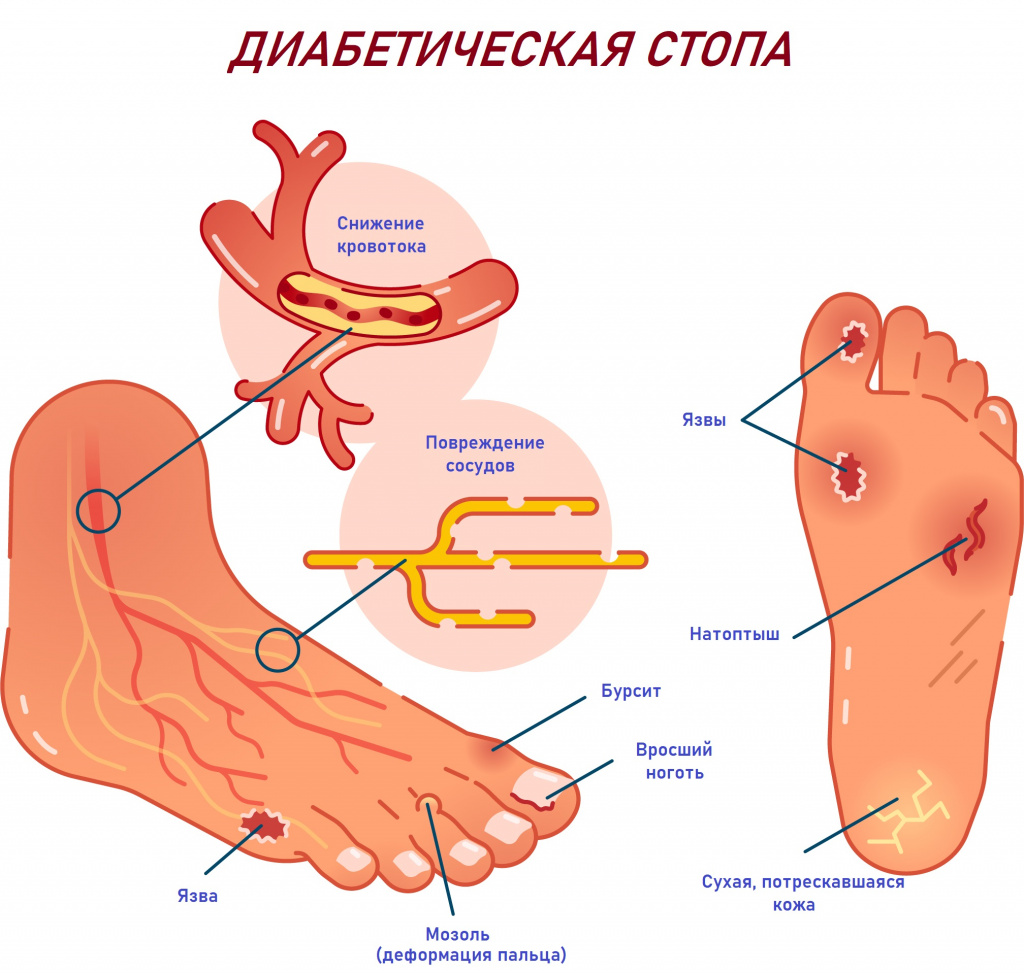
Сахарный диабет также способен приводить к образованию глубоких незаживающих ран на ногах;
Стать причиной развития этой патологии могут некоторые системные заболевания, например, васкулиты, коллагенозы, болезни крови, нарушения обмена веществ;
При несоблюдении правил личной гигиены возникают пиодермии, которые способны приводить к формированию язв;
Этиологическим фактором считается токсический эпидермальный некролиз Лайелла;
Любые заболевания сердечнососудистой системы способны провоцировать развитие трофических язв. Они возникают в результате выраженных отеков нижних конечностей на фоне недостаточности кровообращения;
Инфекционные заболевания способны приводить к формированию трофических язв – это туберкулез, сифилис, инфекционная тропическая болезнь, язва Нага, онхоцеркоз, лейшманиоз и пр.;
Трофические язвы могут являться следствием озлокачествления различных кожных образований или возникать при лучевых поражениях кожи;
Провоцирующими факторами выступают ожоги и обморожения нижних конечностей.
Согласно имеющимся статистическим данным в 52% случаев трофические язвы имеют варикозную этиологию, в 14% случаев их возникновение связано с нарушениями в функционировании артерий, в 13% трофические язвы возникают в результате воздействия нескольких факторов. На долю язв, появляющихся в результате тромбоза вен, приходится 7% случаев. По причине травм язвы появляются в 6% случаев. Диабетические язвы составляют 5% от общего количества диагнозов.
Вообще, любое заболевание вен нижних конечностей (как глубоких, так и поверхностных) с венозной недостаточностью способно приводить к образованию язв. При этом даже незначительные царапины и раны могут стать причиной длительное время не заживающей раны.
Трофическая язва при сахарном диабете
Трофическая язва при сахарном диабете или диабетическая язва возникает как осложнение основного заболевания. Известно, что при сахарном диабете происходит нарушение усвоения глюкозы. Стенки сосудов при это становятся ригидными, формируется диабетическая нейропатия и диабетическая ангиопатия. В пораженных участках кровообращение затрудняется, а нехватка питания тканей приводит к образованию язв.
Опасность диабетической язвы заключается в том, что она способна трансформироваться в гангрену, что приведет к необходимости ампутации конечности.
Симптомы трофических язв
Симптомы трофических язв зависят от того, что послужило причиной их образования:
Симптомы венозных трофических язв. Формированию трофической язвы венозного происхождения всегда предшествует возникновение специфических признаков, указывающих на прогрессирование поражения системы вен.
В самом начале заболевания люди замечают, что у них усиливается отечность ног. В районе икр и голеней возникает чувство тяжести.
По ночам могут появляться судороги, которые имеют тенденцию к учащению. Параллельно возникает жжение и зуд в нижних конечностях.
В кожных покровах накапливается пигмент, делая кожу более темной. По мере прогрессирования заболевания гиперпигментированная зона увеличивается в размере.
В коже накапливается гемосидерин, провоцируя развитие экземы и дерматита. Сама кожа уплотняется, приобретает лаковый блеск, при прикосновении отзывается болезненными ощущениями.
Нарастает лимфостаз, он способен приводить к тому, что лимфа просачивается сквозь кожу наружу и выступает на ее поверхности в виде капелек росы.
По мере прогрессирования заболевания развивается предъязвенное состояние, когда в центре зоны поражения возникает белый участок атрофии эпидермиса. При этом человек может не замечать столь минимальных повреждений кожи до того момента, пока в атрофированной зоне не появится язвенный дефект. Вначале он имеет незначительные размеры, а сама язва располагается на поверхности.
Со временем язва начинает углубляться, становится больше в диаметре. При возникновении нескольких язв они могут сливаться, образуя обширные зоны поражения.
Патологический процесс имеет тенденцию расширяться не только в стороны, но и прорастать вглубь. Чем глубже язва проникает, тем интенсивнее становятся болезненные ощущения.
Возможно вовлечение в процесс икроножных мышц, ахиллова сухожилия, фронтальной поверхности большеберцовой кости. Если процесс распространился на костную ткань, это может спровоцировать развитие остеомиелита.
Из язвы выделяется содержимое различного характера. Вначале оно геморрагическое, затем мутнеет, может содержать нити фибрина или гной. Из раны исходит неприятный запах. Часто вокруг трофической язвы образуется микробная экзема.
Существует риск присоединения вторичной инфекции, которая может быть спровоцирована условно-патогенными бактериями на фоне снижения местного и общего иммунитета. У пожилых людей трофические язвы часто осложняются микотической инфекцией. Это в значительной степени ухудшает прогноз.
Трофические язвы сопровождаются сильными болями и доставляют человеку невыносимые страдания.
Симптомы диабетической язвы. Диабетическая язва развивается на фоне сахарного диабета и выражается в следующих признаках:
На начальной стадии развития диабетической язвы происходит потеря чувствительности нижних конечностей. Это обуславливается гибелью нервных окончаний.
В ночное время человек начинает испытывать боли.
Место локализации диабетической язвы – большие пальцы ступни, либо вершины фаланг пальцев. На подошве она может формироваться в том месте, где располагаются натоптыши – это поверхность ступни или пятка.
По мере прогрессирования заболевания появляется небольшая, но глубокая ранка. Затем она увеличивается в размерах.
Чаще других язв диабетическая трофическая язва осложняется гангреной и приводит к ампутации конечности.
Симптомы атеросклеротических трофических язв. Атеросклеротические трофические язвы формируются на фоне атеросклероза сосудов и имеют следующую клиническую картину:
Для начальной стадии развития атеросклеротической трофической язвы характерна перемежающаяся хромота. Нарушается чувствительность больной конечности, она быстрее устает, часто мерзнет.
Место локализации язв – внешняя сторона стопы, фаланга большого пальца, пяточная зона.
Язвы имеют незначительные размеры, полукруглую форму.
Края язвы более плотные, рваные. Кожа, окружающая края язвы, имеет желтоватый оттенок.
Содержимое язвы гнойное. По мере прогрессирования заболевания язвы заполняют всю поверхность стопы.
Симптомы трофических язв Марторелла. Эта разновидность трофических язв формируется на фоне повышения артериального давления. Чаще всего от таких язв страдают женщины в возрасте от 40 лет и старше.
Характерной особенностью язв при синдроме Марторелла является образование папулы на нижней конечности, которая отзывается несильными болями. По мере прогрессирования заболевания папула трансформируется в язву.
Еще одна отличительная черта гипертонических язв – это симметричность их возникновения. То есть, они возникают на обеих конечностях сразу, чаще всего в центральной части голени.
Прогрессируют изъязвления медленно, отличаются особенной болезненностью. Имеется повышенный риск присоединения бактериальной инфекции.
Стадии трофической язвы
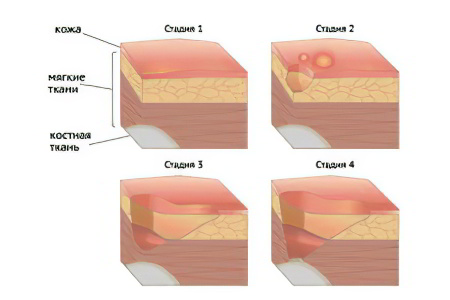
В процессе развития заболевания выделяют четыре основных стадии трофической язвы, среди которых:
Стадия экссудации (начало воспаления, появление некротизированных очагов);
Стадия репарации (очищение поверхности язвы от некротического содержимого, формировании гранул, снижение воспаления);
Стадия эпителизации (появление свежего эпителия, затягивание раны);
Стадия рубцевания тканей (завершающая стадия, когда на месте имевшейся язвы формируется рубцовая ткань).
Стадии трофической язвы могут несколько отличаться в зависимости от того, что стало причиной их возникновения. Эти отличия характерны для начальной стадии воспаления, стадию репарации, эпителизации и рубцевания проходят все язвы при неосложненном течении болезни.
Начальная стадия трофической язвы
Начальная стадия трофической язвы при варикозном расширении вен характеризуется появлением на коже гиперпигментированных участков. По мере прогрессирования венозной недостаточности кожные покровы истончаются, становятся гиперемированными, затем на коже появляется белесоватое пятно. Если лечения не осуществляется, то формируется струп, который проникает вглубь тканей.
Начальная стадия диабетической язвы отличается тем, что конечность теряет былую чувствительность, это обуславливается разрушением нервных окончаний (диабетической полинейропатией).
На фоне гипертонической болезни начальная стадия трофической язвы характеризуется появлением перемежающейся хромоты.
В целом для манифестации заболевания характерно повреждение кожных покровов с перифокальным воспалением, некротизированными участками, обильным отделяемым с неприятным гнилостным запахом. Если лечение на начальной стадии развития язвы не проводится, то это грозит развитием осложнений.
Осложнения и последствия трофических язв
Длительное существование дефекта способно вызывать неблагоприятные для здоровья человека состояния, которые могут приводить к госпитализации.
Осложнения и последствия трофических язв могут быть следующими:
Пиодермия;
Микробная экзема;
Аллергический дерматит;
Грибковая инфекция;
Лимфангит, рожистое воспаление, паховый лимфаденит;
Варикотромбофлебит;
Флегмона;
Гангрена;
Столбняк;
Артрит, артроз, периостит, тендинит, остеомиелит;
Малигнизация раны (от 1,6 до 3,5% случаев);
Раневой миаз, то есть заселение язвы личинками насекомых;
Развитие кровотечения;
Сепсис;
Вторичная лимфедема.
Ответы на популярные вопросы
Заразна ли трофическая язва на ноге? Нет, трофическая язва на ноге не заразна.
Можно ли мочить трофическую язву на ноге? Мочить трофическую язву на ноге не рекомендуют, так как это может привести к развитию осложнений и присоединению бактериальной инфекции. Обрабатывать язву необходимо с помощью специальных антибактериальных, антисептических и подсушивающих средств.
Какой врач лечит трофические язвы? Трофические язвы лечит хирург-флеболог.
Как и чем лечить трофическую язву?
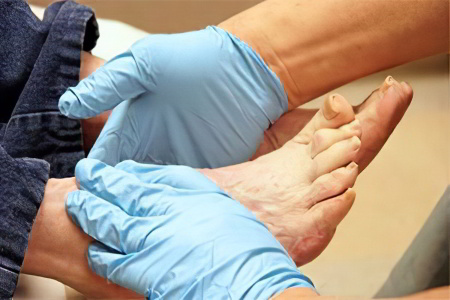
О том, как и чем лечить трофическую язву, пациенту расскажет врач-флеболог. Перед специалистом и больным встает целый комплекс задач. Во-первых, необходимо свести к минимуму проявления основного заболевания, которое привело к формированию язвы. То есть, следует проводить терапию варикозного расширения вен, снижать артериальное давление, заниматься лечением сахарного диабета. Во-вторых, нужно осуществлять мероприятия, направленные на заживление самой трофической язвы.
Общая консервативная терапия сводится к применению следующих средств:
Лечение основного заболевания с использованием флеботоников, антиагрегантов, дезагрегантов. Это могут быть такие препараты, как Пентоксифиллин, Гепарин, Ацетилсалициловая кислота, Простагландины. Они позволяют корректировать процессы свертываемости крови, способствуют нормализации кровообращения, препятствуют венозному застою. Возможен пероральный прием и введение лекарственных средств в форме инъекций;
Антибактериальная терапия подбирается с учетом чувствительности населяющих язву микроорганизмов к конкретным антибиотикам. Эффективна обработка раны с помощью Левометицина, Гексикона, Фузидина, Мирамистина. Возможно использование препаратов в форме мазей или спреев для местного применения. При необходимости назначаются антимикотики: Флуконазол, Каспофунгин, Вориконазол и пр.;
Для ускорения процессов регенерации назначают препараты, оказывающие влияние на обменные процессы в тканях. Это может быть Актовегин, Эбермин, Сульфаргин;
Обезболивающие препараты назначают для купирования болевого синдрома.
Туалет трофической язвы должен быть регулярным. Для начала рану промывают стерильным физиологическим раствором, удаляют из нее омертвевшие ткани, экссудат. После проведенной санации наносят антибактериальное средство и накрывают язву повязкой. Если рана находится на стадии заживления, то повязка должна обеспечивать нормальное увлажнение и дыхание раневой поверхности. В том случае, когда имеется инфицирование, следует выбирать повязку, способную впитывать выделения и обеспечивать антисептический эффект. Для этого используются специальные салфетки.
Возможно прохождение физиопроцедур, которые способствуют ускорению заживления язвы. Эффективны следующие методики: УЗ-кавитация раны, УФ-облучение, гипербарическая оксигенация, лазеротерапия, магнитотерапия.
Когда язва заживает, а больной чувствует себя удовлетворительно, возможно осуществление хирургического вмешательства. Оно будет направлено на нормализацию венозного и артериального оттока, на удаление вен, подвергшихся варикозному расширению.
Обезболивающее при трофических язвах
Боли при трофических язвах имеют различную интенсивность. Поэтому при выраженных болях назначают прием обезболивающих препаратов.
Они могут быть использованы в форме мазей и спреев, а могут назначаться в таблетированной форме:
Пармидин. Выпускается в форме таблеток и мази. Способствует снятию отеков, уменьшает боль;
Ацетилсалициловая кислота и препараты на ее основе: Аспирин, Цефекон;
Препараты из группы НПВС: Ибупрофен, Амбене, Кеторолак, Напроксен;
Возможно использование мазей Эмла, Димексид.
Слабым обезболивающим эффектом обладает бальзам Винилин и Ромазулан.
Салфетки для лечения трофических язв
Стерильные салфетки для лечения трофических язв применяют в том случае, когда раны длительное время не заживают и гноятся. В состав салфеток входят антибактериальные средства, а также компоненты, ускоряющие регенерацию тканей.
Возможно использование следующих салфеток:
Активтекс. Они изготовляются из трикотажа, пропитаны лекарственными препаратами. Так, Активтекс Ф содержит фурагин, Активтекс Х – хлоргексидин, Активтекс ХФ сочетает в себе хлоргексидин и фурагин;
Также существуют салфетки для лечения трофических язв от компании Хартман, Колетекс, Мультиферм, Протеокс-ТМ. Все они обладают антибактериальным и антисептическим эффектом;
Возможно использование впитывающих повязок, которые накладываются при обильном отделяемом из язв. Это могут быть повязки Воскопран, Цетувит Е, Биатен, Бранолинд Н.
Лечение трофических язв должно быть комплексным и своевременным, непременным условием является избавление от основного заболевания. Только так удастся избежать серьезных осложнений и не допустить рецидива заболевания.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Длительное заживление раны: причины, диагностика и способы лечения
Определение
Регенерация (восстановление) кожи и тканей – важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области.
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).
Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.
Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса. При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
- Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
Заболевания, приводящие к длительному заживлению ран:
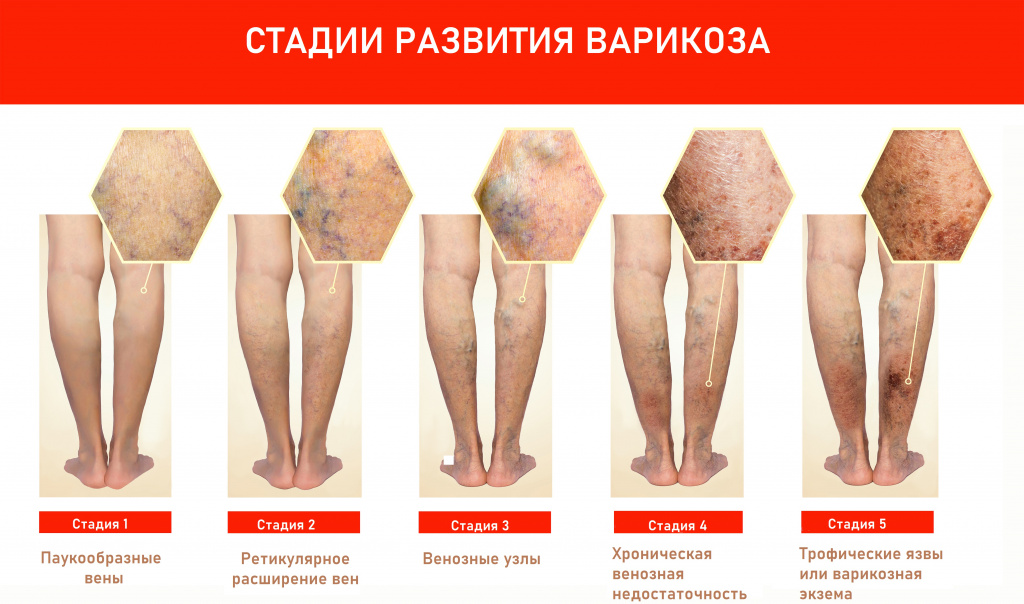
- Хроническая венозная недостаточность (также проявляющаяся варикозным расширением вен) – одна из самых распространенных причин длительно незаживающих ран на ногах. Нарушается венозный отток от нижних конечностей и доставка питательных веществ к тканям, нарастает гипоксия (снижение притока кислорода к тканям). Впоследствии возникают обменные нарушения в тканях и формируются длительно незаживающие трофические язвы.
Людям, страдающим хронической венозной недостаточностью, требуется постоянный тщательный уход за кожей, а при возникновении трофической язвы – профилактика увеличения раневой поверхности и ее инфицирования.
- Атеросклероз артерий приводит к закрытию просвета сосудов и снижению притока кислорода к тканям. При атеросклерозе нарушаются процессы обмена белков и жиров в организме, происходит повреждение сосудистой стенки с накоплением в ее слоях клеток, наполненных белково-холестериновыми комплексами. В дальнейшем поврежденный сосуд прорастает соединительной тканью. Артерии становятся жесткими, ригидными. Возникают условия для образования тромбов (сгустков крови) в просвете сосудов, что нарушает питание тканей и ведет к длительному процессу заживления ран.
- Сахарный диабет – эндокринное заболевание, характеризующееся нарушением баланса доставки глюкозы и ее использования в организме. При высоком уровне глюкозы крови происходит повреждение сосудистой стенки и сбой работы многих систем.
При сахарном диабете долго заживают любые раны, даже самые маленькие.
Опаснее всего раны, расположенные в области стопы. Такие раны часто появляются в результате случайных мелких травм. Хронические или незаживающие раны при сахарном диабете характеризуются нарушением нарастания эпителия (верхнего слоя кожи) и длительным воспалением.

- Хроническая сердечная недостаточность возникает при разных заболеваниях сердца, может развиваться незаметно в течение многих лет. Постепенно ухудшается работа сердца, появляются отеки и потребность в увеличении концентрации кислорода в крови, затем – одышка, учащенное сердцебиение.
Происходит замедление кровотока и снижение притока кислорода и питательных веществ к тканям.
Отеки также замедляют процесс регенерации тканей.
- Анемия – это уменьшение количества красных кровяных клеток (эритроцитов) и гемоглобина в крови. Заболевание характеризуется кислородным «голоданием» тканей.
- Онкологические заболевания – еще одна причина длительного заживления раны. Опухоль растет и забирает на себя часть циркулирующей крови со всеми питательными элементами и кислородом. Также при опухолях часто присутствует интоксикационный синдром, влияющий на все процессы в организме, в том числе и на процесс регенерации тканей. В настоящее время при лечении онкологических заболеваний широко используют химио- и лучевую терапию. У обоих методов в качестве побочного эффекта отмечаются длительно незаживающие раны.
- Хронические заболевания легких сопровождаются нарушением газообмена в них. В результате этого патологического процесса ухудшается насыщение кислородом гемоглобина, уменьшается транспорт кислорода к тканям, что замедляет заживление ран.
- Из-за иммунных проблем очень плохо заживают раны у больных ВИЧ.
К каким врачам обращаться при длительном заживлении ран
Долгое заживление ран вынуждает пациента обратиться за медицинской помощью. В первую очередь, требуется консультация хирурга. При наличии хронических заболеваний может понадобиться консультация
врача-терапевта,
эндокринолога, гематолога,
пульмонолога,
кардиолога,
онколога.
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.
- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
С-реактивный белок (СРБ, CRP)
Белок острой фазы, самый чувствительный и самый быстрый индикатор повреждения тканей при воспалении, некрозе, травме.
С-реактивный белок получил свое название из-за способности вступать в реакцию преципитации с С-полисахаридом пневмококков (один из механизмов ранней защиты организма от инфек…
555 руб
Anti-HCV-total (антитела к антигенам вируса гепатита C)
Показатель, характеризующий наличие антител (независимо от класса М и G) к вирусу гепатита C.
Внимание. При положительных и сомнительных реакциях, срок выдачи результата может быть увеличен до 3-х рабочих дней.
Антитела класса М начинают вырабатываться через 4 …
595 руб
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
490 руб
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1 – 3 месяца, предшествующие исследованию.
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах.
Гликированный (употребляется также т…
695 руб
УЗИ вен нижних конечностей (допплер)
Современный метод исследования венозного оттока нижних конечностей, позволяющий диагностировать нарушение кровотока, варикозных изменений вен и тромбообразования.
Альфа-Амилаза (Диастаза, Alpha-Amylase)
Фермент, участвующий в расщеплении углеводов.
Амилаза — гидролитический фермент, разлагает крахмал и гликоген до мальтозы. Амилаза образуется преимущественно в слюнных железах и поджелудочной железе, поступает затем соответственно в полость рта или просвет двенадцатиперстной кишки и уч…
395 руб
Что делать при длительном заживлении ран
- Обратиться к специалисту – самостоятельное лечение может привести к необратимым последствиям, вплоть до потери конечности или развития сепсиса.
- Обеспечить полноценную диету с достаточным количеством основных питательных веществ и микроэлементов, учитывая наличие сопутствующих заболеваний, например сахарного диабета.
- Ограничить прием алкоголя и курение. Обе вредные привычки вызывают спазм сосудов, нарушая кровообращение в области раны.
- При отсутствии противопоказаний выполнять умеренные физические нагрузки для нормализации кровообращения.
Лечение при длительном заживлении ран
Самостоятельные попытки лечения долго незаживающих ран во многих случаях безуспешны и способны ухудшить прогноз заболевания.
При появлении признаков воспаления: боли, отека, покраснения и подъема температуры окружающих тканей, истечения гноя и крови необходимо обратиться за медицинской помощью.
Врач после осмотра проведет хирургическую обработку раны, даст рекомендации по выполнению перевязок. По назначению врача можно использовать специальные заживляющие повязки, применять антибактериальные и регенерирующие мази. В ряде случаев назначают курс лечения плазмой крови, обогащенной тромбоцитами (из тромбоцитов высвобождаются факторы роста, способствующие заживлению раны). В сложных случаях хирург может порекомендовать аутодермопластику – операцию по пересадке собственного кожного лоскута в область раны.
Источники:
- Петров С.В. Общая хирургия: учебник. 4-е изд., перераб. и доп. – М. ГЭОТАР-Медиа, 2014. 832 с.
- Просянникова Н.В., Липова Н.Е., Покровский К.А., Тарасенко Г.Н. Современные методы лечения длительно незаживающих ран кожи. Российский журнал кожных и венерических болезней. № 6, 2012. С. 47–51.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Носовое кровотечение
Носовое кровотечение, или эпистаксис – истечение крови из сосудов полости носа через ноздри или по задней стенке глотки.
Отеки ног
Отеки ног – очень распространенная проблема среди пациентов старшего возраста, реже они встречаются у людей среднего возраста, совсем редко – у подростков и детей. Отеки образуются в результате выхода и скопления избыточного количества жидкости в тканях.
Заеды в уголках рта
Заеды в уголках рта: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Ощущение жара
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов.
Источник
