Отеки и давление после родов что делать
Гипертония после родов обычно исчезает самостоятельно, но иногда является признаком развития осложнения особенно у тех молодых мамочек, у которых до беременности присутствовали хронические заболевания.
Повышенное артериальное давление после рождения ребенка возникает по многим причинам, которые могут быть как психоэмоционального характера, так и связанные с физиологическими изменениями организма. Насколько опасно высокое давление после родов, как его нормализовать и какими терапевтическими способами, чтобы не навредить малышу?
Скачки артериального давления после родов
Через сколько времени после родов давление должно прийти в норму, и в каких случаях его колебания считаются патологией? Врачи отмечают, высокое АД после родоразрешения чаще диагностируется у тех пациенток, у которых наблюдалась гипертензия до и в период беременности.
Развитие | Особенности |
| Наличие гипертонии до беременности или в первые 3 недели после зачатия | Проявляется до 20 недели беременности |
| Возникновение гипертензии в период беременности | Развивается после 20 недели беременности |
| Первичное развитие гипертонической болезни после родов | Не наблюдалась в период беременности |
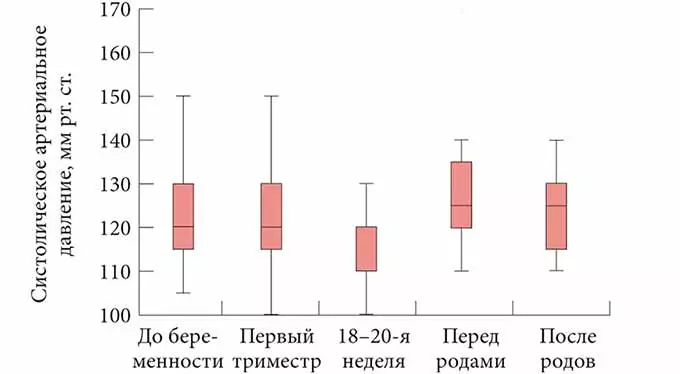
Когда давление после родов приходит в норму? Следует сказать, сроки восстановления кровяного состояния имеют довольно растяжимый период и зависят от проявления многих факторов. Высокий показатель АД может наблюдаться в первые недели после родов и самостоятельно нормализоваться через 20 дней после них, но в некоторых случаях может восстанавливаться и более длительно (до 6 месяцев).
У тех мамочек, у которых симптомы гипертонии начали проявляться после 20 недели вынашивания и не исчезли после родов, нормализация давления наблюдается на 40-42 день после рождения ребеночка.
Однако если давление и дальше продолжает держаться на высоких показателях, либо его нестабильность стала проявляться только после беременности, то врачи говорят о развитии послеродовой гипертонии.
Специалисты рекомендуют регулярно проверять уровень давления, особенно если в период беременности у женщины была диагностирована гипертония:
- Первые сутки после родового процесса мониторинг АД выполняется через каждые 2 часа.
- В последующие дни – не менее трех раз в день.
Рассмотрим более подробно причины, провоцирующие повышение или понижение давление у женщин после родов.
Основные причины колебаний артериального показателя
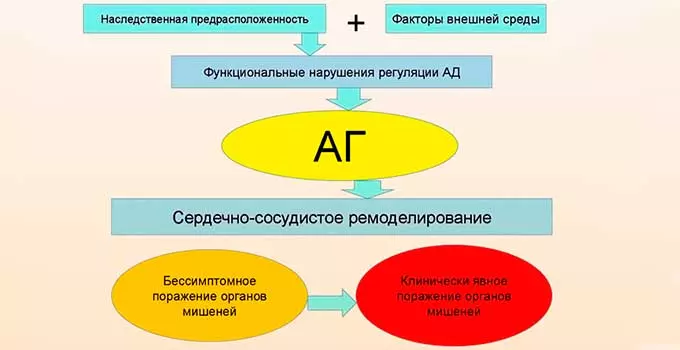
Зачастую скачки давления после родов происходят вследствие психологической или физической нагрузки. Однако врачи приводят и другие патологические состояния, которые способны привести к изменению АД после рождения ребенка:
- Острые рецидивы хронических болезней.
- Побочные реакции медикаментов, которые употребляет женщина.
- Нарушение гормонального фона, что ведет к спазму сосудистых стенок из-за влияния гормонов.
- Генетическая предрасположенность к гипертензии.
- Хроническое недосыпание.
- Злоупотребление алкоголем и курением.
- Чрезмерный набор веса.
- Кесарево сечение.
- Роженица младше 18 лет или старше 35 лет.
- Предыдущие беременности протекали с осложнениями.
Естественные нагрузки
Итак, почему поднимается давление после родов и что этому способствует? Если до зачатия и во время беременности женщина не страдала гипертензией, а после появления малютки возникли проблемы с давлением, то ее проявление объясняется нервно-психическим напряжением. Дело в том, что после родов организм начинает интенсивно восстанавливаться как физиологически, так и психологически. Однако из-за того, что ребенок требует постоянного внимания и заботы, а неопытная мама еще не умеет правильно распределять свои физические эмоциональные нагрузки, восстановление происходит не совсем безболезненно.
При такой ситуации организм женщины испытывает сильнейший стресс, а переутомление и усталость еще больше усугубляют стрессовую ситуацию. В итоге всего это происходит нарушение в саморегуляционном механизме ЦНС, что и провоцирует подъем артериального давления и сопутствующих его симптомов, как мигрень и быстрая утомляемость.
Подобное отклонение нуждается в медицинской и психологической коррекции.
Кесарево сечение
Повышенное давление после кесарева сечения — часто встречаемая ситуация. После проведения этой полостной операции женский организм нуждается в обязательном восстановлении. Для одних рожениц период реабилитации проходит безболезненно, а для других — крайне мучителен.
Перед началом выполнения кесарева осуществляется спинальная анестезия, позволяющая роженице быть в сознании на всем протяжении оперативного вмешательства. Анестезия вводится посредством инъекции в обусловленный участок позвоночника при помощи особо тонкой иглы через плотную мозговую оболочку. Между ней и спинным мозгом имеется полость, заполненная спинномозговой жидкостью.
В момент прокола оболочки иглой незначительное количество этой жидкости истекает, что вызывает резкое понижение внутричерепного давления. В дальнейшем это способно привести к появлению головных болей, которые часто сопровождаются скачками артериального давления.
Хронические болезни
Если у женщины до беременности имелись какие-либо хронические болезни, то после родов они могут обостриться и спровоцировать гипертоническую болезнь. Среди таких патологий следует назвать:
- Пиелонефрит.
- Опущение почек.
- Стеноз сосудов почек.
- Опухоли почек.
- ВСД.
- Эндокринные нарушения.
- Стенокардия.
- Миокардит.
- Атеросклероз.
- Сердечная недостаточность.
- Послеродовая депрессия.
Эндометрит
Повышается давление после родов и под влиянием различных осложнений после кесарева сечения, к примеру, эндометрита, который развивается из-за того, что во время оперативного вмешательства в открытую маточную полость вместе с воздухом проникают бактерии и вирусы.
На эндометрит указывает следующая симптоматика:
- Болезненность в нижней части живота.
- Резкий скачок температуры тела.
- Проявление характерной симптоматики тахикардии.
- Снижение аппетита, повышенная вялость и сонливость.
- Послеродовые выделения приобретают темный цвет с гнойничковыми вкраплениями.
- Резкие перепады давления.
Гормональные нарушения
Причиной перепадов кровяного давления является и гормональные изменения организма после беременности. Данный процесс довольно длителен, что и объясняет продолжительное отсутствие менструального цикла, даже тогда, когда женщина уже давно свернула лактацию.
Если гормональный фон восстанавливается очень медленно, то на это указывают такие признаки:
- Быстрое и немотивированное увеличение веса.
- Начинает часто прыгать давление.
- Интенсивный рост волос по мужскому типу.
- Присутствие хронической усталости.
- Регулярное возникновение головных болей.
- Постоянная сонливость в светлое время суток.
- Расстройство менструального цикла.
Основные причины низкого артериального давления
Почему понижается артериальное давление после рождения ребенка? Проявление гипотонии после родов также обусловлено целым рядом патологических факторов. По мнению специалистов, чаще всего понижение давления наблюдается у молодых мам, склонных к меланхолии и депрессиям.
Основные причины, по которым начинает падать АД:
Причины | Следствие |
| Сильная кровопотеря по время родов | Развивается анемия, приводящая к гипотонии, особенно при систематическом недосыпании и усталости. |
| Ограничение в еде | Дефицит глюкозы и соли уменьшает объем крови, что ведет к понижению АД на 5-10 единиц. |
| Наличие ВСД до родов | С рождением малыша болезнь начинает прогрессировать из-за высокого психоэмоциональной нагрузки, напряженного режима дня, и отсутствия полноценного сна. |
| Гипотериоз и другие болезни | Происходит изменение в обменных процессах веществ и гормонов, что также может понижать давление. |
| Синдром Шанхая | Довольно редкое осложнение родов, проявляется из-за сложно протекающей беременности. Для этого патологического состояния характерно стойкое пониженное давление. |
Симптомы проявления гипертонии после родов

В случае развития послеродовой гипертензии, женщина жалуется на проявление таких симптомов:
- Повышенное АД (140/90).
- Головная боль.
- Тошнота.
- Одышка.
- Головокружение.
- Снижение зрение.
- Потемнение в глазах.
- Некорректная работа сердца.
- Болезненность в грудной клетке.
- Учащение сердцебиения и пульса.
При этом мигрень может беспокоить как в затылочной, так и височной части головы, иметь различную степень интенсивности и характер боли:
- Давящая.
- Распирающая.
- Приступообразная.
Если женщина еще до беременности страдала гипертензивной болезнью, то после рождения малыша развитие патологии усугубляется.
Чем опасно высокое и пониженное давление после родов

Если послеродовую гипертензию своевременно не лечить, то уже через 5 лет недуг приобретает стойкую форму. Помимо этого велика вероятность развития и других последствий, опасных для мамы и даже маленького крохи:
- Избыток массы тела не лучшим образом сказывается на кровоснабжении. В итоге начинает увеличиваться объем циркулирующей крови, что ведет к стойкой гипертензии.
- Высока вероятность усугубления течения хронических заболеваний, которыми женщина страдала до беременности.
- Проявление частых головных болей негативно влияет на качество грудного молока либо оно вообще пропадает.
- Велик риск внезапной потери сознания.
- Сердце постоянно работает в авральном режиме.
- Вероятность развития отека легких.
- Из-за некорректного кровообращения внутренние органы постоянно ощущают кислородное голодание.
- Дефицит кислорода ведет к повышению легочного давления.
- Серьезные нарушения функций ЦНС.
- В молочных железах плохая циркуляция крови.
- В молоко не поступают полезные для ребенка питательные вещества, что негативно сказывается на его здоровье и росте.
Особенности нормализации давления после родов
Как восстановить давление после родов, разрешается ли принимать какие-то лекарства или имеются другие способы его нормализации, и нужно ли на период лечения прекращать лактацию?
Если у молодой мамы наблюдается повышенное давление после родов, то это не повод для прерывания грудного вскармливания. Доктор подберет гипотензивные лекарства с малой способностью проникновения в грудное молоко, например:
- Бета-блокаторы.
- Диуретики.
- Антидепрессанты.
Примерами таких средств могут быть Допегит, Верапамил, Спиронолактон, Метилдопа, Гидрохлортиазид, Дилтиазем и пр.
С целью повышения АД чаще всего принимают кофеинсодержащие препараты – Цитрамон, Аскофен и пр.
В данном случае следует соблюдать основное правило медикаментозного лечения – принимать лекарства нужно так, чтобы время кормления ребенка не совпадало с периодом их максимального присутствия в крови. Наилучший вариант – пить таблеточки непосредственно перед самим кормлением. При такой схеме приема, активные компоненты лекарства просто не успевают полностью попасть в кровяную жидкость.
Если женщина все-таки решила свернуть ГВ, при этом планирует принимать специальные медикаменты для снижения лактации, то подобные средства повышают АД, к примеру, Бромкриптин.
К какому врачу обратиться
При подозрении на гормональные нарушения либо другие отклонения в организме, сопровождающиеся повышенным либо пониженным давлением в послеродовой период, следует проконсультироваться с терапевтом или обратиться к узким специалистам:
- Кардиолог.
- Невролог.
- Эндокринолог.
Только после обследования назначается соответствующее лечение, при этом врач обязательно учитывает присутствие грудного вскармливания.
Профилактические меры
Как стабилизировать давление после родоразрешения другими не медикаментозными способами? Нормализовать давление помогут:
- Регулярный крепкий и продолжительный сон.
- Ежедневный полноценный отдых.
- Полное исключение стрессовых ситуаций.
- Увлечение хобби и занятия любимым делом.
- Систематические прогулки на свежем воздухе.
- Исключение из питания вредных блюд.
- Дозированный прием еды, не допуская переедания.
- Отказ от алкоголя и курения.
- Отсутствие чрезмерной физической работы.
В качестве дополнения к медикаментозным препаратам для стабилизации АД и регуляции образа жизни неплохое терапевтическое действие оказывают травяные чаи, способные сбивать высокое давление. Однако их применение следует согласовать с доктором, можно ли их употреблять при грудном вскармливании.
Заключение
Послеродовая гипертония встречается намного реже, чем во время беременности. Основными причинами ее развития медицина называет психологическую нагрузку и активное восстановление организма после рождения ребенка, хотя могут присутствовать и патологические факторы.
В большинстве случаев давление нормализуется самостоятельно, но если этого не произошло, нельзя откладывать визит к врачу. При своем усугублении заболевание может принести вред не только организму молодой мамочке, а и маленькому ребенку, особенно когда он находится на грудном вскармливании.
Загрузка…
Источник
Отеки при беременности – явление не редкое. Почти каждая женщина на последних неделях гестации сталкивается с этой проблемой, но выражено нарушение может быть в разной степени. Также нужно понимать, что причина отеков может быть различной, иногда этот симптом является признаком тяжелой патологии, опасной для жизни матери и ребенка.
Причины отеков при беременности
Отеками называют состояние, при котором происходит накопление жидкости в организме. Наблюдаться это явление может локально, например при травме или укусе насекомого, либо во всем теле. Как правило, общие отеки всегда связывают с патологическим состоянием, которое влияет на весь организм женщины.
Отеки возникают при наличии жидкости в организме и ткани, удерживающей воду.
Если женщина очень много пьет, например в жару, то вероятность отеков повышается. Тем более если пациентка употребляет напитки, задерживающие жидкость в организме, например соленую минеральную воду, лимонады, сладкие морсы и соки, а также алкогольные напитки.
Отеки могут быть следствием патологии внутренних органов. Так, выделяют сердечные, почечные отеки, также нарушение проявляется при сахарном диабете и гормональном сбое у женщины. Беременность является таким состоянием, которое само по себе увеличивает вероятность развития отеков, и не всегда это связано с серьезным заболеванием.
Дело в том, что для правильного развития плода нужно увеличить запас жидкости в организме женщины. Часть воды идет на продуцирование крови, чтобы обеспечить плод питанием. Несколько литров необходимо для наполнения плодного пузыря амниотической жидкостью. Также вода нужна для подготовки молочных желез к кормлению ребенка.
Таким образом, количество общей жидкости в организме беременной возрастает примерно на 8 литров к концу третьего триместра. И не всегда организм успешно выводит излишки, поэтому может происходить накопление воды в тканях организма и формирование отеков различной степени.
Патологические отеки могут возникать по нескольким причинам, механизм развития патологии достаточно сложен. Причиной общих отеков при беременности становятся следующие заболевания:
- Патологии сердца. В этом случае нарушается скорость кровотока, что приводит к выделению жидкости из сосудов в окружающие ткани. Отеки формируются длительное время, они достаточно плотные, а также наблюдаются сопутствующие сердечные симптомы. Например, одышка в состоянии покоя, учащенное сердцебиение, бледная кожа, боль за грудиной и т.д.
- Заболевание почек. В этом случае почки не справляются с потоком жидкости, что приводит к ее накоплению в организме. Признаки почечных отеков: бледная кожа, припухлость век, плохой аппетит, белок в моче, сами отеки мягкие и поражают все тело.
- Гипертония. При повышенном давлении увеличивается проницаемость сосудов и жидкость попадает в окружающие ткани, происходит поражение почек и мочевыделительной системы. Как следствие – формирование отеков. Обычно в таком случае сначала отекают ноги и лицо.
Все эти нарушения у беременных можно объединить в состояние под названием гестоз или поздний токсикоз, который формируется в третьем триместре. Гестоз характеризуется нарушением сердечной, почечной функции, повышением артериального давления и формированием отеков по всему телу.
Факторы риска
Врачи выделяют группу риска, женщины которой чаще страдают от отеков и других проявлений гестоза при беременности:
- Слишком ранние роды. Если девушка беременеет в 15–17 лет, вероятность развития гестоза сильно возрастает. Несмотря на установившуюся менструацию, в этом возрасте еще не завершился пубертатный период. Нестабильный гормональный фон часто приводит к развитию осложнений при вынашивании плода.
- Поздние роды. Если женщина беременеет после 35 лет, то вероятность отеков также возрастает. С возрастом организм изнашивается, органы функционируют хуже, чем в 20–25 лет, да и наличие в анамнезе различных заболеваний сказывается не лучшим образом.
- Гестоз в предыдущей беременности. Если у женщины есть склонность к развитию отеков, то скорее всего ситуация повторится и при последующих беременностях. Такие женщины должны находиться под строгим наблюдением врача.
- Тяжелый токсикоз с непрекращающейся рвотой в первой половине беременности. Может быть следствием патологии в организме, а также причиной нарушения функции почек.
- Женщины, которые работали или продолжают работать на вредном производстве.
- Неблагоприятные условия жизни, плохое питание, курение, употребление алкоголя, склонность к воспалительным и инфекционным заболеваниям.
- Многоплодие. При вынашивании двух детей и более нагрузка на организм возрастает еще сильнее, почки и сердце могут с ней не справляться.
Вероятность тяжелого гестоза сильно возрастает, если у женщины имеются внутренние отеки, которые не были выявлены своевременно.
Классификация
В первую очередь нужно отметить, что отеки бывают внешние и внутренние. Внешние видны невооруженным глазом: у женщины опухают ноги, руки, заплывает лицо, может увеличиваться и живот. Внутренние отеки не заметны внешне, чем очень опасны. Выявить такое нарушение можно только по неравномерной прибавке в весе.
Всего различают 4 степени внешних отеков у беременных:
- В самом начале припухлость появляется только на ногах.
- Поражаются ноги и низ живота.
- Опухает лицо и руки.
- Опухает все тело, возможно появление водянки.
Чаще всего у беременных женщин наблюдают отеки 1–2-й степени, которые не наносят вреда плоду при своевременном лечении. Отеки 3–4-й степени относят к тяжелому состоянию, которое требует госпитализации, иногда приходится проводить экстренное родоразрешение – все зависит от причины этого осложнения.
Гестоз у беременных также можно разделить на 4 степени:
- Формирование водянки – локальное скопление жидкости в тканях.
- Нефропатия – поражение почек.
- Преэклампсия – сопровождается сильными отеками, повышенным артериальным давлением, повышается белок в моче.
- Эклампсия – самая тяжелая форма гестоза, вызывающая крайне серьезные осложнения, среди которых отек легких, отслойка плаценты, гибель плода, почечная недостаточность у матери.
В некоторых случаях патология может развиваться очень быстро, поэтому женщины даже с самыми небольшими отеками должны регулярно наблюдаться в женской консультации и лечиться. При ухудшении состояния нужна немедленная госпитализация.
Признаки отеков при беременности
Выявить отеки при беременности не всегда просто, поэтому женщина должна начиная со срока 12 недель регулярно наблюдаться в женской консультации. Это очень важно, так как только при помощи контроля веса, анализа мочи, ультразвуковой диагностики можно точно отследить процесс течения периода гестации.
Но и в домашних условиях женщине рекомендуется ежедневно следить за своим самочувствием. О формировании отеков могут говорить следующие признаки:
- начали опухать ноги по вечерам;
- опухают пальцы на руках, кольца становятся тесными;
- если надавить на кожу пальцем, образуется белое пятно и вмятина;
- резкая прибавка в весе. В норме женщина набирает 300 граммов в неделю. При отеках вес может подскочить на 1–1,5 кг и более, хотя женщина не меняла рацион.
Отеки на фоне гестоза могут сопровождаться головными болями, повышенной сонливостью, тошнотой и рвотой, ухудшением аппетита, повышенным тонусом матки.
Диагностика отеков – прерогатива гинеколога. Врач назначает женщине ряд анализов, в частности анализы мочи, крови, измерение объема выделяемой мочи за сутки, измерение артериального давления. Все эти процедуры помогают подтвердить патологию и выявить ее причины.
Лечение отеков у беременных
Терапия отеков при беременности проводится строго под контролем врача. Ни о каком самолечении не может быть и речи, это действительно очень опасное состояние, которое может повлечь за собой смерть ребенка и самой женщины.
Лечение обычно медикаментозное. Назначают препараты для снижения давления, мочегонные средства, а также диету при отеках. Если причиной отеков стало, например, воспалительное заболевание почек (пиелонефрит), то может быть назначен курс антибиотиков и противовоспалительных средств.
Диета при отеках будет разной, в зависимости от причины их развития.
При гестозе назначают сбалансированную диету с повышенным количеством белка. При нарушении функции почек, например на фоне воспаления, белок из рациона убирают в первые несколько дней лечения, чтобы облегчить почкам работу. Затем постепенно вводят белковую пищу в небольшом количестве.
Также необходимо соблюдать питьевой режим. Очень важно употреблять достаточное количество жидкости, не менее 1,5 литров, но и не злоупотреблять. Недостаток воды, так же как и избыток, приводит к нарушению работы сосудистой системы и формированию отеков.
То же самое происходит и с солью. Полное исключение соли грозит нарушением функции эндотелия (слой в кровеносных сосудах), который отвечает за тонус сосудов. Нарушение сократимости приводит к увеличению проницаемости капилляров и отекам.
Негативно сказывается и чрезмерное употребление соли, потому что хлорид натрия имеет свойство задерживать жидкость в организме. Поэтому соль полностью не исключают, а сокращают ее количество до 3–3,5 граммов в сутки.
Как видно, диета при отеках может быть различной, поэтому самостоятельно не нужно сильно себя ограничивать. Достаточно исключить из рациона очень соленое, острое, сладкое, жирное. Пить лучше просто очищенную воду без газа, а еду готовить на пару, запекать и варить. Очень важно, чтобы питание было дробным, 5–6 раз в день маленькими порциями, чтобы организму было легче справляться.
Также врачи рекомендуют употреблять в пищу продукты с мягким мочегонным действием:
- свежая клюква, клюквенный морс и сок;
- брусничный морс, отвар из брусничного листа;
- арбузы;
- огурцы;
- свежий тыквенный сок;
- грейпфруты и т.д.
Также облегчить свое состояние можно при помощи физической нагрузки. Упражнения для беременных от отеков помогают улучшить кровообращение и отток жидкости. К самым полезным физическим нагрузкам относится плавание. Полезны и ежедневные пешие прогулки, но не слишком долгие, примерно по 30–60 минут в день, оптимально – по 30 минут утром и вечером.
В домашних условиях можно делать простое и эффективное упражнение. Нужно встать на четвереньки и поочередно плавно подтянуть одну ногу к животу, затем выпрямить назад, повторить 5 раз. Вернуться в исходное положение и выполнить упражнение на другую ногу.
Профилактика отеков при беременности
Чтобы предупредить отеки при беременности, необходимо:
- ответственно отнестись к планированию беременности, пройти курс лечения заболеваний при необходимости;
- желательно забеременеть в возрасте от 20 до 30 лет;
- находиться в комфортных условиях, жить в сухом, теплом помещении, одеваться в чистую одежду;
- наладить питание – оно должно быть полезным, сбалансированным;
- избегать пассивного образа жизни, но не злоупотреблять физическими нагрузками;
- регулярно обследоваться в женской консультации, принимать витамины по необходимости и выполнять рекомендации врача.
Чаще всего отеки при гестозе у беременных в третьем триместре связаны с наследственной предрасположенностью, с которой бороться достаточно трудно. Снизить риск осложнений женщина может, если будет соблюдать меры профилактики и обследоваться. Своевременное выявление отеков поможет вовремя принять меры по их устранению и предотвратить преждевременные роды и другие осложнения.
Фото: Depositphotos
Источник
