Отек зрительного нерва и витамин

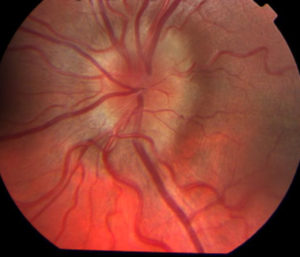 Отек зрительного нерва (ЗН) — это результат повышения давления внутри черепа, которое происходит за счет различных патологических процессов, протекающих в организме. Спектр варьируется от врожденных пороков развития, опухолей, лекарств, травм, воспалений до других заболеваний глаз, таких как глаукома, которые могут привести к вторичному повреждению ЗН и его отечности.
Отек зрительного нерва (ЗН) — это результат повышения давления внутри черепа, которое происходит за счет различных патологических процессов, протекающих в организме. Спектр варьируется от врожденных пороков развития, опухолей, лекарств, травм, воспалений до других заболеваний глаз, таких как глаукома, которые могут привести к вторичному повреждению ЗН и его отечности.
Анатомия зрительного нерва
ЗН — это вторая пара черепно-мозговых нервов, которым свойственные зрительные раздражения. Состоит из 4 отделов — внутричерепного, внутриканальцевого, внутриглазного и внутриорбитального.
ДЗН — это диск ЗН, он представляет собой место соединения оптических волокон. Его длина — 1 мм, диаметр — 1,75–2 мм. Находится ДЗН в носовой части глазного дна.
Вторая пара черепных нервов окружена тремя мозговыми оболочками. Его толщина — 3–3,5 мм, длина — 3,5–5,5 см. Волокна ЗН различны по направлению и калибру, есть тонкие и толстые. Последние передают световое раздражение в зрительную часть коры, первые — это рефлекторные, они необходимы для передачи светового импульса в парасимпатическую нервную систему.
Причины отека зрительного нерва
Неврит
Причина и происхождение в значительной степени неизвестны, но врачи рассматривают рассеянный склероз. Пострадавшие пациенты страдают от ослабления зрения, насыщения цвета (особенно красного) и болезненного движения глазами.
Симптомы переходные, то есть они, как правило, формируются самостоятельно. Если поражена задняя часть ЗН (ретробульбарный неврит), то воспаление и отек диска зрительного нерва могут быть не диагностированы при осмотре глазного дна. Необходимы другие методы визуализации.
Оптическая нейропатия
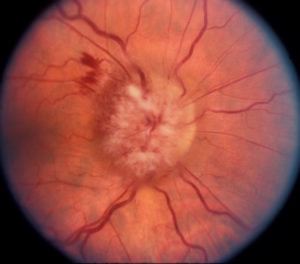 В случае острого закрытия кровеносных сосудов глаза ЗН необратимо повреждается, без подачи кислорода и питательных веществ через кровь нейроны ЗН отмирают. Поскольку эти клетки не могут вновь образоваться, постепенно снижается зрение до слепоты. Офтальмолог при осмотре видит бледный отекший зрительный нерв-сосочек и его головку, небольшие кровотечения. Пациент замечает сильное ухудшение зрения и ограничение поля зрения.
В случае острого закрытия кровеносных сосудов глаза ЗН необратимо повреждается, без подачи кислорода и питательных веществ через кровь нейроны ЗН отмирают. Поскольку эти клетки не могут вновь образоваться, постепенно снижается зрение до слепоты. Офтальмолог при осмотре видит бледный отекший зрительный нерв-сосочек и его головку, небольшие кровотечения. Пациент замечает сильное ухудшение зрения и ограничение поля зрения.
Атеросклероз или эмболия из-за болезни сердца (фибрилляция предсердий/эндокардит) являются наиболее распространенными причинами. Артериит височной артерии, аутоиммунный цистит, вызывают оптическую нейропатию.
Патологии внутренних органов
К развитию патологии приводят некоторые болезни внутренних органов. Например, инсульт, гипертония и почечная недостаточность.
Для каждого состояния характерны определенные признаки, их легко различить при проведении соответствующей диагностики.
Артерии височной артерии
Это аутоиммунное заболевание, приводящее к сосудистому воспалению (васкулит). Примерно в 30% случаев поражены глазные артерии, это приводит к ослаблению зрения вплоть до слепоты.
Пациент часто страдает от сильной головной боли, испытывает трудности с пережевыванием пищи. При физическом обследовании височная артерия болезненна. Если поражены глаза, то специалист видит признаки отекшего зрительного диска.
Глаукома
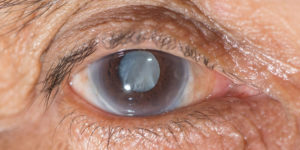 Глаукома является следствием патологически повышенного давления в глазах. Она повреждает зрительный нерв, точнее сосок. Пациент замечает ухудшение зрения и выпадение поля зрения.
Глаукома является следствием патологически повышенного давления в глазах. Она повреждает зрительный нерв, точнее сосок. Пациент замечает ухудшение зрения и выпадение поля зрения.
Атрофия зрительного нерва
Атрофия зрительного нерва обозначает необратимое повреждение ткани ЗН. Первичная форма, обусловленная врожденной неисправностью, отличается от вторичной. В последнем случае, причиной являются другие заболевания или механические факторы. Возможные факторы:
- сильное давление на ЗН;
- нарушение кровообращения;
- воспаление;
- интоксикация.
Данные состояния характеризуются отеком зрительной головки, дефектами поля зрительного восприятия и ухудшением остроты.
Другие причины
Отек ЗН развивается из-за повышения давления внутри черепа, связанного с гнойными абсцессами в пространстве черепа, внутренними кровотечениями, ЧМТ. Причиной отека ДЗН выступает краниосиностоз и менингит, энцефалит.
Группа риска
Предрасположенность к данному состоянию имеется у всех пациентов с глазными заболеваниями, травмами головного мозга. Больше всего отеку подвержены личности со слабой иммунной системой и опухолями.
Классификация
Отек зрительного нерва бывает двусторонним или односторонним. В первом случае поражается оба органа оптической системы, во втором — лишь один.
При одностороннем отеке ЗН симптоматика слабо выражена, даже опытные офтальмологи не всегда замечают отечность.
Заболевание имеет острый и хронический характер. При остром течении развитие клинической картины спонтанное, симптоматика появляется в течение 2–3 часов.
При повторяющихся рецидивах на развитие первых признаков уходит до 3 дней.
Симптомы
Клиническая картина характеризуется постепенным снижением остроты зрительного восприятия. Особенно сильно ухудшается в центральной части поля зрения.
Периодически затуманивается зрение, нарушается цветовосприятие, умеренно напрягаются вены и отсутствуют очаги.
Поражение нервных волокон приводит к двоению в глазах, головным болям, мерцаниям перед глазами, тошноте и рвоте.
Дальнейшее прогрессирование патологического состояния приводит к образованию скотом в поле зрения. Возможно развитие вторичной атрофии ЗН.
Диагностика
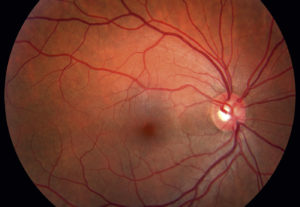 Первичное обследование проводится с помощью офтальмоскопа. Это визуальная оценка состояния головки ЗН, артерий и вен сетчатки. Обязательно проводят реакцию зрачка на свет с помощью небольшой лампы. Как правило, оба зрачка одинаково сильно сужаются, независимо от того, на какой орган зрения врач направит световой конус.
Первичное обследование проводится с помощью офтальмоскопа. Это визуальная оценка состояния головки ЗН, артерий и вен сетчатки. Обязательно проводят реакцию зрачка на свет с помощью небольшой лампы. Как правило, оба зрачка одинаково сильно сужаются, независимо от того, на какой орган зрения врач направит световой конус.
Однако при ретробульбарном неврите часто наблюдается так называемый относительный афферентный дефект зрачка.
Это означает, что ЗН пораженного глаза не так хорошо направляет входящие световые сигналы в мозг, как другой ЗН. В результате зрачки сужаются меньше, когда врач наводит свет на больной глаз. Для более детального осмотра нервных волокон используют специальные капли, расширяющие зрачки.
При необходимости проводят дополнительные исследования. С их помощью выясняют, какая причина привела к отеку ЗН. Для диагностики рассеянного склероза проводят МРТ головы и позвоночника.
Проводится поясничная пункция для забора спинномозговой жидкости. Она проверяется на наличие признаков воспалительного процесса.
Лечение
Если имеется ретробульбарный неврит, используются препараты, подавляющие иммунную систему (иммунодепрессанты). Вводятся глюкокортикоиды (стероиды), такие как Кортизон или Метилпреднизолон. Первые пять дней препараты используют в высоких дозах, затем медленно снижают дозировку в течение следующих 2 недель.
 Перед тем, как проводить терапию с помощью Кортизона, необходимо исключить такие заболевания, как туберкулез, язва желудка, сахарный диабет или гипертония. Они могут ухудшаться при глюкокортикоидном лечении. Если бактериальная инфекция является причиной отека зрительного нерва, для лечения могут быть использованы антибиотики.
Перед тем, как проводить терапию с помощью Кортизона, необходимо исключить такие заболевания, как туберкулез, язва желудка, сахарный диабет или гипертония. Они могут ухудшаться при глюкокортикоидном лечении. Если бактериальная инфекция является причиной отека зрительного нерва, для лечения могут быть использованы антибиотики.
Стероиды тоже могут оказаться полезными для остановки данной иммунной реакции.
Терапия дополняется мочегонными средствами. Они нормализуют баланс спинномозговой жидкости. В тяжелых случаях показано оперативное вмешательство.
Осложнения
Основным осложнением отека зрительного нерва является постепенное ухудшение зрения и полная слепота, наступающая при отсутствии лечения.
Прогноз
Что касается течения и прогноза отека зрительного нерва, то необходимо опираться на причину заболевания и тяжесть ее течения. Как правило, в первые три недели еженедельно следует посещать офтальмолога.
Прогноз всегда благоприятный, если терапия начата своевременно.
Профилактика
Предотвратить развитие болезни можно. Профилактика предполагает своевременное обращение в больницу при получении травм, появлении признаков глазных заболеваний.
В данный перечень входит соблюдение правил личной гигиены. Во избежание развития инфекций, которые в дальнейшем способны вызвать отек ЗН, нельзя тереть глаза грязными руками и пользоваться чужими косметическими средствами/полотенцами.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
Что еще почитать
Источник
Отёк диска зрительного нерва (или папиллоэдема) — отёк оптического диска, вызванный повышенным внутричерепным давлением. Отёк, как правило, двусторонний и может происходить в период от нескольких часов до нескольких недель. Односторонний вариант крайне редок. Отёк диска зрительного нерва, в основном, рассматривается как симптом в результате другого патофизиологического процесса.
При внутричерепной гипертензии отёк диска зрительного нерва чаще всего происходит на двусторонней основе. Когда при исследовании глазного дна обнаружен отёк диска зрительного нерва, следует провести дальнейшее тестирование, так как это может привести к потере зрения, если не лечить основное заболевание. Как правило, выполняется тестирование головного мозга и/или позвоночника с помощью компьютерной томографии или магнитно-резонансной томографии. При одностороннем отёке диска зрительного нерва можно предполагать заболевание в самом глазе, такое как глиома зрительного нерва.
Признаки и симптомы[править | править код]
Фотография глазного дна показывает менее сильный отёк диска зрительного нерва
Отёк диска зрительного нерва может быть бессимптомным или с головной болью на ранних стадиях. Однако это может прогрессировать в расширение слепого пятна, пелену перед глазами, затемнение зрения (неспособность видеть в определённой части поля зрения в течение некоторого времени) и, в конечном счёте до полной потери зрения.
Признаки отёка диска зрительного нерва, видимые в офтальмоскоп включают:
- венозный застой (обычно первые признаки)
- потеря венозной пульсации
- кровоизлияния поверх и/или рядом с диском зрительного нерва
- размывание оптических полей
- подъём диска зрительного нерва
- линии Патона — радиальные линии сетчатки каскадом от диска зрительного нерва
При проверке визуальных полей врач может выявить увеличенное слепое пятно; острота зрения может оставаться относительно нетронутой, несмотря на то, что отёк диска зрительного нерва является серьёзным или продолжительным.
Диагностика[править | править код]
Проверку глаз на признаки отёка диска зрительного нерва следует проводить, когда есть клинические подозрения повышенного внутричерепного давления, и рекомендуется при появлении головной боли. Это может быть сделано путём офтальмоскопии или фотографии глазного дна, и, возможно, с использованием щелевой лампы.
Причины[править | править код]
Повышенное внутричерепное давление может возникнуть в результате одного или более следующих факторов:
- Опухоль головного мозга или лат. Pseudotumor Cerebri (также известная как идиопатическая внутричерепная гипертензия), тромбоз синусов твёрдой мозговой оболочки или внутримозговое кровоизлияние
- Дыхательная недостаточность[3]
- Гипотония
- Изотретиноин, являющийся мощным производным витамина А, редко вызывает отёк диска зрительного нерва.
- Гипервитаминоз А у некоторых людей, которые принимают мегадозы пищевых добавок и витаминов.
- Гипераммонемия, повышенный уровень аммиака в крови (в том числе отёк головного мозга/внутричерепное давление)
- Синдром Гийена — Барре, из-за повышенных уровней белка
- Синдром Фостер Кеннеди (ФКС)
- Мальформация Арнольда — Киари
- Опухоль лобной доли
- Острая горная болезнь и высотный отёк головного мозга
- Болезнь Лайма (Лайм менингита конкретно, когда бактериальная инфекция поражает центральную нервную систему, что приводит к повышенному внутричерепному давлению).
- Злокачественная гипертония
- Медуллобластома
- Орбитальные
- Глаукома: окклюзия центральной вены сетчатки, тромбоз кавернозного синуса
- Местное поражение: оптический неврит, ишемическая невропатия зрительного нерва, отравление метанолом, инфильтрация диска из-за глиомы, саркоидоз и лимфома
- Острый лимфобластный лейкоз (в результате инфильтрации сосудов сетчатки от незрелых лейкоцитов)
- Длительная невесомость (микрогравитация) для мужчин[4]
Патофизиология[править | править код]
Поскольку оболочка зрительного нерва является продолжением субарахноидального пространства в мозге (и рассматривается как расширение центральной нервной системы), повышенное давление передается через зрительный нерв. Сам мозг относительно избавлен от патологических последствий высокого давления. Тем не менее, передний конец зрительного нерва упирается в глаз. Поэтому давление асимметричное и это вынуждает сдавливать и выпячивать глазной нерв на его голову. Волокна ганглиозных клеток сетчатки диска зрительного нерва переполняются и раздуваются вперед. Постоянная и расширяюшаяся опухоль зрительного нерва или отёк диска зрительного нерва может привести к потере этих волокон и постоянному ухудшению зрения.
Лечение[править | править код]
Исторически сложилось так, что отёк диска зрительного нерва был потенциальным противопоказанием к люмбальной пункции, а это указывало на риск тенториальной грыжи и последующей смерти от мозговой грыжи, однако новые методы визуализации более полезны в определении того, когда можно и когда нельзя проводить поясничный прокол.[5] Изображения, получаемые с помощью КТ или МРТ обычно служат указанием на то, есть ли структурные причины, то есть опухоли. МР-ангиография и МР-венография также может быть назначены, чтобы исключить возможность стеноза или тромбоза артериальной или венозной систем.
Лечение во многом зависит от причины. Тем не менее, основной причиной отёка диска зрительного нерва является повышение внутричерепного давления. Это опасный симптом, свидетельствующий об угрозе опухоли головного мозга, воспалении ЦНС или внутричерепной гипертензии, которые могут проявиться в ближайшем будущем.
Таким образом, биопсия обычно выполняется до лечения на начальных этапах отёка диска зрительного нерва, для обнаружения наличия опухоли головного мозга. Если обнаружена, лечение лазером, радиотерапия и операции могут быть использованы для лечения опухоли.
Для уменьшения внутричерепного давления могут быть введены препараты для увеличения поглощения спинномозговой жидкости или уменьшения её производства. Такие лекарства включают мочегонные средства, такие как ацетазоламид и фуросемид. Эти диуретики используются при хирургических вмешательствах, а также могут лечить идиопатическую внутричерепную гипертензию. При идиопатической внутричерепной гипертензии потеря веса (даже потеря 10-15 %) может привести к нормализации внутричерепного давления.
Между тем, стероиды могут уменьшить воспаление (если оно вызвано фактором повышенного внутричерепного давления), и могут помочь предотвратить потерю зрения. Тем не менее, стероиды, как известно, вызывают повышение внутричерепного давления, особенно при изменении дозировки. Однако, если тяжёлые воспалительные состояния существуют, например, рассеянный склероз, стероиды с антивоспалительными эффектами, такие, как метилпреднизолон и преднизолон могут помочь.
Другие методы лечения включают в себя повторные поясничные проколы, чтобы удалить лишнюю спинномозговую жидкость в черепе. Отказ от потенциально причинных лекарств, включая тетрациклины и аналоги витамина А может помочь уменьшить внутричерепного давления, однако это необходимо только, если препарат действительно вносил свой вклад в увеличение внутричерепного давления.
Примечания[править | править код]
Ссылки[править | править код]
- eNotes
Источник
Каждые 5 лет динамика появления болезней глаз увеличивается до 10%. Патологии зрительного нерва по данной статистике занимают далеко не самое последнее место, а наиболее распространенной среди них является неврит зрительного нерва — заболевание, при котором воспалительный процесс распространяется на оптический (зрительный, глазной) нерв.
Воспаление глазного нерва чаще отмечается у взрослых (от 20 до 40 лет), однако это не исключает его выявления как у детей дошкольного и школьного возраста, так и у пожилых людей. Причины его возникновения обширны, и именно от них зависит определение диагноза.
Виды неврита и причины его появления
Так как же отличить разновидности неврита друг от друга? Существует большая классификация невритов зрительного нерва. Она во многом связана не только с причинами их образования, но и с рядом других показателей. Так, формы болезни могут различаться по следующим факторам:
- По течению заболевания. Выделяют острый и хронический неврит. Первый (наиболее распространенный) отличается высокой скоростью проявления первичных симптомов и их яркой выраженностью, в то время как для второго характерно замедленное развитие отличительных признаков заболевания.
- По распространенности воспаления. Невриты принято разделять на интрабульбарный (при котором поражение приходится на внутреннюю часть оптического нерва, т.е. в пределах глазного яблока) и ретробульбарный (отличающийся воспалением той части нерва, что располагается за глазом или в полости черепа).
- По источнику возникновения болезни. Невриты могут быть вызваны воспалительными заболевания головного мозга и его оболочек, патологиями глаз (кератиты, флегмоны орбиты и ее травмы, иридоциклит), ушей, горла, зубов, носа и носовых пазух (гайморит, фронтит, синусит, фаринголарингит, кариес), а также общими инфекциями (вирусные, бактериальные, грибковые, паразитарные) и токсико-аллергическими реакциями (алкогольные или алкогольно-табачные).

Как можно видеть из вышесказанного, развитию воспаления оптического нерва способствует огромное количество различных причин. Именно поэтому диагностика определенного типа патологии значительно затруднена, а эффективность лечения полностью зависит от способности врача-офтальмолога грамотно провести диагностическое обследование, оценить имеющиеся признаки заболевания и найти различия между ними.
Невриты бактериального происхождения
Наиболее широко распространенным источником развития воспаления глазного нерва среди бактериальных заболеваний считается наличие воспаления близлежащих тканей. Это могут быть гнойные риниты, фарингиты, гаймориты, пульпиты или менингиты.
Симптомы бактериальных невритов зрительного нерва:
- Снижение качества зрения;
- Уменьшение способности к различению цветов (особенно — красного и синего);
- Увеличение так называемого «слепого пятна» — участка, находящегося вне поля видимости.
Реже встречаются воспаления на фоне сифилиса, туберкулеза, тифа, бруцеллеза или хламидиоза. Течение таких форм болезни бывает непредсказуемо: к перечисленным признакам могут присоединяться и другие симптомы, индивидуальные для той или иной инфекции.
Вирусные невриты
Вызывать неврит могут не только бактерии, но и всем известные вирусные патологии. Например, корь, герпес, респираторно-вирусная инфекция (она же ОРВИ) или грипп.
Симптомы вирусных невритов зрительного нерва:
- Повышение температуры, кашель, насморк, недомогание и другие клинические проявления, характерные для вирусных заболеваний;
- Головные боли, светобоязнь, тошнота и рвота, изменения в работе сердца, параличи гладких мышц и конечностей;
- Жалобы на появления пятен или тумана перед глазами (часто поражается только один из них), отек оптического нерва, появление слепого участка в поле зрения;
- Резкое снижение зрительной функции.
Особенность такой разновидности болезни заключается в том, что она имеет две степени поражения глаз: тотальную и частичную. При тотальном поражении наступает полная слепота, в случае частичного вирусного неврита зрение может сохраняться вплоть до 1.0, но вместе с тем снижается способность к видению в темное время суток, ухудшается цветовосприятие.
Вторичные невриты

Помимо инфекционного происхождения, это заболевание может возникать как осложнение при ряде других болезней. Среди них рассеянный склероз (на него приходится около 50% всех пациентов с диагностированным невритом оптического нерва), заболевания головного мозга или его оболочек (в частности менингит), а также авитаминозы, вызванные голоданием (определенными разновидностями диеты), беременностью, кормлением грудью или тяжелыми физическими нагрузками.
При рассеянном склерозе неврит имеет острое течение, и отмечаются следующие признаки:
- Спад зрительной способности при избытке физического напряжения, при утомлении, во время приема пищи;
- Скачкообразное нарушение зрения: оно то понижается, то вновь восстанавливается;
- Продолжительное течение болезни, которое может достигать 3-х месяцев.
В случае менингита или энцефалита заметны следующие отличительные особенности:
- Внезапное двустороннее развитие болезни (поражаются оба глаза);
- Неожиданное резкое снижение зрительной функции глаз.
От голодания или недостаточного потребления витаминов В1, В2 и никотиновой кислоты, а также при беременности или вскармливании возможно появление таких дополнительных симптомов неврита:
- При недостатке витамина В2 — ярко-красный оттенок губ, трещины на их поверхности, сухой алый язык и постепенное снижение видимости;
- При отсутствии в рационе никотиновой кислоты — развитие дерматита, нарушения в работе желудочно-кишечного тракта (часто — диарея) и общие клинические проявления заболевания.
Неврит на почве авитаминоза сложно спутать с каким-либо другим: он всегда сочетается со значительным упадком сил, нарушениями в деятельности всех органов и систем и влечет за собой появление других патологических отклонений в функционировании глазного аппарата.
Токсико-аллергические невриты
Данная форма заболевания приобретает все большее распространение. Из-за того, что в основе острого токсического воспаления оптического нерва оказывается алкогольная или алкогольно-табачная интоксикация (а иными словами — отравление), данное заболевание имеет сходные с отравлением симптомы. Они могут выражаться в головной боли, тошноте, рвоте и желудочно-кишечных расстройствах. Кроме того, острый токсический неврит часто приводит к частичному поражению зрения, а в особенно тяжелых случаях не исключается наступление комы. Особенно опасна интоксикация, возникающая при отравлениях метиловым спиртом. Даже после однократного употребления метилового спирта очень быстро развивается двусторонний воспалительный процесс с классическими признаками неврита: зрачки заметно увеличиваются и не реагируют на свет.

При подозрении на алкогольно-табачную интоксикацию стоит обращать внимание на такие предвестники двустороннего хронического воспаления глазного нерва, как медленное ухудшение видимости при ярком освещении и ее улучшение в сумерках или при слабом свете.
Способы диагностики невритов глазного нерва
Ввиду сильной схожести симптоматики различных видов болезни проведение грамотной своевременной диагностики имеет очень важное значение. Современная офтальмология располагает следующими методами:
- Клиническая оценка состояния глаз больного — она подразумевает первичный осмотр и сбор данных о жизни и болезни пациента. Таким путем устанавливают возможность появления инфекционного либо другого типа неврита.
- Офтальмоскопия — это способ осмотра глазного дна при помощи специальных инструментов. Она позволяет дифференцировать патологию и дать оценку состоянию сетчатки, диска зрительного нерва или сосудов.
- МРТ — посредством магнитно-резонансной томографии получают томографические изображения оптического нерва, позволяющие сделать вывод о его изменениях (утолщении или дистрофии) и заподозрить начальную стадию рассеянного склероза.
Необходимо помнить, что эффективную диагностику воспаления глазного нерва может провести только опытный специалист при своевременном обращении в клинику.
Лечение
Как и при любых других патологиях, основная цель лечения всякого из перечисленных видов глазного неврита — это устранение причины его возникновения. Для этого назначают определенную терапевтическую схему, которая должна включать в себя препараты в зависимости от конкретного вида заболевания:
- При бактериальном неврите — антибиотики широкого спектра действия (подбираются офтальмологом индивидуально, все зависит от разновидности возбудителя, вызвавшего воспаление);
- Сульфаниламидные препараты;
- Антигистаминные средства;
- При авитаминозе — введение недостающих витаминов (витамины группы В и никотиновая кислота);
- Кортикостероидная терапия;
- В случае воспаления носовых пазух и носовой полости — адреналин, тампонада носовых ходов, прокол пазух и отсасывание из них гноя;
- Оксигенотерапия, применение ультразвука или рефлексотерапии;
- В тяжелых случаях назначают спазмолитики и физиотерапию (магнитотерапия, лазерная стимуляция);
- При поражениях мозга — симптоматическое лечение, в случае необходимости (при обширных поражениях) может быть назначено хирургическое лечение;
- При острой алкогольной интоксикации назначают промывание желудка, солевое слабительное и введение антидота;
- Для устранения признаков алкогольно-табачного отравления — отказ от алкоголя и курения, курс витаминотерапии и других поддерживающих препаратов.

Такая схема лечения является наиболее полной и способствует предотвращению развития осложнений. Как показывает практика, у многих пациентов с типичными симптомами неврита зрительного нерва при условии отсутствия основных, или системных, заболеваний (таких как туберкулез, рассеянный склероз и др.) зрение постепенно восстанавливается.
Однако последствий воспаления зачастую избежать не удается: с течением времени возникают повторные вспышки болезни. С каждым разом они становятся все более затяжными, а воспалительные реакции затрагивают уже не один глаз, а оба. При отсутствии необходимого лечения не исключена частичная утрата зрительной функции, а в отдельных ситуациях — полная потеря зрения.
Во избежание нежелаемых последствий и осложнений настоятельно рекомендуется не прибегать к самостоятельному лечению, подходить к вопросу диагностики и терапии неврита глазного нерва со всей разумностью и осторожностью. Только врач способен установить точный диагноз и назначить соответствующую ему терапевтическую схему лечения.
Источник
