Отек возле шва после мастэктомии

Расскажем, что можно сделать для лечения лимфатического отека руки на стороне удаленной опухоли.
Пункт 1. Обследуем лимфатическую и выделительную системы
Этот шаг необходим, чтобы врач мог выбрать оптимальную тактику лечения лимфатического отека (лимфедемы). Ведь бывает так, что сеть лимфатических сосудов имеет особенное расположение, и ситуацию можно исправить только с помощью операции. Или почки работают плохо, и надо вначале им помочь, и только потом предпринимать действия по лечению лимфедемы.
Итак, нужны такие обследования:
► Компьютерная томография органов грудной полости. Она нужна, чтобы хорошо осмотреть внутригрудные лимфоузлы на предмет их увеличения. А вдруг это из-за них отекла рука?
► Лимфосцинтиграфия. Это исследование с контрастом позволяет увидеть ход всех лимфатических сосудов руки: от кончиков пальцев до подключичной области. Так врач заметит, если, например, сразу группа сосудов не имеет выхода. В этом случае придется, скорее всего, выполнять операцию, а не разминать руку.
► УЗИ почек. Поможет увидеть грубую их патологию: пиелонефрит, водянку почки, опущение почки. Тогда первоочередное лечение будет направлено именно на лечение почечной ткани.
► Проба Реберга. Это анализ крови и мочи на содержание креатинина. Позволяет оценить работу почек. Вполне может быть, что нарушение работы почечной ткани никак не отражается на ее структуре, то есть при нормальном УЗИ почек есть нарушение работы главного фильтра человека.
Что делать в домашних условиях
Расскажем о тех мерах, которые могут помочь, если рука ещё не очень увеличена в объеме, на нее ещё можно надавить, чтобы образовалась ямка.
❶ Забинтуйте руку эластическим бинтом. Давить или жать не должно. Целый день ходите в этом бинте. Он не будет давать руке ещё больше увеличиваться в объеме, не даст дополнительно расширяться лимфатическим сосудам.
❷ Сходите к врачу-флебологу или сосудистому хирургу. Он поможет подобрать такое компрессионное белье для руки, которое будет сейчас оптимальным вариантом.
❸ Вставая с утра, выпивайте 1 ст.л. сиропа из корня солодки, который продают в аптеке в готовом виде. Можно делать отвар из этого корня самостоятельно, взяв аптечную траву.
❹ После того, как вы выпили столовую ложку корня солодки, запейте ее 100 мл теплой воды. Через 40 минут выпейте столовую ложку сорбента – энтеросгеля, полисорба, атоксила. Кушать – только через 1-1,5 часа после этого.
❺ Выпили солодку – займитесь улучшением лимфодренажа. Для начала 4 пальцами обеих рук надавите на области над ключицами – и подержите так 45 секунд. Дальше возьмите вторую руку, и областью между большим и указательным пальцем делайте круговые массажные движения вокруг больной руки. Направляйте их от пальцев – к подмышке, по ходу лимфатических сосудов. Для лучшего скольжения возьмите гель “Троксевазин” или “Троксерутин”.
Повторите нажатие над ключицей и массаж руки 3 раза. Наденьте бинт.
❻ Уже в бинте выполняйте такие упражнения:
● сгибайте и разгибайте пальцы;
● вращайте кистью, двигая лучезапястным суставом;
● рисуйте кистью восьмерки – в одну и другую сторону.
❼ Исключите из рациона жирные и соленые продукты. Первые делают лимфу более вязкой, мешая ей оттекать от пальцев. Вторые – растягивают лимфатические капилляры большим количеством жидкости. Это не способствует улучшению двигательной способности капилляров.
❽ Попросите у онколога направления на физиотерапию: гидромассаж, лазеротерапию, магнитотерапию. Узнайте, можно ли вам посещать гирудотерапию и пневмокомпрессионное лечение. Возможно, вы сможете только несколько сеансов пройти в частных медицинских центрах, а потом приобрести пиявок и аппарат для пневмокомпрессии, и проходить эти процедуры дома.
❾ Посоветуйтесь с онкологом и сосудистым хирургом, какие препараты вы дополнительно можете принимать дома.
❿ Ходите в компрессионном белье весь день. На ночь снимайте его и укладывайте руку так, чтобы она была выше уровня тела. Оптимально, чтобы пальцы были выше локтя.
Когда нужна операция
Если ход лимфатических сосудов сильно нарушен, или лимфедема достигла той стадии, когда ямка от надавливания не образуется.
Современные операции – достаточно эффективны. Они предполагают соединение лимфатических сосудов с венами, движение жидкости в которых гораздо быстрее. Отдельные операции заключаются в создании искусственных лимфатических сосудов.
Источник
Распространенным осложнением после удаления молочной железы (мастэктомии) является развитие лимфатического отека (лимфедемы) верхних конечностей. Возникновение этого заболевания непросто прогнозировать, поскольку многое зависит объема операции, общего состояния пациентки и методов лечения, которые используются после мастэктомии.
Причины возникновения лимфедемы рук
В ходе мастэктомии может удаляться не только молочная железа, а так же лимфатические узлы, и сосуды. Но лимфе (тканевой жидкости, которая необходима для очистки нашего организма от продуктов распада) – все равно нужно продолжать движение, поэтому она ищет себе путь по другим лимфатическим сосудам, не поврежденным во время оперативного вмешательства. В результате этого на стороне проведения операции ток лимфы резко замедляется и начинает развиваться отек на руке. Степень развития постмастэктомического отека зависит от количества удаленных лимфатических узлов, а также от того, насколько значимы лимфатические сосуды были в изначальном оттоке лимфы.
Важно! Берегите руку и избегайте ушибов, царапин, травм и тяжелых нагрузок
Тяжелые нагрузки очень часто становятся провоцирующим фактором возникновения отека руки после мастэктомии, так как способствуют расширению и перегрузке и венозных, и лимфатических сосудов. Причем важно избегать как подъема тяжестей, так и повторяющихся однообразных движений рукой. Самым грозным осложнением лимфедемы является рожистое воспаление. Это инфекция кожи и подкожной клетчатки, вызывающая лихорадку, покраснение руки, плохое самочувствие, провоцирующая резкое и стойкое нарастание отека руки. Один раз появившись, эта тяжелая инфекция может повторяться снова и снова. Стрептококки, которые вызывают рожистое воспаление, распространены повсеместно, в том числе в воздухе, и все люди сталкиваются с ними регулярно. Но риск развития инфекции резко возрастает при различных повреждениях кожи (ушибах, травмах) и при наличии лимфатического отека. Получается, что отек провоцирует рожистое воспаление, а инфекция в свою очередь увеличивает отек. Прервать этот «замкнутый круг» даже при комплексном лечении бывает непросто даже опытным специалистам.
По каким признакам можно понять, что развивается лимфедема?
Основным проявлением лимфостаза (застоя лимфы) является отек, который может появиться практически сразу после хирургического лечения или через месяцы и годы после него. На начальном этапе заболевания он всегда безболезненный и в первую очередь охватывает предплечье и кисть. По внешним признакам рука становиться припухлой, могут оставаться следы на коже от колец, браслета наручных часов.
Если лимфатический отек сопровождается болевыми ощущениями, это должно насторожить. В первую очередь именно боли являются поводом для проведения дополнительных исследований и консультации врача-онколога (для исключения рецидива основного заболевания). По поводу лечения лимфедемы нужно обращаться к лимфологу и с этим вопросом не стоит затягивать. На раннем этапе развития отека еще не произошли необратимые изменения в коже и подкожной клетчатке. Отеки мягкие, справиться с ними гораздо легче, чем потом, когда отек становится более плотным и уходит очень неохотно.
Диагностика и лечение лимфатических отеков
Лечение лимфедемы после мастэктомии должно быть комплексным и состоять из нескольких этапов. Первый – консультация и диагностика у лимфолога. На приеме врач определяет плотность отека и проводит замеры руки, которые потребуются для контроля над процессом уменьшения отечности в дальнейшем. При необходимости выполняется ультразвуковое ангиосканирование верхних конечностей.
Второй этап – улучшение оттока жидкости от руки. Для этого во всем мире применяется комплексная немедикаментозная терапия, основой которой является мануальный лимфодренаж и бандажирование конечности. Однако, специфику проведения процедур, длительность, количество сеансов, дополнительные методики лечения врач-лимфолог подбирает с учетом индивидуальных особенностей каждого конкретного пациента.
После того как процесс уменьшения отека завершился, наступает заключительный этап – подбор компрессионного трикотажа по специальным меркам. Эластичная компрессия является важным компонентом эффективного лечения. В лечении лимфедемы применяется совершенно отдельный вид компрессионного трикотажа плоской вязки. Он имеет низкую степень растяжимости, держит форму и выполняет функцию бандажа.
Если лимфатический отек не лечить, то кроме жидкости в тканях будут постепенно накапливаться белковые молекулы, которые невозможно «вычистить» самостоятельно. Здесь обязательно требуется профессиональная медицинская помощь. С накоплением белковых молекул начинает развиваться фиброз – необратимые изменения тканей.
Профилактика
Отек в ряде случаев удается убрать полностью, иногда только уменьшить. От этого зависят дальнейшие профилактические и поддерживающие рекомендации по режиму ношения компрессионного трикотажа, выполнению лечебной гимнастики, питанию и т.д.
На сегодняшний день пожизненного излечения от лимфедемы не существует, ведь первопричина ее в удалении лимфатических узлов и повреждении путей оттока лимфы. Восстановить их пока медицина не в силах. Поэтому профилактические осмотры врача лимфолога и соблюдение несложных рекомендаций позволит сохранить нормальный вид руки, хорошее самочувствие, и избежать развития осложнений.
Редакция благодарит специалистов клиники «Центр Флебологии» за помощь в подготовке материала.
Источники
- Vos T., Allen C., Arora M., Barber RM., Bhutta ZA., Brown A., Carter A., Casey DC., Charlson FJ., Chen AZ., Coggeshall M., Cornaby L., Dandona L., Dicker DJ., Dilegge T., Erskine HE., Ferrari AJ., Fitzmaurice C., Fleming T., Forouzanfar MH., Fullman N., Gething PW., Goldberg EM., Graetz N., Haagsma JA., Johnson CO., Kassebaum NJ., Kawashima T., Kemmer L., Khalil IA., Kinfu Y., Kyu HH., Leung J., Liang X., Lim SS., Lopez AD., Lozano R., Marczak L., Mensah GA., Mokdad AH., Naghavi M., Nguyen G., Nsoesie E., Olsen H., Pigott DM., Pinho C., Rankin Z., Reinig N., Salomon JA., Sandar L., Smith A., Stanaway J., Steiner C., Teeple S., Thomas BA., Troeger C., Wagner JA., Wang H., Wanga V., Whiteford HA., Zoeckler L., Abajobir AA., Abate KH., Abbafati C., Abbas KM., Abd-Allah F., Abraham B., Abubakar I., Abu-Raddad LJ., Abu-Rmeileh NM., Ackerman IN., Adebiyi AO., Ademi Z., Adou AK., Afanvi KA., Agardh EE., Agarwal A., Kiadaliri AA., Ahmadieh H., Ajala ON., Akinyemi RO., Akseer N., Al-Aly Z., Alam K., Alam NK., Aldhahri SF., Alegretti MA., Alemu ZA., Alexander LT., Alhabib S., Ali R., Alkerwi A., Alla F., Allebeck P., Al-Raddadi R., Alsharif U., Altirkawi KA., Alvis-Guzman N., Amare AT., Amberbir A., Amini H., Ammar W., Amrock SM., Andersen HH., Anderson GM., Anderson BO., Antonio CA., Aregay AF., Ärnlöv J., Artaman A., Asayesh H., Assadi R., Atique S., Avokpaho EF., Awasthi A., Quintanilla BP., Azzopardi P., Bacha U., Badawi A., Balakrishnan K., Banerjee A., Barac A., Barker-Collo SL., Bärnighausen T., Barregard L., Barrero LH., Basu A., Bazargan-Hejazi S., Bell B., Bell ML., Bennett DA., Bensenor IM., Benzian H., Berhane A., Bernabé E., Betsu BD., Beyene AS., Bhala N., Bhatt S., Biadgilign S., Bienhoff K., Bikbov B., Biryukov S., Bisanzio D., Bjertness E., Blore J., Borschmann R., Boufous S., Brainin M., Brazinova A., Breitborde NJ., Brown J., Buchbinder R., Buckle GC., Butt ZA., Calabria B., Campos-Nonato IR., Campuzano JC., Carabin H., Cárdenas R., Carpenter DO., Carrero JJ., Castañeda-Orjuela CA., Rivas JC., Catalá-López F., Chang JC., Chiang PP., Chibueze CE., Chisumpa VH., Choi JJ., Chowdhury R., Christensen H., Christopher DJ., Ciobanu LG., Cirillo M., Coates MM., Colquhoun SM., Cooper C., Cortinovis M., Crump JA., Damtew SA., Dandona R., Daoud F., Dargan PI., das Neves J., Davey G., Davis AC., Leo D., Degenhardt L., Del Gobbo LC., Dellavalle RP., Deribe K., Deribew A., Derrett S., Jarlais DC., Dharmaratne SD., Dhillon PK., Diaz-Torné C., Ding EL., Driscoll TR., Duan L., Dubey M., Duncan BB., Ebrahimi H., Ellenbogen RG., Elyazar I., Endres M., Endries AY., Ermakov SP., Eshrati B., Estep K., Farid TA., Farinha CS., Faro A., Farvid MS., Farzadfar F., Feigin VL., Felson DT., Fereshtehnejad SM., Fernandes JG., Fernandes JC., Fischer F., Fitchett JR., Foreman K., Fowkes FG., Fox J., Franklin RC., Friedman J., Frostad J., Fürst T., Futran ND., Gabbe B., Ganguly P., Gankpé FG., Gebre T., Gebrehiwot TT., Gebremedhin AT., Geleijnse JM., Gessner BD., Gibney KB., Ginawi IA., Giref AZ., Giroud M., Gishu MD., Glaser E., Godwin WW., Gomez-Dantes H., Gona P., Goodridge A., Gopalani SV., Gotay CC., Goto A., Gouda HN., Grainger R., Greaves F., Guillemin F., Guo Y., Gupta R., Gupta R., Gupta V., Gutiérrez RA., Haile D., Hailu AD., Hailu GB., Halasa YA., Hamadeh RR., Hamidi S., Hammami M., Hancock J., Handal AJ., Hankey GJ., Hao Y., Harb HL., Harikrishnan S., Haro JM., Havmoeller R., Hay RJ., Heredia-Pi IB., Heydarpour P., Hoek HW., Horino M., Horita N., Hosgood HD., Hoy DG., Htet AS., Huang H., Huang JJ., Huynh C., Iannarone M., Iburg KM., Innos K., Inoue M., Iyer VJ., Jacobsen KH., Jahanmehr N., Jakovljevic MB., Javanbakht M., Jayatilleke AU., Jee SH., Jeemon P., Jensen PN., Jiang Y., Jibat T., Jimenez-Corona A., Jin Y., Jonas JB., Kabir Z., Kalkonde Y., Kamal R., Kan H., Karch A., Karema CK., Karimkhani C., Kasaeian A., Kaul A., Kawakami N., Keiyoro PN., Kemp AH., Keren A., Kesavachandran CN., Khader YS., Khan AR., Khan EA., Khang YH., Khera S., Khoja TA., Khubchandani J., Kieling C., Kim P., Kim CI., Kim D., Kim YJ., Kissoon N., Knibbs LD., Knudsen AK., Kokubo Y., Kolte D., Kopec JA., Kosen S., Kotsakis GA., Koul PA., Koyanagi A., Kravchenko M., Defo BK., Bicer BK., Kudom AA., Kuipers EJ., Kumar GA., Kutz M., Kwan GF., Lal A., Lalloo R., Lallukka T., Lam H., Lam JO., Langan SM., Laon A., Lavados PM., Leasher JL., Leigh J., Leung R., Levi M., Li Y., Li Y., Liang J., Liu S., Liu Y., Lloyd BK., Lo WD., Logroscino G., Looker KJ., Lotufo PA., Lunevicius R., Lyons RA., Mackay MT., Magdy M., Razek AE., Mahdavi M., Majdan M., Majeed A., Malekzadeh R., Marcenes W., Margolis DJ., Martinez-Raga J., Masiye F., Massano J., McGarvey ST., McGrath JJ., McKee M., McMahon BJ., Meaney PA., Mehari A., Mejia-Rodriguez F., Mekonnen AB., Melaku YA., Memiah P., Memish ZA., Mendoza W., Meretoja A., Meretoja TJ., Mhimbira FA., Miller TR., Mills EJ., Mirarefin M., Mitchell PB., Mock CN., Mohammadi A., Mohammed S., Monasta L., Hernandez JC., Montico M., Mooney MD., Moradi-Lakeh M., Morawska L., Mueller UO., Mullany E., Mumford JE., Murdoch ME., Nachega JB., Nagel G., Naheed A., Naldi L., Nangia V., Newton JN., Ng M., Ngalesoni FN., Nguyen QL., Nisar MI., Pete PM., Nolla JM., Norheim OF., Norman RE., Norrving B., Nunes BP., Ogbo FA., Oh IH., Ohkubo T., Olivares PR., Olusanya BO., Olusanya JO., Ortiz A., Osman M., Ota E., Pa M., Park EK., Parsaeian M., de Azeredo Passos VM., Caicedo AJ., Patten SB., Patton GC., Pereira DM., Perez-Padilla R., Perico N., Pesudovs K., Petzold M., Phillips MR., Piel FB., Pillay JD., Pishgar F., Plass D., Platts-Mills JA., Polinder S., Pond CD., Popova S., Poulton RG., Pourmalek F., Prabhakaran D., Prasad NM., Qorbani M., Rabiee RH., Radfar A., Rafay A., Rahimi K., Rahimi-Movaghar V., Rahman M., Rahman MH., Rahman SU., Rai RK., Rajsic S., Ram U., Rao P., Refaat AH., Reitsma MB., Remuzzi G., Resnikoff S., Reynolds A., Ribeiro AL., Blancas MJ., Roba HS., Rojas-Rueda D., Ronfani L., Roshandel G., Roth GA., Rothenbacher D., Roy A., Sagar R., Sahathevan R., Sanabria JR., Sanchez-Niño MD., Santos IS., Santos JV., Sarmiento-Suarez R., Sartorius B., Satpathy M., Savic M., Sawhney M., Schaub MP., Schmidt MI., Schneider IJ., Schöttker B., Schwebel DC., Scott JG., Seedat S., Sepanlou SG., Servan-Mori EE., Shackelford KA., Shaheen A., Shaikh MA., Sharma R., Sharma U., Shen J., Shepard DS., Sheth KN., Shibuya K., Shin MJ., Shiri R., Shiue I., Shrime MG., Sigfusdottir ID., Silva DA., Silveira DG., Singh A., Singh JA., Singh OP., Singh PK., Sivonda A., Skirbekk V., Skogen JC., Sligar A., Sliwa K., Soljak M., Søreide K., Soriano JB., Sposato LA., Sreeramareddy CT., hopoulou V., Steel N., Stein DJ., Steiner TJ., Steinke S., Stovner L., Stroumpoulis K., Sunguya BF., Sur P., Swaminathan S., Sykes BL., Szoeke CE., Tabarés-Seisdedos R., Takala JS., Tandon N., Tanne D., Tavakkoli M., Taye B., Taylor HR., Ao BJ., Tedla BA., Terkawi AS., Thomson AJ., Thorne-Lyman AL., Thrift AG., Thurston GD., Tobe-Gai R., Tonelli M., Topor-Madry R., Topouzis F., Tran BX., Dimbuene ZT., Tsilimbaris M., Tura AK., Tuzcu EM., Tyrovolas S., Ukwaja KN., Undurraga EA., Uneke CJ., Uthman OA., van Gool CH., Varakin YY., Vasankari T., Venketasubramanian N., Verma RK., Violante FS., Vladimirov SK., Vlassov VV., Vollset SE., Wagner GR., Waller SG., Wang L., Watkins DA., Weichenthal S., Weiderpass E., Weintraub RG., Werdecker A., Westerman R., White RA., Williams HC., Wiysonge CS., Wolfe CD., Won S., Woodbrook R., Wubshet M., Xavier D., Xu G., Yadav AK., Yan LL., Yano Y., Yaseri M., Ye P., Yebyo HG., Yip P., Yonemoto N., Yoon SJ., Younis MZ., Yu C., Zaidi Z., Zaki ME., Zeeb H., Zhou M., Zodpey S., Zuhlke LJ., Murray CJ. Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. // Lancet – 2016 – Vol388 – N10053 – p.1545-1602; PMID:27733282
Опубликовано на правах рекламы.
Источник
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.
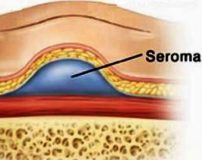
Послеоперационная серома
Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
- значительная отслойка жировой клетчатки;
- большая раневая поверхность;
- грубые хирургические манипуляции с тканями (многочисленные разрезы, захват раздавливающим инструментом и пр.);
- чрезмерное использование коагуляции;
- большая толщина подкожной жировой клетчатки (более 5 см).
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
- 1 группа. Асимптоматические образования, не требующие проведения лечебных мероприятий.
- 2 группа. Симптоматические серомы, для устранения которых достаточно пункций или активного дренирования.
- 3 группа. Симптоматические скопления жидкости, требующие проведения повторной операции.

Серома шва
Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
- Физикальный осмотр. В пользу серомы свидетельствует наличие ограниченного выбухания тканей в сочетании с положительным симптомом флюктуации. При отсутствии инфицирования гиперемия не выявляется или незначительная, пальпация малоболезненна. При инфицировании кожа багрово-синюшная, ощупывание резко болезненно, определяется плотный отек окружающих тканей.
- УЗИ мягких тканей. Показано для подтверждения диагноза при сомнительном симптоме флюктуации, для уточнения размеров крупных сером на этапе подготовки к хирургическому вмешательству. Свидетельствует о наличии полости, заполненной жидкостью.
- Лабораторные анализы. Для изучения характера содержимого серомы проводят цитологическое исследование. При подозрении на инфицирование выполняют бакпосев жидкости для определения возбудителя, назначают общий анализ крови для оценки выраженности воспаления.

Тактика лечения зависит от размеров серомы, наличия признаков инфицирования
Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
- Антибиотики. При отсутствии нагноения пациентам для профилактики назначают препараты широкого спектра действия внутримышечно. При появлении признаков инфицирования план антибиотикотерапии корректируют с учетом чувствительности возбудителя.
- НВПС. Нестероидные противовоспалительные средства уменьшают проявления воспаления и количество жидкости, выделяющейся в просвет полости послеоперационной серомы. Возможно внутримышечное введение или пероральный прием.
- Глюкокортикоиды. Гормональные препараты устраняют асептическое воспаление, блокируют образование жидкости. Медикаменты вводят в полость серомы после удаления жидкости.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
- Пункции. Наиболее простой способ удаления жидкости. Выполняется 1 раз в несколько дней, для полного излечения обычно требуется 3-7 пункций.
- Активная аспирация. При неэффективности пункций, значительном объеме серомы в полость образования устанавливают дренаж с устройством для активной аспирации.
- Реконструктивные операции. Показаны при упорном хроническом течении сером, отсутствии результата после лечения более щадящими способами.
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
Источник
