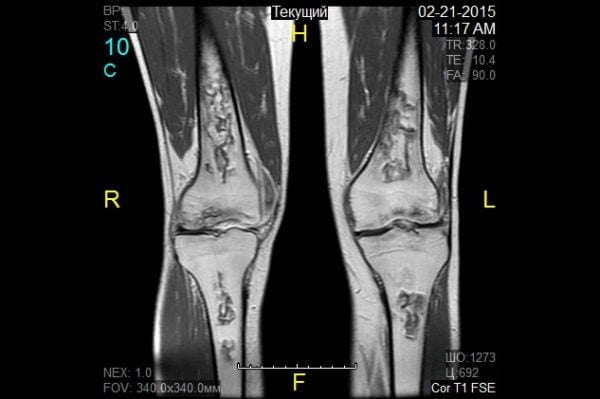
Отек в колени мрт

Не все знают, что МРТ коленного сустава дает не стопроцентный результат диагностики, так как интерпретация снимков МРТ требует определенного опыта, который есть не у всех врачей. В результате неправильной расшифровки МРТ-картины диагноз может быть поставлен неточно или неверно. Ниже представлены распространенные диагностические ошибки при МРТ коленного сустава.
Частые ошибки МРТ коленного сустава
Степень разрыва мениска по Столлеру (Stoller) может быть выставлена неверно, что влечет за собой ненужную операцию или неправильное лечение. Помните, что не все повреждения мениска требуют операции!
Неправильный диагноз разрыв мениска. По МРТ может быть диагностирован разрыв мениска, в то время как на самом деле мениск нормальный. Существуют нормальные варианты строения мениска, которые неопытный врач может принять за повреждение. В результате назначается ненужная артроскопическая операция на колене. Недобросовестные врачи-травматологи тоже склонны трактовать спорные изменения в пользу разрыва, ведь тогда они смогут заработать на дорогой операции.
Псевдоразрыв мениска на МРТ. При первичном анализе МРТ диагностирован разрыв. На самом деле имеется нормальный вариант строения, обусловленный менискофеморальной связкой Рисберга.
Импрессионный перелом на МРТ нередко просматривается врачами. Причина — слабое знакомство с рентгенологической картиной небольших импрессионных переломов мыщелков.
Длительные боли в колене довольно часто ошибочно связываются с травмой, тогда как настоящая их причина — это воспалительные заболевания, например ревматоидный артрит, подагра и другие артропатии. Ревматоидный артрит на МРТ имеет характерные признаки, на которые часто не обращают внимания.
Разрыв передней или задней крестообразной связки может быть диагностирован неправильно: вместо полного разрыва указан частичный, вместо хронической мукоидной дегенерации – острый отек, и т.п. Иногда пропускается разрыв связки.
Болезнь Гоффа на МРТ. Рентгенолог может забыть оценить состояние жирового тела надколенника, при том что болезнь Гоффа — это не очень приятное заболевание, приносящее много страданий.
Редкие болезни коленного сустава могут с трудом диагностироваться на МРТ. Врач может не увидеть или неправильно трактовать виллонодулярный синовит, синдром медиопателлярной складки, синдром илиотибиального тракта, разрыв заднелатерального комплекса и другие редкие болезни.
Первый диагноз — перелом надколенника (коленной чашечки). На самом деле здесь нормальный вариант развития — patella bipartita (надколенник состоит из двух частей).
Как избежать ошибок в чтении мрт коленного сустава?
Чтобы избежать ошибок МРТ, после его прохождения всегда лучше показать результаты специалисту, который предметно занимается диагностикой болезней костей и суставов. Лучше всего обратиться к рентгенологу, имеющему большой опыт в костно-суставной патологии. Такие специалисты представлены в Национальной телерадиологической сети. Эта служба консультаций врачей-радиологов объединяет специалистов из крупных профильных центров, и ее услугами пользуются клиники и пациенты из многих городов России. Вы можете отправить результаты МРТ для пересмотра с помощью специального сервиса, и получить уже через 24 часа подробное заключение рентгенолога с подписью.
Кандидат медицинских наук, член Европейского общества радиологов
Источник
Коленное сочленение — второй по величине сустав опорно-двигательного аппарата, обеспечивающий двигательную активность человека. Его повреждения и патологии — актуальная проблема травматологической и ортопедической практик. Около 70% травм приходится на долю коленного сустава, его связок и сухожилий. Трудности при диагностировании повреждений возникают из-за их разнообразия и идентичности симптомов. Поздно обнаруженные или нераспознанные травмы плохо поддаются терапии, нередко приводят к утрате трудоспособности пациентов.
МРТ — современный и наиболее информативный диагностический метод. Он позволяет визуализировать повреждения костей и связочно-сухожильного аппарата. На полученных снимках МРТ коленного сустава хорошо видны все нарушения целостности составляющих его элементов.
Показания к проведению
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Если врач при первичном осмотре пациента заподозрил острое или хроническое заболевание коленного сустава, для подтверждения диагноза он назначает инструментальное исследование. При выборе методики учитывается предполагаемая степень поражения околосуставных структур. Сильная отечность, припухлость сочленения указывает на наличие воспалительного процесса и скопление экссудата в полости сустава. В этом случае врач отдает предпочтение магнитно-резонансной томографии. Методика позволяет выявить локализацию отека, состояние мелких и крупных кровеносных и лимфатических сосудов.
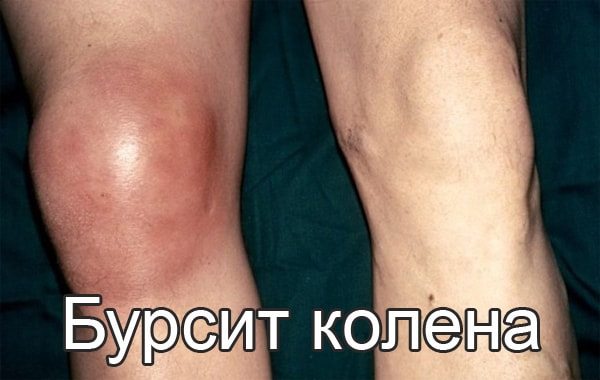
При травмировании коленного сустава пациентам назначается рентгенологическое исследование. Но если после его проведения остаются невыясненными некоторые моменты, диагноз не установлен, то проводится магнитно-резонансная томография. Дальнейшее лечение коленного состава зависит от того, что покажет МРТ. В каких случаях проводится исследование:
- жалобы пациента на боль в покое и при ходьбе, утреннюю припухлость колена и скованность движений;
- подозрение на развитие воспалительного процесса инфекционного или асептического характера в полости сустава;
- предположение наличия у пациента артрита любой этиологии и выявление степени поражения хрящевых тканей;
- оценка развившихся осложнений после травмирования коленного сустава или деструктивных изменений;
- выяснение необходимости и возможности эндопротезирования;
- контроль состояния суставных и околосуставных тканей после установки имплантата;
- оценка эффективности проводимой терапии;
- исследование хирургического поля перед проведением артроскопии для диагностики, взятия биологического образца или с оперативными целями;
- подозрение на наличие в коленном суставе или окружающих его тканях доброкачественного или злокачественного новообразования;
- установление степени повреждения связок и сухожилий после разрывов волокон или полного их отрыва от костного основания.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
МРТ часто назначается пациентам для подтверждения гемартроза или кровоизлияния в полость колена. На полученных изображениях хорошо визуализируется локализация кровяных сгустков, что облегчает их извлечение с помощью пункции.
К диагностической манипуляции прибегают хирурги для оценки эффективности проведенной операции. Они наблюдают за заживлением тканей в период реабилитации. При медленной регенерации производится замена фармакологических препаратов средствами из других групп.
Противопоказания к МРТ
Абсолютное противопоказание МРТ колена — состояние, при котором проведение диагностической процедуры будет угрожать жизни пациента. Это может быть имплантат, активирующийся под воздействием электронного или магнитного полей, например, искусственного водителя ритма. Под влиянием радиочастотного излучения томографа возникает серьезный риск нарушения функционирования стимуляторов. Их принцип действия заключается в обработке запросов, и изменение магнитного поля способно имитировать работу сердца. Под магнитным притяжением может сместиться стимулятор или сдвинуться электроды. Негативное влияние радиочастотного излучения:
- магнитное поле служит препятствием для функционирования ферромагнитного или электронного имплантата, находящегося в среднем ухе;
- диагностическое исследование на МР-томографе с высоким полем абсолютно противопоказано пациентам с искусственными клапанами сердца. Оно не проводится также при клиническом предположении его повреждения;
- абсолютным противопоказанием становятся металлические хирургические имплантаты, например, установленная в органах центральной нервной системы гемостатическая (кровоостанавливающая) клипса. Существует вероятность ее смещения под воздействием магнитного притяжения и открытие кровотечения.
Хирургические приспособления, расположенные в других местах организма, не представляют такой опасности. После терапии фиброза и инкапсулирования зажима их состояние стабильно. Но наличие любого металлического имплантата способно стать причиной образования артефактов (помех). Полученные после магнитно-резонансной томографии изображения будут малоинформативны.
Относительные противопоказания к МРТ коленного сустава — клаустрофобия и психические расстройства. В этих случаях часто не удается завершить процедуру из-за панических атак и невозможности сохранять горизонтальное положение в течение определенного времени. Если необходимо проведение именно магнитно-резонансной томографии, то врачи назначают пациентам прием таблеток или инъекции седативных средств, транквилизаторов.
Для оценки патологий коленного сустава в динамике используются контрастные средства. Они химически инертны, но могут негативно влиять на внутриутробное развитие эмбриона. Поэтому МРТ колена не проводится беременным пациенткам. Относительными ограничениями к диагностической процедуре с контрастными веществами становятся тяжелые патологии органов мочевыделения.
Расшифровка результатов
Здоровые ткани выглядят на полученных изображениях в виде слабоокрашенных участков. Они четко дифференцированы в зависимости от своей плотности. Врач-диагност без затруднений выделяет нервное или мышечное волокно, соединительные структуры коленного сустава. Поврежденные элементы определяет по их окрашиванию, хорошо заметному на фоне здоровых тканей. Что показывает МРТ коленного сустава:
- воспалительные очаги, ткани, подвергшиеся деструктивно-дегенеративным изменением визуализируются пятнами с интенсивной окраской. В некоторых случаях для их обнаружения требуется введение контрастных веществ;
- воспаления также хорошо заметны из-за сформировавшихся полостей, окружающих костные ткани;
- на наличие доброкачественных или злокачественных опухолей указывают яркоокрашенные области на участках с высокой плотностью, которые находятся на границах костных и мышечных тканей;
- здоровый мениск на изображениях просматривается в виде четкого треугольника, состоящего из двух клинообразных структур. После разрыва его форма нарушается, а очертания размываются. При серьезных повреждениях оторванная часть смещается в суставную полость. Получение резонансного сигнала свидетельствует о дистрофических изменениях составляющих его хрящевых тканей;
- сухожилие просматривается на изображениях значительно лучше мениска. Хорошо заметны воспалительные утолщения, обозначаемые в медицинской практике термином «колено бегуна». Под воздействием магнитного поля они становятся источником отраженного аномального интенсивного сигнала.

С помощью полученных изображений МРТ коленного сустава врач-диагност устанавливает вид возникшей патологии. Он учитывает изменение размеров суставной щели, образовавшиеся костные краевые дефекты и деструктивные кистозные очаги околосуставной костной ткани. Одним из определяющих признаков инфекционного артрита являются сформировавшиеся секвестры — омертвевшие участки ткани, отделяющиеся от здоровых. При помощи магнитно-резонансной томографии устанавливаются характерные для суставных патологий локальные изменения теплообмена. Во многих случаях возможно обнаружение экссудата в колене.
Разрыв крупных связок диагностируется без труда, а вот повреждение отдельных волокон или мелких связок иногда вызывает сложности. Точное диагностирование травмы возможно только в 90-95% случаях. Для установления разрывов специалист ориентируется на наличие любого костного признака. Это может избыточное накопление жидкости в исследуемой области из-за повреждения мелких сосудов. Если все-таки установление диагноза с помощью МРТ невозможно, пациенту назначается артроскопическое исследование.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
В своей ежедневной практике врач часто встает перед выбором – какой метод диагностики выбрать для обследования пациента с заболеваниями суставов? Классический рентгенологический метод обнаруживает лишь незначительную часть отклонений от нормы, затрагивающих, главным образом, костную ткань. В силу физических особенностей рентгеновского излучения, мы не видим нарушений структуры так называемого мягкотканого компонента, которые являются основным фактором нарушений функции при травме и дегенеративно-дистрофических заболеваниях опорно-двигательного аппарата. Будучи «пропущенными», эти изменения представляют серьезную угрозу для ухудшения качества жизни пациентов, вплоть до их инвалидности.
Хотите узнать, чем опасен рентген? Читайте здесь
Что выбрать: рентген, магнитно-резонансную томографию, артрографию или УЗИ коленного сустава?
Есть ли преимущества у МРТ коленного сустава перед другими методами?
В травматологическом и ортопедическом аспекте основным преимуществом МРТ, по сравнению с рентгеновскими методами исследования, является возможность визуализации мягких тканей на исследуемом уровне. Не составляют исключения связки, мениски, синовиальные складки.
С появлением МРТ исчезла необходимость в выполнении артрографии с внутривенным контрастированием, а в отличие от ультразвукового исследования магнитно-резонансная томография позволяет визуализировать как мягкие ткани, так и губчатые кости, при меньшей зависимости от квалификации оператора.
Использование импульсных последовательностей с подавлением сигнала от жира делает возможным дифференцировать зоны контузии (трабекулярного отека) в кости, а Т2-взвешенное картирование суставного хряща на 3-тесловых МР-томографах позволяет точно определять стадию остеоартроза.
МРТ коленного сустава позволяет выявлять инфильтративные изменения и деструкцию костной ткани, замещение костного мозга еще до появления рентгенологически определяемых изменений. На основании чего МРТ является методом выбора для достоверной диагностики и раннего выявления аваскулярного некроза головок бедренных костей, стрессовых и рентгенологически-скрытых переломов.
Узнать стоимость МРТ коленного сустава
Чувствительность и специфичность МРТ в выявлении скелетных метастазов превзошли возможности остеосцинтиграфии, в особенности с момента появления томографов с возможностью одномоментного исследования всего тела.
МРТ всего тела: когда в этом есть необходимость?
Какие заболевания позволяет выявить МРТ суставов?
Среди них: дегенеративно-дистрофические заболевания, травматические повреждения, воспалительные и опухолевые заболевания.
ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИЕ ЗАБОЛЕВАНИЯ СУСТАВОВ – что это?
Дегенеративно-дистрофические заболевания костей и суставов представляют собой группу патологических процессов, возникающих в результате местных, регионарных и общесистемных нарушений трофики и метаболизма.
Многообразие клинических проявлений и вариантов течения, особенностей повреждения суставных и околосуставных тканей значительно затрудняет клинико-рентгенологическую диагностику этих заболеваний.
Внедрение в клиническую практику МРТ, обладающей высокой контрастностью изображения мягкотканных, хрящевых, фиброзных и костных структур, позволило получить более полную информацию о патологических изменениях как рентгенпозитивных, так и ретгеннегативных структур костно-суставного аппарата на различных стадиях денегеративно-дистрофических процессов.
Остеоатроз – одно из наиболее распространенных заболеваний костно-суставной системы у взрослых, обусловленный первичным поражением суставного хряща.
Что происходит при остеоартрозе?
Дегенерированный суставной хрящ утрачивает свои эластические буферные свойства, замещается грубоволокнистой тканью, в нем появляются трещины, местами хрящевой покров может полностью разрушаться. Суставной хрящ теряет амортизирующие свойства, и, как следствие, резко увеличивается нагрузка на суставные поверхности.
Это приводит к их уплотнению, деформации и разрастанию краевых остеофитов. Утраченная функция суставных хрящей компенсируется увеличением площади соприкасающихся поверхностей, а также за счет остеосклеротической перестройки наиболее нагруженных субхондральных отделов.
Далее это ведет к их деформации, что сопровождается нарастающим ограничением в суставе. Тем не менее, при остеоартрозе никогда не бывает костного анкилоза и всегда сохраняются хотя бы минимальные качательные движения. Вследствие раздражения синовиальной оболочки фрагментами некротизированного хряща, возникает вторичный воспалительный процесс (реактивный синовит).
В коленном суставе отмечается:
– снижение высоты суставной щели различной степени выраженности;
– субхондральный остеосклероз;
– наличие краевых костных разрастаний суставных поверхностей.
На поздних стадиях:
– деформация эпифизов костей;
– регионарный остеопороз;
– гипотрофия периартикулярных мягких тканей.
Какими симптомами проявляет себя остеоартроз суставов?
Стадии остеоартроза
I стадия клинически проявляется умеренной болезненностью в суставах, возникающей утром, при первых движениях (ранний остеоартроз).
На этой стадии МРТ позволяет визуализировать неравномерное истончение суставного хряща, а также дегенеративные изменения менисков, крестообразных и коллатеральных связок.
Помимо этого на МР-томограммах визуализируются линейные участки субхондрального фиброза костного мозга; небольшие краевые костные разрастания.
II стадия (умеренный остеоартроз) клинически проявляется болью в суставах при движении в течении всего дня, хрустом в суставах.
Хотите узнать, почему скрипят и хрустят суставы?
На этой стадии остеоартроза МРТ позволяет выявить неровность контура, истончение и единичные участки деструкции суставного хряща, участки субхондрального фиброза, краевые костные разрастания, дегенеративные изменения связок и фиброзно-хрящевых структур.
Также могут быть выявлены признаки вторичного экссудативного синовита, сопровождающиеся участками отека костного мозга в субхондральных отделах, наличием субхондральных кист.
III стадия (тяжелый остеоартроз) клинически проявляется такими признаками, как: значительное ограничение движений в суставе, резкая болезненность при движении, атрофия периартикулярных тканей, внешняя дефигурация сустава.
На этой стадии МРТ позволяет выявить комплекс патологических изменений костных структур, грубые краевые остеофиты, эрозирование суставных поверхностей, фиброз костного мозга в субхондральных отделах, изменение формы и размеров костей.
На магнитно-резонансной томографии визуализируются протяженные участки дегенерации суставного хряща вплоть до полного его отсутствия, грубая дегенерация связок и фиброзно-хрящевых структур, разрастание фиброзной ткани в полости сустава.
Для IV стадии (исход остеоартроза) – характерно формирование фиброзного анкилоза.
Клинически проявляется отсутствием движений в суставе.
На МРТ при IV стадии остеоартроза – полное отсутствие изображения суставного хряща, менисков и связок, грубое эрозирование субхондрального слоя, грубые краевые костные разрастания и деформация эпифизов, атрофические изменения параартикулярных мягких тканей.
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ СУСТАВОВ
Травматические повреждения менисков
Степени повреждения менисков:
I ст. – невыраженная центральная дегенерация – изменения внутри мениска за счет повышения интенсивности МРС, без связи с полостью сустава;
II ст. – распространенная центральная дегенерация – более широкая область повышенной интенсивности МРС, может иметь линейную форму, без связи с полостью сустава;
III ст. – разрыв мениска – повышенная интенсивность МРС внутри мениска с разрывом контура внутрисуставного пространства, может сочетаться с изменением положения фрагментов мениска или ступенчатой деформацией контура (так называемый симптом «зарубки»).
Чем поможет МРТ футболисту? Рассказывает врач-рентгенолог ООО «МРТ Эксперт Владивосток»
Хе Сергей Мансикович
Травматические повреждения связок
На рисунке – норма
МР-признаки патологических изменений при повреждениях связок /полный разрыв/
На рисунке – признаки полного разрыва: отсутствие визуализации в типичном месте, перерыв всех волокон, гемартроз
На рисунке – МР-признаки патологических изменений при повреждениях связок /частичный разрыв/
На рисунке – отмечается локальное повышение сигнала, перерыв единичных волокон.
На рисунке – утолщение, расширение, диффузное повышение МР-сигнала от коллатеральной связки
На рисунке – утолщение, расширение; диффузное повышение МР-сигнала
Как на МРТ выглядит изолированное повреждение мягких тканей коленного сустава? Смотрите рисунок.
На рисунке – МР-томограмма коленного сустава в сагиттальной проекции (Т2+FS).
Растяжение m. gastrocnemius.
Зона повышения МР-сигнала и утолщение медиальной головки m. gastrocnemius (1)
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
МРТ существенно расширяет возможности лучевой диагностики воспалительных заболеваний костно-суставной системы за счет возможности наиболее полно оценить локализацию и распространенность поражения синовиальных, хрящевых, фиброзных и костных суставных структур на разных стадиях патологического процесса.
Ревматоидный артрит
Какие степени ревматоидного артрита бывают?
Клинико-рентгенологическая классификация ревматоидного артрита (РА) включает:
1. первая (ранняя) стадия;
2. вторая (умеренная) стадия;
3. третья (тяжелая) стадия;
4. четвертая стадия (стадия исхода)
Первая (ранняя) стадия ревматоидного артрита клинически проявляет себя тугоподвижностью суставов по утрам, болезненностью, которая проходит днем.
Объективно суставы не изменены. На рентгенограммах патологические изменения, как правило, отсутствуют/или иногда данная стадия ревматоидного артрита рентгенологически проявляется остеопорозом метаэпифизов при отсутствии деструктивных изменений суставов.
Основным преимуществом МРТ при диагностике ревматоидного артрита является возможность визуализации характерных признаков поражения синовиальной оболочки сустава.
МРТ позволяет выявить экссудативную фазу острого синовита, гипертрофию синовиальной оболочки вдоль суставной поверхности капсулы и вокруг связок.
Скажи артриту НЕТ! Что такое артрит? Почему развивается это заболевание? Рассказывает
Мациев Дэниз Русланович – врач-рентгенолог ООО «МРТ Эксперт Сочи»
Помимо этого, на МР-томограммах визуализируются отек костного мозга в субхондральных отделах, отек периартикулярных мягких тканей и периартикулярные синовиальные кисты.
На рисунке – МРТ коленного сустава Т2-ВИ сагиттальная и аксиальная плоскости.
экссудативная фаза острого синовита, гипертрофию синовиальной оболочки
Вторая (умеренная) стадия ревматоидного артрита клинически проявляется тугоподвижностью и болезненностью в суставах в течении дня, при объективном исследовании – умеренная атрофия периартикулярных мягких тканей. Рентгенологически определяется остеопороз, а также краевые узуры в типичных местах прикрепления суставной капсулы. Деформация суставов отсутствует.
На этой стадии МРТ позволяет выявить признаки хронического пролиферативного синовита и начальные проявления поражения суставного хряща /неровность контура и участки деструкции/, фиброзных структур /дегенерация/ и подлежащих отделов костных структур /краевые узуры и субхондральные эрозии суставных поверхностей/, участки отека и фиброза костной ткани, периартикулярные синовиальные кисты разных размеров.
На рисунке – МР-томограмма коленного сустава (Т1-ВИ)
Для II стадии ревматоидного артрита характерны:
– суставной выпот;
– дегенерация заднего рога мениска;
– субхондральная эрозия бедренной кости;
– истончение суставного хряща
Третья (тяжёлая) стадия ревматоидного артрита клинически проявляется: тугоподвижностью суставов, значительным ограничением объема их движений, болезненностью в покое и при движениях, выраженными деформациями.
Рентгенологически диагностируются: признаки хрящевой и костной деструкции /субхондральные эрозии и краевая узурация/, сужение суставной щели более чем на 50% от нормы, выраженный субхондральный склероз, региональный остеопороз вплоть до атрофии костной ткани, мелкие субхондральные кисты; различного вида деформации эпифизов костей – подвывихи, отклонение оси конечности, переразгибание суставов. Определяются признаки выраженной мышечной атрофии, изменения внутрисуставных мягких тканей (узлы, теносиновит), развиваются контрактуры без признаков анкилозирования.
На этой стадии МРТ позволяет выявить комплекс выраженных пролиферативных изменений в полости сустава с формированием массивного фиброзного паннуса, заполняющего внутрисуставное пространство; множественные дефекты суставного хряща, вплоть до полного отсутствия; выраженную дегенерацию и истончение связок, дегенеративные изменения менисков, изменение их формы и фрагментация.
Также для этой стадии характерно выраженное эрозирование суставных поверхностей, фиброз костного мозга в субхондральных отделах, наличие субхондральных и внутриэпифизарных кист, краевые костные разрастания, деформация и подвывихи костей.
На рисунке – МРТ коленного сустава Т2-ВИ+FS в корональной и Т1-ВИ в сагиттальной плоскости.
множественные дефекты суставного хряща, вплоть до полного отсутствия; выраженная дегенерация и истончение связок, выраженные дегенеративные изменения менисков, фрагментация; выраженное эрозирование суставных поверхностей; деформация и атрофия костей
Четвёртая стадия ревматоидного артрита (исхода) клинически проявляется как формирование фиброзного анкилоза. Для этой стадии характерны: отсутствие движений в суставе, дефигурация и атрофия периартикулярных костных тканей.
Рентгенологически: отсутствие суставной щели, грубый субхондральный склероз, региональный остеопороз с признаками атрофии костной ткани, узурация замыкательных пластин, массивные краевые костные разрастания, грубые деформации костей.
МРТ-картина: наличие фиброзной ткани (паннус) в полости сустава, отсутствие изображения суставного хряща, менисков, крестообразных связок. Выраженный фиброз костного мозга в эпифизах костей, эрозирование, краевые костные разрастания суставных поверхностей, атрофия параартикулярных тканей, грубые изменения формы и соотношения костей.
На рисунке – МР-томограмма коленного сустава в корональной проекции (Т1).
Ревматоидный артрит. IV стадия:
• участки фиброза в полости сустава
• краевые узуры и костные разрастания суставных поверхностей (1),
• отсутствие изображения суставного хряща и менисков (2),
• субхондральный фиброз в эпифизах костей (3).
Гнойный деструктивный артрит, множественные очаги инфаркта костного мозга бедренной кости.
На рисунке – гипертрофия синовиальной оболочки является характерным МР-признаком воспалительного процесса в суставе
ОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СУСТАВОВ
Проявляются по-разному в зависимости от агрессивности новообразования, характера и скорости его роста в костно-мозговом канале. На основании особенностей МР-симптоматики выделяют 2 группы новообразований:
– экспансивные;
– инфильтративные.
Что такое экспансивные опухолевые заболевания суставов? Это доброкачественные и медленно растущие злокачественные опухоли.
На МРТ визуализируются как отграниченные объёмные образования средней и низкой интенсивности МРС по Т1 и высокой по Т2. В большинстве случаев чётко отделены от костномозгового канала низкоинтенсивной зоной эндостальной оссификации, имеющей фестончатый или зубчатый контур.
Что такое инфильтративные опухолевые заболевания суставов? Это опухоли злокачественные, высоко агрессивные. Характеризуются быстрым распространением в костномозговом канале в продольном и поперечном направлениях; вдоль и между костными балками, опережающими разрушение костной ткани.
На МРТ – массивная зона инфильтрации костного мозга с неровными нечеткими контурами, размерами от небольших фокусов до диффузного поражения, по периферии (на границе в непораженным костным мозгом) определяется зона отека. Характерна большая протяженность зоны инфильтрации в сравнении с зонами деструкции видимыми на рентгенографии и КТ.
Костно-мозговые злокачественные опухоли, растущие преимущественно в продольном направлении в костномозговом канале, на ранних стадиях могут проявляться мелкоочаговой инфильтрацией костного мозга по типу «ткани, изъеденной молью». Структура зависит от опухолевой матрицы (хрящевая, фиброзная, костная, мягкотканная) и может быть неоднородной за счёт наличия перегородок, кистовидных полостей, очагов кровоизлияний, обызвествления и оссификации.
На рисунке – гигантоклеточная опухоль дистального метаэпифиза бедренной кости.
Видны: образование низкой интенсивности в дистальном метаэпифизе бедренной кости (1), отграниченное зоной оссификации (2) с истончением кортикального слоя (3)
Системная инфильтрация наблюдается при вторичных метастатических опухолях, новообразованиях лимфоидной и кроветворной системы, гистоиоцитозах, нарушениях обмена липидов.
Характерной особенностью этого вида инфильтрации является множественное полиоссальное поражение.
Изображение системной инфильтрации костного мозга на МР-томограммах, как правило, неспецифично и может не отличаться от нормального распределения или реконверсии кроветворного костного мозга. Исключение составляют метастазы меланомы, имеющие высокую интенсивность на Т1 ВИ за счёт парамагнитных эффектов меланина, а также гистиоцитозы и нарушения липидного обмена, появляющиеся низкой интенсивностью на Т1, Т1-ВИ.
На рисунке – хронический миелолейкоз. Диффузная инфильтрация костного мозга в метаэпифизах бедренной и большеберцовой костей (1, 2)
Доброкачественные новообразования мягких тканей, как правило имеют четкие контуры, не прорастают сосудисто-нервный пучок и не инфильтрируют костные структуры.
Наиболее часто в клинической практике встречаются подколенные синовиальные кисты – кисты двубрюшно-полуперепончатой сумки (кисты Бейкера).
Узнать стоимость МРТ-диагностики суставов можно здесь
Источник