Отек стромы толстой кишки
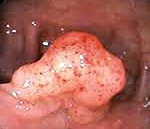
Отек кишечника является сигналом изменения работы ЖКТ и может быть следствием онкологии. Раннее исследование и вовремя начатое лечение поможет сохранить здоровье и защитить от многих последствий. Для предотвращения болезни следует вести активный образ жизни и позаботиться о мерах профилактики.

Отек кишечника зачастую встречается при патологиях, сопровождаемых повышенной потерей белка. Синдром характеризуется изменениями слизистой оболочки и может привести к плачевным последствиям. Более чем в 50% кишечная непроходимость и отечность являются признаками онкологического заболевания. Дальнейший прогноз зависит от своевременной диагностики и лечебных мероприятий.
Причины появления
Воспаление отделов толстого кишечника может иметь инфекционное и неинфекционное происхождение. В число самых распространенных причин входят:
- Преобладание вредной пищи в ежедневном рационе;
- Несбалансированный режим питания;
- Вредные привычки;
- Аллергические реакции;
- Прием медикаментов.
Болезнь Уиппла
Основную часть пациентов, страдающих данным заболеванием, составляют люди в возрасте от 30 до 50 лет (большинство мужчин). Заболевание проявляется в виде высокой температуры, озноба, появления пигментных пятен, анемии, диареи, плеврита, ухудшение памяти. Пострадавший ощущает сильные спазмы в области живота.
Кишечная лимфангиэктазия

Лимфангиэктазия появляется в результате врожденного или приобретенного поражения лимфатических сосудов на тонкой кишке. Воспаление лимфоузлов или сосудов приводит к нарушению лимфатического оттока, диареи и отекам.
Опухоли тонкого кишечника
Отек может быть следствием новообразований кишечника. Симптом встречается при лимфосаркоме, сопровождаемый диареей. Диагноз имеет неблагоприятный прогноз – большинство случаев заканчивается летальным исходом.
У некоторых пациентов при лимфосаркоме отечность появляется из-за нарушения оттока лимфы, которой препятствует набухание опухолей в органе. Они появляются на ранней стадии, имеют несимметричную форму и четко очерченные границы.
Симптомы отечности кишки
Симптоматика, характерная для патологических отклонений, может проявляться в поражениях различных отделов организма в зависимости от причины.
Местные признаки изменения работы кишечного тракта:

- Быстрая утомляемость;
- Низкий уровень белка в плазме;
- Головная боль и головокружение;
- Поражения других участков в организме;
- Анемия;
- Сухость и бледность кожных покровов.
При попадании продуктов жизнедеятельности возникает интоксикация организма. Больного мучают головные боли, вялость, тошнота, общая слабость, температура выше нормы, боли в суставах, анемия и нарушение работы внутренних органов.
Энтероколит проявляется повышенной температурой, переменным стулом, одутловатостью, калом с посторонними примесями (слизью, кровью, гноем).
При функциональном изменении работоспособности, возникает острое болевое состояние в пораженной области, перебои со стулом, не проходящая тошнота, рвота, отрыжка. Не принятые вовремя меры могут привести к интоксикации и перитониту.
В случае кишечной закупорки характерными симптомами являются запоры, с которыми не удается справиться с помощью клизмы, болезненность. Наряду с этим могут пострадать мочевой пузырь и детородные функции у женщин. Появляются болезненные и частые позывы к мочеиспусканию, нарушение менструального цикла, посторонние выделения из влагалища, примеси крови в моче.
Диагностика

Для диагностики патологий применяются различные методики, исходя из показателей конкретного пострадавшего. Первоначально проводится проверка кала на наличие примесей крови. Подобная процедура рекомендована для ежегодного прохождения людям, входящим в группу риска.
В случае положительного результата необходимы дополнительные обследования:
- Колоноскопия;
- Гистология;
- Ректороманоскопия;
- Осмотр эндоскопом слизистых оболочек.
Исследование верхних отделов органа выполняется через ротовую полость. Наличие опухоли в толстом кишечнике выявляется через прямую кишку. В современной медицине для определения признаков болезни применяется капсула с видеокамерой. Пациенту необходимо проглотить ее, запив водой. Это метод позволяет осмотреть все области ЖКТ, выводя картинку на экран. Безопасный и результативный способ диагностики.
Для постановки точного диагноза пациентам назначается ряд дополнительных процедур:
- УЗИ, рентген, МРТ;
- Пальпация;
- Биохимический анализ и биопсия;
- В некоторых случаях генетический тест.
Комплексные диагностические мероприятия позволяют максимально точно поставить диагноз и назначить правильное лечение.
Профилактика

Отеки и опухоли могут появиться внезапно. Для пациентов из группы риска особое внимание стоит уделять профилактическим мероприятиям. К ним относятся:
- Ежедневный распорядок, исключающий присутствие пагубных привычек;
- Регулярная физическая активность;
- Ежедневное включение растительной клетчатки в рацион;
- В качестве профилактики патологий органа, после 40 лет рекомендуется употреблять 10 мг ацетилсалициловой кислоты ежедневно;
- Каждый год сдавать анализ кала на проверку содержания частиц крови.
Избежать негативных последствий поможет исследование на начальной стадии заболевания с помощью позитронно-ремиссионной томографии. Любые отклонения в состоянии и работе желудочно-кишечного тракта являются поводом для незамедлительного обращения к специалисту. Нельзя заниматься самостоятельным лечением, это может повлечь ухудшение состояния и необратимые перестройки в организме.
Источник
Виталий | (Муж., 57 лет, Рязань, Россия) | 17.12.2016 16:13
Здравствуйте, Евгений Алексеевич! Спасибо вам большое за ответ! Сейчас я принимаю салофальк в гранулах, делаю микроклизмы салофалька и таблетки пимафуцин. Правильно ли назначена терапия?
Виталий | (Муж., 57 лет, Рязань, Россия) | 17.12.2016 16:14
Здравствуйте, Алексей Васильевич! Спасибо вам большое за ответ! Сейчас я принимаю салофальк в гранулах, делаю микроклизмы салофалька и таблетки пимафуцин. Правильно ли назначена терапия?
Виталий | (Муж., 57 лет, Рязань, Россия) | 17.12.2016 16:16
Леонид Григорьевич, спасибо большое за ответ!
Виталий | (Муж., 57 лет, Рязань, Россия) | 17.12.2016 16:29
Лев Карапетович, спасибо большое за ответ!
Виталий | (Муж., 57 лет, Рязань, Россия) | 20.12.2016 16:09
Спасибо большое, Евгений Алексеевич!
Виталий | (Муж., 57 лет, Рязань, Россия) | 30.12.2016 15:39
Здравствуйте, уважаемый Евгений Алексеевич! К представленной Вам колоноскопии и биопсии, я сделал дообследование:
1. Анализ кала на токсины клостридий А и В.
2. Фекальный кальпротектин.
3. Анализ крови на панель ВЗК.
4. Иммунологическое обследование.
Вот ответы:
1. Токсины А и В Clostridium в кале, токсин А – отрицательный, токсин В – отрицательный.
2. Кальпротектин в кале – 402мг/кг. (Принимал до сдачи кала Альфа-Нормикс от дисбактериоза, возможно от этого повышение?)
3. Антитела к Saccharomyces cerevisiae (ASCA) классов lgG, концентрация 18,3 RU/ml.
Антитела к Saccharomyces cerevisiae (ASCA) классов lgA, концентрация 5,7RU/ml.
Антитела к цитоплазме нейтрофилов класса lgA (АНЦА), титр <1:40.
Антитела к цитоплазме нейтрофилов с определением типа свечения, lgG, титр <1:40.
Результат: не обнаружено.
4. Результат иммунологического обследования: Популяции и субпопуляции лимфоцитов: CD3 – 70%; CD4 – 40%; CD8 – 28%; CD16 – 19%; CD19 – 9%.
Иммуноглобулины (г/л): lgA – 2,16; lgM – 1,42; lgG – 14,48.
ЦИК (у.е.) – 104.
НСТ – тест нейтр. (у.е): спонт. – 97; стим. – 155; К стим. – 1,6.
Скажите пожалуйста, можно ли на основании этих данных утверждать об отсутствии НЯКа, а только наличие инвазивного или неинвазивного кандидоза?
Это кандидоз кишечника с развитием кандидозного колити,
Виталий | (Муж., 57 лет, Рязань, Россия) | 30.12.2016 15:42
Здравствуйте, уважаемый Леонид Григорьевич! К представленной Вам колоноскопии и биопсии, я сделал дообследование:
1. Анализ кала на токсины клостридий А и В.
2. Фекальный кальпротектин.
3. Анализ крови на панель ВЗК.
4. Иммунологическое обследование.
Вот ответы:
1. Токсины А и В Clostridium в кале, токсин А – отрицательный, токсин В – отрицательный.
2. Кальпротектин в кале – 402мг/кг. (Принимал до сдачи кала Альфа-Нормикс от дисбактериоза, возможно от этого повышение?)
3. Антитела к Saccharomyces cerevisiae (ASCA) классов lgG, концентрация 18,3 RU/ml.
Антитела к Saccharomyces cerevisiae (ASCA) классов lgA, концентрация 5,7RU/ml.
Антитела к цитоплазме нейтрофилов класса lgA (АНЦА), титр <1:40.
Антитела к цитоплазме нейтрофилов с определением типа свечения, lgG, титр <1:40.
Результат: не обнаружено.
4. Результат иммунологического обследования: Популяции и субпопуляции лимфоцитов: CD3 – 70%; CD4 – 40%; CD8 – 28%; CD16 – 19%; CD19 – 9%.
Иммуноглобулины (г/л): lgA – 2,16; lgM – 1,42; lgG – 14,48.
ЦИК (у.е.) – 104.
НСТ – тест нейтр. (у.е): спонт. – 97; стим. – 155; К стим. – 1,6.
Скажите пожалуйста, можно ли на основании этих данных утверждать об отсутствии НЯКа?
Виталий | (Муж., 57 лет, Рязань, Россия) | 30.12.2016 15:44
Здравствуйте, уважаемый Алексей Владимирович! К представленной Вам колоноскопии и биопсии, я сделал дообследование:
1. Анализ кала на токсины клостридий А и В.
2. Фекальный кальпротектин.
3. Анализ крови на панель ВЗК.
4. Иммунологическое обследование.
Вот ответы:
1. Токсины А и В Clostridium в кале, токсин А – отрицательный, токсин В – отрицательный.
2. Кальпротектин в кале – 402мг/кг. (Принимал до сдачи кала Альфа-Нормикс от дисбактериоза, возможно от этого повышение?)
3. Антитела к Saccharomyces cerevisiae (ASCA) классов lgG, концентрация 18,3 RU/ml.
Антитела к Saccharomyces cerevisiae (ASCA) классов lgA, концентрация 5,7RU/ml.
Антитела к цитоплазме нейтрофилов класса lgA (АНЦА), титр <1:40.
Антитела к цитоплазме нейтрофилов с определением типа свечения, lgG, титр <1:40.
Результат: не обнаружено.
4. Результат иммунологического обследования: Популяции и субпопуляции лимфоцитов: CD3 – 70%; CD4 – 40%; CD8 – 28%; CD16 – 19%; CD19 – 9%.
Иммуноглобулины (г/л): lgA – 2,16; lgM – 1,42; lgG – 14,48.
ЦИК (у.е.) – 104.
НСТ – тест нейтр. (у.е): спонт. – 97; стим. – 155; К стим. – 1,6.
Скажите пожалуйста, можно ли на основании этих данных утверждать об отсутствии НЯКа?
Виталий | (Муж., 57 лет, Рязань, Россия) | 30.12.2016 15:45
Здравствуйте, уважаемый Лев Карапетович! К представленной Вам колоноскопии и биопсии, я сделал дообследование:
1. Анализ кала на токсины клостридий А и В.
2. Фекальный кальпротектин.
3. Анализ крови на панель ВЗК.
4. Иммунологическое обследование.
Вот ответы:
1. Токсины А и В Clostridium в кале, токсин А – отрицательный, токсин В – отрицательный.
2. Кальпротектин в кале – 402мг/кг. (Принимал до сдачи кала Альфа-Нормикс от дисбактериоза, возможно от этого повышение?)
3. Антитела к Saccharomyces cerevisiae (ASCA) классов lgG, концентрация 18,3 RU/ml.
Антитела к Saccharomyces cerevisiae (ASCA) классов lgA, концентрация 5,7RU/ml.
Антитела к цитоплазме нейтрофилов класса lgA (АНЦА), титр <1:40.
Антитела к цитоплазме нейтрофилов с определением типа свечения, lgG, титр <1:40.
Результат: не обнаружено.
4. Результат иммунологического обследования: Популяции и субпопуляции лимфоцитов: CD3 – 70%; CD4 – 40%; CD8 – 28%; CD16 – 19%; CD19 – 9%.
Иммуноглобулины (г/л): lgA – 2,16; lgM – 1,42; lgG – 14,48.
ЦИК (у.е.) – 104.
НСТ – тест нейтр. (у.е): спонт. – 97; стим. – 155; К стим. – 1,6.
Скажите пожалуйста, можно ли на основании этих данных утверждать об отсутствии НЯКа?
Виталий | (Муж., 57 лет, Рязань, Россия) | 30.12.2016 20:30
Евгений Алексеевич, спасибо большое за ответ! С Наступающим Вас Новым Годом и Рождеством! Подскажите пожалуйста, правильную терапию при этом заболевании? Какие препараты вы посоветуете?
Автор вопроса отключил опцию “Мнение зала, форум” и поэтому оставлять здесь сообщения могут только консультанты и автор вопроса (если он был зарегистрирован)
Источник
течении 2 лет проблемы с кишечником (внезапно стал частый, не всегда оформленный стул). последние полгода появились боли выпирающие справа вверху живота в определенном месте, переходящие в тяжесть всего верха живота к вечеру (может вздутие? )+ постоянно возникают трещины анального канала (только начнут заживать и снова возникнут, могут в разных местах). боли в животе не зависят от приема пищи, могут то чувствоваться в течении всего дня, то иногда в течении дня, хуже при долгом сидении, боли не сильные, как будто что- то мешает, выпирает. 7 месяцев назад делала колоноскопию, гастроскопию (за месяц до появления болей) – гастродуоденит, спайки сигмовидной кишки после кессарева, остальное норма. на узи – перегиб желчного пузыря. на фоне постоянных трещинок возник свищ анальный. два месяца после иссечения все нормально заживало, а потом стали опять возникать микротрещинки. пользуюсь разными свечами, кремами, но стоит быть чуть более твердому стулу или чуть- чуть потужиться, как тут же раздражение (врач назвал это анальной эрозией). прохожу постоянно лечение у гастроэнтеролога, стул сейчас оформленный, но 3- 4 раза в день. 2 недели назад колоноскопия- слизистая отечна и гипермирована в сигмовидной кишке и терминальном отделе повздошной кишки. данные биопсии: терминальный отдел тонкой кишки – фрагмент слизистой кишки с фиброзом, отеком, лимфогистиоцитарной инфильтрацией в строме с примесью эозинофилов, очаговым лимфоидным скоплением, сигмовидная кишка – фрагмент слизистой кишки с фиброзом, выраженным отеком стромы, умеренной лимфогистиоцитарной инфильтрацией с единичными эозинофилами, очаговыми лимфоидными скоплениями. подскажите, что значит этот анализ и что делать? позволяет ли анализ исключить болезнь крона (из- за этого делали колоноскопию)? 32 года.
Этот анализ, на мой взгляд, не позволяет исключить болезнь. Простите, что в обоснование буду “сыпать” медицинскими терминами.
Воспалительный процесс при болезни Крона начинается с подслизистого слоя кишки, поэтому слизистая оболочка представляется вначале малоизмененной. Т.о. необходимо включать участок данного слоя в биопсийный материал. Для раннего периода заболевания характерна макрофагальная и лимфоцитарная инфильтрация кишечной стенки. Неравномерная плотность инфильтрата собственной пластинки слизистой оболочки также является закономерной при болезни Крона. Во всех слоях кишечной стенки могут возникать лимфоидные скопления (т.н. неполные гранулемы).
Надо бы взять биопсию и с места рецидивирующей анальной трещины.
Рентгенологические исследования – ирригоскопия, серийная рентгенография тонкой кишки – также имеют немаловажное значение. Однако для уточнения состояния тонкой кишки наиболее информативным является не обычный прием рентгеноконтрастной взвеси внутрь, а ее введение через зонд (за трейцерову связку).
См. также на сайте ссылки в сообщении, непосредственно следующем за этим.
Другие вопросы по теме
Отвечает Мосин Сергей Валерьевич
Отвечает Ильинская Марина Витальевна
Отвечает Быкова Наталья Ивановна
Отвечает Образцов Андрей Сергеевич
Отвечает Бродский Евгений Викторович
Отвечает Быкова Наталья Ивановна
Отвечает Быкова Наталья Ивановна
Отвечает Нефедова Александра Вадимовна
Отвечает Каяшева Кристина Сергеевна
Отвечает Быкова Наталья Ивановна
Отвечает Быкова Наталья Ивановна
Отвечает Росуховский Дмитрий Александрович
Отвечает Doktor.ru
Отвечает Даниелян Татьяна Юрьевна
Отвечает Даниелян Татьяна Юрьевна
Источник
Доброкачественные опухоли толстого кишечника – это новообразования, локализующиеся в разных отделах толстой кишки, происходящие из различных слоев кишечной стенки и не склонные к метастазированию. Симптомами данной группы заболеваний являются периодические боли по ходу толстого кишечника, незначительные кровотечения из заднего прохода и расстройства стула. Для диагностики доброкачественных опухолей толстого кишечника используется колоноскопия, ирригоскопия, ректороманоскопия, пальцевое исследование прямой кишки, анализ кала на скрытую кровь, общий анализ крови. Лечение доброкачественных опухолей заключается в их удалении при помощи эндоскопии или путем резекции участка кишки.
Общие сведения
Доброкачественные опухоли толстого кишечника представляют собой различные по строению новообразования, обычно растущие в просвет кишечника и не дающие метастазы в другие органы. Чаще всего они представлены аденоматозными полипами, которые развиваются из эпителиальной ткани. Реже выявляются липомы, ангиомы, фибромы, лейомиомы и другие неэпителиальные опухоли. Эти образования преимущественно встречаются у людей старше 50 лет.
Существуют наследственные формы заболевания, которые могут обнаруживаться у детей и долгое время протекать бессимптомно. К ним, например, относится семейный полипоз толстой кишки. Опасность данной патологии заключается в том, что со временем она может трансформироваться в рак, что связано с потерей способности клеток опухоли к дифференцировке. Изучением доброкачественных опухолей колоректальной локализации занимается проктология и онкология. Диагностика и лечение данной патологии проводится проктологами, онкологами, гастроэнтерологами и абдоминальными хирургами.
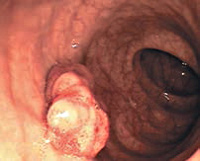
Доброкачественные опухоли толстого кишечника
Причины
Причины образования доброкачественных опухолей толстого кишечника окончательно не изучены. Одним из важнейших факторов, играющих основную роль в развитии новообразований кишечника, считается наследственность: если у родственников имеются полипы кишечника, то риск развития доброкачественной опухоли кишки повышается.
Данный патологический процесс может развиваться на фоне чрезмерного употребления жирной пищи и недостаточного введения в рацион продуктов, содержащих клетчатку. Риск появления доброкачественных неоплазий толстой кишки повышается у людей с частыми и длительными запорами. Нередко заболевание развивается на фоне неспецифического язвенного колита, хронического воспаления толстого кишечника и болезни Крона. К факторам риска также относят длительный стаж курения, низкую физическую активность и возраст больше 50 лет.
Классификация
Доброкачественные опухоли толстого кишечника представлены липомами, лейомиомами, лимфангиомами, невриномами, фибромами, гемангиомами, аденоматозными полипами и ворсинчатыми опухолями. Кроме того, к этой категории относится семейный полипоз толстой кишки и карциноидные опухоли.
- аденоматозные полипы являются самыми распространенными доброкачественными новообразованиями, которые развиваются из эпителиальной ткани.
- липома – наиболее часто встречающаяся доброкачественная опухоль неэпителиального генеза. По распространенности она лишь немного уступает полипам. Липома отличается от других новообразований мягкой консистенцией.
- фиброма – относительно редкая опухоль толстого кишечника, которая развивается из соединительной ткани и встречается преимущественно у людей пожилого возраста.
- лейомиома берет начало из гладких мышечных волокон, относится к редким новообразованиям. Невринома отличается мелкими размерами и ростом внутрь слизистой и серозной оболочки.
- гемангиома развивается из ткани сосудов толстого кишечника и располагается ближе к границе прямой кишки. Эта доброкачественная опухоль чаще других проявляется кишечными кровотечениями.
Симптомы опухолей кишечника
Клиническая симптоматика доброкачественных опухолей толстого кишечника зависит от их размеров. Небольшие по размеру новообразования могут никак не проявляться и часто обнаруживаются только во время эндоскопии. Поэтому в большинстве случаев такие доброкачественные опухоли толстого кишечника протекают практически бессимптомно. При размерах новообразования более 2 см оно проявляется кровянистыми выделениями при акте дефекации и другим симптомами, которые зависят от структуры и локализации процесса.
Кроме того, доброкачественные опухоли сопровождаются болью в животе различной интенсивности. Болевые ощущения обычно локализуются в боковых зонах живота. Боль может иметь как ноющий, так и схваткообразный характер. Как правило, она усиливается перед актом дефекации и стихает после опорожнения кишечника.
При доброкачественных новообразованиях могут наблюдаться расстройства стула в виде диареи или запоров. При наличии у больного кровотечений из опухоли возможно появление симптомов анемии, таких как слабость, бледность кожи и снижение работоспособности. Периодически доброкачественные опухоли толстого кишечника проявляются вздутием живота, рвотой или тенезмами. Отличительной особенностью этих новообразований от злокачественных является отсутствие симптомов опухолевой интоксикации: снижения массы тела, обильного потоотделения, утомляемости и потери аппетита.
Если диффузный полипоз протекает без осложнений, он обычно не приводит к нарушению общего самочувствия больных. Кроме того, при неосложненном течении заболевания пальпация не сопровождается болезненностью в проекции толстого кишечника.
Осложнения
Диффузный полипоз толстой кишки часто сопровождается периодическими кишечными кровотечениями, которые напоминают симптомы геморроя. Кровянистые выделения обычно возникают после схваткообразных болей в нижней половине живота или дефекации. Чаще всего кровотечения наблюдаются при локализации полипов в области сигмовидной и прямой кишки. Крупные доброкачественные полипы могут приводить к полной или частичной кишечной непроходимости, которая является грозным осложнением.
Диагностика
Для диагностики доброкачественных опухолей толстого кишечника используются лабораторные и инструментальные методы исследования. Данные осмотра проктолога в большинстве случаев являются неинформативными. В некоторых случаях может отмечаться бледность кожи и наличие кровянистых выделений из ануса.
- Лабораторные исследования. Применяется общий анализ крови, в котором при наличии кровотечений отмечается снижение уровня эритроцитов и гемоглобина. Признаки анемии чаще всего наблюдаются при множественных кровоточащих полипах толстой кишки. Если доброкачественные опухоли толстого кишечника осложняются воспалением слизистой оболочки, эрозиями или присоединением вторичной инфекции, в общем анализе крови выявляется повышение уровня лейкоцитов и ускорение СОЭ. При проведении анализа кала на скрытую кровь диагностируются незначительные кровотечения, незаметные при осмотре.
- Ирригоскопия. Для лучшей визуализации кишки вводят контраст, содержащий барий. При помощи этого исследования обнаруживаются дефекты наполнения слизистой, что свидетельствует о наличии опухоли. Рентгенологическим критерием доброкачественных опухолей толстого кишечника является наличие подвижного дефекта наполнения с гладкими, ровными и четкими краями без изменений рельефа слизистой оболочки. Наличие этих признаков позволяет отличить доброкачественные новообразования от злокачественных.
- Эндоскопия кишечника. Важным методом диагностики доброкачественных опухолей является эндоскопия различных отделов толстого кишечника. При помощи ректороманоскопии осматривают прямую кишку и нижние отделы толстого кишечника. Колоноскопия дает возможность осмотреть весь кишечник на предмет доброкачественных новообразований. При проведении данной диагностической процедуры проктолог может взять образцы ткани для морфологического исследования, что даст возможность уточнить морфологию опухоли и определиться с тактикой лечения.

Колоноскопия. Доброкачественное образование (тубулярная аденома) толстой кишки.
В большинстве случаев (60-75%) доброкачественные опухоли толстого кишечника хорошо визуализируются при помощи ректоскопа или колоноскопа. Полипы могут располагаться либо на тонкой ножке, либо на широком основании. Слизистая оболочка доброкачественных опухолей толстого кишечника имеет нормальный розовый цвет, хотя в некоторых случаях может быть пурпурно-красной, выделяясь на фоне окружающих тканей. При развитии воспаления слизистая оболочка доброкачественных опухолей становится отечной и гиперемированной, что хорошо видно при эндоскопии толстого кишечника. В случае появления эрозий визуализируется дефект слизистой с отечными краями, покрытый фибринозным налетом.
Лечение опухолей кишечника
Для лечения используются хирургические методы, которые предполагают удаление новообразований. Фармакотерапия при этой группе заболеваний считается неэффективной. Полипоз любой локализации является предраковой патологией, поэтому его рекомендуется устранять оперативно. Одиночные полипы удаляются при помощи эндоскопической электрокоагуляции или резекции ободочной кишки. При выраженном множественном полипозе с высоким риском развития рака может быть рекомендовано радикальное удаление ободочной кишки – колэктомия. После подобных оперативных вмешательств проводятся реконструктивные операции на ободочной кишке, которые позволяют восстановить нормальную работу кишечника.
Тактика лечения других типов доброкачественных опухолей толстого кишечника определяется видом новообразования, его размером, а также наличием или отсутствием осложнений. Для устранения одиночных доброкачественных неоплазий сегодня используют колоноскопию с эндоскопическим удалением образования. Данный метод применим при наличии солитарного опухолевого узла с выраженной ножкой. Эндоскопическое удаление хорошо переносится пациентами, которые уже на следующий день полностью восстанавливаются и могут возвращаться к привычному образу жизни.
Удаленное новообразование обязательно отправляют на гистологическое исследование, на котором можно уточнить морфологию опухоли и удостовериться в том, что в ней нет злокачественных клеток. В некоторых случаях проводится хирургическое лечение путем выполнения органосохраняющих или радикальных операций. При наличии ангиомы толстой кишки, которая также является доброкачественным заболеванием, показано наложение лигатур или криодеструкция.
После удаления доброкачественных опухолей больших размеров через год рекомендуется контрольная эндоскопия, которая позволит не пропустить образование новых полипов. Если на месте удаленной опухоли снова возникают новообразования, то их нужно обязательно повторно удалять. При отсутствии новых полипов на контрольной колоноскопии следующую диагностическую процедуру проводят через 3 года.
Прогноз и профилактика
При правильном и своевременном удалении доброкачественных опухолей толстого кишечника эта группа заболеваний имеет благоприятный прогноз. Однако если полип перерастает в злокачественную опухоль, то заболевание может привести к смертельному исходу. После удаления доброкачественного новообразования для своевременного выявления рецидивов проводят повторную ректороманоскопию, ирригоскопию или колоноскопию.
Источник
