Отек после наложения швов на брови
Оперативное вмешательство обычно заканчивается наложением швов. В первые дни за ними ухаживают специально обученные люди в стационарном отделении, но после выписки домой это занятие ложится на плечи пациента. Чтобы рана на теле хорошо зажила, не воспалилась и не привела к появлению грубых рубцов на теле, о ней нужно правильно заботиться. Основные правила ухода за послеоперационным швом дает оперирующий врач. Тем не менее, есть несколько основных рекомендаций, который могут быть актуальны в разных ситуациях.
Основные рекомендации врачей
Как правило, перед выпиской со стационара врач дает ряд рекомендаций по уходу за швом, которые включают в себя:
- Сроки удаления повязки
Довольно часто повязку устраняют уже спустя сутки после выполнения оперативного вмешательства. Но эти сроки могут отличаться в зависимости от локализации разреза, а также от сложности выполненного вмешательства. Большинство швов не требуют ношения повязки спустя несколько дней. Тем не менее их нужно обязательно защищать от раздражения и трения.
- Защиту шва от повреждений
Обычно вскоре после операции повязку снимают, оставляя рану открытой. Однако, если шовный материал мешает или постоянно трется, а также в некоторых других ситуациях врач может порекомендовать использование специальных повязок, в том числе аптечных материалов, к примеру, Медипор либо Тегадерм. Их необходимо сменять каждый день либо с интервалом в день, каждый раз обрабатывая шов антисептическим средством.
- Правила гигиенических процедур
Как правило, в первые пару суток после вмешательства любые водные процедуры находятся под запретом – ванну и душ принимать нельзя, можно лишь протирать кожу влажной мочалкой. Но уже спустя 48 часов после вмешательства пациентам обычно разрешают принять душ. После него нужно обязательно промокнуть шов насухо, избегая растирания.
- Правила обработки шва
Обычно доктор подробно расписывает, какими лекарствами нужно смазывать рану, чтобы избежать инфицирования и ускорить восстановление тканей.
- Время снятия швов
Такую процедуру выполняет лишь врач, самостоятельно удалять шовный материал нельзя. Иногда при операции используются саморассасывающиеся нити, которые снимать не нужно. Но об этом всегда говорит врач. Также только доктор определяет, когда нужно снять швы, обычно эта процедура проводится спустя 3-20 суток после выполненного вмешательства. Сроки зависят в первую очередь от сложности операции, расположения шва, а также индивидуальных особенностей, влияющих на скорость заживления. Большинство швов снимают на 5-7 сутки после вмешательства.
- Ограничение двигательной активности
Только ограничив натяжение кожи около разреза, можно на порядок ускорить и облегчить заживление. Поэтому всем пациентам необходимо избегать действий, способных вызвать расхождение шва. Как правило, врач рекомендует избегать поднятия тяжестей, не напрягать мышцы лишний раз, ограничить все физические нагрузки как минимум на месяц после оперативного вмешательства.
- Отказ от методов альтернативной медицины
В сети рекомендуют различные лекарства из целебных трав и подручных средств, которые, по утверждению авторов, могут помочь в лечении послеоперационных швов. Но врачи настоятельно рекомендуют своим пациентам отказаться от подобных экспериментов, чтобы не столкнуться впоследствии с воспалением раны и прочими неприятными осложнениями.
При любых контактах со швом необходимо в обязательном порядке тщательно мыть руки или обрабатывать их специальными дезинфектантами. При этом рубец ни в коем случае нельзя тереть или чесать. Также не стоит удалять с него сухие корочки и коросты.
Лекарства для обработки
Для ухода за послеоперационной раной обычно используют разные антисептические средства, которые предупреждают инфицирование и воспаление шва. Предпочтение чаще всего отдают раствору Бетадина 10%, основным компонентом которого является повидон-йод. Также врачи допускают применение с этой целью:
- Спиртового раствора хлоргексидина биглюконата.
- Раствора бриллиантового зеленого (обычной зеленки).
- Фукорцина.
- Раствора йода 3%.
- Раствора метиленового синего.
Антисептические лекарства нужно наносить на рану с аккуратностью. Для этого удобно использовать обычную ватную палочку. Обработку обычно рекомендуют проводить 2-3 раза в день.
После снятия швов
Если при операции не используется саморассасывающийся шовный материал, его обязательно снимает врач. И после такой процедуры пациенту также необходимо придерживаться нескольких рекомендаций для успешного заживления:
- В первые сутки не мочить рану.
- Оберегать свежий рубец (на протяжении 2 недель) от всевозможных механических воздействий.
- Не подвергать рубец действию ультрафиолета в течение 2 месяцев после вмешательства. В течение длительного времени (до полугода) стоит защищать кожу в этом месте специальными кремами с высоким SPF фильтром.
- Использовать средства на силиконовой основе и другие препараты, способные улучшить внешний вид рубца и сделать его менее заметным.
Окончательный рубец на коже формируется лишь спустя полгода после проведения вмешательства. Все косметологические процедуры по коррекции шрама на теле могут выполняться только после этого срока.
Признаки воспаления и прочих осложнений
Далеко не всегда шов после операции благополучно заживает. Этот процесс может нарушаться под влиянием самых разных факторов. Пациентам нужно обязательно обращаться за срочной медицинской помощью, если:
- Рубец покраснел, стал отечным или горячим на ощупь.
- Боль в области раны усиливается и приобретает дергающий характер.
- Из раны появляются гнойные либо каловые выделения.
- Из раны выделяется кровь.
- От раны начинает неприятно пахнуть.
- Общая температура тела увеличивается.
Перечисленные симптомы точно не стоит оставлять без внимания, так как они могут указывать на серьезное воспаление и прочие осложнения. Послеоперационные инфекции могут развиваться очень быстро, поэтому медлить при обращении за медицинской помощью нельзя.
Пройдите тестТест: ты и твое здоровье Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Источник

Фейслифтинг (лифтинг лица и шеи) – сложное хирургическое вмешательство, которое является серьезным испытанием для покровных тканей. Эта операция не избавляет от посещения косметологических центров, а скорее наоборот, требует тщательного профессионального и домашнего ухода в последующем, чтобы сохранить достигнутые результаты на долгие годы.
Фейслифтинг предполагает отслойку тканей с последующей ее подтяжкой. При этом кровоснабжение перемещаемых тканей и насыщение их кислородом значительно страдает. Подтяжка лица преимущественно проводится у лиц, старше 45-50 лет. Несомненно, что внешние инволюционные изменения сопровождаются качественными изменениями сосудов, которые с возрастом расширяются, становятся более ломкими и хрупкими. Позже количество их заметно уменьшается. (Особенно быстрое изменение сосудистого русла характерно для курящих, которым мы настоятельно рекомендуем за 15-30 дней до операции прекратить прием никотина). Ухудшение же доставки кислорода и питательных веществ к тканям – один из факторов, ускоряющих процесс старения. Пересечение множества сосудов в процессе операции заставляет изменять в них направление потока крови. На смену поврежденным капиллярам появляются другие, открываются новые коллатерали. Так как сосудистое русло оказывается неподготовленным к сиюминутному изменению, то отток венозной и лимфатической крови сразу после операции значительно ухудшается. Развивается отек. Последний дополнительно сдавливает ткани и еще более нарушает в них кровоток.
Особая нагрузка ложится на зоны фиксации перемещенных тканей в определенных областях, над ухом и в заушной области. Именно в этих областях ткани значительно натянуты и испытывают серьезное нарушение кровоснабжения. Иногда может развиваться ишемия, в более серьезных случаях – некроз тканей. Хирург знает о возможности развития подобных осложнений и старается не допустить повреждение тканей путем уменьшения натяжения. Впрочем, при этом он рискует не устранить в полной мере отвислость тканей и не угодить пожеланиям пациентки.
В послеоперационном периоде в области отслойки тканей и по периферии появляется множество кровоизлияний (синяков), выраженность и длительность существования которых может существенно варьировать. Из-за послеоперационного расширения кровеносных сосудов, отслоенные ткани достаточно долго остаются гиперемированными (покрасневшими).
Разрез кожи на всю толщу кожи неизбежно оставляет после себя рубец. И хотя пластические хирурги стараются сделать их как можно незаметными за счет специальной техники наложения шва, за счет расположения в укромных местах и т.д., тем не менее, рубцы остаются навсегда. Свежие рубцы розовой окраски и достаточно видимы до 3 месяцев. По мере их созревания, они бледнеют, становясь все более незаметными. Чтобы не вызывать раздражения свежих рубцов, при необходимости волосы лучше покрасить за неделю до операции.
Кожа лица и шеи требует не только восстановительного лечения, но и косметического ухода. Во время и после операции используется множество антисептических растворов, которые пересушивают кожу. Не возбраняется применение увлажняющих кремов и сывороток, по возможности и профессиональный уход в медицинском косметологическом центре, предусматривающий применение специальных коллагеновых масок.
Немалое значение в восстановительном лечении отводится физиотерапевтическому лечению, инъекционным и не инъекционным процедурам, которые назначаются, как правило, уже с первых суток после операции и продолжаются в течение последующего года. Такой подход позволяет сохранить результаты операции на долгие годы.
Значительное влияние на период реабилитации оказывают вид операции и индивидуальные особенности организма пациента. Обычно первый период реабилитации занимает около трех недель. За это время шрамы срастаются, синяки и отеки уходят.
План восстановительного курса после лифтинга шеи и фейслифтинга.
Жизненный уклад по окончании какого угодно типа пластики на лице предполагает следование определенным рекомендациям
ВАЖНО:
- воздерживаться от алкоголя и табакокурения;
- полностью исключить спортивные, физические нагрузки, повышающие артериальное давление;
- исключить получение загара и пребывание в сауне, бассейне, бане;
- следить за позой тела ночью;
- придерживаться рекомендованного доктором-пластиком пищевого режима и употребления поливитаминных составов;
- отказаться от не рекомендованных медиком препаратов, включая антикоагулянты.

Предпочтительным считается постное меню с кашами, супами, допустимы маложирные сорта рыбы. Еда готовится из продуктов со значительным включением микроэлементов – они влияют на ускорение регенерации тканей. Чтобы уменьшить нагрузку на жевательные мышцы, пару недель после пластики следует придерживаться диеты на основе жидкой и протертой пищи. Рацион должен оставаться полноценным, с высоким содержанием белка, антиоксидантов и витаминов. Можно включить в меню протеиновые коктейли. Аминокислоты обладает антикатаболическим действием и способствуют заживлению послеоперационных ран. Принимайте витамин С, который является мощным антиоксидантом и участвует в синтезе коллагена.
С первого дня после выписки необходимо принимать ежедневно в течении 5 дней: антибиотик, мочегонные чаи, 1 табл. анальгина 1-2 раз в день (при болях).
Витамины «АЕВИТ» 1капс. 1раз в день – 1 месяц (через 1 неделю со дня операции)
В первые дни после операции возможно повышение температуры тела. Прием жаропонижающих таблеток рекомендуется лишь при повышении температуры выше 38.
С 3-го дня после операции необходимо начать МИКРОТОКОВУЮ ТЕРАПИЮ с целью улучшения микроциркуляции, стимуляции лимфодренажного оттока, а, следовательно, более скорого рассасывания кровоизлияний и восстановления чувствительности в области лица.

Правила ухода за швами:
– При выполнении любых действий запрещается тереть линию швов (за ушами и перед ушами) и надавливать руками на окружающие рану ткани (щеки, шею и подбородок).
– Перед проведением перевязки необходимо помыть руки с хозяйственным мылом и обработать спиртом или водкой.
– При перевязке на каждый шов используется одна ватная палочка или марлевый шарик.
– Для перевязки используются только стерильные марлевые двухслойные салфетки (сложенные в два слоя).
-Мыть голову и швы детским шампунем (желательно содержащий экстракт ромашки) 2 раза в день, за ушами с помощью ватной палочки и подсушить теплым феном.
– Компрессионную повязку (однослойную) надеваем обязательно во время приема пищи и на ночь.
Последовательность перевязки:
1. снять все повязки, затем обработать швы 0,5% раствором хлоргексидина (спиртовым) или водкой с помощью ватной палочки перед ушами и за ушами и в области подбородка,
2. на швы нанести йодопирон или ГЕЛЬ «Солкосерил» (КРЕМ, МАЗЬ не покупать!) с помощью ватной палочки.
3. область отслойки и кровоизлияний (щеки и шея) обработать тонким слоем гель – «Гемаблок» или гель «Траумель»- на швы не наносить.
4. в течение 3-4 часов остаться без компрессионной повязки, в это время волосы должны быть убраны с области швов с помощью заколок или резинок.
5. на ночь после мытья головы необходимо, убрать волосы с области швов с помощью заколок или резинок обработать швы спиртом или водкой, надеть компрессионную повязку, под которую положить двухслойную стерильную салфетку, пропитанную водным раствором 0,05% хлоргексидина
Режим поведения: в первые 2 недели целесообразно избегать наклонов головы вниз и выполнения значительной физической работы, т.к. увеличение притока крови к голове может привести не только к усилению отека тканей, но и к образованию скоплений крови под кожей. По этой причине же избегайте движения головой и телефонных разговоров. В первые 2 недели наиболее важно сохранять возвышенное положение головы в постели без подушки.

Курить нельзя в течение 6 недель. Курение может существенно ухудшить темпы и результаты восстановления Вашей кожи.
Режим питания – обычный. Исключить активную мимику. В течение 1 месяца не открывать широко рот, не пережевывать твердую пищу и не зевать – это может привести к прорезыванию внутренних швов. Уменьшить водную нагрузку в течение 2-3 недель. Запрещается прием алкоголя, острой пищи и курение на весь период существования отеков и признаков воспаления в зоне операции.
Ношение специальной поддерживающей эластичной повязки – важный элемент лечения, направленный на уменьшение отеков и достижение более благоприятного результата. Компрессионную повязку рекомендуется одевать на ночь до 3месяцев.
Мыть голову в первые 2 недели (до момента отхождения корочек в области швов), особенно область швов с детским шампунем ежедневно, необходимо 2 раза в день. После омовения линии швов следует подсушить теплым феном и нежно обработать линию швов ватной палочкой, смоченной водкой или спиртом. Не принимать ванну, не ходить в сауну, баню в течение 3 недель (душ не противопоказан).
Через 3-6 дней после операции рекомендуется выполнить процедуру ПЛАЗМОЛИФТИНГ на область рубцов и отслойки кожи. В качестве действующего агента в данной процедуре выступает тромбоцитарная порция собственной плазмы крови. Тромбоциты содержат большое количество белков – факторов роста, которые стимулируют рост новых клеток, усиливая регенерацию (заживление) кожи. Курс может состоять из 3-6 процедур с интервалом между сеансами от 7-14дней. Альтернатива процедуре – БИОРЕВИТАЛИЗАЦИЯ.
Нельзя красить волосы в течение 1-го месяца после операции. При более значительном (чем обычно) выпадении волос целесообразно пройти курс их укрепления.
Макияж разрешен на 3-й день после операции. При этом необходимо исключить воздействие средств макияжа на линии швов!
Интенсивные физические нагрузки не рекомендуется в первые 3-4недели после операции. В последующий месяц возможны занятия физкультурой (спортом), исключающие значительное усиление притока крови к голове (например, упражнения, лежа или с отягощениями).
Любые косметологические процедуры (массаж, маски и пр.) в первые 3 месяца после операции ЗАПРЕЩЕНЫ без согласования пластического хирурга, т.к. это может привести к прорезыванию внутренних швов и возникновению осложнений.
После полного заживления (после полного освобождения от корочек) в область рубцов следует втирать крем «Имофераза», гель « Редживасил» 2р. в день в течение 3-х месяцев.

В качестве ухода за кожей лица и шеи осуществляется с помощью профессиональных кремов.
После снятия швов на область уплотнений и рубцов рекомендован ультразвук с гидрокортизоном и озон (чередовать через день) – по назначению хирурга.
Для сохранения на более длительный срок результатов пластики лица настоятельно рекомендуем через 3 месяца пройти процедуру ультразвукового SMAS лифтинга.
Источник
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.
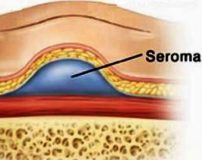
Послеоперационная серома
Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
- значительная отслойка жировой клетчатки;
- большая раневая поверхность;
- грубые хирургические манипуляции с тканями (многочисленные разрезы, захват раздавливающим инструментом и пр.);
- чрезмерное использование коагуляции;
- большая толщина подкожной жировой клетчатки (более 5 см).
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
- 1 группа. Асимптоматические образования, не требующие проведения лечебных мероприятий.
- 2 группа. Симптоматические серомы, для устранения которых достаточно пункций или активного дренирования.
- 3 группа. Симптоматические скопления жидкости, требующие проведения повторной операции.

Серома шва
Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
- Физикальный осмотр. В пользу серомы свидетельствует наличие ограниченного выбухания тканей в сочетании с положительным симптомом флюктуации. При отсутствии инфицирования гиперемия не выявляется или незначительная, пальпация малоболезненна. При инфицировании кожа багрово-синюшная, ощупывание резко болезненно, определяется плотный отек окружающих тканей.
- УЗИ мягких тканей. Показано для подтверждения диагноза при сомнительном симптоме флюктуации, для уточнения размеров крупных сером на этапе подготовки к хирургическому вмешательству. Свидетельствует о наличии полости, заполненной жидкостью.
- Лабораторные анализы. Для изучения характера содержимого серомы проводят цитологическое исследование. При подозрении на инфицирование выполняют бакпосев жидкости для определения возбудителя, назначают общий анализ крови для оценки выраженности воспаления.

Тактика лечения зависит от размеров серомы, наличия признаков инфицирования
Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
- Антибиотики. При отсутствии нагноения пациентам для профилактики назначают препараты широкого спектра действия внутримышечно. При появлении признаков инфицирования план антибиотикотерапии корректируют с учетом чувствительности возбудителя.
- НВПС. Нестероидные противовоспалительные средства уменьшают проявления воспаления и количество жидкости, выделяющейся в просвет полости послеоперационной серомы. Возможно внутримышечное введение или пероральный прием.
- Глюкокортикоиды. Гормональные препараты устраняют асептическое воспаление, блокируют образование жидкости. Медикаменты вводят в полость серомы после удаления жидкости.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
- Пункции. Наиболее простой способ удаления жидкости. Выполняется 1 раз в несколько дней, для полного излечения обычно требуется 3-7 пункций.
- Активная аспирация. При неэффективности пункций, значительном объеме серомы в полость образования устанавливают дренаж с устройством для активной аспирации.
- Реконструктивные операции. Показаны при упорном хроническом течении сером, отсутствии результата после лечения более щадящими способами.
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
Источник
