Отек плода при беременности патология
Автор: Созинова А.В., акушер-гинеколог, ведет непрерывную практику с 2001 года.
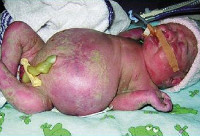
Водянкой плода называется его патологическое состояние, при котором во всех полостях организма скапливается жидкость и присутствует генерализованный отек (отеки всего тела – анасарка).
В большинстве случаев водянка плода наблюдается при резус-конфликтной беременности и гемолитической болезни новорожденного. Распространенность данного состояния составляет 1 случай на 1000-14000 родов. Различают иммунную и неиммунную водянку плода.
Причины
Основной причиной развития иммунной водянки плода служит его гемолитическая болезнь.
Причина, которая привела к развитию неиммунной водянки плода зачастую остается нераспознанной, но выделяют следующие факторы:
- хромосомная патология плода (синдром Дауна, мозаицизм, трисомии, синдром Шерешевского-Тернера и прочие);
- генные заболевания: недостаток глюкозо-6-фосфатдегидрогеназы, А-талассемия, синдром Нунан, ахондрогенез, танатофорная карликовость, синдром Пена-Шокея, синдром множественных птеригиумов, ахондроплазия;
- пороки развития грудной полости (дисплазия грудной клетки, диафрагмальная грыжа, порок легкого кистозный аденоматозный);
- пороки развития мочевыделительной системы (врожденный нефротический синдром, пороки уретры и почек);
- сердечно-сосудистая патология (кардиомиопатия, врожденные пороки сердца, анатомические дефекты, артериально-венозные шунты)
- хориоангиома плаценты;
- при многоплодной беременности (фето-фетальная трансфузия, акардиальная двойня);
- инфекционные заболевания матери во время беременности (цитомегаловирусная инфекция, сифилис, парвовирусная инфекция, токсоплазмоз, вирусный панкардит Коксаки);
- осложнения беременности (преэклампсия, тяжелая анемия, нескоррегированный сахарный диабет, гипопротеинемия);
- врожденные обменные нарушения (мукополисахаридоз 4 типа, болезнь Гоше, дефицит нейраминидазы, болезнь Моркио);
- врожденные опухоли головного и спинного мозга, мочевыделительной системы и пищеварительного тракта, печени, крестцово-копчиковая тератома, нейробластома.
Диагностика
Диагностика водянки плода направлена на установление причины, его вызвавшей. В первую очередь определяется группа крови и резус-фактор для подтверждения/исключения резус-конфликта и иммунной водянки плода.
Проводится анализ анамнеза жизни (инфекционные болезни в прошлом, операции, хроническая патология), акушерско-гинекологического анамнеза (наличие гинекологических патологий, течение и исходы предшествующих беременностей), анализируется течение настоящей беременности, ее осложнения, общая прибавка веса и прочее.
Главным диагностическим методом служит УЗИ плода. К УЗИ-признакам относятся:
- отечность плаценты («толстая плацента»);
- избыток амниотической жидкости (многоводие);
- размеры плода больше нормы из-за отека (в частности увеличенные размеры живота вследствие асцита по сравнению с размерами головки);
- скопление жидкости во всех полостях плодового организма (гидроперикард, асцит, гидроторакс)
- отек подкожно-жирового слоя в виде двойного контура;
- отек кожи головы, рук и ног;
- кардиомегалия (увеличение размеров сердца);
- утолщение кишечника (отек стенок);
- увеличение печени и селезенки (гепатоспленомегалия)
- «поза Будды» – раздутый живот с отведенными от него конечностями и позвоночником;
- низкая двигательная активность в сочетании с другими признаками.
После проведения УЗИ назначается амнио- или кордоцентез для определения кариотипа плода, получения крови плода (оценка гемоглобина, белка) и возможного внутриутробного лечения. С целью исключения внутриутробной инфекции назначается ПЦР на предполагаемые инфекции.
Лечение водянки плода
При выявлении врожденных пороков развития плода, несовместимых с жизнью (1-2 триместр беременности) женщине предлагают прерывание беременности. В случае отказа от прерывания продолжают наблюдать за течением беременности и развитием болезни до сроков, позволяющих проводить пренатальную (дородовую) терапию.
Лечение водянки плода заключается в проведении кордоцентеза и переливания крови в пуповину (в случае выраженной анемии и снижения гематокрита до 30 и ниже). При необходимости заменное переливание крови повторяют через 2-3 недели.
В случае выявления фето-фетальной трансфузии близнецов проводится лазерная коагуляция сосудов, соединяющих плоды. Если нет возможности провести пренатальное лечение, оценивается степень риска преждевременных родов по отношению к антенатальной гибели плода и родоразрешение проводят досрочно с предварительным назначением препаратов для ускорения созревания легких плода. В некоторых случаях показано введение матери сердечных гликозидов для нормализации сердечной деятельности плода.
Перед родоразрешением (оно, как правило, происходит планово) готовятся к рождению ребенка с водянкой. Родильный зал должен быть оснащен аппаратурой для сердечно-легочной реанимации, формируется реанимационная бригада из 2-3 реаниматологов и 2-3 неонатологов (после рождения ребенка сразу интубируют и осуществляют искусственную вентиляцию легких 100% кислородом).
Сразу после рождения и проведения реанимационных мероприятий выполняется перикардиоцентез (удаление путем пункции околосердечной сумки накопившейся жидкости), плевральную пункцию (удаление жидкости из плевральной полости) и лапароцентез (высасывание жидкости из брюшной полости). В пупочную артерию устанавливается катетер для последующих инфузий эритроцитарной массы или крови.
Прогнозы
Прогноз при неиммунной водянке плода неблагоприятный и процент выживших детей составляет 20-33%. При развитии водянки в первом триместре беременность, как правило, заканчивается спонтанным абортом, во втором и третьем триместрах высок риск антенатальной гибели плода.
При иммунной водянке прогноз более утешительный, эффект от пренатального и постнатального лечения достигает 80-90%.
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Амниоцентез
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
Источник
Водянка плода – это патологическое состояние, которое возникает во внутриутробном периоде, характеризуется анасаркой и скоплением транссудата в полостях организма. Основные клинические проявления: генерализованный отек, увеличение размеров головы за счет мозгового черепа, гидроторакс, гидроперикард, асцит, сердечно-сосудистая и дыхательная недостаточность. Антенатальная диагностика включает в себя УЗИ и определение групп крови, постнатальная – визуальное выявление всех симптомов, характерных для водянки плода, лабораторные анализы, УЗИ, КТ, МРТ. Лечение симптоматическое – реанимационные мероприятия, дренирование транссудата. При иммунной форме показано внутриутробное переливание крови.
Общие сведения
Водянка плода – это полиэтиологическое патологическое состояние в неонатологии и педиатрии, которое характеризуется внутриутробным развитием генерализованного отека, накоплением жидкости в грудной и брюшной полостях, а также в перикардиальной сумке. Общая распространенность – 1:1-14 тысяч новорожденных, при этом иммунная форма встречается 1 раз на 3 000 родов.
Несмотря на относительно большую распространенность АВ0 и резус-конфликтов матери и плода в популяции, развитие иммунной формы водянки плода на этом фоне возникает редко. Это связано с возможностями современной диагностики, внутриутробного лечения и профилактики гемолитической болезни новорожденных. Более чем в половине случаев (55-60%) этиология остается неизвестной. Прогноз при данной патологии всегда серьезный. Летальность для неиммунной формы очень высока и составляет порядка 70-80%, в то время как для иммунной – около 20%.

Водянка плода
Причины водянки плода
Водянка плода – это гетерогенное заболевание. Зачастую точную этиологию установить не удается, однако известны наиболее вероятные причины ее развития. Неиммунная форма может быть вызвана:
- мутациями (синдром Дауна, Шерешевского-Тернера, триплоидия и тетраплоидия),
- генетическими заболеваниями (дефицит Г-6-ФДГ, α-таласемия, синдром Нунан и Пена-Шокея и др.), нарушением проводимости и врожденными пороками сердца (ДМПП, ДМЖП, наджелудочковые и желудочковые тахикардии),
- патологиями магистральных сосудов (тромбоз верхней и нижней полых вен, артериовенозное шунтирование),
- аномалией структуры грудной клетки (грыжа диафрагмы и асфиктическая дисплазия),
- TORCH-инфекциями (токсоплазмоз, ЦМВ, сифилис и др.),
- дисплазией мочеполовой системы (врожденный стеноз или аплазия мочеточника, гидронефроз),
- патологиями беременности (синдром плацентарной трансфузии, хориоангиома, эклампсия).
Патогенез неиммунной водянки плода основывается на сердечной недостаточности ребенка, гипопротеинемии и анемии, которые уменьшают онкотическое давление крови.
Факторы риска
Помимо всех вышеперечисленных причин развития водянки плода, можно выделить факторы риска, которые повышают риск возникновения неиммунной формы. К ним относятся:
- беременность до 16 или после 40 лет,
- многоплодная и переношенная беременность,
- макросомия,
- мужской пол
Основная причина иммунной водянки плода – несовместимость матери и плода по группе крове (0 (I) у матери и А (II) или В (III) – у ребенка) или Rh-фактору (мать – Rh+, а ребенок – Rh-), вследствие чего возникает усиленный гемолиз эритроцитов ребенка и развивается гемолитическая болезнь. На данный момент этот вариант встречается крайне редко в связи с общепринятыми диагностическими мерами в акушерстве.
Классификация
Водянка плода имеет две этиологические формы:
- Иммунная водянка плода. Как правило, развивается на фоне гемолитической болезни новорожденного. В настоящее время на фоне ранней диагностики и лечения данная форма водянки плода практически не встречается, несмотря на относительно большую распространенность резус- и АВ0-конфликтов. Прогноз относительно благоприятный.
- Неиммунная форма. Полиэтиологическая группа. Данный вариант водянки плода может быть вызван врожденными пороками сердца и нарушением работы его проводящей системы, геномными и хромосомными мутациями, TORCH-инфекциями, разнообразными дисплазиями, патологиями беременности и др. В большинстве случаев имеет летальный исход.
Симптомы водянки плода
Клинические проявления водянки плода определяются уже с момента рождения. Общее состояние ребенка, как правило, тяжелое или очень тяжелое (чаще). У таких детей выявляется несоразмерно большая голова за счет значительного увеличения мозговой части черепа. Из-за общей мышечной слабости ребенок занимает позу лягушки. Швы черепа разомкнуты, роднички выпирают, кости имеют податливую консистенцию. На теле определяется большой объем сыровидной смазки и множество пушковых волос, обнаруживается общая отечность и бледность. Подкожная жировая клетчатка выражена слабо, из-за чего температура тела очень лабильна и сильно зависит от окружающей среды.
При водянке плода у мальчиков может наблюдаться крипторхизм, а у девочек – недоразвитость половых губ. Физиологические рефлексы (в т. ч. сосательный и поисковый, Моро) угнетены. ЧЧС лабильное (120-160 уд/мин), АД ниже нормы (50-65 мм. рт. ст.). Наблюдается тахипноэ, чередующееся с периодами апноэ. Часто отмечается выраженная гепатоспленомегалия, гидроторакс, асцит, гидроперикард. В некоторых случаях может формироваться транзиторный гипотиреоз и поллакиурия.
Диагностика
Диагностика водянки плода включает в себя сбор анамнестических данных, объективный осмотр ребенка, лабораторные и инструментальные методы исследования. При опросе матери обращают внимание на перенесенные инфекционные и гинекологические заболевания, хронические патологии, особенности течения беременности и ее осложнения.
- При объективном осмотре неонатологом или педиатром устанавливаются характерные симптомы водянки плода, присутствующие осложнения, оценивается общее состояние ребенка и необходимость реанимационных мероприятий.
- Лабораторная диагностика в виде ИФА, ПЦР или других серологических реакций дают возможность выявить вероятного инфекционного возбудителя. При подозрении на гемолитическую болезнь плода проводится повторное определение группы крови и Rh-фактора матери и ребенка. Общие лабораторные тесты (ОАК, ОАМ, биохимия крови) используются с целью оценки работы внутренних органов и исключения сопутствующих заболеваний.
- Ультразвуковое сканирование позволяет поставить предварительный диагноз еще в антенатальном периоде. К УЗ-признакам, которые могут указывать на водянку плода, относятся отечность плаценты, многоводие, наличие жидкости в полостях организма ребенка, гепатоспленомегалия, отек подкожной жировой клетчатки, «поза Будды». Постнатальное УЗИ выполняется для подтверждения опасных патологических состояний (гидроперикард, гидроторакс, асцит) и определения терапевтической тактики.
- Также могут применяться ЭКГ, компьютерная и магнитно-резонансная томография с целью дифференциальной диагностики и оценки структуры внутренних органов.
Лечение водянки плода
Специфического лечения неиммунной водянки плода нет. Роды проводятся в условиях полной готовности реанимационного оборудования. Непосредственно после рождения ребенку оказывается полный объем интенсивной терапии: интубация трахеи с подачей 100% кислорода, при необходимости – сердечно-легочная реанимация, переливание крови или эритроцитарной массы и т. д. При неэффективности всех проводимых мероприятий показано выполнение плевральной, перикардиальной пункций и лапароцентеза под контролем УЗИ и жизненно-важных показателей ребенка. В зависимости от ситуации может назначаться антигеморрагическая, антибактериальная, иммунокорригирующая, метаболическая, противосудорожная терапия и пр.
При иммунной форме водянки плода лечение начинается еще в антенатальном периоде. Оно заключается во внутриутробном переливании Rh- крови плоду при помощи кордоцентеза. Показана данная процедура при выраженной анемии и падении гематокрита ниже 30 г/л. При необходимости может проводиться повторное переливание через 14-21 дней.
Прогноз и профилактика
Прогноз при неиммунной водянке плода в большинстве случаев неблагоприятный. Выживаемость составляет не более 20-30% от общего числа новорожденных с данной патологией. При возникновении неиммунной водянки в первой половине гестации имеется высокий риск спонтанного прерывания беременности, во второй – внутриутробной гибели ребенка. При иммунной водянке плода исход более благоприятный – на фоне лечения выживают порядка 85% детей.
Специфическая профилактика может проводиться только по отношению к иммунной форме водянки плода. Она показана при подтвержденной несовместимости крови матери и ребенка. Ее суть заключается во введении матери иммуноглобулинов, которые будут препятствовать гемолизу эритроцитов плода. Неспецифические превентивные меры заключаются в рациональном планировании беременности, полноценном обследовании во время вынашивания ребенка, регулярном посещении женской консультации, лечении соматических и инфекционных заболеваний матери.
Водянка плода – лечение в Москве
Источник
Наиболее часто встречающиеся осложнения беременности – патологии развития плода. Отклонения происходят как в результате воздействия внешних факторов (курение, токсическое отравление, приём медикаментов), так и по независящим от человека генетическим причинам.
СТОИМОСТЬ СКРИНИНГА ПАТОЛОГИЙ ПЛОДА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
| Цена УЗИ плода 1 скрининг + диск | 2000 руб. |
| Пренатальный скрининг трисомий I триместр | 1245 руб. |
| Пренатальный скрининг трисомий II триместр | 1600 руб. |
Звоните бесплатно: 8-800-707-1560 *Клиника имеет лицензию на оказание этих услуг | |
Врождённые патологии плода – трисомии
 Такие патологии встречаются часто, но большинство эмбрионов с хромосомными аномалиями гибнут внутриутробно в результате спонтанных выкидышей. Трисомии имеют генетическую природу и возникают в момент зачатия.
Такие патологии встречаются часто, но большинство эмбрионов с хромосомными аномалиями гибнут внутриутробно в результате спонтанных выкидышей. Трисомии имеют генетическую природу и возникают в момент зачатия.
Чтобы предупредить рождение малышей с тяжелыми патологиями, семейным парам, планирующим рождение ребёнка, рекомендуют пройти кариотипирование – изучение хромосомных наборов, позволяющее определить генетическую совместимость и возможность иметь здоровое потомство.
Кариотипирование имеет 99% достоверность, благодаря которой можно заранее узнать, имеют ли супруги предрасположенность к хромосомным мутациям.
На ранних сроках без специальных анализов обнаружить трисомию невозможно. С этой целью проводится перинатальный скрининг – серия анализов, определяющих врождённые аномалии плода. Первый скрининг проводится на сроке 11-13 недель и включает ультразвуковую диагностику и анализы крови на гормоны.
Скрининг проводится добровольно. Но процедуру настоятельно рекомендуется пройти женщинам из группы риска, которые:
- забеременели в возрасте старше 35 лет;
- имели замершие беременности;
- подвергались ионизированному или радиационному облучению;
- работают на предприятиях химической промышленности;
- имеют вредные привычки (курение, употребление алкоголя и наркотиков);
- неблагоприятная экологическая обстановка;
- возраст отца ребенка старше 50 лет.
УЗИ определяет:
- положение эмбриона в матке (исключение внематочной беременности);
- количество плодов (одноплодная или многоплодная беременность);
- форма конечностей, черепа, строение лица;
- сердцебиение;
- устанавливается копчико-теменной размер (высота плода от копчика до темечка);
- нормальное или патологическое строение головного мозга;
- толщина воротникового пространства:
- размер носовой кости:
- зрелость и функциональность плаценты.
Параметры, указывающие на патологии плода
На скрининговом УЗИ гинеколог осматривает воротниковую зону плода и шею.
При хромосомных аномалиях жидкость скапливается в воротниковой зоне плода. По этой же причине увеличивается количество складок на шее. В норме толщина воротниковой зоны не должна превышать 2,7 мм на сроке 13 недель.
Если толщина превышает норму, женщине дополнительно назначают УЗИ для исследования носовой кости у плода. При хромосомных нарушениях кость значительно короче нормы. Однако и этот параметр на 100% подтверждением наличия синдрома у плода не является.
Обычно первый замер делается на сроке 11 недель. Если была выявлена гипоплазия (укорочение) или аплазия (неразвитость) носовой кости, второй замер проводится на сроке 13 недель. Длина носовой косточки на сроке 12 недель составляет в норме 2-4,2 мм, в 20 недель – 5,7-8,3 мм.
Копчико-теменной размер также имеет большое значение при диагностике хромосомных нарушений. Этот параметр устанавливается на сроке 6-14 недель. Позже формируется плацента, и показатели будут несколько искаженными.
Точность замеров зависит во многом от квалификации специалиста ультразвуковой диагностики. Замер делается строго по сагиттальной линии от копчика до темечка при отсутствии двигательной активности плода. На 9-й неделе КТР составляет 23 мм, на 12-й – 52 мм. Если показатель немного не соответствует норме, в этом нет ничего страшного. Превышение показателей свидетельствует о слишком интенсивном росте плода, а нехватка – о возможной хромосомной патологии.
Ультразвуковая диагностика при перинатальном скрининге не является 100% подтверждением аномалий развития у плода. Она лишь выявляет возможные симптомы отклонений. Если они замечены, женщину отправляют на второй этап скрининга – биохимическое исследование крови на определение биохимических маркеров бета-ХГЧ и плазменного белка РАРР-А.
Анализ проводится на сроке до 14 недель, потому что позже показатели не будут отличаться от обычных. Нормой является показатель РАРР-А на 8-й неделе 0,17-1, 54 мЕд/мл, на 12-й неделе – 0,79-4,76, а на 14-й неделе не превышает 8,54 мЕд/мл и не опускается ниже 1,47.
Если показатели занижены, это свидетельствует о болезни Эдвардса, синдромах Дауна или Корнелии де Ланге. Сывороточный белок повышается при большом весе плода, предлежании плаценты и многоплодной беременности.
Скрининг позволяет выявить возможные патологии развития плода. Если они будут подтверждены несколькими видами диагностики, женщине будет предложено прервать беременность.
Синдром Патау
Проявляется в дополнительной 13-й хромосоме. Рождённый малыш имеет множество внешних и внутренних патологий, он имеет небольшую продолжительность жизни.
Если существует высокий риск рождения малыша с синдромом Патау, у беременной берут материал для проведения анализа с использованием флуоресцентной полимеразной цепной реакции (взятие ворсинок хориона, амниотической жидкости, пункция кровеносных сосудов пуповины).
Если по каким-то причинам 1-й скрининг проведен не был, с помощью ультразвуковой диагностики можно определить синдром Патау на более поздних сроках. Но в этом случае, при решении сделать аборт, придется прибегать к хирургической методике.
Он проявляется следующим образом:
- многоводие на 3-м триместре;
- асимметрия полушарий мозга;
- маленькие размеры головы по сравнению с телом;
- лишние пальцы на руках и ногах;
- толщина воротниковой зоны больше нормы;
- учащённое сердцебиение;
- пороки развития внутренних органов.
В большинстве случаев женщины идут на аборт, потому что при синдроме Патау малыш рождается глубоким инвалидом, не способным к социальной адаптации и нормальной жизни. 95% детей умирает до года.
Синдром Дауна
Существует много хромосомных патологий, но именно синдром Дауна является самым часто встречающимся и узнаваемым. Патология заключается в лишней хромосоме в 21 паре. С помощью УЗИ синдром Дауна можно визуализировать на 11-13-й неделе беременности. К характерным признакам заболевания относятся:
- короткие трубчатые кости рук и ног;
- аплазия (отсутствие) носовой кости;
- утолщение воротниковой зоны более 3 мм, наличие шейных складок из-за скопления амниотической жидкости;
- гипоплазия (недоразвитость) мозжечка;
- уменьшение лобно-таламического расстояния;
- увеличение угла между подвздошными костями;
- нарушение венозного кровотока;
- увеличенный мочевой пузырь;
- тахикардия;
- кишечная непроходимость;
- увеличенное расстояние между глазами;
- отставание копчико-теменного размера на 10%.
Ультразвуковой скрининг точен на 91%. Но бывают и исключения, поэтому гинекологи с выводами не спешат, не проведя дополнительную диагностику.
Даже если на УЗИ у плода не была выявлена носовая кость, в 2% случаев малыш рождается совершенно здоровым. 5% малышей с нарушением венозного кровотока не имеют синдрома Дауна.
Обследование делается на сроке не позднее 13 недель. Окончательный диагноз ставится только в совокупности генетической и ультразвуковой диагностики.
Синдром Эдвардса
Это трисомия, при которой в 18-й паре появляется лишняя хромосома. По распространённости занимает 2-е место после синдрома Дауна. Встречается у девочек в 3 раза чаще, чем у мальчиков.
С помощью УЗИ патология выявляется на сроке не раньше чем в 12 недель. Врач на экране аппарата УЗИ видит следующие нарушения развития плода, характерные для синдрома Эдвардса:
- заячья губа или волчья пасть;
- микроцефалия (слишком маленький мозг);
- низкие показатели КТР;
- снижение сердечных сокращений;
- грыжа брюшной полости;
- аплазия носовой кости;
- отсутствие одной артерии в пуповине;
- выпячивание подвздошной кишки;
- отсутствие заднего прохода или пищевода;
- недоразвитость мозжечка;
- гипоплазия мозолистого тела;
- искривление позвоночника;
- аномальная форма почек;
- удвоенный мочеточник;
- сглаживание или отсутствие мозговых извилин.
60% малышей с синдромом Эдвардса умирает до 1 года. Редко дети с такой патологией доживают до 10 лет. Помимо умственной отсталости, у малышей наблюдаются несовместимые с жизнью пороки развития внутренних органов, требующие хирургического вмешательства и длительного восстановления.
В большинстве случаев при комплексном подтверждении синдрома Эдвардса беременная решается на аборт.
Синдром Шерешевского-Тёрнера
Встречается в основном у плодов женского пола. Заключается в отсутствии или дефекте 45-й или 46-й Х-хромосомы. В 99% случаев генетическая аномалия заканчивается выкидышем на стадии вынашивания.
В 80% хромосомная патология передаётся от отца. Больше всего при данном генетическом заболевании страдает детородная система девочки. Также весьма выраженными бывают аномалии развития тела.
Основные показатели синдрома Шерешевского-Тёрнера на УЗИ – размеры копчико-теменной зоны и толщина воротникового пространства. Плод при данной патологии имеет гораздо меньшие размеры, чем положено по сроку беременности. При рождении такой малыш в среднем имеет рост около 40 см при весе 2000-2500 граммов.
Вторая характерная черта – увеличение толщины воротниковой зоны. На затылке за ушными раковинами у плода образуются кожные складки, которые при рождении трансформируются в кожную перепонку, натянутую между головой и плечами.
На ранних сроках с помощью УЗИ можно увидеть укорочение пястных и плюсневых костей, отсутствие или недоразвитость пальцевых фаланг, деформация запястных суставов. Межпозвоночные диски сплющены, имеются искривления позвоночника.
На более поздних сроках у плода наблюдаются сердечно-сосудистые патологии – сегментарное сужение просвета аорты, незаращивание межжелудочковой перегородки, незаращение соустья между лёгочной артерией и аортой.
При синдроме Шерешевского-Тернера страдает половая система. У плода наблюдается аплазия яичников, аномалия наружных половых органов. соски широко расставлены, грудная клетка имеет бочкообразную форму.
Дети с синдромом Шерешевского-Тёрнера лучше приспособлены к жизни, чем малыши со схожими хромосомными отклонениями. Они вырастают до взрослого возраста, имея рост до 150 см. Иногда умственное и психическое развитие не нарушено, но ребёнок с таким заболеванием имеет много проблем со здоровьем, в подростковом возрасте ему требуется гормональная терапия и различные эстетические операции.
Полисомия по Х или Y-хромосоме
Полисомия по Х-хромосоме заключается в том, что вместо пары Х-хромосом имеется третья лишняя Х-хромосома. На УЗИ увидеть признаки патологии невозможно, потому что внешние проявления заметны только после рождения малыша. Единственное, что должно насторожить – это увеличение толщины воротниковой зоны, однако точную картину покажет только генетическое изучение хориона и анализ амниотической жидкости.
Полисомия по Y-хромосоме заключается в лишней Y-хромосоме, поэтому патология встречается в основном у мальчиков. Единственный признак патологии, видимый на УЗИ, -утолщение воротниковой зоны.
Дети с полисомией в целом имеют шансы реализоваться в жизни.
- Девочки с трисомией по Х-хромосоме не имеют ярко выраженных расстройств. У них имеются нарушения речи, очень высокий рост, узлы на пальцах. Однако в будущем у них есть вероятность родить здоровое потомство.
- С мальчиками ситуация обстоит хуже: у них часто выявляется имбецильность (средняя степень умственной отсталости), агрессивное и антисоциальное поведение, шизофрения.
Трисомия по Y-хромосоме выражается в особенном строении тела (широкий таз, узкие плечи, жир на животе). У мальчиков тяжёлая нижняя челюсть, маленький покатый лоб.
При тяжёлой форме патологии заметны дебильность (глубокое нарушение умственной деятельности), агрессивное поведение. При постоянной работе с дефектологами и педагогами увеличиваются шансы адаптации ребёнка в обществе.
Синдром Лангера-Гидеона
Заключается в нарушении 8-й хромосомы. Патология приводит к глубокой инвалидности.
На УЗИ можно увидеть челюстно-лицевые аномалии: малыш рождается с длинным широким носом, у него недоразвита нижняя челюсть. На хрящах наблюдаются наросты, из-за этого конечности развиваются неравномерно, позвоночник искривлён, пальцы рук укороченные и искривлённые.
Дети с синдромом Лангера-Гидеона не разговаривают, у них наблюдается умственная и психическая отсталость.
Синдром Апера
Это редкая мутация в гене FGFR2 10-й хромосомы, заключающаяся в нарушении образования костной и соединительной ткани.
На УЗИ заметны следующие признаки синдрома Апера:
- многоводие у беременной;
- увеличение толщины воротникового пространства;
- деформация черепной коробки;
- аномалия позвонков;
- сердечная недостаточность;
- большое расстояние между глазами;
- сращивание нескольких пальцев.
У новорождённого лицо плоское и немного вогнутое. кости лица деформированы, глаза выпуклые и расположены асимметрично. Лоб очень большой, и не соответствует пропорциям лица.
Сердечно-сосудистая патология не позволяет ребёнку вести полноценный образ жизни.
Синдром Беквита-Видеманна
Болезнь вызвана мутацией гена в 11-й хромосоме. При заболевании психика и умственное развития не страдают, однако ребёнок имеет множество физических недугов.
На УЗИ патология выражается в первую очередь в увеличении массы плода, вес которого значительно превышает среднестатистические показатели. При этом плод имеет непропорционально длинные конечности.
На более поздних сроках отмечается увеличение селезёнки, печени, почек и поджелудочной железы. У малышей с синдромом Беквита-Видеманна увеличен язык, из-за этого на УЗИ можно разглядеть деформацию костей челюсти. При данной патологии аномально развиваются почки, в них имеются кальциевые отложения.
Малыши с этим заболеваниям редко доживают до 10-летнего возраста, потому что имеют склонность к онкологическим опухолям, от которых и умирают.
Синдром Уильямса
Мутация встречается в 7-й хромосоме. Для патологии характерна гиперкальциемия – повышение уровня сахара в крови. Плод имеет маленький вес, не соответствующий срокам.
На ранних сроках заметить патологию сложно, но затем на УЗИ видны диспропорции скелета, связанные с недостаточным образованием эластина. Также у малыша просматривается деформация лица: выпуклый лоб, короткий нос, низко посаженные глаза. Дети с синдромом Уильямса имеют “лицо Эльфа”, им сложно разжевывать пищу, тяжело двигаться из-за деформации суставов.
Малыши гиперчувствительны к звукам, имеют ярко выраженные музыкальные способности, обожают петь и слушать музыку. При этом им сложно осваивать точные дисциплины, они подвержены тревожным расстройствам, у них вырабатывается мало мелатонина, такие дети мало спят.
Приобретённые патологии плода
Приобретенные патологии возникают под воздействием негативных факторов (радиация, токсическое отравление) и образа жизни матери (алкоголизм, курение, наркомания).
Врождённые пороки органов и костей
Редко у плода развивается один такой порок, обычно это комплекс патологий, затрагивающих несколько жизненно важных органов.
Врождённые пороки имеют следующие разновидности:
- аплазия – полное отсутствие органа с сохранением сосудистой ножки;
- агенезия – полное отсутствие органа без сохранения сосудистой ножки;
- гипоплазия – недоразвитость органа;
- дистопия – расположение органа в неположенном месте.
Ультразвуковая диагностика врождённых пороков проводится трижды:
- 1-я диагностика – 10-13 недель;
- 2-я диагностика – 19-20 недель;
- 3-я диагностика – 31-32 недели.
Исследование позволяет выявить большинство патологий:
- отсутствие или деформацию органа;
- анэнцефалию (отсутствие головного мозга);
- атрезию (отсутствие) конечностей;
- аномалия скелета лица (заячья губа, волчья пасть);
- незаращение спинномозгового канала;
- пороки сердца;
- гидроцефалия (скопление жидкости в головном мозге).
Гипертензионно-гидроцефальный синдром
Это патология, при которой спинномозговая жидкость скапливается под мозговыми оболочками. Осложнение выявляется на УЗИ на поздних этапах беременности.
Характеризуется большим объёмом головы плода, диспропорцией между мозговыми долями, выпиранием родничка. Чем раньше выявлена патология, тем больше шансов на благоприятный исход.
Гидроцефалия
Это скопление спинномозговой жидкости в желудочках головного мозга, в результате чего они увеличиваются в размерах, и возрастает внутричерепное давление.
Гидроцефалию выявляют на 2 семестре беременности. Главным показателем является увеличение высоты тела желудочка головного мозга выше нормы (свыше 1,1 см). При этом снижается эхогенность межполушарной щели при одновременном увеличении ширины щели свыше 5 мм.
Пороки сердца
Пороки сердца у плода – не редкость. На УЗИ они обнаруживаются на 2-м плановом осмотре (скрининговом УЗИ второго триместра).
К ним относятся:
- гипоплазия левой стороны сердца;
- отсутствие сообщения между правыми камерами сердца;
- отсутствие одного из желудочков сердца;
- патология сердечной мышцы;
- аритмия;
- брадикардия;
- сужение просвета аорты;
- сужение лёгочной артерии;
- порок трикуспидального клапана;
- тетрада Фалло (сочетанная аномалия сердца).
Большая часть сердечных патологий исправляется хирургическим путём. Чем раньше проведена операция, тем больше шансов на успешное выздоровление.
Патологии плода, вызванные алкогольной зависимостью беременной
Самая распространённая патология, вызванная употреблением алкоголя беременной женщиной, – синдром Миллера-Дикера. Мутация происходит в гене 17-й хромосомы. Главная причина аномалии – интоксикация плода альдегидами, передающимися через материнскую кровь.
На УЗИ синдром Миллера-Дикера выражается в многоводии, отставании внутриутробного развития плода и снижении его двигательной активности. На более поздних сроках можно увидеть утолщение коры головного мозга при разглаживании мозговых извилин.
Голова у больных детей меньше положенного размера, лоб выпуклый, плоский затылок, челюсть недоразвита (алкогольная дизморфия). Ушные раковины расположены ниже положенного уровня, пальцы неправильной формы, тазобедренные суставы находятся на зачаточном уровне, стопы укорочены, задний проход сросшийся.
Такие дети обычно умирают в возрасте в 2 лет из-за аспирационной пневмонии. У них глубокая умственная отсталость и отсутствуют даже обычные рефлексы (глотание, моргание).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
