Отек обеих гайморовых пазух у ребенка
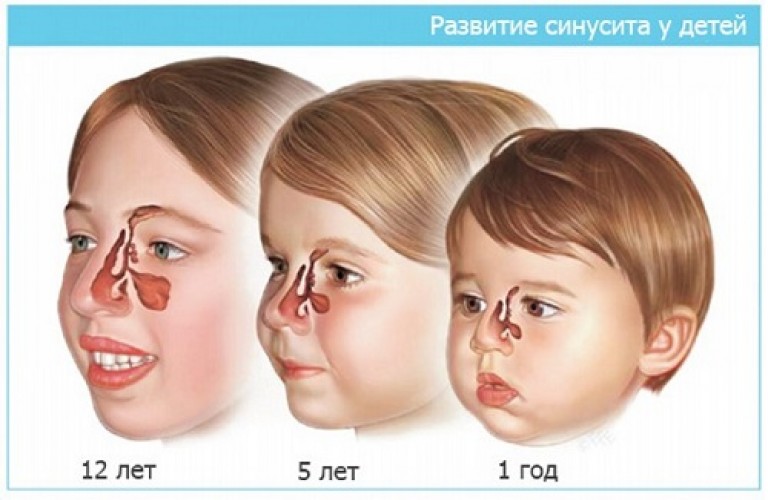
Гайморит и синусит – самые распространённые детские заболевания. Синусит – комплексное воспаление двух и более придаточных пазух: гайморовых, решётчатых, лобных и клиновидной. Гайморит – воспаление одной или обеих гайморовых пазух, как правило, болеют дети, начиная с 4 лет. Синусит у ребенка начинает проявляться с 10-летнего возраста.
Особенности развития болезни
У здорового ребёнка секреты, выделяемые пазухами (синусами) беспрепятственно проходят через соустья в носовую полость и выходят через ноздри. Если в синусы попадают инфекционные возбудители, с которыми неокрепший иммунитет ребёнка не в состоянии справиться:
- вспухает слизистая;
- нарушается естественный воздухообмен;
- создаются благоприятные условия для размножения патогенной микрофлоры;
- накапливается слизь;
- слизь густеет и расширяет пазухи, периодически вытекает;
- загустевшая слизь провоцирует гнойный синусит;
- гной попадает в кровь, ЛОР-органы.
Механизм протекания указан от острой до запущенной хронической формы. Процесс можно прервать на любом этапе, своевременно обратившись к ЛОРу. Родители затягивают с посещением клиники, путая признаки с обычным насморком или простудным заболеванием. Обращаются, когда состояние малыша не улучшается более 3 месяцев, болезнь переходит в хроническую форму. На данном этапе, вылечивать ребёнка намного сложнее. Понадобится длительный приём антибиотиков, что повлечёт негативное влияние на детский организм.
Длительность стадий:
- острая – 1-20 дней;
- подострая – 20-90 дней;
- хроническая – с 90 дня.
Первые 10 дней не проходит насморк.
Чтобы восстановить баланс микрофлоры, обязательна сбалансированная диета, приём витаминных комплексов. Важно следовать рекомендациям лечащего врача и не прерывать курс медикаментозных препаратов до полного излечения. Не пытайтесь вылечивать застои в переносице массажем, возможен резкий отток слизи в головной мозг и деформация хрящей.
Какие бывают воспаления?
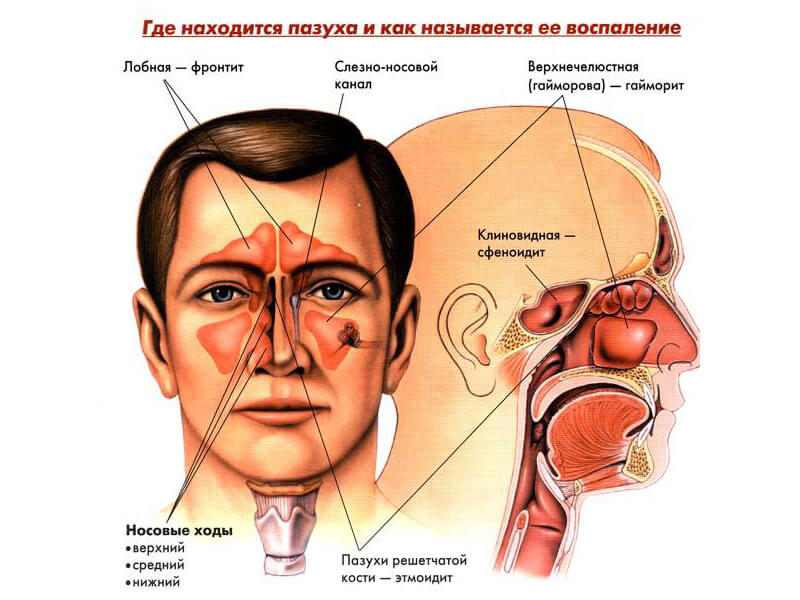
Воспаления классифицируют по поражаемой области:
- гайморова пазуха – гайморит;
- лобная – фронтит;
- решётчатая – этмоидит;
- клиновидная – сфеноидит.
По природе возбудителя воспаления могут быть: вирусные, бактериальные, грибковые. По количеству поражённых пазух: моносинусит – одна пазуха, полисинусит – несколько, пансинусит – все. Одностороннее воспаление всех синусов – гемисинусит. Из вышеприведённой классификации следует, что односторонний гайморит – моносинусит; двусторонний – полисинусит.
По особенностям протекания – острый, подострый, хронический. По характеру воспаления – катаральный (присутствуют жидкие выделения слизи), гнойный (слизь характеризуется густотой), смешанный.
Классификация необходима для правильной постановки диагноза. Для назначения оптимального курса лечения важна точность диагностики при разграничении острой, подострой и обострения при хроническом протекании. Определить различия данных форм с практически одинаковыми симптомами, но с разными схемами лечения, может только врач, исходя из результатов комплексной диагностики.
По признакам и симптомам определить стадию протекания невозможно. Течение заболевания зависит от состояния организма, воздействия внешних факторов.
Причины развития болезни
Заболевание возникает по следующим причинам:
- ОРВИ,
- астма;
- детские заболевания – корь, краснуха, свинка;
- ослабление иммунитета – активизация условно патогенной микрофлоры;
- аллергическая отёчность, как правило, систематическая;
- грибковые микроорганизмы;
- аденоиды;
- доброкачественные или злокачественные образования;
- аномалии анатомического строения пазух;
- диабет, лейкоз;
- повышенное глазное, внутричерепное давление – хроническое протекание, обострения при повышении давления;
- травмы, периодические кровотечения;
- вдыхание загрязнённого воздуха;
- заболевания дыхательных путей, сопровождающиеся отделением мокрот и высокой температурой, сухим кашлем – поражение слизистой ЛОР-органов, стремительное развитие патологий хрящевых тканей, евстахиевых труб – болезнь приобретает комплексный характер;
- частое применение народных средств на меду, йоде, перекиси водорода, антисептических растворах – острая форма переходит в хроническую в несколько раз быстрее;
- длительное применение назальных капель – привыкание, обостряются симптомы;
- инфекционные заболевания ротовой полости, доброкачественные и злокачественные образования;
- механические повреждения и инфицирование.
90% причин возникновения заболевания – вирусы, около 10% имеют бактериальную природу, незначительная доля – грибковые возбудители. При грибковой этиологии – болезнь быстро переходит в гнойную форму.
Симптомы синусита у ребёнка
У детей болезнь быстрее переходит в гнойную форму, чем у взрослых. Симптомы менее выражены из-за малого размера пазух. Поскольку ребёнок в большинстве случаев не может рассказать о симптомах самостоятельно, ЛОР рекомендует родителям определять состояние малыша по признакам.

Симптомы:
- заложенность носа более 10 дней;
- боль в области очага воспаления, усиливающаяся при наклоне головы;
- головные боли;
- температура тела: хроническая – до 37,5, острая – до 38, гнойная – 39 и выше;
- сухой кашель.
Любой недуг без медицинской помощи будет проходить с негативными последствиями для организма.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Важный совет: если у ребёнка держится температура 37,1-37,5, есть насморк, головные боли – желательно обратиться к врачу. Обычный насморк может стать причиной потери, слуха, дефектов речи. Запущенные заболевания лечить очень сложно. Насморк может вызвать дисфункцию щитовидной железы: кокковые бактерии потребители йода, снижение выработки гонадотропина, сгущение лимфы снижает метаболизм щитовидной железы.
Как проявляется острый синусит?
Основные признаки, на которые рекомендуется обратить внимание:
- покраснение глаз, в ноздрях, припухлости области переносицы, гнусавость голоса;
- постоянные выделения слизи или гноя;
- если есть сопутствующее ЛОР-заболевание или грибковая природа, возможно отсутствие отделений;
- если причина вирус герпеса, возможны образования в ротовой полости, ноздрях, на внешней стороне крыльев носа;
- потеря аппетита, вялость;
- припухлость переносицы;
- дыхание только через рот из-за боли в носу, отдающей в лоб.
Не следует лечить самостоятельно даже лёгкий насморк у ребёнка. Капли с растительными маслами забивают реснитчатый эпителий, вызывают аллергию. В особенности, это касается соустий, соединяющих пазухи. Данное состояние может быть признаком гайморита.

Возможные осложнения
Врачи рекомендуют обращаться за медицинской помощью при наличии хотя бы 2 из вышеперечисленных признаков и симптомов, если заложенность носа длится более 10 дней. В противном случае возможны следующие осложнения:
- полная или частичная потеря обоняния, зрения, слуха;
- менингоэнцефалит;
- флегмона орбиты глаза;
- воспалительный процесс в костных тканях;
- тромбоз вен;
- менингит;
- конъюнктивит;
- абсцесс мозга;
- внутренняя гидроцефалия;
- лимфаденит.
Запущенную форму синусита вылечивать сложнее.
Абсцесс мозга, менингоэнцефалит могут привести к летальному исходу. Гнойные застои часто приводят к аутоиммунным заболеваниям – массовое пожирание отмерших фагоцитов живыми. Признаки – анкилозирование суставов, изменение пигментации кожи, кровотечения. Возможен летальный исход. Степень поражения организма определяют ревматолог, иммунолог.
Лечение
Лечение синусита у детей так же, как и гайморита, не назначается без предварительной диагностики. ЛОР определяет стадию, вид воспаления, патогенез возбудителя. Схема лечения зависит от особенностей болезни, наличия сопутствующих заболеваний, возраста малыша, локализации инфекции.

При синусите назначают:
- сосудосуживающие капли;
- антисептики;
- антибиотики;
- противовоспалительные препараты;
- муколитики;
- физиопроцедуры;
- антигистамины.
Сосудосуживающие капли стимулируют вывод слизи. Из-за эффекта привыкания врачи не рекомендуют использовать препарат дольше 5 дней.
Антисептические растворы наиболее эффективны при гайморите из-за простоты доступа к очагу воспаления. Данные ЛС входят в состав жидкости для промывания.
При лёгком протекании заболевания отоларингологи не рекомендуют сразу прибегать к использованию антибиотиков. На начальной стадии достаточно сочетать сосудосуживающие капли и физиопроцедуры.
Муколитики применяются для разжижения слизи. Применяют после снятия воспаления, ликвидации очага инфекции.
При обострениях назначают антибиотики согласно стандартной схеме:
- первый ряд – пенициллины с клавулановой кислотой;
- второй ряд – цефалоспорины – если есть противопоказания к препаратам первого ряда;
- третий ряд – макролиды, тетрациклины.
К антибиотикам данных классов наиболее чувствительны типичные возбудители заболеваний синусов: Haemophilus influenzae, Streptococcus pneumonia, Moraxella catarrhalis. Антибиотики назначают при бурном протекании болезни.
Если есть сильные нагноения – приоритет отдают цефалоспоринам.
При длительном хроническом протекании ЛОР определяет препарат, основываясь на результатах бактериального посева. Если одновременно протекает основное заболевание, вызванное возбудителем бактериальной природы, назначение по рекомендации врача, в сферу компетенции которого входит патология.
Максимальная длительность терапии антибиотиками не превышает 7 дней.

Нестероидные противовоспалительные детям назначают только в форме суспензии, рассчитывая дозировку исходя из массы тела и одновременного приёма других ЛС. Малышам не рекомендуется назначать противовоспалительные, обезболивающие и жаропонижающие медпрепараты по отдельности – высокая нагрузка на печень и почки.
Гормональные медпрепараты включают в схему лечения только при реактивных воспалительных процессах или аллергических реакциях. Противопоказаны до 18 лет, но могут включаться в терапию детям, если невозможно стабилизировать процессы другими классами ЛС.
Перед первым приёмом большинства медпрепаратов проводится аллергопроба инъекция ¼ от разовой дозы ЛС.
Физиопроцедуры вылечивают заболевания синусов лёгкой и хронической форм. Они должны проходить под наблюдением физиотерапевта. Самые эффективные:
- магнитотерапия – восстановление слизистой, снятие отёчности;
- электрофорез – ввод препаратов через ткани посредством электрического тока;
- теплотерапия – прогревание пазух, расширяет соустья.
- УФЧ – снятие болевых ощущений.
Ингаляции вылечивают заболевания лёгкого протекания за 5-7 дней.
Нельзя лечить физиопроцедурами заболевания острой формы или при обострении хронической. Физиотерапевтические процедуры проводятся после эвакуации слизистой при помощи капель или муколитиков.
Источник
Инфекции в раннем детском возрасте диагностируются намного чаще, чем у взрослых. Простуда или вирус при неэффективном лечении перетекают в гайморит. Поражается слизистая оболочка гайморовых пазух. Заболевание делится на несколько подвидов, каждый имеет свою клиническую картину.
Чтобы гайморит не оставил серьезных осложнений, перед лечением необходимо пройти с ребенком полную диагностику. Заболевание носит скрытый симптоматический характер, что затрудняет постановку диагноза и назначение терапии. Насколько необходимо лечение, и какое считается наиболее эффективным, должен знать каждый родитель.
Что такое гайморит?
Гайморит у детей характеризуется воспалением верхнечелюстной (гайморовой) пазухи. Это один из видов синусита, который при несвоевременном лечении может перейти в хроническую форму. Гайморовая пазуха расположена над верхней челюстью по бокам относительно носа внутри черепа. Физиологические особенности подразумевают наличие общей стенки пазухи с глазницами, ртом и носом.
Гайморит является причиной заболеваний верхних дыхательных путей. Им редко болеют дети от 1 года до 3-х лет, вовсе не болеют малыши первого года жизни. В этом возрасте гайморовые пазухи еще недостаточно сформированы. Самым пиковым считается возраст 6-7 лет. Воспалительный процесс развивается по следующей схеме: вирус попадает в организм, воздействует на слизистую оболочку носа и вызывает ее отек. За счет отечности из гайморовых пазух не может нормально отходить жидкость. При ее внутреннем накоплении и начинается патологический процесс, который нередко может привести к гнойному гаймориту.
Причины возникновения заболевания
Гайморит у детей возникает под воздействием ряда факторов, главные из них — попадание вируса и развитие патологии на фоне острых респираторных заболеваний. Среди основных причин развития недуга выделяют:
- Аллергический насморк. При нем возникает отек слизистой, и аллергический ринит превращается в гайморит.
- ОРЗ, ОРВИ, грипп. На фоне подорванного заболеванием иммунитета начинает развиваться инфекция, которая и дает толчок развитию гайморита.
- Нарушения в работе кровеносных сосудов. У ребенка при сниженном тонусе сосудов в дыхательных путях нарушается процесс нормального кровообращения. Это еще одна причина возникновения инфекционного очага.
- Патологии гайморовых пазух, возникшие на генетическом уровне.
- Кариес, стоматит и любые воспаления в полости рта у детей.
- Механические повреждения перегородки носа (травмы, ушибы, переломы).
- Аденоиды.
Главной причиной появления гайморита считается ослабленный иммунитет, поскольку на фоне снижения защитных сил организма вирусам проще атаковать. К вирусам, вызывающим воспаление, относятся риновирусы, аденовирусы, вирусы гриппа. При заболевании присутствует и бактериальная флора — стрептококки, стафилококки, пневмококки вызывают патологический процесс в верхнечелюстной полости.
Как распознать заболевание?
Признаки гайморита у детей нередко путают с симптоматикой острого вирусного заболевания. При этом есть ряд показателей, указывающих, что речь идет именно о воспалении гайморовых пазух. Чтобы своевременно и быстро диагностировать патологию у детей, необходимо знать ряд специфических черт. Как же понять, что у ребенка не классическая простуда?
Первые признаки гайморита
Начальная симптоматика гайморита настолько неочевидна, что в домашних условиях обычная мама вряд ли сразу поймет, в чем дело. Распознать болезнь можно по следующим проявлениям, которые проявляются самыми первыми (даже в этот период заболевание считается активно прогрессирующим):
- ребенок наклоняет голову и ощущает боль, то же самое происходит при надавливании на носогубную складку;
- боль в области внутреннего уголка глаза при легком нажатии на середину щеки;
- кашель;
- заложенность носа — как односторонняя, так и двухсторонняя;
- нижние веки, щеки заметно припухают;
- воспаление глаза, резкая зубная боль, обильное слезотечение;
- гнойная слизь в носовых пазухах, которая не выходит наружу.
Перечисленные признаки гайморита характерны для детей любого возраста. Так патология начинается, но для каждой возрастной группы характерны свои особенные симптомы. Вялость, апатия, снижение аппетита, капризы — признаки, которые должны насторожить родителей малыша.
Симптомы
Клиническая картина гайморита развивается согласно возрастным особенностям. К общим симптомам относится интоксикация организма, на фоне которой поднимается температура тела, общая слабость, нарушение аппетита, ярко выраженные головные боли. За счет обширной отечности полностью нарушено носовое дыхание. Боль в голове усиливается при наклонах и отдает в височную кость. К общей симптоматике добавляется дополнительная, свойственная определенной возрастной группе:
| Возраст | 3-4 года | 5-7 лет |
| Характерная симптоматика |
|
|
Классификация заболевания
Гайморит делится на несколько видов в зависимости от особенностей течения воспалительного процесса. Каждый из них имеет свою симптоматику и отличается тяжестью течения и скоростью выздоровления. Важную роль играет тип возбудителя: вирусный, бактериальный, грибковый, аллергический и пр.
По стадии протекания
По стадии протекания выделяют острую и хроническую форму недуга. Острый гайморит протекает с яркими симптомами и резкой болью. Он возникает как следствие простудного заболевания. Ребенок жалуется на приступы головной боли, озноб и повышенную температуру тела, усиливается кашель. Любой наклон сопровождается сильной болью — усиливается давление на лицевую стенку воспаленной пазухи. У детей младше 2 лет такая форма не диагностируется.
При хроническом гайморите симптомы вялотекущие. В течение долгого времени ребенок может жаловаться на плохое самочувствие и усталость, при этом симптомы чаще обостряются к вечеру. Такая форма довольна опасна осложнениями, среди которых серозный менингит, отек оболочки головного мозга, венозный тромбоз.
По локализации воспалительного процесса
По локализации воспалительного процесса заболевание бывает односторонним, когда поражается только одна пазуха, или двусторонним.
При двустороннем воспалении инфекция активизируется в двух гайморовых пазухах. Лечением занимается отоларинголог. Двухсторонний гайморит протекает гораздо сложнее.
В основном заболевание свойственно детям-дошкольникам и младшим школьникам. Терапия проводится только в стационаре во избежание осложнений. Односторонний гайморит может перейти в двухсторонний, поскольку инфекция из одной пазухи может проникнуть в другую.
По типу воспаления
По типу воспаления гайморит делится на катаральный и гнойный. Катаральный является острой стадией, когда воспаление поражает надкостницу, костную ткань. При такой форме не бывает гноя в пазухах. Катаральное воспаление протекает гораздо легче, боли не такие интенсивные. Главным симптомом считается сильная отечность.
Гнойная стадия считается одним из тяжелых подвидов заболевания. Слизистая воспаляется настолько, что в пазухах скапливается гной, который очень заразен, поскольку распространяется через выделения. Гнойным гайморит становится тогда, когда к процессу инфицирования присоединяется бактериальная составляющая.
Выделяют аллергическую , гиперпластическую, полипозную и атрофическую формы заболевания.
Нередко можно встретить смешанный тип, при котором присутствует одновременно несколько типов гайморита. Лечение гайморита у детей зависит от типа патологии.
Обследование ребенка при подозрении на гайморит
Точный диагноз при подозрении на гайморит ставится только после проведения исследований. При этом важен осмотр врача и сбор им анамнеза заболевания. О том, как проявляется недуг у ребенка, врачу рассказывают родители. Чем больше будет установлено мельчайших деталей, тем объективнее будет диагноз.
Методы диагностики гайморита:
- Визуальный осмотр носовых ходов.
- Взятие аллергических проб для исключения аллергической природы насморка.
- Общий анализ крови. В расшифровке по результатам исследования будет наблюдаться увеличение количества лейкоцитов, формула сдвинется влево.
- Рентгеновский снимок носовых пазух, позволяющий по определенным затемнениям на снимке установить заболевание.
- Диафаноскопия — подсвечивание гайморовых пазух специальным прибором.
- Компьютерная томография. Позволят максимально точно изучить состояние носовой полости, пазух.
- Назальная эндоскопия, при которой берется на анализ отделяемого носа. Процедура необходима для того, чтобы установить тип патологического возбудителя и его восприимчивость к антибиотикам.
Распознать гайморит помогает МРТ. Снимки позволяют увидеть степень поражения пазух, определить физиологические особенности ее строения. С этой же целью применяются инструментальные приемы в обследовании. Все эти способы помогают дифференцировать гайморит от заболеваний с похожими симптомами.
Лечение
Опытный отоларинголог перед назначением терапии проведет комплексное обследование для установления фактора, спровоцировавшего воспаление. При лечении гайморита в детском возрасте применяют консервативные (медикаментозные) и оперативные методы. Последние применяются только в критических ситуациях.
При борьбе с воспалением гайморовых пазух назначаются антигистаминные, противоотечные, сосудосуживающие, антисептические препараты. Нередко требуется применение антибиотиков. Помощь пациенту должна быть оказана незамедлительно даже при малейших признаках заболевания.
Антибиотики
Антибиотики хорошо справляются с воспалением. Это средства местного действия и расширенного спектра. На сегодняшний день самыми эффективными считаются:
- капли и спрей Изофра;
- Аугментин;
- Амоксициллин;
- Цефалексин (подробнее в статье: инструкция по применению суспензии «Цефалексин» для детей разного возраста);
- Макропен;
- Азитромицин.
Антибиотики применяются для устранения гнойного процесса в гайморовых пазухах. Если нет возможности точно определить тип возбудителя, назначается препарат широкого спектра действия. Очень важно пройти полный курс лечения, рекомендованный врачом. В составе комплексной терапии применяются антигистаминные средства, при кашле — отхаркивающие и муколитические.
Прокол гайморовых пазух
Это метод применяется только при доказанной неэффективности стандартной терапии. Прокол пазухи необходимо делать для восстановления нормального носового дыхания. У малышей от 3 до 5 лет (в некоторых случаях — старше) применяется наркоз. Суть процедуры состоит в нормализации носового дыхания путем освобождения пазух от гноя.
Этапы процедуры, которая проводится в стационаре:
- врач делает промывание пазух, вводит противовоспалительный препарат в комплексе с антибиотиком;
- проводит прокол специальным инструментом и устанавливает катетер, чтобы при необходимости осуществлять промывание в домашних условиях.
Народные средства
Народная медицина носит второстепенный характер — применять народные средства можно только после назначения медикаментозной терапии. Вылечить заболевание помогут различные растворы для промывания гайморовых пазух. Самым известный — раствор йода. В 1 ст. воды растворить 1-2 капли йода, в результате чего получится антисептический раствор, который можно применять детям старше 6 лет.
Эффективны паровые ингаляции с настойкой прополиса и сбором трав (ромашки, календулы, чистотела, шалфея). Они помогают выводу слизи из пазухи, облегчают приступы кашля. Греть область пазух горячим вареным яйцом не стоит, поскольку существует риск дальнейшего распространения гнойной инфекции.
Профилактика заболевания
Для предотвращения заболевания необходимо проводить профилактические мероприятия:
- ежегодно посещать стоматолога для своевременного выявления проблем в ротовой полости;
- повышать иммунитет путем закаливания, смены питания на правильное и рациональное, выполнять физические упражнения, соответствующие возрасту;
- в комнате ребенка всегда должен быть чистый воздух;
- своевременное и качественное лечение простуд, ОРВИ, тонзиллита и иных проблем с носоглоткой;
- ограничить использование сосудосуживающих капель, которые желательно заменить на солевые растворы;
- при хронической форме гайморита лучше отказаться от занятий в общественном бассейне с хлорированной водой.
Рекомендуется избавление от сопутствующих факторов, среди которых и искривление перегородки. Такой способ профилактики не подходит грудничкам и маленьким детям — операция показана с 14 лет. Также врачи рекомендуют таким пациентам отказаться от путешествий на самолете.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
