Отек надкостницы после операции
Отечность после ринопластики — обычное явление, с которым сталкиваются абсолютно все пациенты. У кого-то ткани опухают больше, у кого-то меньше. Как правило, он распространяется не только на ткани носа, но затрагивает и ближайшие к нему участки. Период реабилитации после такой операции длится около года.
Отек представляет собой накопление жидкости в тканях. В ее состав входит вода, вещества белковой природы. Отечность может распространяться на область соединительную ткань, слизистую оболочку, а также поверхностные слои кожи.
По теме

Отеки после ринопластики возникают в разный период после операции. Исходя из этого критерия, они делятся на 4 группы:
- первичные;
- вторичные
- остаточные;
- отечность в области надкостницы.
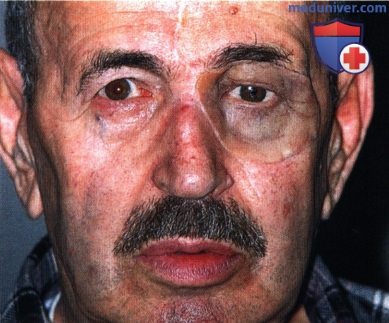
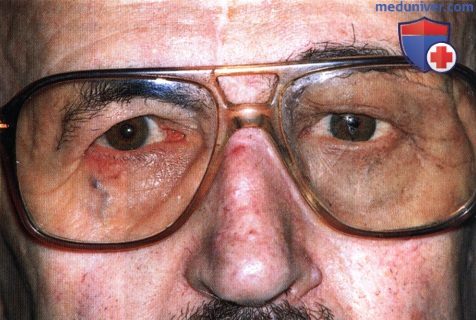
Первые признаки отека возникают еще в процессе операции. Для того чтобы минимизировать этот процесс, пациенту накладывают гипс, в ноздри вставляют турундочки. Помимо того, что отек может сильно мешать врачу в процессе операции, он может распространиться на область шеи и лица, под глаза.
Уменьшения отека стоит ожидать спустя 4 суток с момента хирургического вмешательства. В первые несколько дней пациент может наблюдать сильный отек после ринопластики, который со временем спадет.
Вторичный отек практически не заметен визуально, поскольку находится в глубоких слоях кожи, надкостницы, около хрящевой ткани. Он доставляет пациенту множество неудобств. Поскольку отекает слизистая оболочка, у человека возникает заложенность носа, в голосе слышны нотки гнусавости.
По теме
Вторичный отек имеет свои специфические проявления:
- происходит уплотнение тканей носа;
- наблюдается расширение его кончика.
Вторичный отек держится длительное время: от месяца до двух. На данном этапе пациенту кажется, что что-то пошло не так, поэтому наблюдается заложенность носа. Многие стараются прибегать к различным средствам, чтобы уменьшить отек, но они дают лишь временный эффект. Главное на этом этапе – проявить терпение.
Остаточный отек появляется на последнем этапе реабилитации. Визуально он не заметен, поскольку располагается очень глубоко. Многие пациенты отмечают, что кончик носа остается твердым на ощупь.
Полностью отечность спадает через год-полтора с момента операции. На то, чтобы восстановилось кровоснабжение, нужно много времени. Когда этот процесс будет полностью восстановлен, отек спадет.
По теме

Замечено, что отек сохраняется дольше у пациентов с более толстой кожей, а также у тех, кто сделал повторную ринопластику. После операции внутри остаются рубцы. Кровообращение в этих участках нарушено, соответственно, восстановление длится дольше.
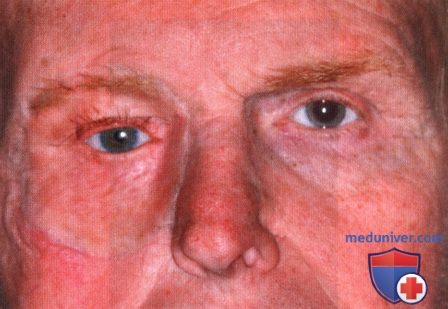
Отек надкостницы часто возникает после остеотомии. Надкостница представляет собой тонкую ткань, покрывающую кость. Она играет ключевую роль в процессе срастания костей. Отек на переносице после ринопластики возникает, если в ходе операции каким-либо образом травмируется кость.
Отечность может появиться по бокам переносицы, выглядит как плотная мозоль. Такой отек опасен тем, что есть его не лечить, может появиться нарост. Избавиться от него можно только при помощи хирургического вмешательства.
Самостоятельно уменьшить такой отек невозможно. Нужно обратиться к врачу, который введет специальное средство вместо уплотнения.
В некоторых случаях пациент сам провоцирует появление костных мозолей. Основная причина – ношение на ранних периодах реабилитации солнечных очков. Они пережимают переносицу, в результате чего кость может срастись неправильно. Год после ринопластики – стандартный срок, за который должны срастить кости, восстановиться кровообращение и спасть отек.
Избавиться от отеков или ускорить процесс их снятия практически невозможно. Максимум, что можно делать – соблюдать рекомендации врача, чтобы этот процесс прошел без осложнений.
Причины появления отека
Основная причина появления отечности состоит в том, что во время операции отслаивается и смещается кожа. Это необходимо, чтобы добраться до костной и хрящевой ткани. В результате сосуды повреждаются, нарушается кровообращение и, как результат, отек.
Существуют дополнительные факторы, влияющие на появление отечности.
Степень сложности проведения операции
Чем больше участок вмешательства, тем больше отек. Если операцию проводят только на кончике носа, задевая хрящевую ткань, побочный эффект в виде отека будет не таким видным, как при остеотомии.
Удаление горбинки – одна из самых сложных и травматичных операций, поскольку травмируется костная ткань. Последствием такой операции может быть отек не только носа, но и лица в целом. Сходит отечность дольше, чем при других видах ринопластики.
При исправлении крыльев носа травматичность для пациента самая низкая. В этом случае отек незначительный и сходит довольно быстро. Период реабилитации при этом виде операции – полгода.
При проведении повторной ринопластики отек значительный из-за неоднократного хирургического вмешательства.
Возраст пациента
Установлено, что с годами у человека процесс заживления происходит медленнее. Существует высокий риск осложнений и побочных эффектов. Поэтому у пожилых людей отек после ринопластики держится более длительное время.
Толщина кожи
Кожа оснащена большим количеством сосудов и капилляров. У людей с более плотной кожей их количество выше. Для восстановления кровоснабжения нужно больше времени.
Состояние здоровья пациента
Сосудистые заболевания значительно осложняют процесс реабилитации и снижения отеков. Чтобы восстановительный процесс прошел легче, нужно следовать рекомендациям врача.
Несоблюдение правил после операции
Если человек часто наклоняет голову, спит лицом в подушку, не поднимает изголовье кровати, не соблюдает диету, курит, это существенно осложнить течение восстановительного периода.
Сколько сходит отек
Первый этап – отек сходит в течение 7-10 дней. Первые признаки того, что отек спадает, появляются на 4 день после операции.
Вторичная стадия отека – до трех недель.
Третья стадия может длиться два с половиной – три месяца.
Четвертая стадия — от года до полутора.
Окончанием восстановительного периода считается полное исчезновение признаков отечности.
Как снять отек
В норме отек должен спать сам после того, как полностью восстановится кровообращение. Избавиться от последствий хирургического вмешательства полностью невозможно.
По теме
Существуют общие рекомендации, соблюдение которых позволит несколько уменьшить моральные и физические проблемы пациента.
Уменьшение нагрузки на область носа. Сюда можно отнести следующие ограничения:
- избегать физических нагрузок, особенно наклонов головы и туловища;
- беречь нос от травм;
- ограничить тепловые процедуры, посещения бани, сауны, солярия;
- отказаться от курения и алкоголя;
- избегать плача, поскольку может открыться кровотечение;
- не загорать;
- избегать заболеваний ОРВИ, поскольку они могут привести к дополнительному отеку слизистой;
- уменьшить разговоры;
- умывать лицо нужно водой комнатной температуры, при этом не затрагивая повязку.
Чтобы поскорее избавиться от остаточных отеков, пациент должен следовать определенным правилам питания. Существует список продуктов, которые необходимо ограничить за 14 дней до проведения операции, и две недели после.
В него включены такие продукты, как:
- миндальные орехи;
- ягоды;
- огурец;
- грейпфрут
- лимон;
- виноград;
- персики и абрикосы;
- апельсины;
- помидоры и огурцы;
- изюм;
- чеснок;
- рыбий жир;
- уксус;
- соки из клюквы, апельсинов.
За 7-10 дней до операции необходимо сесть на низкосолевую диету. Переизбыток соленой пищи задерживает в организме жидкость и провоцирует образование отечности. Следует также ограничить употребление в пищу сложных углеводов: хлеба, риса, картофеля, макарон.
Кроме того, запрещается принимать лекарства, содержащие аспирин. Они разжижают кровь, что может спровоцировать кровотечение. Также нельзя принимать препараты для похудения.
Соблюдение диеты и употребление большого количества витаминов способствуют уменьшению отека носа после ринопластики.
Медицинские препараты
Не существует кремов, мазей, либо таблеток, применение который даст ощутимый и долгосрочный эффект, но систематическое их использование может облегчить состояние на какое-то время.
Самые популярные медикаментозные средства:
- Вольтарен-гель;
- Траумель (выпускаются в форме таблеток);
- Энзим Бромелайн;
- Вобензим.
Компрессы
Суть применения компрессов состоит в прикладывании льда или охлажденных предметов к области носа. Можно использовать ватные диски, марли, кусочки ткани, смоченные холодной водой.
Нужно помнить, что компресс стоит прикладывать не к самому носу, а к участку рядом, поскольку есть риск травматизации хряща или смещения костей.
Мази и кремы
Чтобы уменьшить отечность, многие врачи советуют наносить специальные мази с противовоспалительным и ранозаживляющим эффектом. Наносить их нужно при помощи аппликаторов либо ватной палочки, только не пальцами. Важно избегать попадания препарата на швы.
Самые популярные мази с противоотечным действием:
- Бадяга;
- Троксевазин.
Применение других лекарственных средств
Ни в коем случае нельзя самостоятельно подбирать себе медикаменты для борьбы с отечностью. Их должен назначать врач исходя из текущего состояния и индивидуальных особенностей.
По теме
В послеоперационный период врач рекомендует применение антибиотиков в сочетании с противовоспалительными и обезболивающими препаратами. Антибиотики принимаются дважды в сутки в первую неделю реабилитации. Примем противовоспалительных средств осуществляется в период первых двух недель с момента операции.
Врачи часто рекомендуют применение антигистаминных препаратов: Телфаста, Цетрина, Супрастина, Аоерона или Диазолина.
Уколы
Уколы назначает врач. Стоит отметить, что притом что они очень болезненные, от них наблюдается выраженный положительный эффект. Самый популярный препарат Дипроспан. Он относится к гормональным медикаментам, используется только после назначения врача.
Физиотерапевтические процедуры
Лечение физиотерапевтическими процедурами способствует улучшению микроциркуляции крови в тканях.
Электрофарез представляет собой процедуру, при которой препарат попадает в глубокие подкожные слои при помощи колебаний ультразвука. Такая процедура помогает скорейшему восстановлению и регенерации поврежденных участков ткани.
Если пациента продолжает беспокоить отечность, ему назначается электрофарез в сочетании и лекарственные аппликации, которые накладываются на околоушную область.
По теме
При ощущении заложенности носа пациентам предлагается делать ингаляции на основе лекарственных средств, а также фитопрепаратов.
Существует также аппаратная косметология, направленная на реабилитацию и снятие отечности. Косметологические процедуры состоят в следующих мероприятиях;
- микротоковая и лазерная терапия;
- применение ультрофонофореза с использованием ферментативных средств;
- использование в реабилитации ультравысокочастотных полей.
В курс входит от 7 до 12 процедур.
В качестве меры, способствующей уменьшению отека и восстановлению кровоснабжения, врачи рекомендуют делать легкий массаж. Важно помнить, что такой метод уместен на более поздних этапах реабилитации. Подушечками пальцев нужно аккуратно массировать область отека. Причем делать это нужно через ткань или салфетку. Массаж помогает усилению притока крови, а также уменьшает отек и синяки.
На вопрос, сколько держится отек после ринопластики, точного ответа нет. Скорость заживления зависит от множества сопутствующих факторов. Для того чтобы отек сошел быстрее, стоит соблюдать все рекомендации врача. Первый месяц необходимо спать только на спине, либо поднять изголовье кровати.
Нужно ограничить поднятие тяжестей и активную физическую нагрузку. Если же ситуация с отеками не улучшается несмотря на применение специальных препаратов, необходимо обратиться к своему лечащему врачу.
Источник
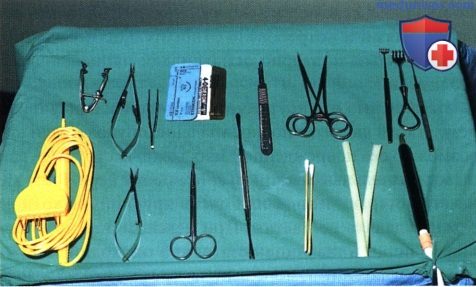
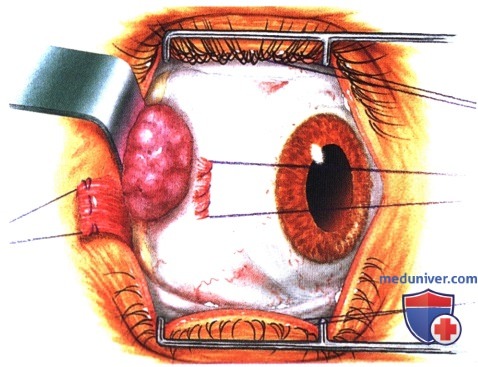
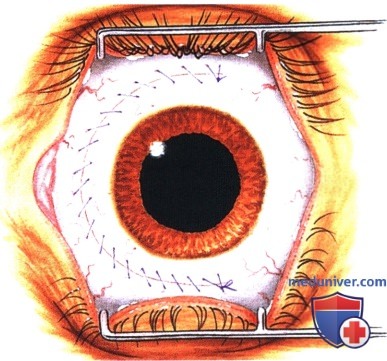
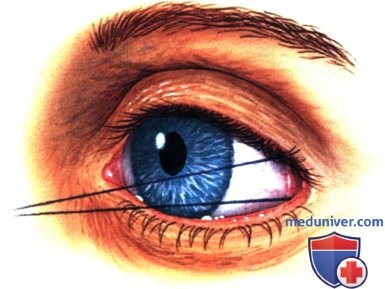
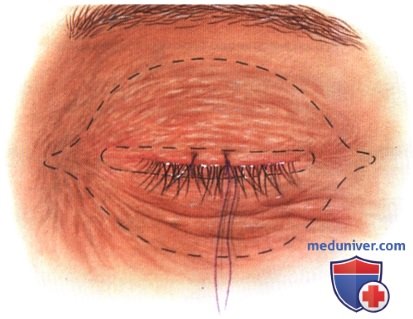
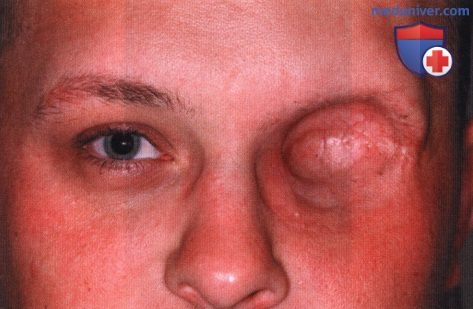
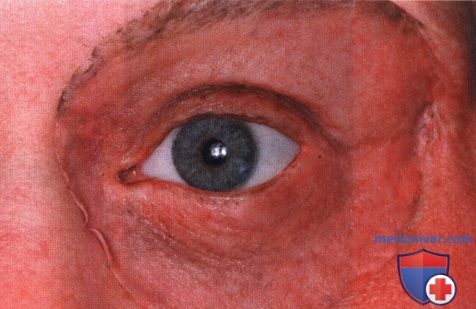
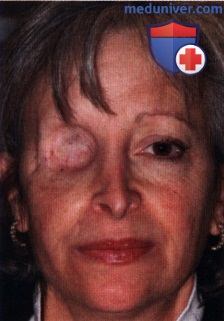
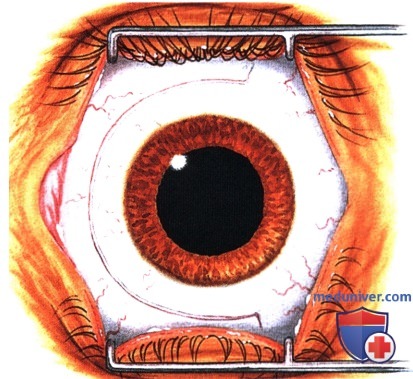
Операции при опухоли глазницы: варианты хирургического леченияХирургические доступы к опухолям глазницы детально описаны в соответствующей литературе (1-5). Энуклеация в этом издании не рассматривается. Ниже мы проиллюстрировали и вкратце описали показания и методики тонкоигольной аспирационной биопсии глазницы (ТИ-АБ, fine-needle aspiration biopsy — FNAB), конъюнктивального доступа, чрескожных доступов и экзентерации глазницы (1-5). В общем, четко отграниченные опухоли следует удалять при эксцизионной биопсии. Оптимальным методом лечения плохо отграниченных диффузных опухолей является инцизионная биопсия. Выбор метода диагностики во многом определяется результатами лучевых исследований и зависит от размера и локализации новообразования и предполагаемого диагноза. В большинстве случаев ТИАБ и удаление относительно небольших новообразований, лежащих у самого переднего края глазницы, можно выполнять под местной анестезией. При вмешательствах по поводу более крупных опухолей, локализующихся в средней или задней части глазницы, предпочтение следует отдавать общей анестезии. а) Тонкоигольная аспирационная биопсия. В отдельных случаях тонкоигольная аспирационная биопсия оказывается информативным методом диагностики (1). Чаще всего она применяется для подтверждения диагноза лимфомы глазницы или метастатического поражения у пациента с диагностированной системной лимфомой или первичной опухолью. При подозрении на лимфому или метастаз при отсутствии диагностированного злокачественного процесса, обычно выполняют инцизионную или эксцизионную биопсию с целью получения большего объема ткани для гистологического исследования. Тонкоигольную аспирационную биопсию, как правило, не выполняют при четко отграниченных опухолях глазницы, подлежащих полному иссечению. В настоящем атласе проиллюстрировано множество различных случаев, являющихся показанием к ТИАБ. Существуют различные методики выполнения ТИАБ опухолей глазницы. Применяется инструмент с пистолетной рукояткой (Asper-gun) и иглы 25- или 22G. Если новообразование глазницы доступно пальпации через кожу, игла вводится непосредственно в ткань опухоли, и при аспирации опухолевые клетки попадают в просвет иглы. ТИАБ глазницы также можно выполнять по методике, применяемой при тонкоигольной аспирационной биопсии внутриглазных опухолей. В соответствии с этой методикой такая же игла соединяется с трубчатым пластиковым переходником длиною примерно 25 мм, который в свою очередь подсоединяется к шприцу 10 мл. Игла вводится в ткань новообразования и с помощью аспирации опухолевые клетки втягиваются в просвет иглы. Существует два метода извлечения опухолевых клеток из шприца и размещения их на предметном стекле для цитологического окрашивания. В одном случае клетки выдавливаются из шприца непосредственно на предметное стекло и распределяются на нем другим стеклом, чтобы обеспечить их равномерное окрашивание. При использовании второго метода, который предпочитают наши цитологи, игла сразу же после забора материала погружается в маленькую бутылку с цитологическим фиксажем, который аспирируется в шприц. Таким образом, клетки, находящиеся в просвете иглы, оказываются погружены в консервирующий раствор. После этого шприц немедленно передается для приготовления цитологического препарата. Раствор подвергается центрифугированию с применением микропористого фильтра, что позволяет добиться большей концентрации и более равномерного распределения клеток при цитологическом исследовании. б) Конъюнктивальный доступ. В отдельных случаях конъюнктивальный доступ является оптимальным для вмешательств по поводу опухолей передней части глазницы. Обычно на него затрачивается меньше времени, он не требует выполнения разрезов кожи и удаления швов. Авторы часто используют этот доступ при предположительно доброкачественных четко отграниченных опухолях передней части глазницы, таких как кавернозная гемангиома, шваннома и дермоидные кисты мягких тканей. Выполняется разрез ретролимбальной конъюнктивы или конъюнктивы свода, тенонова фасция тупо отделяется путем разведения бранш ножниц. Две или три прямых мышцы берутся на нейлоновые швы, с их помощью поворачивают глазное яблоко. Выполняется тупая диссекция с помощью ножниц (разводя бранши), ватных аппликаторов или жесткого элеватора надкостницы, выделяется опухоль и, по возможности, предпринимается попытка ее удаления интактной (эксцизионная биопсия). При рассечении какой-либо структуры глазницы следует проявлять осторожность, чтобы не рассечь мышцу, нерв или сосудистую ткань. При конъюнктивальном доступе в нижне-височном квадранте хирург должен выделить нижнюю косую мышцу и взять ее на резиновый дренаж. При новообразованиях верхневисочной части глазницы также следует идентифицировать верхнюю косую мышцу и защитить ее от возможных повреждений. В случае локализации новообразования в передней части глазницы с носовой стороны, хороший обзор операционного поля обеспечивает транскарункулярный доступ через вертикальный разрез височной стороны слезного мясца. Опухоль удаляется обычным хирургическим путем или с помощью криозонда. После удаления опухоли конъюнктива ушивается непрерывным рассасывающимся швом 7-0, закладывается мазь с антибиотиком или кортикостероидом, глаз закрывается наклейкой на сутки. На следующий день проводится контрольный осмотр, оценивается острота зрения, реакции зрачков и подвижность глазного яблока. ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА НА ГЛАЗНИЦЕ: ИНСТРУМЕНТЫ И КОНЪЮНКТИВАЛЬНЫЙ ДОСТУП
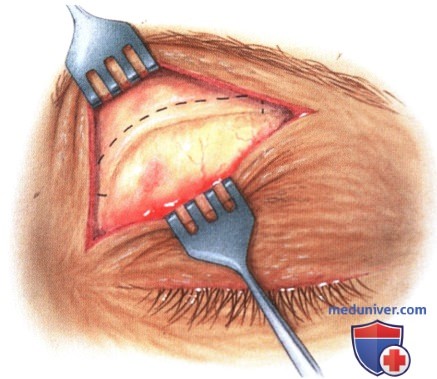
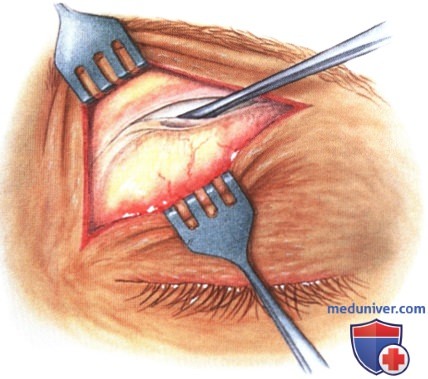
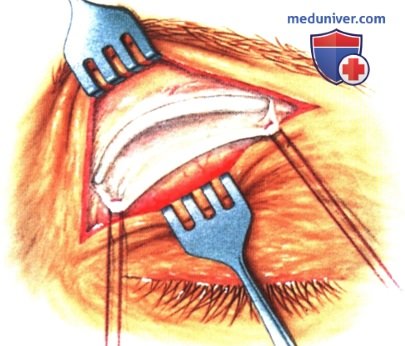
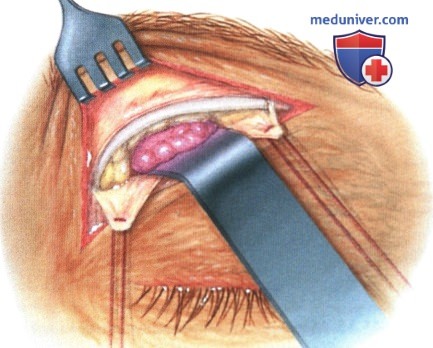
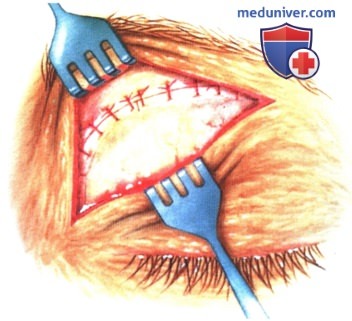
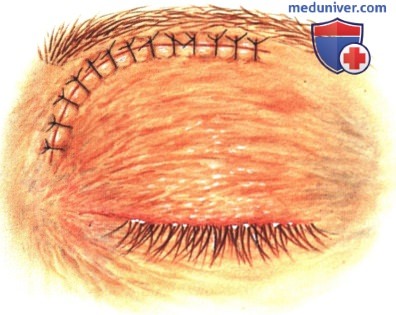
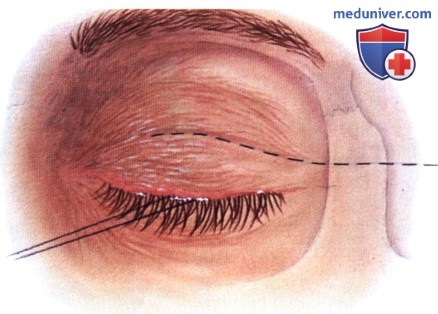
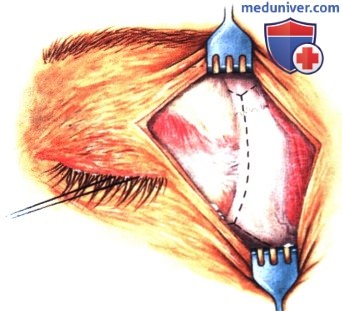
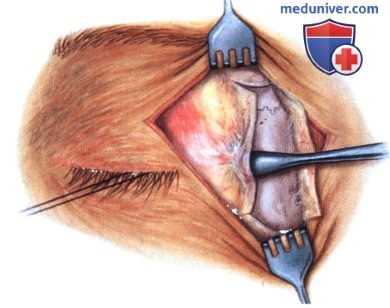
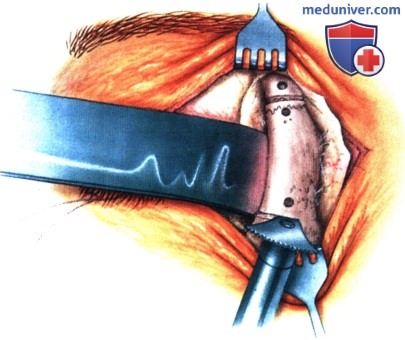
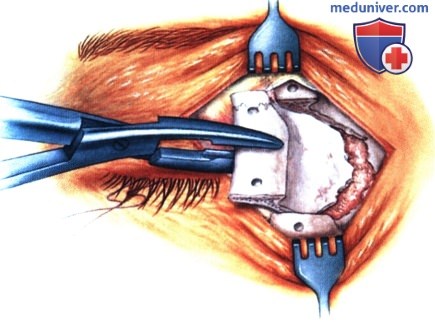
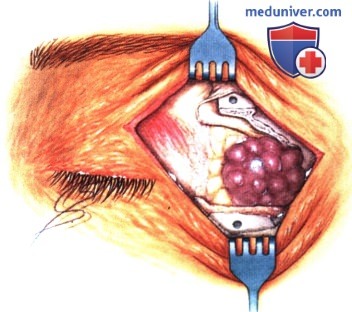
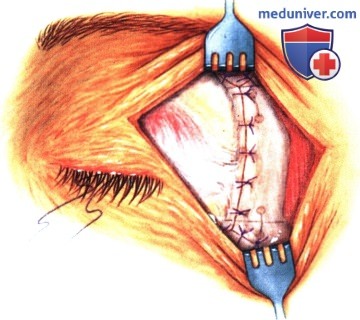
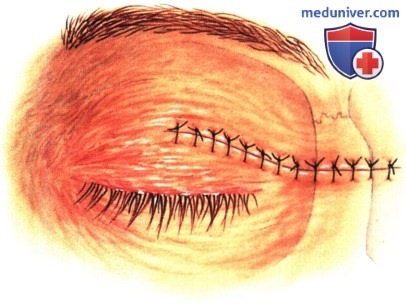
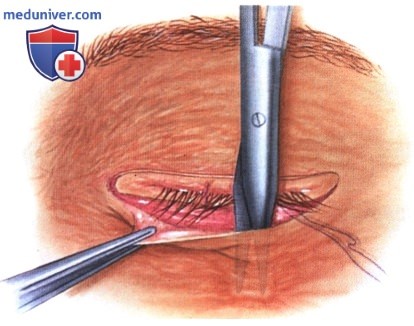
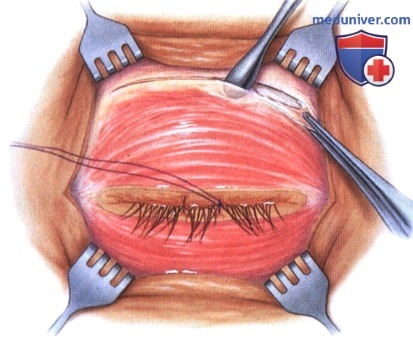
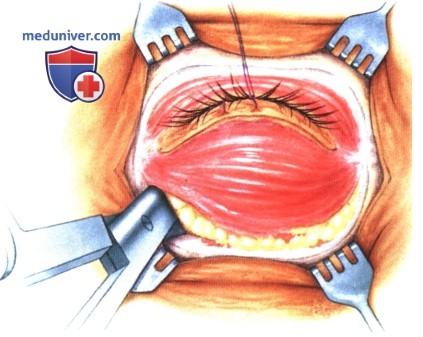
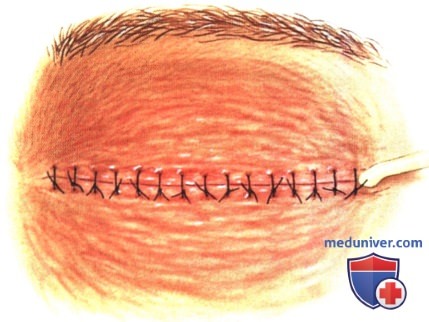
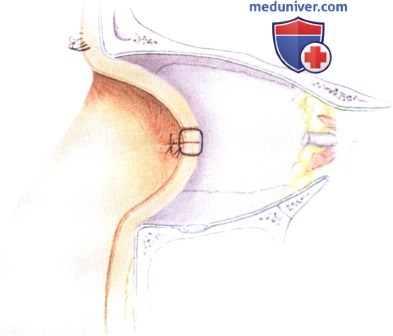
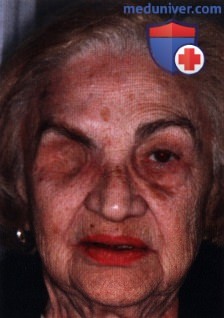
в) Чрескожный доступ. Чрескожный доступ, обеспечивающий несколько лучший обзор операционного поля, обычно применяется при более крупных глубжележащих опухолях и при поражении опухолью глазничной доли слезной железы. В зависимости от локализации и размеров новообразования по данным лучевых исследований в аксиальной и корональной проекциях выполняется верхневисочный, верхненосовой, нижневисочный, нижненосовой разрез или прямой разрез в носовом квадранте. С целью обеспечения качественного гемостаза вдоль линии разреза выполняются подкожные инъекции местного анестетика с добавлением эпинефрина. Для изоляции соответствующих прямых мышц, лежащих в том же квадранте, что и опухоль, на них накладываются трансконъюнктивальные уздечные швы шелк 4-0 таким образом, чтобы во время операции в любой момент можно было идентифицировать мышцу. После разреза кожи, также в зависимости от результатов лучевых исследований и исследования операционной раны, выполняется транссептальный или транспериостальный вход в глазницу. Расположенные в передней части глазницы новообразования удаляются через транссептальный доступ, тогда как вмешательства по поводу новообразований средней или задней части глазницы выполняются через транспериостальный доступ. Насколько возможно, мягкие ткани глазницы следует разделять методом тупой диссекции. При транссептальном доступе опухоль выделяют, осторожно раздвигая жировую клетчатку глазницы, отсепаровывая близлежащие глазодвигательные мышцы и оттягивая их на швах или резиновыми дренажами. После этого через прямой доступ удаляется опухоль. При экстрапериостальном доступе разрез кожи выполняется до надкостницы примерно в 3 мм кнаружи от края глазницы. Для отделения надкостницы от костей глазницы используется надкостничный элеватор, надкостница отделяется настолько глубоко в глазнице, насколько это необходимо. Такой доступ минимизирует кровотечение из экстрапериостальных тканей и предотвращает несвоевременное выпадение в рану жировой клетчатки глазницы. Затем в зоне опухоли надкостница рассекается ножницами и становится видна жировая клетчатка глазницы. Опухоль медленно отделяется и осторожно удаляется. После достижения гемостаза подкожные ткани и кожа ушиваются рассасывающимися швами. Мы обычно предпочитаем ушивать надкостницу рассасывающимися швами 5-0, а кожу—рассасывающимися швами 6-0. На рану кожи накладывается мазь с антибиотиком, глаз укрывается наклейкой на 1-2 дня. При риске отека и кровоизлияний в глазницу осмотр пациента выполняется амбулаторно на следующий день. Если вмешательство сопровождалось минимальными манипуляциями и потребовало относительно небольшой диссекции, мы повторно осматриваем пациента через 2-3 недели. Независимо от хирургического доступа, наилучшим результатом является полное удаление опухоли, если это возможно без повреждения таких важных структур, как глазодвигательные мышцы и зрительный нерв. В случае нечетко отграниченной или очень крупной опухоли ее можно удалять по частям. При неясном диагнозе или при наличии в глазнице остаточной опухоли возможно приготовление замороженных срезов, чтобы в ходе операции решить, следует ли удалять большие объемы опухолевой ткани. В случае злокачественной радиочувствительной опухоли, например, лимфомы или метастаза, может не требоваться полного удаления опухоли. При злокачественных радиорезистентных опухолях следует, по возможности, предпринять попытку полного иссечения опухоли. ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА НА ГЛАЗНИЦЕ: ЧРЕСКОЖНЫЙ ВЕРХНЕНОСОВОЙ ДОСТУП
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА НА ГЛАЗНИЦЕ: ЧРЕСКОЖНЫЙ ВЕРХНЕВИСОЧНЫЙ ДОСТУП
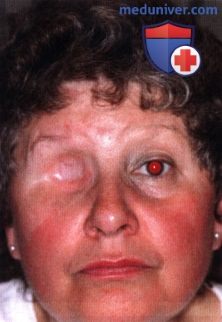
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА НА ГЛАЗНИЦЕ: ЭКЗЕНТЕРАЦИЯ
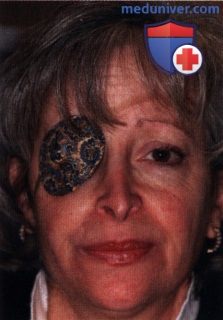
ПРОТЕЗЫ, ПРИМЕНЯЕМЫЕ ПОСЛЕ ЭКЗЕНТЕРАЦИИ ГЛАЗНИЦЫ
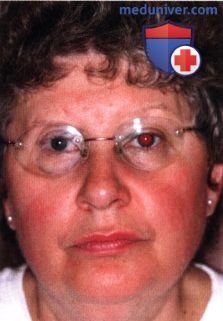
ЭКЗЕНТЕРАЦИЯ ГЛАЗНИЦЫ: КОСМЕТИЧЕСКАЯ РЕАБИЛИТАЦИЯ
|