Отек мышц в орбите

Миозит орбиты — это патологическое состояние, при котором глазодвигательные мышцы подвергаются острому или хроническому воспалению. Приводить к развитию такого заболевания могут самые разнообразные факторы. Достаточно часто выявить пусковой момент для возникновения данной патологии не удается. Опасность этого патологического процесса заключается в том, что при длительном течении он может приводить к необратимым рубцово-атрофическим изменениям, а также к стойкому повышению внутриглазного давления.
Впервые миозит орбиты был описан еще в тысяча девятьсот третьем году. В настоящее время установлено, что примерно в тридцати трех процентах случаев выявить причину развития такого заболевания не удается. В шестидесяти семи процентах случаев воспаление глазодвигательных мышц имеет вторичную природу. Это говорит о том, что ему предшествует какое-либо основное заболевание, травмирующее воздействие и так далее. С невыясненной природой миозита орбиты чаще всего сталкиваются представители мужского пола старше сорока лет. Что касается вторичной формы данной болезни, она может диагностироваться абсолютно в любом возрасте. Никакой зависимости от пола также не прослеживается.
Причины и классификация миозита орбиты

Как мы уже сказали, воспаление глазодвигательных мышц чаще всего имеет вторичную природу. В том случае, если установить причину ее развитие не удается, говорят об идиопатической форме. Существует предположение, что в основе возникновения идиопатического патологического процесса лежат различные аутоиммунные реакции. Однако этот момент все еще остается под вопросом.
Вторичная форма такой болезни чаще всего является результатом локального травмирующего воздействия на волокна глазодвигательных мышц. Иногда приводить к развитию данного патологического процесса могут перенесенные инфекционные заболевания, ожоги и переохлаждения, а также проведенные хирургические вмешательства. Воспаление глазодвигательных мышц в некоторых случаях формируется вследствие алкогольной интоксикации или при отравлении какими-либо химическими веществами. Использование некачественной косметики и низкий уровень гигиены также могут становиться пусковым толчком к возникновению этой патологии.
Интересным моментом является то, что для каждого из вышеописанных факторов характерен свой механизм развития воспалительной реакции. В качестве примера можно сказать о том, что при инфекционной природе миозита решающую роль играют токсины, выделяемые возбудителями, а при переохлаждении запускается целый ряд нейрогенных реакций.
В зависимости от длительности воспаления принято выделять его острую и хроническую формы. При острой форме отмечается внезапное и стремительное нарастание клинической картины, которая присутствует не более шести недель. Острая форма завершается полным выздоровлением или приобретает хроническое течение. Хроническая форма длится более двух месяцев. Она сопровождается периодически сменяющими друг друга обострениями и ремиссиями. Наиболее часто хроническое течение заболевания отмечается при его идиопатической природе.
Симптомы при миозите орбиты
Интенсивность симптомов, возникающих при миозите орбиты, во многом зависит от провоцирующего фактора, а также от силы его воздействия. Идиопатическая форма, прежде всего, проявляется внезапно возникшей болью в глазу. Болевой синдром имеет острый характер и значительно нарушает привычный образ жизни пациента. Как правило, боль усиливается при движениях глазным яблоком. При осмотре можно обнаружить, что веки отекли и появился птоз. В том случае, если патологический процесс имеет односторонний характер, могут возникать жалобы на двоение в глазах. Достаточно быстро глазное яблоко смещается вперед. По мере того, как глазодвигательные мышцы утолщаются, боль становится все более сильной и распирающей.
В обязательном порядке присутствуют такие симптомы, как покраснение конъюнктивы глазного яблока и ограничение его двигательной активности. В наиболее тяжелых случаях пациент вообще не может двигать глазом. Иногда клиническая картина дополняется повышенной чувствительностью к яркому свету и обильным слезотечением. Интересно то, что все вышеописанные проявления становятся гораздо более выраженными после переохлаждения или эмоционального перенапряжения. В случае тяжелого течения этой патологии может присутствовать субфебрильная лихорадка.
Чаще всего при вторичной форме миозита орбиты симптомы имеют более умеренный характер. При этом можно проследить четкую взаимосвязь между воздействием провоцирующего фактора и развитием воспалительного процесса в глазодвигательных мышцах. Как правило, в случае инфекционной или токсической природы заболевания бывает достаточно только лишь устранить этот фактор, после чего клиническая картина стихает самостоятельно.
Источник
Первичный идиопатический миозит глаза (орбиты)
Заболевание впервые описано Глизоном в 1903 г. В последние годы в связи с внедрением в практику КТ представляет все меньше трудностей для клинической диагностики. Макроскопически во время операции обнаруживают резко увеличенные одну или несколько экстраокулярных мышц. Пораженная мышца имеет тусклый вид, сероватую окраску, пальпаторно очень плотная.
Орбитальная клетчатка плотной консистенции, лишена естественного блеска, имеет сероватый оттенок. Микроскопически в экстраокулярных мышцах обнаруживают все клеточные элементы хронического негранулематозного воспаления с большим количеством лимфоцитов, макрофагов, плазматических и тучных клеток. Наблюдаются множественные поражения артериол и венул. Заболевание чаще развивается у мужчин на четвертом десятилетии жизни среди полного благополучия.
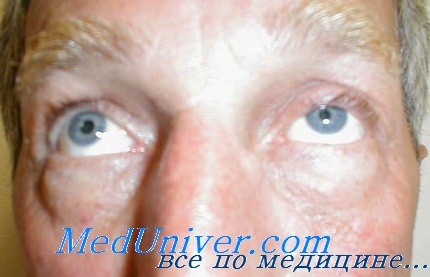
Клиническая картина напоминает таковую при быстро прогрессирующей злокачественной опухоли орбиты. Внезапно появляются отек век, боль при движении глаз. Возникает диплопия, почти у 50% больных этот симптом предшествует экзофтальму. Последний нарастает очень быстро, в течение нескольких недель, достигая 16-30 мм, что сопровождается чувством распирающей боли в орбите, которая иррадиирует в одноименную половину головы. Ограничение движения глаза сменяется полной его неподвижностью. Репозиция глаза в этот период становится резко затрудненной.
КТ-исследование позволяет визуализировать тени резко увеличенных, отечных одной или более экстраокулярных мышц. При этом, в отличие от измененных мышц при эндокринной офтальмопатии, мышцы у больных с первичным идиопатическим миозитом увеличены на всем протяжении, включая также область их сухожилий. При локализации патологического процесса в передней половине экстраокулярных мышц в процесс вовлекаются и ткани глаза. Мы наблюдали у 2 больных распространение процесса на хориоидею, что позволило на первом этапе обследования заподозрить меланому хориоидеи, прорастающую в орбиту.
На возможность увеита указывали A. Wagner и соавт., развитие склеротенонита описали V. Verma и Z. Singh. Изученные R. Katz и J. Gass остеомы сосудистой оболочки при рецидивирующем псевдотуморе подтверждают отмеченную нами связь воспалительного процесса в хориоидее и первичного идиопатического миозита.
Увеличение в объеме экстраокулярных мышц, изменение их плотности приводят к уменьшению объема мышечной воронки, сдавлению заднего полюса глаза, что, в свою очередь, вызывает симптом поперечной исчерченности сетчатки, обусловленной складчатостью стекловидной пластинки (мембрана Бруха). I. Linberg описал спонтанные геморрагии на глазном дне. Если процесс первоначально локализуется у вершины орбиты, в клинической картине преобладает затуманивание, а затем и постепенное ухудшение зрения, формирование нейроретипопатии на глазном дне.
У 62,7% из 102 больных с первичным идиопатическим миозитом имелись изменения в области диска зрительного нерва. В отличие от классического застойного диска у этих больных быстро нарушались зрительные функции.
Атрофия зрительного нерва развивается при идиопатическом миозите весьма редко, что можно объяснить драматичностью клинической картины. Как правило, у больных этой группы отмечается постоянное повышение офтальмотонуса (до 32-40 мм рт. ст.), которое не удастся купировать офтальмогипотензивными средствами. Такие формы миозита в острой фазе хорошо поддаются глюкокортикоидпой терапии.
Следует помнить, что при длительном течении болезни (более 6-8 мес), частых рецидивах процесс переходит в финальную стадию: орбитальные ткани постепенно замещаются фиброзной тканью, макроскопически во время операции практически невозможно дифференцировать мышечную ткань и орбитальную клетчатку. В стадии клеточной инфильтрации, когда начинает активироваться клиническая картина, эффективна глюкокортикоидная терапия.
– Также рекомендуем “Орбитальный васкулит глаза. Дакриоаденит”
Оглавление темы “Заболевания глаз и орбиты”:
- Гистиоцитоз и монофокальная эозинофильная гранулема глаза-орбиты
- Мультифокальная эозинофильная гранулема – болезнь Хенда-Шюллера-Крисчена. Диффузный гистиоцитоз орбиты – болезнь Леттерера-Сиве
- Псевдотумор глаза (орбиты)
- Первичный идиопатический миозит глаза (орбиты)
- Орбитальный васкулит глаза. Дакриоаденит
- Склероз орбиты. Саркоидоз глаза
- Гранулематоз Вегенера глаза (орбиты)
- Амилоидоз глаза (орбиты)
- Эндокринная офтальмопатия. Причины
- Экзофтальм при эндокринной офтальмопатии. Механизмы развития эндокринного экзофтальма
Источник
Орбитальные отеки
Эта статья для Медицинские специалисты
Профессиональные справочные статьи предназначены для использования медицинскими работниками. Они написаны британскими врачами и основаны на научных данных, британских и европейских руководствах. Вы можете найти один из наших статьи о здоровье полезнее.
Орбитальные отеки
- оценка
- причины
- Направления
Когда вам представлен пациент с орбитальным отеком, вам нужно ответить на три вопроса:
- Что бы это могло быть? Это отек чего-то на орбите (например, заболевание щитовидной железы)? Это костная проблема (например, врожденная или травма)? Может ли это быть более наружной проблемой с мягкими тканями (например, орбитальный целлюлит) или вообще не иметь проблемы с орбитой, кроме одной, прилегающей к ней, которая, по-видимому, связана с ней (например, дакриоцистит)?
- Я счастлив управлять этим или это требует направления?
- Есть ли срочность?
Ваша оценка должна ответить на эти вопросы, и, хотя глобальных критериев рефералов нет, безусловно, есть некоторые указатели, которые должны снизить ваш реферальный порог. Эта статья будет посвящена оценке этих пациентов. Дается обзор некоторых из возможных причин (перейдите по ссылкам для более подробной информации), и будет сделано примечание о направлении.
оценка
история
Выявить следующее:
- пAlpable или видимая масса – спросите пациента, что это, что он или она заметили. Это может быть тонким и потребовать от них, чтобы показать / вести вас к нему.
- прегресс: обратите внимание, как и когда все это началось. Спросите, как симптомы развивались с течением времени. Состояния могут быть острыми (например, инфекция) или хроническими (например, слезная аденома). Не забудьте спросить о прошлой травме, какой бы банальной она ни была в то время. О хирургической травме также важно знать (осложнения от анестезии могут (редко) вызывать орбитальные отеки).
- пroptosis: это относится к выпячиванию земного шара (см. отдельную статью об экзофтальме). Это общая черта при орбитальном отеке:
- С этим связано то, как работает зрение: установить, может ли роговица быть скомпрометирована воздействием проптоза.
- Установить, есть ли двойное зрение (диплопия). Это говорит о том, что глазное яблоко не только выпячивается, но и отклоняется, либо в результате механического давления отека или вовлечения экстраокулярных мышц.
- Спросите конкретно о любых изменениях в восприятии цвета. Упоминание о вещах, выглядящих «размытыми» (особенно красные объекты), может быть первым предупреждением о том, что зрительный нерв подвержен стрессу и может быть скомпрометирован. Это не очень хороший симптом – см. «Направление» ниже.
Очень редко энофтальм может быть неверно истолкован как орбитальный отек, если он тонкий.
- пain: этот важный симптом может возникать из-за воспаления, инфекции, острых изменений давления (таких как кровотечение) и костной или нервной инвазии. Это может также быть упомянуто от соседних структур, таких как пазухи в синусите.
- пнарушения в эриорбитальной области, такие как сенсорные изменения или онемение, покраснение, нежность, полив (эпифора) и нарушения век (например, птоз).
- пКак история болезни, особенно синусит, проблемы с щитовидной железой (гипертиреоз а также гипотиреоз) и злокачественные новообразования.
экспертиза
Существует несколько простых тестов, которые могут быть очень полезны при оценке этих пациентов в условиях первичной медицинской помощи. Подробности о том, как выполнить эти тесты, вы найдете в отдельной статье об исследовании глаза.
- Общий осмотр больного. Посмотрите на область травмы или лицевые шрамы, асимметрию, массы, покраснение, признаки дистиреоидного статуса и т. Д. Для грубой оценки любого проптоза посмотрите на пациента сверху (сядьте на стул и сядьте, глядя вниз) ): обратите внимание, видно ли это. Обратите внимание, выглядит ли шар отклоненным.
- Оценить функцию зрительного нерва и то и другое глаза – это будет важно при руководстве рефералом. Проверьте:
- Острота зрения.
- Яркость чувствительности.
- Относительный афферентный дефект зрачка (RAPD).
- Конфронтационное поле зрения – выполнить оценку.
- Пальпируйте орбитальный ободок, мягкие ткани, массы (обратите внимание на расположение, форму и размер).
- Проверьте на пульсацию земного шара или острые ощущения (со звонком стетоскопа по закрытому глазу).
- Проверьте движения глаз.
- Исследуйте земной шар спереди назад, столько, сколько позволяют ваши инструменты.
- Степень дальнейшего периорбитального или системного обследования может основываться на ваших первоначальных результатах, но примите во внимание:
- Кожа вокруг орбиты.
- Положение крышки.
Регионарные лимфатические узлы. - Оценка черепного нерва.
- Любая полнота периорбитальных областей, носа и т. Д.
исследования
В определенной степени количество исследований, проводимых в условиях общей практики, ограничено тем, что, если состояние требует визуализации, пациента, вероятно, необходимо будет направить, поскольку существует ограничение в отношении того, что может быть полезно сделать с результатами визуализации. , Ниже описаны виды исследований, которые могут привести к полезным диагнозам, но нет подробностей о конкретных результатах в конкретных условиях.
Анализы крови
Общие тесты полезны, если вы рассматриваете инфекцию (FBC, маркеры воспаления), злокачественные новообразования (добавьте тесты печени и почек) или проблемы со щитовидной железой (TFT). Аутоиммунные экраны полезны при различных воспалительных заболеваниях. Руководствуйтесь тем, что вы подозреваете. Этих тестов может быть достаточно, чтобы успокоить вас или, наоборот, ускорить направление и действовать в качестве очень полезных показателей «отправной точки» по мере прогрессирования заболевания.
обработки изображений
Простые рентгеновские снимки могут быть полезны при подозрении на переломы (хотя перелом перелома легко пропустить); однако, помимо этого, КТ остается методом визуализации первой линии при заболеваниях орбиты. Контраст особенно полезен, когда подозревается злокачественность (но не может использоваться у пациентов с аллергией на йод, дегидратацией, сердечной недостаточностью, гипертиреозом и почечной недостаточностью).
МРТ-сканирование обычно используется при заболеваниях на орбитокраниальном соединении (например, при опухолях оптической оболочки). Ультразвук может быть полезен для оценки сосудистых поражений (с использованием исследований доплеровского кровотока), а также для диагностики определенных опухолей.
Дальнейшее расследование
В Глазном отделе пациенты могут оцениваться более подробно с точки зрения их функции зрительного нерва (например, формальные тесты поля зрения), любого проптоза (с использованием безболезненного инструмента, называемого экзофтальмометром), подвижности глаза (с помощью ортопедов) и более подробный глазной осмотр, который можно сделать с помощью щелевой лампы.
причины
При рассмотрении причин работайте через хирургическое сито как обычно. Ниже перечислены некоторые из наиболее распространенных или серьезных причин.
врожденный
- Дермоидные и эпидермоидные кисты, Это доброкачественные скопления нормальной ткани в ненормальном месте. Эпидермоидные кисты содержат кератин, тогда как дермоидные кисты могут включать другие компоненты дермы, такие как волосы или сальные железы. Эти кисты могут иметь внутриорбитальные и экстраорбитальные компоненты со стеблем ткани, соединяющим их через кость. Клинически, ищите твердый, нежный, подвижный ком, обычно замечаемый вскоре после рождения. Более глубокие поражения могут не стать очевидными до зрелого возраста. Они требуют тщательного, несрочного удаления. КТ может потребоваться до операции, чтобы оценить их степень полностью.
- дермоидная киста с большим содержанием жировой ткани, Это эквивалент дермоидной кисты, но это происходит на поверхности глаза (как правило, в верхнем внешнем квадранте). Это может представлять как раздражающий комок или с плохой косметикой. Ищите твердую, бледную, розово-желтую неподвижную массу на поверхности земного шара. Это может быть удалено хирургическим путем.
травма
- Смотрите отдельную статью о травме глаза.
- Обратите внимание, что, очевидно, незначительные травмы с небольшими рваными ранами могут привести к отечности век и инфекции, связанной с задержкой инородного тела.
инфекционный
- См. Отдельную статью об орбитальном и прецептальном целлюлите (включая подробности о менее серьезном состоянии прецептального целлюлита).
- Гидатидная киста, В некоторых частях Африки, в частности в Северной Кении, заболевание гидатидой является распространенным явлением, и оно может вызывать проптоз. Может быть выполнено очень осторожное хирургическое иссечение, но важно не разрывать кисту.
Нарушения мягких тканей и экстраокулярных мышц
- Болезнь Грейвса.1Смотрите отдельную статью о заболевании глаз щитовидной железы.
- Орбитальный миозит.2Это идиопатическое воспаление экстраокулярных мышц, характеризующееся периорбитальной болью, усугубляемой движением глаз, после которой через 2-3 дня возникает диплопия. Может быть связанный проптоз, покраснение в области мышечной вставки на глобусе и неправильное положение крышки. Классические случаи лечат преднизолоном, но если есть сомнения или плохой ответ на лечение, может потребоваться биопсия для исключения других диагнозов, таких как метастазы или лимфопролиферативное заболевание.
воспалительный
Они могут включать в себя:
- саркоидоз
- склерит
- Орбитальный васкулит
- Синдром Шегрена
- Гранулематоз Вегенера
- Dermatomyositis
- Системная красная волчанка3
сосудистый
Сосудистые нарушения орбиты могут присутствовать при рождении, развиваться в детстве или появляться впервые у взрослых. К ним относятся кавернозные и капиллярные гемангиомы, артериовенозные свищи и венозные варикозные расширения.
- Каротично-кавернозный свищ:
- Это происходит, когда артериальное кровообращение соединяется с венозным кровообращением в кавернозном синусе.
- Причины включают тупую травму головы (80% случаев), послеоперационные (например, септоринопластика), разрыв аневризмы сонной артерии с рефлюксом крови в кавернозный синус, или это может произойти спонтанно (особенно у пациентов с гипертонической болезнью).
- Наблюдается скопление глазных сосудов с отеком век и конъюнктивы. Зрение может быть размытым.4
- Ищите (обычно односторонний) проптоз, тяжелый отек конъюнктивы (хемоз) и ограниченные движения глаз, вызванные сочетанием паралича черепно-мозгового нерва и физического ограничения движений. Также обратите внимание на экзофтальм, который может быть пульсирующим, с громким шумом над глазом и иногда шумом в ушах.
- Эти пациенты должны быть приняты для срочного офтальмологического обследования, УЗИ и КТ / МРТ.
- Некоторые фистулы (особенно непрямые) могут самопроизвольно закрываться, но консервативное лечение включает защиту роговицы с помощью смазок. Любое связанное повышение внутриглазного давления будет лечиться с помощью глазных гипотензивных средств.
- Лечение выбора симптоматического карито-кавернозного свища – интервенционная радиология с использованием баллонного катетера через бедренную артерию. Прямая операция через верхнюю глазную вену может потребоваться для эмболизации.
- Редко, тяжелые рефрактерные свищи требуют хирургической или эндоваскулярной окклюзии внутренней сонной артерии.
- Орбитальный варикоз, Это нерегулярные венозные расширения, которые увеличиваются во время маневра Вальсальвы. Они могут болеть или вызывать боль и проптоз, если они кровоточат. Если они становятся слишком проблематичными, их можно оперировать, но существует риск послеоперационного кровотечения и рецидива.
- гемангиомы, Они развиваются в первые месяцы жизни и затем постепенно рассасываются (подавляющее большинство к 10 годам. Поверхностные кожные поражения являются «клубничными наевами» и составляют 90% поражений. Хотя они доброкачественные, крупные могут вторично вызывать птоз или астигматизм, оба из которых могут привести к амблиопии или проблемам с подвижностью глаз. Очень большие поражения могут быть связаны с секвестрацией эритроцитов или тромбоцитов и проблемами кровообращения. Такие большие или проблемные поражения должны тщательно контролироваться и могут нуждаться в лечении внутриклеточными кортикостероидами – удаление ( хотя есть риск кровотечения).
- Инфаркт орбитальной стенки.5Это редкая, но серьезная причина отека век, связанная с ограниченным движением глаз. Возможная причина – окклюзионные сосуды, вызванные серповидно-клеточной анемией.
Орбитальные опухоли6
См. Отдельную статью о опухолях глаз и зрительных нервов. Другие соответствующие отдельные статьи включают ретинобластому и рабдомиосаркому.
Другие опухоли, возникающие на орбите, включают в себя:
- Слезные аденомы, Местно-инвазивные опухоли слезной железы. Это происходит в среднем возрасте и немного чаще у мужчин. В течение месяцев или лет наблюдается постепенный безболезненный проптоз с пальпируемой опухолью в верхнем височном квадранте орбиты. Лечение – это удаление опухоли и слезной железы с превосходным прогнозом, если удаление будет завершено. Злокачественная трансформация возникает в 10% опухолей в течение 10 лет.
- Слезная карцинома, Редкая злокачественная опухоль слезной железы, обычно встречающаяся у людей среднего возраста или пожилых людей. Они быстро растут, вызывая более быстрый проптоз, чем аденомы, связанные с офтальмоплегией из-за периневрального распространения и боли.При ранней диагностике может быть предпринята попытка хирургического удаления (обычно с последующей лучевой терапией), но прогноз очень плохой.
- нейробластома, Это одна из самых распространенных детских злокачественных опухолей. Он возникает из примитивных нейробластов симпатической цепи, чаще всего в области живота. Орбитальные метастазы могут быть односторонними / двусторонними и обычно присутствовать с резким проптозом, связанным с превосходящей орбитальной массой. Прогноз очень плохой.
- Метастазы:
- У детей на орбите может быть место вторичных отложений от нейробластомы или острого лейкоза.
- У взрослых рак молочной железы или легких может давать вторичные отложения на орбите.7
- Лимфомы (например, лимфома Беркитта). Они могут образовывать орбитальные отложения (поэтому изучите печень, селезенку и лимфатические узлы и проверьте FBC).
- Опухоли носоглотки и слизистых оболочек, а также пиоцеле этимоидных и лобных пазух, Они иногда вторгаются на орбиту. Лобная слизистая оболочка – это кистозный отек, возникающий из лобной пазухи. Медленно прогрессирующий протоз с пальпируемой опухолью в верхнем носовом квадранте орбиты. Лечение методом хирургического дренажа. Карцинома верхней челюсти, этмоидальная карцинома и рак носоглотки могут проникать на орбиту. Смотрите отдельную статью о раке глотки.
Идиопатическая орбитальная воспалительная болезнь
Это состояние, ранее известное как «орбитальная псевдоопухоль», является не диагнозом, а скорее описанием воспалительного ответа на орбите в ответ на травму, инфекцию, некроз тканей, ишемию, токсины и так далее. Это диагноз исключения, который может включать любую из орбитальных тканей. Его причина не известна.8
- Это может повлиять на один или оба глаза относительно молодых пациентов (менее 50 лет).
- Воспаление может быть диффузным, передним, апикальным, вокруг зрительного нерва или избирательно воздействовать на слезную железу.
- Как правило, это проявляется в быстром развитии боли, одностороннем или двустороннем проптозе с или без паралича внеглазных мышц и припухлости вокруг глаза и орбиты.
- Полный анализ крови проводится для выявления признаков инфекции, воспаления или аутоиммунного заболевания.
- УЗИ и КТ обычно показывают инфильтрацию орбиты и воспаление склеры и зрительного нерва.
- Следует устранить любую основную причину, и само воспаление может реагировать на нестероидные противовоспалительные препараты. Неспособность ответить может привести к диагностической биопсии ± системные стероиды. Рефрактерные случаи также можно лечить лучевой терапией.
Направления
Нет определенных указаний для направления, но учтите следующее:
- Срочные рефералы на тот же / следующий день – учитывать это при остром появлении симптомов, инфекций и доказательств стресса зрительного нерва (снижение остроты зрения, RAPD, красная десатурация и т. д.).
- Срочные рефералы за неделю – подозрение на злокачественные новообразования и большинство случаев педиатрии выигрывают от раннего обзора.
- Несрочные рефералы – для более длительных состояний, которые требуют регулярного направления, напомните пациенту, чтобы вы знали, если что-то ухудшается между временем направления и клиникой. При некоторых коварных состояниях (например, очень медленно развивающемся проптозе) попросите пациентов взять с собой старые фотографии себя в клинику.
Как и с любым условием, если вы не уверены, обсудите это со своей местной командой.
Считаете ли вы эту информацию полезной? да нет
Спасибо, мы только что отправили электронное письмо с опросом, чтобы подтвердить ваши предпочтения.
Дальнейшее чтение и ссылки
Креавин А.Л., Креавин С.Т., Хошабех Р.; Орбитальный отек: упрощенное руководство. Br J Hosp Med (Lond). 2010 авг71 (8): M121-4.
Хироматсу Y, Эгучи Х, Тани Дж и др.; Офтальмопатия Грейвса: эпидемиология и естественная история. Интерн Мед. 201 453 (5): 353-60.
Альбу CV, Каталин Б, Захария С; Редкий случай глазного миозита. Curr Health Sci J. 2014 Jan40 (1): 71-4. doi: 10.12865 / CHSJ.40.01.14. Epub 2013 29 декабря.
Эррас С, Бенджилали Л, Эссаадуни Л; Периорбитальный отек как начальное проявление хронической кожной красной волчанки. Pan Afr Med J. 201212: 57. Epub 2012 2 июля.
Барри Р.К., Уилкинсон М., Ахмед Р.М. и др.; Интервенционное лечение сонной кавернозной фистулы. J Clin Neurosci. 2011 Авг 18 (8): 1072-9. doi: 10.1016 / j.jocn.2010.12.026. Epub 2011 26 мая.
Гафури Р.Х., Ли I, Фрейтаг С.К. и др.; Двусторонний орбитальный инфаркт костей при серповидноклеточной анемии. Ophthal Plast Reconstr Surg. 29 июня 2010 г.
Кивела Т, Куяла Е; Прогнозирование при раке глаза: новейшая классификация опухолей, узлов, метастазов и не только. Глаз (Лонд). 2013 Фев 27 (2): 243-52. doi: 10.1038 / eye.2012.256. Epub 2012 21 декабря.
Эккардт А.М., Рана М., Эссиг Х. и др.; Орбитальные метастазы как первый признак метастатического распространения при раке молочной железы: история болезни и обзор литературы. Голова Шея Онкол. 2011 авг 223: 37. doi: 10.1186 / 1758-3284-3-37.
Vrc ek I, Gummelt KL; Диагностика и лечение покрасневшего опухшего глаза. Proc (Bayl Univ Med Cent). 2012 Октябрь 25 (4): 378-80.
Следующая статья
Предменструальный синдром ПМС, ПМТ
Источник
