Отек мягких тканей у ребенка
Отеки у детей.
Зачастую родители жалуются на возникновение у детей отеков – обычно это местные или общие отеки, то есть припухание только одной, ограниченной зоны или равномерное отекание всего тела. Откуда же это берется? По сути своей отек это избыточное скопление тканевой жидкости в разных отделах тела. Возникают отеки вследствие различных болезненных причин и требуют внимания со стороны врача и родителей, так как могут быть одним из первых сигналов болезней внутренних органов – сердца или почек. Давайте подробнее разберемся с отеками и их происхождением.
Прежде всего, отечность обращает на себя внимание, если она сильно выражена, если же это локальный и большой отек. Небольшая задержка жидкости в теле может оставаться длительно незамеченной, пока отечность не станет достаточно сильной. Особенно обращают на себя внимание отеки на лице, на конечностях – руки и ноги, когда сложно шевелить руками или ногами (пальчиками). У детей отеки редко бывают на фоне полного здоровья, эпизодическими, из-за внешних причин, обычно это признаки достаточно серьезных проблем в здоровье и игнорировать их не стоит. У подростков отеки могут возникать как следствие гормональных перестроек организма и нарушений в обмене веществ.
Откуда берется вода для отека?
Чтобы понимать механизмы отека, необходимо определиться с содержанием жидкости в организме и ее перераспределением по телу. Прежде всего, организм ребенка и взрослого не может существовать без жидкости, в водной среде идут все виды реакций. Именно поэтому тело на 80-85% состоит из воды, и без постоянного поступления воды в организм ребенок не сможет жить и быть здоровым. Хуже чем с водой обстоит дело только с недостатком кислорода. У детей организм более гидрофилен, то есть насыщен водой, ткани детей более рыхлые и водянистые, отеки возникают быстрее и легче, особенно с уменьшением возраста.
Вся вода тела разделяется на три сектора:
– внутриклеточная вода – составляет около трети всей массы тела, она практически не играет роли в развитии отеков.
– внутрисосудистая жидкость – это кровь, лимфа, которые циркулируют по сосудам и достаточно мобильны – составляют около 8% от массы тела. За счет колебания проницаемости стенок сосудов и проникновения плазмы из сосудов в ткани, играет важную роль в отеках,
– внеклеточная жидкость – составляет около 15% массы тела – это жидкость, омывающая клетки снаружи. Собирающаяся между полостями и органами. Она также важна в механизме формирования отеков.
Все эти водные сектора не отделены друг от друга глухими стенами, они активно обмениваются жидкостью между собой, вода легко может проникать через полупроницаемые мембраны, как в одну, так и в другую сторону. При нарушении концентрации в одном из секторов определенных веществ (ионов) может приводить к формированию отеков. Обычно отеки возникают из-за увеличения количества жидкости между клетками – туда жидкость попадает из клеток или из сосудов, особенно при воздействии негативных факторов.
Виды отеков.
Отеки – это достаточно серьезный симптом, который может наглядно демонстрировать наличие в организме какого-либо заболевания или патологического состояния. При этом проявление многих отеков требует немедленного начала обследования и лечения. Чтобы выявить отеки, необходимо определение места локализации отека, его характеристики – плотный или мягкий при прощупывании, какого цвета кожа над зоной отечности, есть ли температура в области отека. При этом необходимо надавливание на зону отечности пальцем с целью определения гидрофильности тканей (степень пропитывания ткани водой).
Обычно при отечности появляется ямка, которая постепенно расправляется. Она указывает на повышение отечности и снижение эластичности тканей. Но по мере усиления отека след от ямки становится все менее выраженным и след от надавливания быстрее проходит. Если собрать кожу в складку, может ощущаться тестообразность тканей, складка расправляется медленно, на местах, где были нажимы пальцев, выявляются ямки.
Отеки могут быть общими – это положительный баланс воды в организме, значит жидкости в организм поступает больше, чем ее выводится. При этом отеки могут быть скрытыми, которые не видно глазом и которые отмечаются по снижению выделения мочи и нарастанию веса тела. При таких отеках важно выявить изначальное место их образования и нет ли при таких отеках скопления жидкости в полостях тела.
Местные отеки – это нарушение баланса жидкости в определенной зоне, ограниченной каким-либо участком тела – рукой, ногой, телом, лицом. Иногда местные отеки нужно отличать от ложной отечности, когда при надавливании пальцем на зону припухлости не остается ямок.
Причины возникновения отеков.
Жидкость внутри сосудов не циркулирует сама по себе, ее удерживают внутри полости сосуда особые белки плазмы крови – они формируют особое коллоидно-онкотическое давление. Если концентрация белков внутри сосуда и вне его нарушается, жидкость начинает перемещаться из сосудов в ткани, чтобы разбавить концентрации и уровнять их. Тогда ткани становятся отечными. Подобные отеки возникают при снижении количества белков в плазме крови, особенно если это альбумины. Они имеют большую массу и хорошо связывают белки. Такие отечные состояния, связанные с белками, могут возникать при:
– белковом голодании, когда в пище у ребенка очень мало белковой пищи. Тогда становится справедливым выражение «пухнуть с голоду». Это происходит при голодании – как полном, так и частичном – белковом.
– при нарушении работы печени по синтезу белков, особенно альбумина. Это бывает при поражении печени токсическими или воспалительными агентами.
– при нарушении работы почек и потере белка с мочой.
– при потерях белка через воспаленные стенки кишечника.
Вторым важным механизмом образования отеков служит изменение концентрации в плазме, и жидкостях организма иона натрия. За счет его концентраций поддерживается на должном уровне осмотическое давление плазмы. Поэтому, если в межклеточном пространстве возрасте количество натрия, тогда вода устремляется в зону, где натрия много и задерживается в межклеточном пространстве – возникает отек. Такое может происходить при болезнях почек.
В формировании отеков играет роль и изменение давления в сосудах, например, при болезнях сердца. Происходит формирование застоя в венозных сосудах, снижается артериальное давление, это приводит к формированию застоя крови в капиллярах и выходу жидкой части крови из сосудов в ткани. Может влиять и патология стенок сосудов – если они повреждены, у них увеличены поры, тогда происходит усиленное проникновение через такие сосуды жидкости в ткани. Так бывает при развитии воспаления.
Также контроль за жидкостью организма осуществляют системы гормонов – особенно важными являются гормоны почки и надпочечников. Если усиленно теряется жидкость вокруг клеток или из сосудов, включается механизм производства особого антидиуретического гормона, он уменьшает образование и выделение мочи, таким образом задерживая воду в теле. Параллельно с ним работает и альдостерон – он задерживает в организме натрий и с ним вместе задерживается вода. Если эти гормоны по каким-либо причинам начинают вырабатываться сверх меры, это приводит к отекам. Это бывает при некоторых эндокринных болезнях и поражении почек.
Какие болезни могут давать отеки?
Прежде всего, при формировании отеков необходимо подумать о здоровье почек и мочевыделительной системы. Зачастую именно мочевая система у детей раннего и дошкольного возраста дает выраженные и небольшие отеки. Обычно это гломерулонефриты, тяжелые пиелонефриты, врожденные аномалии развития почек. Параллельно с отеками возникают и другие симптомы – выделение мочи с кровью, боли в животе или пояснице, проблемы с мочеиспусканием и количеством мочи.
При этом возникает отечность на лице – в зоне век и щек, может быть от едва заметной до сильной с невозможностью открыть глаза. Отечность выражена сильнее по утрам, после сна.
Отечность могут давать некоторые поражения кишечника, при которых происходит массивная потеря белка стенками кишки – целиакия, язвенные колиты и энтериты, полипоз кишки. При таких состояниях организм массово теряет белки, особенно альбумины.
Отеки могут наблюдаться при циррозе печени или гепатите, тогда отечность возникает в области живота, со скоплением внутри брюшной полости жидкости. Отеки могут возникать при сердечной недостаточности и пороках сердца, при них характерны отеки конечностей и в основном они образуются в вертикальном положении и к вечеру.
Отдельную группу образуют отеки аллергического характера, они возникают из-за поражения сосудистой стенки и резкого усиления ее проницаемости. Отек может охватывать лицо, шею, веки и губы, возникает очень быстро и может быть опасен для здоровья.
Это далеко не все, что мы знаем об отеках. Поэтому мы продолжим разговор в следующий раз.
Отеки у детей – методы диагностики и помощь: https://www.stranamam.ru/article/5365841/
Источник
Содержание
Отек лица, особенно в области глаз, часто встречается в детском возрасте и вызывает тревогу родителей. Утренние припухлости вокруг глаз, покраснение кожи век, отечность одной стороны лица могут быть как симптомами нарушения функций внутренних органов и систем, так и аллергическими реакциями или следствием нарушения режима дня, травмы, воздействия солнечных лучей и многого другого. Разберемся в различиях между отеками и их возможными причинами у детей.
Когда отек не является симптомом заболевания
Отек — это внешнее проявление скопления жидкости в тканях. Дети в большинстве своем склонны к кратковременной и безболезненной отечности, провоцируемой физиологическими причинами. Наиболее часто встречается отек век , отечность вокруг глаз.
Отек лица, в частности, век у младенцев может появляться после длительного крика и/или плача. Также нередко отечность век у маленьких детей проявляется как наследуемый признак: установлено, что строение век у близких родственников, способствующее задержке жидкости, прямо коррелирует с наличием отеков и может наследоваться генетически.
Нарушения режима дня, сна в раннем возрасте также нередко бывает причиной выраженной припухлости век. У грудничков отек лица можно заметить при неправильном положении тела: если ребенок проводит много времени лежа, при этом голова находится ниже тела, отток жидкости из тканей лицевой части головы будет затруднен, что приводит к образованию отечности.
В период прорезывания зубов отечность нижней части лица, щек, области рта связана с реакцией десен на появляющийся зубик.
У детей, которые начинают питаться с общего стола, отеки часто провоцируются избытком соли, специй в пище, а также избыточным употреблением воды, напитков в вечернее время суток.
Дети более старшего возраста, уже приобщившиеся к просмотру телевизора, играм на компьютере, планшете, смартфоне, подвергаются многочисленным рискам при несоблюдении режима безопасного времяпрепровождения у монитора. Одним из симптомов неблагополучия являются покраснение склер глаз, отек век.
При ношении контактных линз, что тоже уже не редкость для детей , отек век может быть симптомом несоблюдения правил использования линз, травматических, воспалительных процессов или аллергических реакций на материал.
Отеки лица воспалительного характера
Воспалительные процессы, сопровождающиеся отечностью века у детей, встречаются достаточно часто. Отечность век сопровождается покраснением кожи, дискомфортом от прикосновений, выражающимся в недовольстве, плаче у грудничков.
К причинам отеков лицевой части воспалительной этиологии у детей относят следующие:
- дакриоцистит, воспалительный процесс в слезном мешке, вызываемый непроходимостью слезного канала;
- бактериальные и вирусные конъюнктивиты;
- простудные, респираторные заболевания;
- гнойные воспаления сальных желез («ячмень»);
- воспалительные процессы в слюнных железах, подчелюстных лимфоузлах и т. п.
Отеки воспалительной этиологии могут проявляться только с одной стороны (на одном глазу) и обычно держатся в течение всего дня.
Отечность лица как следствие заболеваний внутренних органов
В отличие от проявлений воспалительного характера такие отеки выражены на обоих глазах и чаще проявляются или усиливаются после пробуждения, особенно после ночного сна. Они могут являться симптомом целого ряда заболеваний и нарушений функций различных органов и систем, следствие недостаточного питания, несбалансированного рациона, низкого уровня гемоглобина, нарушений кровообращения в области век, вызванных особенностями анатомического строения лицевой части, кистами, опухолевыми образованиями и так далее.
К подобным отекам могут приводить патологические процессы и нарушения в работе печени, почек, сердечно-сосудистой системы, легких, а также повышенное внутричерепное давление.
К редким, но встречающимся причинам отеков лица и век у детей относят также нарушения в обменных процессах, врожденную недостаточность гормонов щитовидной железы, увеличение глоточной миндалины, вызывающей сложности с дыханием и нарушающей нормальное функционирование организма, мочекаменную болезнь.
Отеки лица, не затрагивающие область структуры глаз, проявляются также при таких болезнях, как инфекционный паротит или свинка, сахарный диабет, а также сопровождают бактериальные, вирусные заболевания носовых пазух, воспаления полости рта, кариозные процессы.
Отеки лица как проявления аллергии у детей
Аллергические реакции в виде отечности области век, как правило, не доставляют дискомфорта детям, хотя иногда могут сопровождаться незначительным зудом. Подобный отек лица может распространяться на щеку, располагаться с обеих или только с одной стороны, сопровождаться покраснением, шелушением кожи, мелкими высыпаниями аллергической этиологии.
Аллергены, вызывающие отечность лицевой части головы в детском возрасте, чаще всего содержатся в пище, лекарственных, косметических средствах по уходу за кожей, пыльце растений. Также подобная реакция может проявляться как следствие укуса насекомого, в том числе и в иную часть тела.
Травмы как причины отеков лица у ребенка
Травматические отеки области глаз появляются не только как следствие ушибов или нарушения целостности кожи века. К причинам подобных отеков также относят укусы насекомых, длительное раздражающее воздействие воды, особенно соленой или загрязненной, попадания инородных предметов под веко, а также солнечные ожоги, не редкие у младенцев из-за особенностей кожных покровов.
Отек лица и век, таким образом, в зависимости от расположения, выраженности, проявлений может быть как нормальным явлением, так и симптомом различных заболеваний, требующих диагностики и врачебной терапии. Длительные отеки, внезапно развивающаяся отечность, выраженный дискомфорт, а также практически все типы отеков лица у младенцев обязательно должны быть поводом для посещения специалиста.
Источник
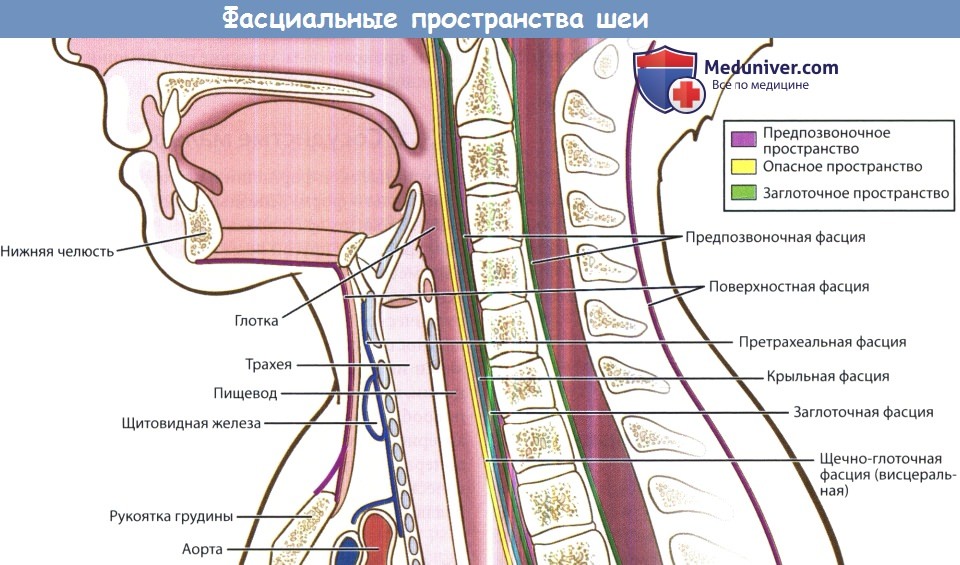
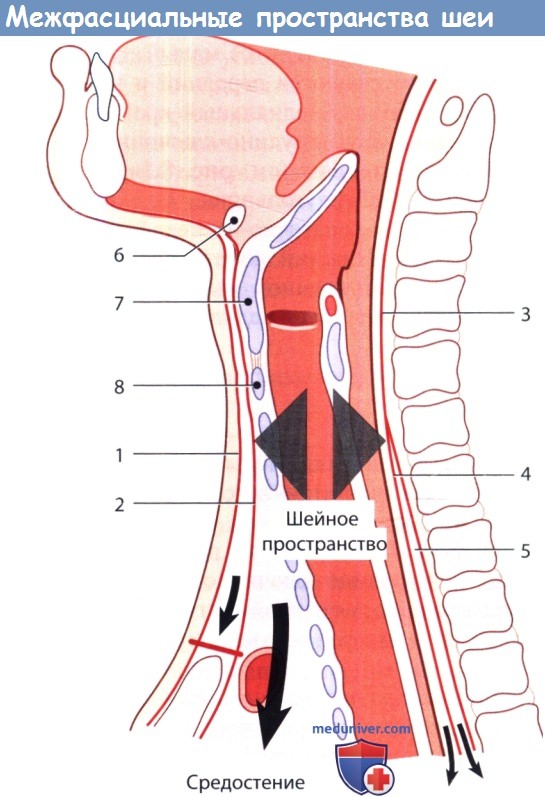
Причины воспаления мягких тканей шеи у ребенкаПосле первого подробного описания инфекций глубоких фасциальных пространств шеи в 1930-х смертность от них значительно снизилась. Тем не менее, они до сих пор регулярно встречаются, а оториноларингологу часто приходится определять источник инфекции, дифференцировать целлюлит от абсцесса, в необходимых случаях проводить хирургическое лечение. Выше уже было дано описание фасций шеи. В этой статье будут более подробно описаны клетчаточные пространства, которые ограничиваются данными фасциями. Также будут рассмотрены вопросы этиологии, патогенеза, клинических проявлений и лечения инфекций глубоких фасциальных пространств шеи. Обычно инфекции фасциальных пространств шеи вызываются полимикробной флорой,чаще всего — анаэробными и аэробными бактериями полости рта, реже патогенами, населяющими органы дыхания и кожу. Наиболее часто высеиваются следующие микроорганизмы: стафилококки (в том числе метициллин-резистентный золотистый стафилококк, MRSA), стрептококки (в том числе пневмококк), Fusobacterium necrophorum, бактероиды (в том числе В. fragilis), гемофильные бактерии, Escherichia coli, Enterobacter, Enterococcus, Neisseria, Klebsiella, Eikenella corrodens, Prevotella (Bacteroides melaninogenicus). Препаратами выбора при эмпирической терапии являются клиндамицин, защищенные пенициллины, цефалоспорины третьего поколения. У детей предпочтительной альтернативой является сочетание ванкомицина и метронидазола. Всегда следует помнить, что физиологические резервы у детей крайне ограничены, поэтому декомпенсация может наступить крайне быстро. Другими словами, ребенок, находящийся при смерти, на первый взгляд может выглядеть лишь слегка больным. Сепсис или дыхательная недостаточность могут развиться в любую минуту. В основу описания инфекций глубоких пространств шеи положена их анатомическая локализация по отношению к конкретному фасциальному пространству; определить локализацию процесса возможно сочетанием данных клинического осмотра с результатами лучевых методов диагностики. Далее рассматриваются вопросы анатомии, путей распространения инфекции, клинических данных, возможных осложнений и рекомендуемого лечения.
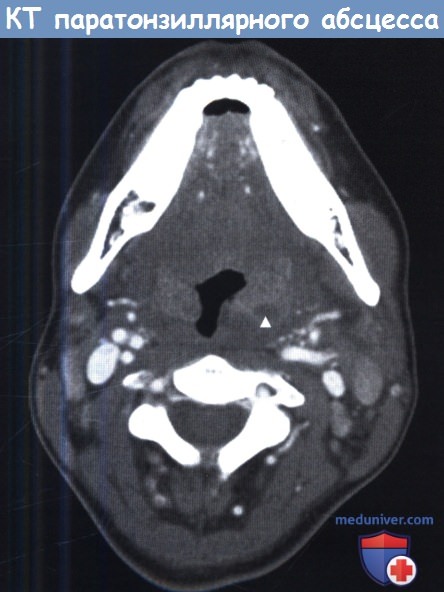
Часто инфекции глубоких пространств шеи сопровождаются такими общими проявлениями, как лихорадка или лейкоцитоз. Насторожить врача должны также следующие признаки: боль при глотании, дисфагия, тризм, голос «будто с горячей картошкой во рту», асимметрия или отечность шеи. В тяжелых случаях наблюдается неспособность глотания слюны, затруднение дыхания. В отличие от взрослых, дети часто не могут рассказать об имеющихся у них жалобах, врач должен опираться лишь на данные анамнеза, собранного у родителей, и клинического осмотра. Как правило, при подозрении на наличие абсцесса глубоких фасциальных пространств шеи, для уточнения его размеров, локализации и планирования хирургического лечения используются лучевые методы диагностики. Если абсцесс расположен поверхностно, ограничен лишь паратонзиллярным пространством, не угрожает жизни больного, то постановка диагноза и лечение основываются лишь на данных анамнеза и осмотра, дополнительных методов диагностики не требуется. При наличии показаний, предпочтительным методом лучевой диагностики является КТ с внутривенным контрастированием, область исследования — от основания черепа до ключиц. В большинстве случаев, лечение инфекций глубоких фасциальных пространств шеи у детей аналогично таковому у взрослых. Оно включает в себя антибактериальную терапию, обеспечение проходимости дыхательных путей, и, при необходимости, хирургическое лечение. При наличии стеноза дыхательных путей часто используются кортикостероиды (дексаметазон 0,6 мг/кг/день внутривенно в 2-4 приема каждые 6-12 часов). Если есть риск того, что в ближайшее время произойдет обструкция дыхательных путей, возможно выполнение профилактической интубации легких. В некоторых случаях, когда интубация трахеи невозможна, единственным методом восстановления дыхания является срочная трахеотомия. Возле таких пациентов всегда должны находиться наборы для интубации и трахеотомии. Выбор начального антибиотика осуществляется эмпирически, при этом следует учитывать полимикробный характер флоры. При возможности также необходимо отправлять содержимое абсцесса на флору и чувствительность к антибиотикам. При отсутствии достоверного подтверждения абсцесса или небольшом размере, возможно проведение пробной антибактериальной терапии. В течение следующих 24-36 часов оценивается динамика состояния пациента (выраженность симптомов, температура и другие клинически данные). При больших или быстро увеличивающихся абсцессах показано хирургическое лечение. Выбор хирургического доступа зависит от локализации инфекции. а) Воспаление паратонзиллярного пространства шеи. Всех чаще в клинической практике встречаются абсцессы паратонзиллярного пространства. Подозрение на паратонзиллярный абсцесс является одним из самых частых поводов, по которым за консультацией к оториноларингологу обращаются врачи по оказанию неотложной помощи и врачи общей практики. Для успешной диагностики и лечения важно уметь отличить паратонзиллярный абсцесс от банального тонзиллита или целлюлита околоминдаликовой клетчатки. Паратонзиллярное пространство с медиальной стороны ограничено капсулой небной миндалины, с латеральной — верхним констриктором глотки. Инфекции распространяются из небной миндалины или глотки. Основными клиническими проявлениями является боль при глотании, дисфагия, приглушение голоса, тризм. Особенно характерны смещение язычка в сторону от средней линии. Небная миндалина увеличена, смещена в медиальном направлении и книзу. Абсцесс можно либо вскрыть, либо аспирировать иглой, далее следует курс пероральных или внутривенных антибиотиков. Перед выпиской следует убедиться в том, что пациент способен самостоятельно принимать жидкости. К осложнениям относится повторное формирование абсцесса и распространение его в окологлоточное пространство.
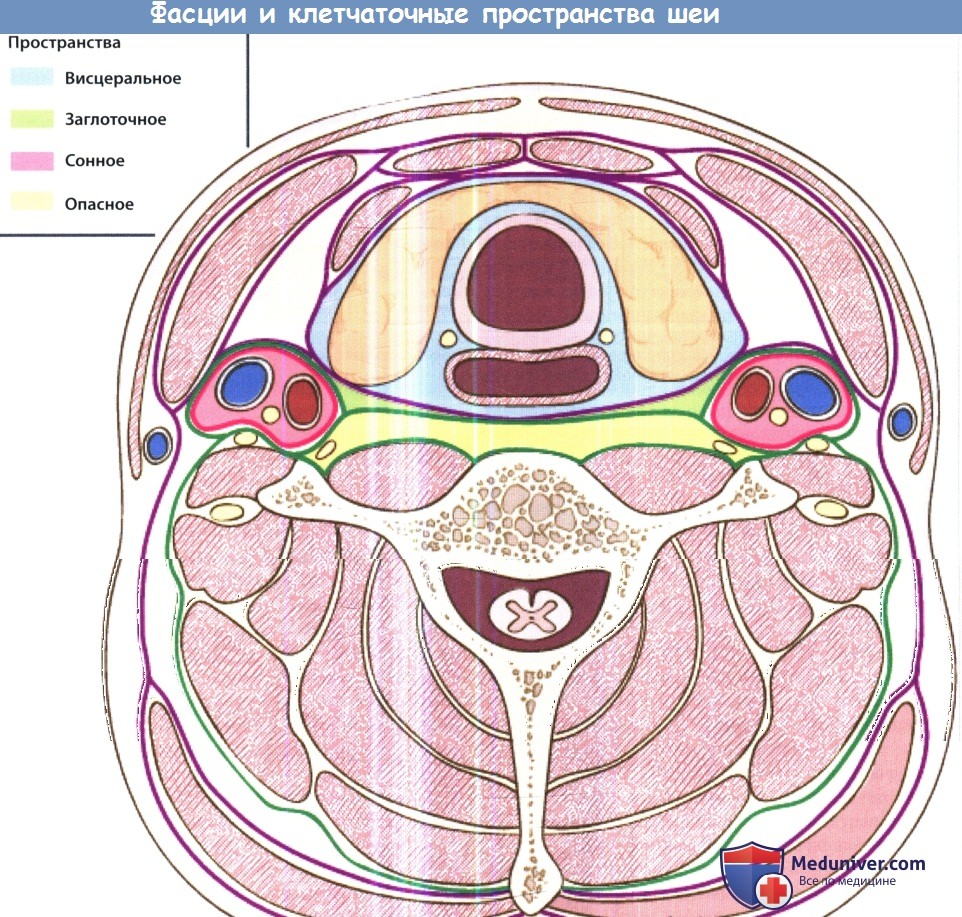
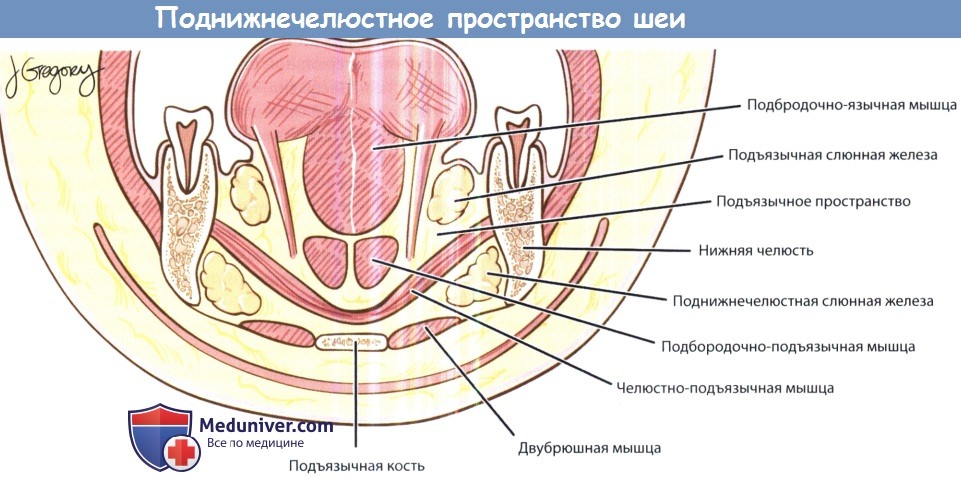
б) Воспаление окологлоточного пространства шеи. Окологлоточное пространство также называется боковым глоточным или глоточно-челюстным пространством. Оно расположено от основания черепа сверху до подъязычной кости снизу, по форме напоминает конус. Шиловидный отросток разделяет его на прешиловидный и позадишиловидный отделы. Прешиловидный отдел (мышечный) расположен кпереди от шиловидного отростка, в нем расположены жировая клетчатка, лимфатические узлы, верхнечелюстная артерия, некоторые нервы (нижний альвеолярный, язычный, ушно-височный). Позадишиловидный отдел (нервно-сосудистый) расположен кзади от шиловидного отростка, содержит внутреннюю сонную артерию, внутреннюю яремную вену, симпатический ствол, IX, X, XI, XII пары черепных нервов. В окологлоточное пространство инфекционный процесс может распространяться от небных миндалин, глотки, зубов (особенно третьих моляров), каменистой части височной кости, глубокой доли околоушной слюнной железы, а также лимфатических узлов, дренирующих глотку и нос. Распространение инфекции возможно либо путем непосредственного проникновения через сообщающиеся фасциальные пространства, либо путем распространения паратонзиллярного абсцесса. Типичными клиническими проявлениями являются выбухание латеральной стенки глотки и небной миндалины, тризм, дисфагия, отечность мягких тканей в области околоушной слюнной железы и возле угла нижней челюсти. Лечение может включать выполнение трахеотомии (для обеспечения проходимости дыхательных путей), а также вскрытие абсцесса в области поднижнечелюстной ямки. Внутриротовой доступ не рекомендуется, т.к. при этой локализации абсцесса (между глоткой и крупными кровеносными сосудами) повышен риск повреждения внутренней сонной артерии и внутренней яремной вены. Возможно развитие тяжелых осложнений, наиболее частым из которых является септический тромбоз внутренней яремной вены. Самым частым осложнением, ведущим к летальному исходу, является эрозия внутренней сонной артерии. Поражение черепных нервов наблюдается при распространении инфекции в позадишиловидный отдел окологлоточного пространства. Распространение инфекции вдоль сонного влагалища может вести к развитию медиастинита. в) Воспаление в крылонебной ямке. Крылонебная ямка сообщается с подвисочной ямкой посредством клиновидно-верхнечелюстного шва. Она содержит верхнечелюстной нерв, клиновидно-небный ганглий и верхнечелюстную артерию. Инфекционный процесс может распространяться сюда от зубов верхней челюсти (особенно третьего моляра) или при остеомиелите верхней челюсти (чаще у младенцев). Распространение происходит простым контактным путем. Клинически инфекционный процесс в крылонебной ямке проявляется болью и отеком верхних десен, отеком мягких тканей лица, шеи, височной области с пораженной стороны, симптомами со стороны глаз (отеком век, проптозом, нарушением подвижности глазного яблока, параличом отводящей мышцы глаза), выраженным тризмом, вторичным гнойным верхнечелюстным синуситом. Для лечения используются либо внутриротовой доступ через деснево-щечную борозду, либо доступ по Колдуэлла-Люку. г) Воспаление в жевательном пространстве. Жевательное пространство расположено между костью нижней челюсти и периостом. В нем расположены нижняя челюсть, жевательная и крыловидные мышцы, сухожилие височной мышцы, нижний альвеолярный нерв и внутренняя верхнечелюстная артерия. Инфекционный процесс чаще всего имеет одонтогенную природу (нижний третий моляр). Клинически проявляется тризмом и отеком тканей у ветви нижней челюсти. Используется наружный хирургический доступ. д) Воспаление в околоушном пространстве. Содержит околоушную слюнную железу, лицевой нерв, наружную сонную артерию, заднюю лицевую вену. Инфекционный процесс берет начало от околоушной слюнной железы. Клинически проявляется болезненной припухлостью в области угла нижней челюсти. Вскрытие производится наружным доступом через разрез для паротидэктомии. К осложнениям относится распространение инфекции в окологлоточное пространство и затем в средостение. е) Воспаление в поднижнечелюстном пространстве. Челюстно-подъязычной мышцей подразделяется на подъязычное (над мышцей) и собственно поднижнечелюстное (под мышцей) пространства. В подъязычном пространстве расположена подъязычная слюнная железа, в поднижнечелюстном — поднижнечелюстная железа и лимфатические узлы. Инфекционный процесс чаще всего распространяется сюда от третьего моляра, а также от слюнных желез, глотки, небных миндалин и околоносовых пазух. Клинически проявляется дисфагией и болью при глотании. Выбор хирургического доступа зависит от локализации. При локализации абсцесса в подъязычном пространстве используется внутриротовой доступ, при локализации в поднижнечелюстном — наружный доступ через разрез под нижней челюстью. Возможно развитие тяжелых осложнений. Флегмона дна полости рта, подъязычного, подподбородочного и поднижнечелюстного пространств, известная подназванием ангины Людвига, является смертельно опасным заболеванием. Характерен плотный, «деревянный» отек передней поверхности шеи. В первую очередь необходимо убедиться в проходимости дыхательных путей, т.к. наиболее частой причиной смерти при ангине Людвига является асфиксия вследствие смещения корня языка кзади. В большинстве случав необходимо проведение трахеотомии и вскрытия наружным доступом, при необходимости удаляется причинный зуб.
е) Воспаление в сонном пространстве шеи. Сонное пространство содержит сонную артерию, внутреннюю яремную вену и блуждающий нерв. Инфекционный процесс распространяется сюда из окологлоточного, поднижнечелюстного и висцерального пространств. Клинически проявляется кривошеей и отеком мягких тканей вдоль грудинно-ключично-сосцевидной мышцы. Метод лечения хирургический. Возможно развитие опасных осложнений: септического шока, эрозии сонной артерии, эндокардита, тромбоза кавернозного синуса. ж) Воспаление в висцеральном пространстве шеи. Содержит глотку, пищевод, гортань, трахею и щитовидную железу. Инфекционный процесс данной локализации может развиваться вследствие воспаления небных миндалин, перфорации пищевода, травмы гортани с повреждением слизистой оболочки, острого тиреои-дита; также инфекция может происходить из грудной клетки. Клинически инфекционный процесс в данной области проявляется дисфагией, болью при глотании, охриплостью и одышкой. Для лечения используется наружный доступ, разрез выполняется вдоль переднего края грудинно-ключично-сосцевидной мышцы. Возможно распространение инфекции в средостение. В непосредственной близости друг от друга также расположены по направлению спереди назад заглоточное, опасное и предпозвоночное пространства. Они отделены друг от друга тремя фасциальными оболочками: средним листком глубокой шейной фасции (щечно-глоточная фасция, расположенная наиболее кпереди), крыльной фасцией, предпозвоночной фасцией (расположенная наиболее кзади). з) Воспаление в заглоточном пространстве шеи. Воспалительные процессы в заглоточном пространстве чаще всего возникают у маленьких детей как осложнение инфекций верхних дыхательных путей, т. к. в возрасте до четырех лет в заглоточном пространстве обнаруживается достаточно большое количество лимфатических узлов. Заглоточное пространство распространяется от основания черепа сверху до средостения снизу. Спереди оно ограничено средним листком глубокой шейной фасции, который также покрывает глотку и пищевод, а задней границей является крыльная фасция. Источником инфекции чаще всего служат нос, околоносовые пазухи, аденоиды, носоглотка. Клинически воспаление в заглоточном пространстве проявляется дисфагией, болью при глотании, ригидностью мышц шеи, изменением голоса, односторонним выбуханием задней стенки глотки. Используется либо чрезротовой доступ (при ранней диагностике), либо наружный доступ. Наиболее опасным осложнением заглоточного абсцесса является медиастинит. и) Воспаление опасного пространства шеи. Сразу за заглоточным пространством находится т. н. «опасное пространство». Оно расположено между крыльной фасцией и предпозвоночной фасцией и содержит лишь рыхлую соединительную ткань. Инфекционный процесс распространяется сюда из смежных фасциальных пространств. Поскольку данное пространство распространяется от основания черепа до диафрагмы, инфекционный процесс, локализующийся здесь, может легко распространяться в нижнее средостение, что и определяется эпитетом «опасное». к) Воспаление в предпозвоночном пространстве. Предпозвоночное пространство спереди ограничено предпозвоночной фасцией, сзади — телами позвонков. Содержит рыхлую соединительную ткань. В наши дни инфекции данного пространства возникают крайне редко. Чаще всего их причиной является остеомиелит позвоночного столба.
– Вернуться в оглавление раздела “отоларингология” Оглавление темы “Болезни гортани у детей”:
|
Источник