Отек легкого при кардиомиопатия

Кардиогенный отек легких – это патологическое состояние, которое характеризуется перфузией жидкости из легочных сосудов в интерстициальное пространство и альвеолы. Является следствием острой сердечной недостаточности. На начальном этапе болезни у пациента выявляется акроцианоз, тахикардия, одышка. По мере развития патологии из дыхательных путей начинает выделяться пена белого или розоватого цвета. Определяются признаки гипоксии. Диагноз выставляется на основании клинической картины и анамнестических данных. Лечение включает кислород, пропущенный через 70% этиловый спирт, ИВЛ, наркотические анальгетики, петлевые мочегонные, нитраты. По показаниям применяются кардиотоники, бронхолитики.
Общие сведения
Кардиогенный отек легких (КОЛ) – накопление жидкости в легочных пузырьках или интерстициальном пространстве. Обычно наблюдается у пациентов, имеющих кардиологический анамнез. Возникает в виде преходящего осложнения, купировать которое иногда удается на догоспитальном этапе. Вне зависимости от результатов оказания первой помощи пациент подлежит госпитализации в ОРИТ. Частота встречаемости у мужчин несколько выше, чем у женщин, соотношение – примерно 7:10. Это обусловлено несколько более поздним развитием атеросклероза и коронарной патологии у представительниц женского пола. Кардиогенный ОЛ может отмечаться при сердечной недостаточности любого происхождения, однако чаще диагностируется при ослаблении функции левого желудочка.
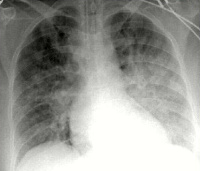
Кардиогенный отек легких
Причины
Нарушения в работе сердца возникают при органических изменениях органа, значительном увеличении ОЦК, под действием некардиогенных факторов. Определение первопричины – важный диагностический этап, поскольку от этиологии состояния зависит схема лечения. К числу заболеваний, при которых развивается отек сердечного происхождения, относятся:
- Левожелудочковая недостаточность (ЛН). Является истинным ухудшением сократительной способности сердца, чаще всего становится причиной гидротизации легких. Наблюдается при миокардитах, остром инфаркте миокарда, локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС.
- Увеличение ОЦК. Отмечается при острой почечной недостаточности, на фоне нарушения водного баланса. Жидкость, введенная больному внутривенно или употребленная им через рот, не выводится из организма, формируется КОЛ. Аналогичная ситуация создается при неверно подобранном объеме инфузионной терапии, тиреотоксикозе, анемии, циррозе печени.
- Легочная венозная обструкция. Причина – органические пороки развития венозной системы. Определяется при митральном стенозе, аномальном впадении легочных вен, их гипоплазии, формировании сосудистых мембран, фиброза. Кроме того, данное состояние возникает при наличии послеоперационных рубцов, сдавлении сосуда опухолью средостения.
- Некардиальные причины. Сердечные нарушения и, соответственно, пульмональный отек может стать результатом острого отравления кардиотоксическими ядами, нарушений мозгового кровообращения с поражением зон, отвечающих за работу сердца и сосудистый тонус, травм черепа. Патология нередко является симптомом шока любой этиологии.
Патогенез
Кардиогенный пульмональный отек имеет два механизма развития. При истинной левожелудочковой недостаточности происходит ослабление сократительной способности левого желудочка. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление. Второй патогенетический механизм встречается при гипергидратации. Левый желудочек при этом работает нормально, однако его объем оказывается недостаточным для того, чтобы вместить в себя всю поступающую кровь. Дальнейшее развитие процесса не отличается от истинной разновидности ЛН.
Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Осложнения
Осложнения преимущественно связаны с гипоксией и гиперкапнией. При длительном течении болезни происходит ишемическое поражение клеток головного мозга (инсульт), что в дальнейшем приводит к интеллектуальным и когнитивным расстройствам, соматическим нарушениям. Недостаточное содержание кислорода в крови становится причиной кислородного голодания внутренних органов, что нередко заканчивается частичным или полным прекращением их деятельности. Наиболее опасна ишемия миокарда, которая может завершаться развитием инфаркта, фибрилляции желудочков, асистолии. На фоне кардиогенного отека иногда наблюдается присоединение вторичной инфекции и возникновение пневмонии.
Диагностика
Предварительный диагноз устанавливается бригадой скорой помощи. Дифференциация проводится с отеком легких несердечного происхождения. Определить причину болезни при первом контакте с пациентом затруднительно, поскольку клинические признаки КОЛ и патологии другого генеза практически не отличаются. Критерием постановки диагноза является наличие в анамнезе хронического сердечного заболевания, аритмии. В пользу несердечной причины свидетельствует наличие тиреотоксикоза, эклампсии, сепсиса, массивных ожогов, травм. В стационаре список диагностических мероприятий расширяется, пациенту показаны следующие обследования:
- Физикальное. При аускультации определяются сухие или влажные хрипы, при перкуссии отмечается появление «коробочного» звука. При сохраненном сознании больной занимает вынужденное положение, при психомоторном возбуждении мечется, не отдает себе отчета в происходящем.
- Лабораторное. В крови обнаруживаются признаки гипоксемии и гиперкапнии. SpО2 менее 90%, PaО2 менее 80 мм рт. ст., pH менее 7.35, лактат более 2 ммоль/литр. При гипергидратации уровень ЦВД превышает 12 мм водного столба. Если причиной патологии является инфаркт, в крови увеличиваются концентрации кардиоспецифического тропонина, КФК и КФК МВ.
- Инструментальное. На ЭКГ выявляются признаки пароксизмальных нарушений, острого коронарного синдрома, ишемии миокарда (коронарная т-волна, подъем сегмента ST). Рентгенография свидетельствует о снижении пневматизации полей легких по типу снежной бури, при альвеолярной разновидности просматривается затемнение в виде бабочки. На УЗИ сердца определяются признаки гипокинезии левого желудочка.
Лечение кардиогенного отека легких
Терапия на этапе медицинской эвакуации и в стационаре в целом не различается. Вне ЛПУ некоторые методы лечения могут быть проигнорированы из-за отсутствия технической возможности их реализации. Целью первой помощи является устранение клинических проявлений болезни, стабилизация состояния, транспортировка в кардиологическую реанимацию. В медицинском учреждении производят полную ликвидацию пневмонической гипергидратации и вызвавшей ее причины. К числу лечебных методик относятся:
- Оксигенотерапия. При транспортировке осуществляется введение пропущенного через 70% спирт кислорода посредством назальных канюль. В условиях стационара возможен перевод больного на искусственную вентиляцию легких со 100% O2. В качестве пеногасителя используется спирт или тифомсилан. Предпочтительным является инвазивный метод ИВЛ с интубацией трахеи. Вентиляция через маску не применяется в связи с высоким риском аспирации. Для повышения эффективности работы аппарата дыхательные пути очищают от пены с помощью электроотсоса.
- Дегидратация. Для разгрузки малого круга кровообращения и уменьшения ОЦК больной получает петлевые диуретики в высоких дозах. Назначается фуросемид и его аналоги. Использование маннита противопоказано, поскольку вначале он увеличивает поступление жидкости в сосудистое русло, что приводит к усугублению ситуации. По показаниям может быть проведена ультрафильтрация крови с отбором необходимого объема жидкой фракции.
- Анальгезия. Препарат выбора – морфин. Вводится внутривенно под контролем дыхания. Способствует устранению боли и тревожности, расширению сосудов большого круга, уменьшению нагрузки на легочные вены. При выраженном психомоторном возбуждении или болевом синдроме применяется нейролептанальгезия – сочетание наркотического анальгетика с антипсихотическим средством. При САД ниже 90 единиц наркотики и нейротропные препараты противопоказаны.
- Стимуляция сердца. Кардиотонические средства используются только при истинной ЛЖ. Препаратом выбора является дофамин, который подается титрованно через шприц-насос или инфузионную систему с дозатором. Для достижения инотропного эффекта требуются дозы менее 5 мг/кг/час. Для повышения АД дозировки должны превышать указанное значение. Вместо прессорных аминов могут назначаться сердечные гликозиды (коргликон, строфантин).
- Снижение ОПСС. Показаны нитраты (нитроглицерин). Медикаменты этой группы способствуют расширению периферических и коронарных артерий, облегчают работу сердца, способствуют уменьшению притока крови к легким. На этапе транспортировки применяются таблетированные сублингвальные формы, в стационаре выполняется внутривенное введение.
Лечение кардиогенного отека осуществляет врач-реаниматолог. При необходимости пациенту назначают консультации кардиолога или кардиохирурга, терапевта, пульмонолога. Во время пребывания больного в ОРИТ круглосуточно проводят мониторинг АД, ЧСС, ЧДД, SpO2, температуры тела. Ежедневно производят анализы биохимического состава крови, определяют КЩС и электролиты, маркеры острой коронарной патологии, при необходимости измеряют ЦВД.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
Источник
Январь 31, 2019
Нет комментариев
Кардиогенный отек легких определяется как отек легких из-за повышенного гидростатического давления в капиллярах, вторичного к повышенному давлению в легочной вене. Кардиогенный отек легких отражает накопление жидкости с низким содержанием белка в интерстиции легких и альвеолах в результате сердечной дисфункции.
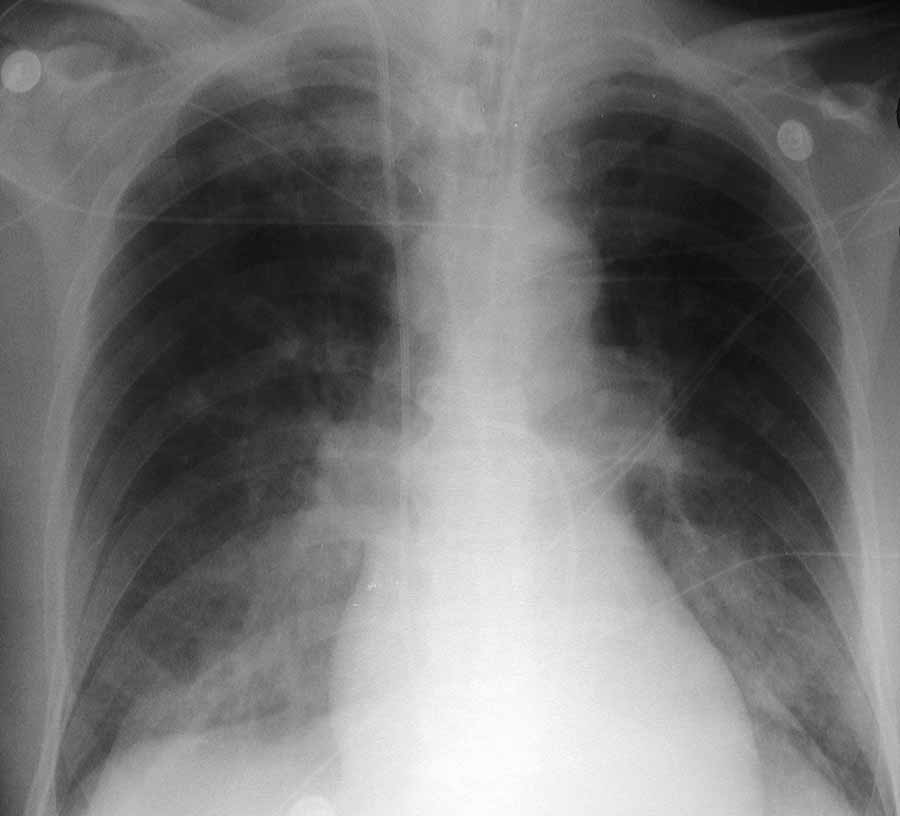
Рентгенограмма показывает острый отек легких у пациента, который поступил с острым передним инфарктом миокарда.
Отек легких может быть вызван следующими основными патофизиологическими механизмами:
Дисбаланс сил Старлинга – то есть повышение легочного капиллярного давления, снижение онкотического давления плазмы, повышение отрицательного интерстициального давления
Повреждение альвеолярно-капиллярного барьера
Лимфатическая обструкция
Идиопатический (неизвестный) механизм
Повышенное гидростатическое давление, приводящее к отеку легких, может быть вызвано многими причинами, в том числе чрезмерным введением внутрисосудистого объема, обструкцией легочного венозного оттока (например, митральным стенозом или миксомой левого предсердия) и недостаточностью левого желудочка, вторичной по отношению к систолической или диастолической дисфункции левого желудочка. Кардиогенный отек легких приводит к прогрессирующему ухудшению альвеолярного газообмена и дыхательной недостаточности. Без своевременного распознавания и лечения состояние больного может быстро ухудшаться.
Осложнения
Основными осложнениями, связанными с кардиогенным отеком легких, являются респираторная усталость и недостаточность. Оперативная диагностика и лечение, как правило, предотвращают эти осложнения, однако врач должен быть готов обеспечить вспомогательную вентиляцию легких, если у пациента начинают проявляться признаки респираторной усталости (к примеру, вялость, усталость, потливость, ухудшение состояния тревоги).
Внезапная сердечная смерть, производная по отношению к сердечной аритмии, является еще одной проблемой, и постоянный мониторинг сердечного ритма помогает в быстрой диагностике опасных аритмий.
Для предотвращения рецидива кардиогенного отека легких необходимо производить консультации больных, у которых отек легких вызван диетическими причинами или несоблюдением режима приема лекарств.
Причины
Кардиогенный отек легких вызван повышенным гидростатическим давлением в капиллярах легких, что приводит к проникновению жидкости в легочный интерстиций и альвеолы. Повышенное давление в левом предсердии увеличивает венозное давление в легочной артерии и давление в легочной микроциркуляторном русле, что приводит к отеку легких.
Механизм кардиогенного отека легких
Легочная капиллярная кровь и альвеолярный газ разделены альвеолярно-капиллярной мембраной, которая состоит из 3 анатомически разных слоев:
1) капиллярного эндотелия;
2) интерстициальное пространство, которое может содержать соединительную ткань, фибробласты и макрофаги;
3) альвеолярный эпителий.
Обмен жидкости обычно происходит между сосудистым руслом и интерстицием. Отек легких возникает при увеличении чистого потока жидкости из сосудистой системы в интерстициальное пространство. Отношения Старлинга определяют баланс жидкости между альвеолами и сосудистым руслом.
Чистая фильтрация жидкости может увеличиваться при изменении различных параметров уравнения Старлинга. Кардиогенный отек легких преимущественно возникает вторично по отношению к нарушению оттока левого предсердия или дисфункции левого желудочка. Чтобы отек легких развивался вторично по отношению к увеличению легочного капиллярного давления, легочное капиллярное давление должно повышаться до уровня, превышающего коллоидно-осмотическое давление в плазме.
Легочное капиллярное давление обычно составляет 8-12 мм рт. ст., а коллоидно-осмотическое давление – 28 мм рт. Высокое давление легочного капиллярного клина может не всегда быть очевидным при установленном кардиогенном отеке легких, поскольку капиллярное давление, возможно, вернулось к нормальному, когда измерение выполнено.
Лимфатические сосуды играют ключевую роль в поддержании адекватного баланса жидкости в легких, удаляя растворенные вещества, коллоид и жидкость из интерстициального пространства со скоростью приблизительно 10-20 мл / ч. Острое увеличение легочного артериального капиллярного давления (т.е. до > 18 мм рт. ст.) Может увеличить фильтрацию жидкости в легочный интерстиций, но лимфатическое удаление не увеличивается соответственно. Напротив, в присутствии хронически повышенного давления левого предсердия скорость удаления лимфы может достигать 200 мл / ч, что защищает легкие от отека легких.
Этапы
Прогрессирование накопления жидкости при кардиогенном отеке легких может быть представлено как три различных физиологических стадии.
Этап 1
На стадии 1 повышенное давление левого предсердия приводит к растяжению и открытию мелких легочных сосудов. На этом этапе газообмен крови не ухудшается или даже может быть немного улучшен.
Этап 2
На 2 стадии жидкость и коллоид перемещаются в легочный интерстиций из легочных капилляров, но первоначальное увеличение оттока лимфы эффективно удаляет жидкость. Продолжающаяся фильтрация жидкости и растворенных веществ может перекрывать дренажную способность лимфатической системы. В этом случае жидкость первоначально накапливается в относительно эластичном интерстициальном отделении, которым обычно является периваскулярная ткань крупных сосудов, особенно в зависимых зонах.
Накопление жидкости в интерстиции может нарушить работу мелких дыхательных путей, что приведет к легкой гипоксемии. Гипоксемия на этой стадии редко бывает достаточной величины, чтобы стимулировать тахипноэ. Тахипноэ на этой стадии в основном является результатом стимуляции юкстапульмональных капиллярных (J-типа) рецепторов, которые представляют собой немиелинизированные нервные окончания, расположенные рядом с альвеолами. Рецепторы J-типа участвуют в рефлексах, модулирующих дыхание и частоту сердечных сокращений.
Этап 3
На 3-й стадии, поскольку фильтрация жидкости продолжает увеличиваться и происходит заполнение свободного промежуточного пространства, жидкость накапливается в относительно несовместимом промежуточном пространстве. Промежуточное пространство может содержать до 500 мл жидкости. При дальнейшем накоплении жидкость пересекает альвеолярный эпителий в альвеолы, что приводит к альвеолярному затоплению. На этой стадии заметны нарушения газообмена, жизненная емкость и другие объемы дыхания существенно снижаются, а гипоксемия становится более тяжелой.
Сердечные расстройства, проявляющиеся как кардиогенный отек легких
Обструкция предсердного оттока
Это может быть связано с митральным стенозом или, в редких случаях, с миксомой предсердия, тромбозом протеза клапана или врожденной мембраной в левом предсердии. Митральный стеноз обычно является результатом ревматизма, после которого он может постепенно вызывать отек легких. Другие причины кардиогенного отека легких часто сопровождают митральный стеноз при острой форме болезни; Примером является снижение наполнения левого желудочка из-за тахикардии при аритмии (например, мерцательная аритмия) или лихорадке.
Систолическая дисфункция левого желудочка
Систолическая дисфункция, частая причина кардиогенного отека легких, определяется как снижение сократимости миокарда, которое уменьшает сердечный выброс. Падение сердечного выброса стимулирует симпатическую активность и расширение объема крови, активируя систему ренин-ангиотензин-альдостерон, которая вызывает ухудшение за счет уменьшения времени наполнения левого желудочка и повышения капиллярного гидростатического давления.
Хроническая недостаточность левого желудочка обычно является результатом застойной сердечной недостаточности (ЗСН) или кардиомиопатии. Причины острых обострений включают следующее:
Острый инфаркт миокарда или ишемия
Несоблюдение пациентом диетических ограничений (к примеру, диетических солевых ограничений)
Несоблюдение пациентом лекарств (к примеру, диуретиков)
Тяжелая анемия
Сепсис
тиреотоксикоз
Миокардит
Токсины миокарда (к примеру, алкоголь, кокаин, химиотерапевтические агенты, такие как доксорубицин [Адриамицин], трастузумаб [Герцептин])
Хроническая болезнь клапанов, аортальный стеноз, аортальная регургитация и митральная регургитация
Диастолическая дисфункция левого желудочка
Ишемия и инфаркт могут вызывать диастолическую дисфункцию левого желудочка в дополнение к систолической дисфункции. При сходном механизме ушиб миокарда вызывает систолическую или диастолическую дисфункцию.
Диастолическая дисфункция сигнализирует о снижении диастолической растяжимости левого желудочка (комплаенс). Из-за этого пониженного соответствия требуется повышенное диастолическое давление для достижения аналогичного ударного объема. Несмотря на нормальную сократительную способность левого желудочка, уменьшение сердечного выброса в сочетании с избыточным конечным диастолическим давлением приводит к гидростатическому отеку легких. Диастолические нарушения также могут быть вызваны сужением перикардита и тампонады.
Дисритмии
Быстрая фибрилляция предсердий и желудочковая тахикардия могут быть причиной возникновения кардиогенного отека легких.
Гипертрофия левого желудочка и кардиомиопатии
Они могут увеличить жесткость левого желудочка и конечное диастолическое давление с отеком легких, который возникает в результате повышения гидростатического капиллярного давления.
Перегрузка объема левого желудочка
Объемная перегрузка левого желудочка возникает при различных сердечных или несердечных заболеваниях. Сердечные заболевания – это разрыв межжелудочковой перегородки, острая или хроническая аортальная недостаточность и острая или хроническая митральная регургитация. Эндокардит, расслоение аорты, травматический разрыв, разрыв фенестрации врожденного клапана и ятрогенные причины являются наиболее важными причинами острой аортальной регургитации, которые могут привести к отеку легких.
Разрыв межжелудочковой перегородки, недостаточность аорты и митральная регургитация вызывают повышение конечного диастолического давления левого желудочка и давления левого предсердия, что приводит к отеку легких. Обструкция оттока левого желудочка, например, вызванная стенозом аорты, вызывает повышение конечного диастолического давления наполнения, повышение давления левого предсердия и повышение легочного капиллярного давления.
Задержка натрия может возникнуть в связи с систолической дисфункцией левого желудочка. Однако в определенных условиях, таких как первичные почечные расстройства, задержка натрия и перегрузка объемом могут играть первостепенную роль. Кардиогенный отек легких может возникать у лиц с гемодиализ-зависимой почечной недостаточностью, зачастую в результате несоблюдения диетических ограничений или несоблюдения сеансов гемодиализа.
Инфаркт миокарда
Одним из механических осложнений инфаркта миокарда может быть разрыв межжелудочковой перегородки или папиллярной мышцы. Данные механические осложнения значительно повышают объемную нагрузку в острых условиях и, следовательно, могут привести к отеку легких.
Обструкция оттока левого желудочка
Острый стеноз аортального клапана может вызвать отек легких. Однако, стеноз аорты вследствие врожденного расстройства, кальцификации, дисфункции протеза клапана или ревматического заболевания обычно имеет хроническое течение и связан с гемодинамической адаптацией сердца. Эта адаптация может включать концентрическую гипертрофию левого желудочка, которая сама по себе может вызвать отек легких вследствие диастолической дисфункции левого желудочка. Гипертрофическая кардиомиопатия является причиной динамической обструкции оттока левого желудочка.
Повышенное системное артериальное давление можно считать причиной обструкции оттока левого желудочка, поскольку она повышает системное сопротивление против насосной функции левого желудочка.
Диагностика
Лабораторные исследования, используемые при оценке пациентов с кардиогенным отеком легких, включают следующее:
Общий анализ крови позволяет исследовать тяжелую анемию и может вызвать сепсис или инфекцию, если присутствует существенно повышенное количество лейкоцитов или бандемия
Измерение уровня электролитов в сыворотке. Больные с хронической ЗСН часто используют диуретики и поэтому предрасположены к нарушениям электролита, в особенности к гипокалиемии и гипомагниемии; лица с хронической почечной недостаточностью подвержены высокому риску гиперкалиемии, в особенности когда они не проходят сеансы гемодиализа
Определение содержания мочевины в крови и креатинина – данные методы исследования позволяют исследовать больных с почечной недостаточностью и ожидаемой реакцией на диуретики; в состояниях с низким выходом, таких как систолическая дисфункция, снижение уровня БУН и уровня креатинина может быть вторичным по отношению к гипоперфузии почек
Пульсоксиметрия. Пульсоксиметрия полезна при оценке гипоксии и, следовательно, степени тяжести кардиогенного отека легких; она также полезна для мониторинга реакции больного на дополнительную оксигенацию и другие методы лечения.
Анализ газов артериальной крови – этот тест является более точным, чем пульсоксиметрия для измерения насыщения кислородом; Решение о начале искусственной вентиляции легких основывается, главным образом, на клинических данных, но в редких случаях результаты газов артериальной крови принимаются во внимание.
Электрокардиография
Увеличение левого предсердия и гипертрофия левого желудочка являются чувствительными, хотя и неспецифическими, признаками хронической дисфункции левого желудочка. Электрокардиография может свидетельствовать об острой тахидисритмии или брадидритмии или острой ишемии или инфаркте миокарда в качестве причины кардиогенного отека легких.
Компьютерная томография
КТ грудной клетки может быть полезным инструментом для дифференциации кардиогенного отека легких от острого респираторного дистресс-синдрома в отделении неотложной помощи с общей точностью диагностики 88,5%. Характеристики КТ грудной клетки с высокой положительной прогностической ценностью и умеренной отрицательной прогностической ценностью для кардиогенного отека легких, вероятно, включают наличие аттенюации матового стекла преимущественно в верхней доле или центральной области, а также консолидацию центрального воздушного пространства.
Лечение
Первоначальное лечение пациентов с кардиогенным отеком легких должно быть направлено на изучение основ реанимации, то есть дыхательных путей, дыхания и кровообращения. Кислород следует назначать всем пациентам, чтобы поддерживать насыщение кислородом более 90%. Любая связанная аритмия или ИМ должны лечиться соответствующим образом.
Методы доставки кислорода включают использование лицевой маски, неинвазивной вентиляции с поддержкой давления (которая включает двухуровневое положительное давление в дыхательных путях и постоянное положительное давление в дыхательных путях), а также интубацию и механическую вентиляцию. Какой метод используется, зависит от наличия гипоксемии и ацидоза, а также от уровня сознания пациента. Например, интубация и искусственная вентиляция могут стать необходимыми в случаях постоянной гипоксемии, ацидоза или изменения психического статуса. Использование неинвазивной вентиляции с поддержкой давления у пациентов с ацидозом с тяжелым острым кардиогенным отеком легких, по-видимому, не связано с неблагоприятными исходами (ранняя смертность и показатели интубации) у этих пациентов.
После первоначального ведения медикаментозное лечение кардиогенного отека легких сфокусировано на 3 основных задачах:
1) уменьшение легочного венозного возврата (снижение преднагрузки),
2) снижение системного сосудистого сопротивления (снижение постнагрузки) и, в некоторых случаях,
3) инотропное служба поддержки.
Понижение преднагрузки уменьшает гидростатическое давление в капиллярах легких и уменьшает трансдукцию жидкости в легочный интерстиций и альвеолы. Снижение постнагрузки увеличивает сердечный выброс и улучшает почечную перфузию, что допускает диурез у пациента с перегрузкой жидкостью.
Больные с тяжелой дисфункцией левого желудочка или острыми клапанными нарушениями могут иметь гипотензию. Эти лица могут не переносить лекарственные препараты. Следовательно, для поддержания адекватного артериального давления необходима инотропная поддержка для таких больных.
Больным, которые остаются гипоксичными, несмотря на дополнительную оксигенацию, и лицам, имеющим тяжелые респираторные расстройства, требуется дополнительная вентиляционная поддержка в дополнение к максимальной медикаментозной терапии.
Загрузка…
Источник
