Отек легких при вич

Вирусные пневмонии. Основной причиной вирусных пневмоний при ВИЧ-инфекции являются цитомегаловирус, а также вирус простого герпеса, Н. zoster, респираторно-синцитиальный вирус и др.
Вирусные пневмонии при ВИЧ-инфекции характеризуются постепенным началом и атипичным течением, часто предрасполагают к вторичным бактериальным пневмониям. Вероятность развития напрямую связана с иммунным статусом пациента (пневмонии вирусной природы у лиц с ВИЧ-инфекцией встречаются, как правило, при числе CD4 клеток < 50 кл/мкл).
Клиническая картина вирусных пневмоний обычно стертая. Общие симптомы включают застойные явления в носовой полости, острый ринит, ощущение тяжести в глазных яблоках. Отмечаются заложенность в горле и охриплость, позднее – головная боль, повышение температуры тела, озноб, общее недомогание, миалгии, непродуктивный кашель. Физикальные данные, как правило, незначительны. Основные причины летального исхода – отек легких и бактериальные суперинфекции.
Поражение легких цитомегаловирусной этиологии встречается у 74% пациентов с ВИЧ-инфекцией, но довольно редко удается установить истинную патогенетическую роль ЦМВ в патологическом процессе. ЦМВ пневмонии протекают как типичные интерстициальные пневмонии. Больных беспокоит непродуктивный мучительный кашель, одышка при физической нагрузке, тахипноэ, приступы удушья. Особенно тяжело протекают интерстициальные пневмонии, вызванные сочетанием ЦМВ и пневмоцисты, – летальность среди больных в таких случаях может достигать 92%.
Лимфоидная интерстициальная пневмония (ЛИП) почти исключительно встречается при ВИЧ-инфекции. Причем регистрируется примерно у 50% детей с педиатрическим СПИД. Развивается при числе CD4 клеток < 200-400 кл/мкл. Считают, что ЛИП – неспецифическое поражение, связанное с различными иммунными дефектами, аутоиммунными заболеваниями, и может даже трансформироваться в дальнейшем в лимфому. При этом происходит инфильтрация бронхиол и интерстиция лимфоцитами (при ВИЧ-инфекции это в основном Т-супрессоры), плазматическими клетками. Клиническая картина характеризуется медленным развитием одышки, длительным надсадным сухим кашлем. У детей наряду с дыхательными расстойствами наблюдается отставание в развитии, увеличение околоушных желез, гепатомегалия.
Неспецифическая интерстициальная пневмония. Течение заболевания мало отличается от течения интерстициальных пневмоний, вызванных специфическими возбудителями. Считают, что причиной их возникновения является агрессивное воздействие некоторых лекарственных препаратов, используемых в этиотропном лечении СПИД на легочный интерстиций.
Опухоли легких. Саркома Капоши – наиболее частое злокачественное новообразование у больных СПИД. Легочные поражения обычно сочетаются с другими проявлениями саркомы Капоши (лимфаденопатией, поражениями кожи и слизистых). При вовлечении респираторного тракта могут поражаться паренхима легких, плевра, медиастинальные лимфоузлы, бронхи.
Основные жалобы – непродуктивный кашель, прогрессирующая одышка, боли в грудной клетке и иногда кровохарканье (в результате эндобронхиальных повреждений). Другие проявления болезни связаны с анатомической локализацией опухоли в пределах респираторного тракта. Примерно у 66% пациентов с саркомой Капоши и поражением легких регистрируют те или иные оппортунистические инфекции. Поэтому, перед тем как отнести поражение легких на счет саркомы Капоши, следует исключить другие причины.
Лимфомы. Не-Ходжкинская лимфома – другая наиболее часто встречающаяся у ВИЧ-инфицированных опухоль. Так же как и саркома Капоши, развивается чаще у мужчин гомосексуальной ориентации. Лимфомы у ВИЧ-инфицированных появляются обычно на поздних стадиях заболевания. Поражение органов дыхания – одно из проявлений поражения всего организма, характеризуемое неспецифическими клиническими признаками. Средняя выживаемость составляет менее 1 года.
_________________________
Вы читаете тему: Поражение респираторного тракта при ВИЧ-инфекции (Ильенкова В. С., Карпов И. А., Доценко М. Л. БГМУ. “Медицинская панорама” № 5, май 2006)
- Причины и патогенез поражений легких при ВИЧ-инфекции.
- Клиническая картина поражений дыхательной системы при ВИЧ-инфекции.
- Бактериальные, грибковые, пневмоцистные пневмонии при ВИЧ-инфекции.
- Вирусные пневмонии, опухоли легких и лимфомы при ВИЧ-инфекции.
- Атипичные микобактериозы при ВИЧ-инфекции.
- Туберкулез органов дыхания при ВИЧ-инфекции.
- Особенности поражений органов дыхания у ВИЧ-инфицированных потребителей наркотиков.
- Диагностика поражений органов дыхания при ВИЧ-инфекции.
Источник
Давайте разберем изменения в легких при ВИЧ и их диагностику на КТ в вопросах и ответах.
Изменения в легких при ВИЧ
Когда ВИЧ-инфицированному пациенту можно поставить диагноз СПИДа?
Когда число Т-лимфоцитов CD4+ менее 200/мкл. Однако, основываясь на классификации Center for Disease Control and Prevention (CDC) 1993 года, ВИЧ-инфицированным больным с числом CD4+ более 200/мкл также можно поставить диагноз СПИД, если у них развиваются специфические оппортунистические инфекции или СПИД-ассоциированные состояния и опухоли. Одна треть из всех 24 СПИД-ассоциированных патологий поражает легкие.
Какая легочная оппортунистическая инфекция диагностируется у ВИЧ-положительных пациентов? Что находят на снимках?
 А и В. Пневмоцистная пневмония.
А и В. Пневмоцистная пневмония.
Инфильтраты по типу матового стекла с периферическим просветлением, напоминающие картину отека легких. В отличие от отека легких нет массивного плеврального выпота. Лимфаденопатия также встречается редко.
Это — пневмоцистная пневмония. На КТ грудной клетки у таких больных СПИДом обычно обнаруживаются кисты различного размера, большей частью в верхних долях, а также прикорневые затемнения паренхимы или матовые тени, схожие с отеком легких. При пневмоцистной пневмонии поражаются не только легкие, но и печень, селезенка, центральная нервная система (ЦНС), пазухи, костный мозг и медиастинальные лимфатические узлы.
Встречается ли пневмоцистная пневмония у людей, не больных СПИДом?
Да. Больные, применяющие лекарственные средства в виде аэрозолей, тоже входят в группу риска. У этих пациентов также чаще всего поражаются верхние доли.
Какое частое осложнение наблюдается при пневмоцистной пневмонии?
Пневмоцистная пневмония при ВИЧ часто осложняется пневмотораксом.
Что такое пневматоцеле? Какова его этиология?
Пневматоцеле — это транзиторные кистозные изменения, связанные с острой пневмонией или травмой. Они часто наблюдаются в верхних долях при пневмоцистной пневмонии.
Какое самое частое грибковое поражение наблюдается у больных СПИДом?
Криптококкоз, который поражает легочный интерстиций. Также у больных со сниженным иммунитетом часто встречается криптококковый менингит.
Часто ли у больных СПИДом встречается аспергиллез?
Нет. Однако он чаще встречается у больных с прогрессирующей стадией заболевания, которые особенно восприимчивы к грибку Aspergillus.
Что такое симптом ореола при ВИЧ?
 Симптом ореола
Симптом ореола
Плотное легочное образование, представляющее собой инвазивную аспергиллезную инфекцию, выявляется с характерным ореолом матового затенения вследствие паренхиматозных геморрагии
Это кольцо матового затемнения вокруг легочного узелка или другого образования, которое, как полагают, представляет собой паренхиматозное кровотечение. Симптом ореола возникает чаще всего при аспергиллезе вследствие грибковой инвазии в близлежащие небольшие сосуды, последующего ишемического некроза и геморрагии.
Что такое симптом воздушного полумесяца при ВИЧ?
 Признак воздушного полумесяца
Признак воздушного полумесяца
Плотное легочное образование, представляющее собой грибковую инфекцию, спадается внутри полости, оставляя при этом воздушную щель.
Это воздушный ободок или серп вокруг центрально расположенного плотного образования (мицетомы) внутри каверны. Воздушный полумесяц — это поздний признак некротического процесса: он возникает, когда мертвая ткань в полости каверны спадается. В дополнении к симптому ореола симптом воздушного полумесяца также часто встречается при аспергиллезной инвазии.
Чем отличается туберкулез у больного СПИДом от этой инфекции у больного без иммунодефицита?
Отличия тубуркулеза у пациента с ВИЧ и без:
- Заболевание принимает внелегочные формы, часто поражая ЦНС.
- Менее вероятно образование полостей.
- Часто обнаруживаются большие конгломераты с нечеткими краями.
- Туберкулиновая проба часто отрицательная.
Как часто встречаются микобактериальные инфекции при СПИДе?
 Сочетанная инфекции Mycobacterium avium с контралатеральным пневматоцеле после пневмоцистной пневмонии.
Сочетанная инфекции Mycobacterium avium с контралатеральным пневматоцеле после пневмоцистной пневмонии.
А. Присутствует обширное уплотнение с наличием полостей в верхней доле левого легкого, а также обструкция верхушечного сегментарного бронха в этой же доле.
В. В верхней доле правого легкого обнаруживаются тонкостенные полости, представляющие собой пневматоцеле после пневмоцистной пневмонии.
Довольно часто. Кроме туберкулеза, больные СПИДом поражаются Mycobacterium avium intracellulare. Эта оппортунистическая инфекция дает мало легочных проявлений и, следовательно, не выявляется на снимках, однако она может проявляться профузными поносами, синдромом мальабсорбции, анемией и желтухой.
Назовите три причины образования двусторонних узелков в легких у больных СПИДом?
Это:
- Инфекции: грибковые или микобактериальные.
- Септические эмболы.
- Новообразования: лимфома или саркома Капоши.
Какова самая частая СПИД-ассоциированная опухоль?
Саркома Капоши. На втором месте — лимфома.
О какой опухоли следует думать при обнаружении на КТ легочных узелков в виде языков пламени?
 Саркома Капоши при ВИЧ
Саркома Капоши при ВИЧ
Узелки в виде языков пламени и опухоль окружены участками легочных геморрагий.
Саркома Капоши. Узелки в виде языков лламени в действительности являются образованиями, окруженными областью легочной геморрагии неправильных очертаний, схожей с симптомом ореола. В дополнение к кожным поражениям красного или фиолетового цвета у больных саркомой Капоши появляются легочные симптомы — кашель и одышка.
Каковы КТ-признаки саркомы Капоши?
 Саркома Капоши на КТ
Саркома Капоши на КТ
А. Неспецифические признаки в виде диффузных легочных узелков и двустороннего плеврального выпота с предшествующими слизисто-кожными поражениями говорят о диагнозе саркомы Капоши
Б. Сливные узелки проявляют сходство с отдельными уплотнениями. Также обратите внимание на прикорневую лимфаденопатию
На КТ грудной клетки обнаруживаются сливные легочные узелки, плевральный выпот, лимфаденопатия.
Какое радиологическое исследование помогает в дифференциальном диагнозе саркомы Капоши и других заболеваний, сопровождающихся наличием легочных узелков?
Сканирование с радиоактивным галлием. Инфекции и лимфома дают высокое накопление галлия, а при саркоме Капоши накопления нет.
Назовите три причины появления диффузных легочных инфильтратов у больных со сниженным иммунитетом?
Это:
- Пневмоцистная пневмония.
- Саркома Капоши.
- Лимфоцитарная интерстициальная пневмония.
Какой тип лимфомы возникает у больных СПИДом?
СПИД-ассоциированная лимфома, как правило, В-клеточной природы. Этиологическим агентом обычно служит вирус Эпштейна-Барр, также вызывающий мононуклеоз.
Какие группы лимфатических узлов чаще всего поражаются при СПИД-ассоциированной лимфоме?
Как ни странно, 30-90 % случаев СПИД-ассоциированная лимфома являются экстранодальными, в основном поражая желудочно-кишечный тракт, печень, костный мозг и ЦНС. В 25 % случаев поражаются интраторакальные узлы как легочной паренхимы, так и плевры (по данным National Cancer Institute).
Какая интерстициальная пневмония встречается у больных со сниженным иммунитетом?
Лимфоцитарная интерстициальная пневмония (прелимфоматоз) встречается, но не часто. Она наблюдается у ВИЧ-инфицированных, особенно у детей, и у больных с аутоиммунными нарушениями, такими как ревматоидный артрит.
У ВИЧ-инфицированного больного появились диффузные везикулопустулезные высыпания, кашель и двусторонние узелки в легких. О каком заболевании следует думать в первую очередь?
О ветряной оспе, вызванной вирусом Varicella zoster. Пневмония развивается у 50 % больных с сохраненным иммунитетом, а при иммунодефиците риск значительно увеличивается. Признаки ветряной оспы неспецифические, но чаще всего обнаруживаются рассеянные, нечетко обозначенные легочные узелки.
Ключевые моменты
отдельные СПИД-ассоциированные состояния у больных с числом С04-лимфоцитов более 200/мкл
- Кандидоз бронхов, трахеи и легких.
- Кандидоз пищевода.
- Кокцидиоидомикоз, диссеминированный или внелегочный.
- Гистоплазмоз, диссеминированный или внелегочный.
- Саркома Капоши.
- Лимфома Беркитта.
- Иммунобластная лимфома.
- Поражение Mycobacterium avium или Mycobacterium cansacii, диссеминированное или внелегочное.
- Туберкулез любой локализации (легочный или внелегочный).
- Поражение другими видами микобактерий или неидентифицированными видами, диссеминированное или внелегочное.
- Пневмоцистная пневмония.
- Рецидивирующая пневмония.
Стрэнг Джон Г.
Источник
Респираторный тракт при ВИЧ-инфекции является одной из главных мишеней для разнообразных инфекций и опухолей. По данным различных авторов, удельный вес поражений органов дыхания в общей заболеваемости СПИД составляет от 41 до 50%.
Поражение легочной ткани у пациентов с нарушенным иммунным статусом характеризуется рядом особенностей:
- легочные поражения вызываются как «банальными», так и «оппортунистическими» патогенами;
- часто поражение легких является одним из проявлений диссеминированного процесса;
- имеется склонность к множественным рецидивам, частота которых возрастает по мере прогрессирования иммунодефицита. Легочные инфекции занимают 1-е место среди рецидивирующих инфекционных заболеваний у ВИЧ-инфицированных и нередко представляют угрозу для жизни больного.
Этиология поражений легких
Этиология поражений легких при ВИЧ-инфекции достаточно разнообразна. Хотя основной вклад в развитие поражений респираторного тракта вносят обусловленные иммунодефицитом состояния оппортунистические инфекции и опухоли (до 70%), имеет место и наличие других, не связанных с иммунным статусом заболеваний (бронхиальная астма, эмфизема легких, бронхоэктатическая болезнь, бронхогенная карцинома и др.). Основные возбудители оппортунистических инфекций, опухоли, поражающие легкие при ВИЧ-инфекции, а также другие заболевания, развивающиеся при ВИЧ-инфекции и протекающие с поражением легких, приведены в табл. 1.
Таблица 1.
Причины поражения легких при ВИЧ-инфекции
| Инфекции (наиболее часто выделяемые организмы) |
| Бактерии * |
| Streptococcus pneumoniae Haemophilus influenzae Грамотрицательные бактерии (Pseudomonas aeruginosa, Klebsiella pneumoniae) Staphylococcus aureus |
| Микобактерии |
| Mycobacterium tuberculosis ** Mycobacterium kansasii *** Mycobacterium avium complex *** |
| Грибы |
| Pneumocystis carinii • Cryptococcus neoformans *** Histoplasma capsulatum *** Coccidioides immitis *** Aspergillus species Candida species |
| Вирусы |
| Cytomegalovirus (CMV) • Herpes simplex virus (HSV) • |
| Паразиты |
| Toxoplasma gondii *** Strongyloides stercoralis |
| Опухоли |
| Саркома Капоши • Не-Ходжкинская лимфома • Бронхогенная карцинома |
| Другие заболевания |
| Поражения верхних дыхательных путей |
| Инфекции верхних дыхательных путей Синуситы Фарингиты |
| Поражения нижних отделов дыхательных путей |
| Лимфоцитарная интерстициальная пневмония •• Неспецифическая интерстициальная пневмония Острый бронхит Астма Хронический бронхит Бронхоэктазы Эмфизема Первичная легочная гипертензия |
Примечания:
* при регистрации > 2 эпизодов заболевания, вызванного этим возбудителем в течение 12 месяцев, оно считается СПИД-индикаторным;
** СПИД-индикаторное заболеваниеу взрослых и подростков. У детей считается СПИД-индикаторным, если сочетается с диссеминированным или внелегочным процессом;
*** СПИД-индикаторное заболевание у взрослых, подростков и детей, если сочетается с диссеминированным или внелегочным процессом;
• СПИД-индикаторное заболевание у взрослых, подростков и детей;
•• СПИД-индикаторное заболевание у детей < 13 лет. Не является СПИД-индикаторным для взрослых и подростков.
Патогенез
Причиной поражения различных органов и систем организма при ВИЧ-инфекции является не столько прямое патогенное действие ВИЧ на клетки этих систем и органов, сколько косвенное его воздействие путем создания благоприятных условий для проявления патогенного потенциала оппортунистических инфекций и неоплазм.
Клетки респираторного тракта не инфицируются непосредственно ВИЧ, так что легочная патология при ВИЧ-инфекции является вторичной, развивающейся на фоне генерализованного иммунодефицитного состояния, обусловленного дефектами всех звеньев иммунной системы.
Таким образом, можно обозначить следующий спектр заболеваний легких, обусловленный дефектами иммунитета:
- нарушение защитной функции организма в целом способствует частому развитию бактериальных инфекций;
- дисфункция гуморального иммунитета приводит к повышенной восприимчивости к микроорганизмам, имеющим капсулу: S. pneumoniae, H. influenzae и др.;
- дефицит клеточного иммунитета провоцирует инфекции, вызванные M. tuberculosis, M. Avium Complex, CMV, Herpes viruses, Criptococcus, Coccidioides, Histoplasma, Pneumocystis, Toxoplasma, Strongyloides.
_________________________
Вы читаете тему: Поражение респираторного тракта при ВИЧ-инфекции (Ильенкова В. С., Карпов И. А., Доценко М. Л. БГМУ. “Медицинская панорама” № 5, май 2006)
- Причины и патогенез поражений легких при ВИЧ-инфекции.
- Клиническая картина поражений дыхательной системы при ВИЧ-инфекции.
- Бактериальные, грибковые, пневмоцистные пневмонии при ВИЧ-инфекции.
- Вирусные пневмонии, опухоли легких и лимфомы при ВИЧ-инфекции.
- Атипичные микобактериозы при ВИЧ-инфекции.
- Туберкулез органов дыхания при ВИЧ-инфекции.
- Особенности поражений органов дыхания у ВИЧ-инфицированных потребителей наркотиков.
- Диагностика поражений органов дыхания при ВИЧ-инфекции.
Источник
У онкологического больного появилась жидкость в легких — что это означает? Насколько это опасно? Как лечить это состояние?
«Жидкость в легких» — не совсем медицинский термин. Когда произносят это словосочетание, обычно имеют в виду одно из двух состояний:
- Отек легкого. Легочная ткань состоит из многочисленных мельчайших мешочков с тонкой стенкой — альвеол. Именно через них происходит насыщение крови кислородом и выделение углекислого газа в воздух. Если в них скапливается жидкость, такое состояние называют отеком легкого.
- Экссудативный плеврит. При этом жидкость скапливается между листками плевры — тонкой пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри стенки грудной полости.
В этой статье мы поговорим о «жидкости в легких», которая вызвана отеком легкого.
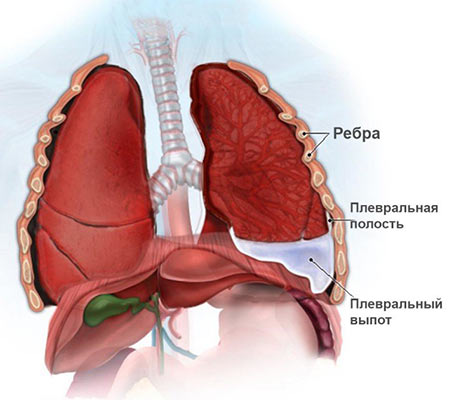
Причины появления жидкости в легком
Отек легкого может возникать не только при онкологических заболеваниях. Все причины этого состояния делят на две большие группы:
- Кардиогенные — связанные с нарушением работы сердца.
- Некардиогенные — связанные с другими патологическими процессами в организме, например, с увеличением проницаемости легочных капилляров.
Подробнее о возможных причинах отёка:
- Онкологические заболевания внутренних органов
- Различные болезни, вызывающие сепсис, пневмонию, застои кровообращения
- Передозировка ряда лекарств, а также наркотических средств
- Воздействие радиации на ткани лёгких
- Болезни сердца в стадии декомпенсации
- Тромбоэмболия сосудов и капилляров лёгких
При онкологических заболеваниях встречаются как кардиогенные, так и некардиогенные причины.
Народные средства
Существует множество «народных» способов лечения отёка лёгкого. Среди рецептов, которые должны способствовать снятию отёка, наиболее часто встречаются составы на основе следующих растений:
- Вишня
- Лен
- Корень солодки
- Плоды можжевельника
- Корень любистка
- Корень стальника
- Зверобой
- Плоды шиповника
- Листья крапивы
- Листы подорожника
- Лист толокнянки
Эти и некоторые другие растения в различных пропорциях предлагается заварить, запарить или настоять. Такой раствор должен помочь в лечении патологии.
Некоторые вещества, содержащиеся в этих растениях, действительно могут способствовать облегчению симптомов, однако, в качестве основного лечения, малоэффективны.
Жидкость в легких при онкологии
У онкологических больных отек легкого нередко возникает в качестве осложнения химиотерапии.
Некоторые противоопухолевые препараты (антрациклины, циклофосфамид) и высокодозная лучевая терапия вызывают поражение сердечной мышцы — кардиомиопатию. При этом мышцы желудочков сердца слабеют и не могут адекватно справляться со своими функциями, развивается сердечная недостаточность, которая приводит к отеку легкого. Часто симптомы нарастают постепенно.
Острый некардиогенный отек легких может развиваться при лечении интерлейкином-2, митомицином, винбластином. У пациентов, которые получают химиотерапию, снижен иммунитет и повышен риск инфекций, при которых может развиваться острый респираторный дистресс-синдром — состояние, при котором в легких развивается воспаление, и они заполняются жидкостью. При лечении третионином возможен синдром системной капиллярной утечки, редкое состояние, при котором жидкость скапливается в легких и других органах.
Больные, у которых проводилась лучевая терапия в области грудной клетки, имеют повышенный риск поражения венечных артерий и сердечных клапанов. При этом нарушается работа сердца и развивается сердечная недостаточность.
Кардиогенный отек легких может быть вызван и самой опухолью при развитии сердечной недостаточности в результате следующих состояний:
- Поражение метастазами лимфоузлов в грудной клетке и сдавление сердца.
- Метастазы опухолей в сердечной сорочке — перикарде.
- Синдром верхней полой вены, когда нарушается возврат крови к сердцу от верхней части тела в результате перекрытия просвета вены опухолью и тромбами.
Иногда рак ни при чем: просто он сочетается с тяжелым сердечно-сосудистым заболеванием, которое приводит к сердечной недостаточности и скоплению жидкости в легких.
Какими симптомами проявляется отек легких?
Жидкость в легких может накапливаться быстро или постепенно. В зависимости от этого, различают острый и хронический отек легких. Их симптомы различаются:
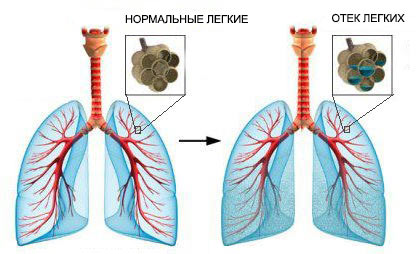
Острый отек легких | Хронический отек легких |
|
|
Чем опасна жидкость в легких и какие осложнения возможны?
Острый и запущенный хронический отек легких представляет опасность для жизни. Легкие перестают справляться со своей функцией, в тканях нарастает кислородное голодание.
Отсутствие адекватного лечения может грозить рядом осложнений, которые могут угрожать жизненно важным системам организма:
- Развитие молниеносного отёка — опаснейшее состояние, способное вызвать смерть в течение нескольких минут
- Обструкция дыхательных путей в следствие образования большого количества пены
- Затруднённое и угнетённое дыхание
- Тахиаритмия и асистолия — экстремальное увеличение частоты сердечных сокращений
- Дестабилизация артериального давления
Если принять своевременные лечебные меры, многие из этих осложнений поддаются лечению.
Как лечить больного, у которого жидкость в легких?
Первая мера помощи при остром отеке легких — подача кислорода через маску. Это помогает уменьшить симптомы. Иногда показана искусственная вентиляция легких. Для того чтобы вывести из организма лишнюю жидкость, назначают фуросемид (лазикс). Уменьшить одышку и тревогу помогает морфин и другие препараты. Вазодилятаторы (например, натрия нитропруссид) расширяют сосуды и уменьшают нагрузку на сердце.
Если у пациента с отеком легкого повышено артериальное давление, назначают препараты, которые помогают его сбить, если снижено — его стараются повысить.
Проводят лечение состояния, из-за которого в легких скапливается жидкость. Если причиной стали побочные эффекты химиотерапии, врач может отменить препараты, заменить их на другие.
Прогнозы
Последствия плеврита находятся в прямой зависимости от основного диагноза. Как правило, патологическое образование жидкости в плевре свидетельствуют о терминальных стадиях онкологического процесса. Прогноз для пациента, у которого в плевральной полости скапливается жидкость при таком диагнозе неблагоприятный. Само же нахождение жидкости в плевре не представляет собой опасности для жизни. Однако её наличие — это повод для тщательного контроля здоровья пациента.
Профилактика
Профилактика накопления жидкости в плевре при онкологии заключается в мерах, направленных на устранение заболевания, способного его спровоцировать. Жидкость в легких при раке может накапливаться при таких диагнозах как туберкулез легких, другие легочные заболевания нетуберкулезного происхождения (пневмония), ревматизм. Другие меры по его предотвращению связаны с общими рекомендациями для оздоровления организма: сбалансированная диета, регулярные физические упражнения, закаливание, соблюдение режима сна и отказ от вредных привычек, способных снизить иммунитет.
Источник
