Отек легких при стенокардии первая помощь

Кардиогенный отек легких – это патологическое состояние, которое характеризуется перфузией жидкости из легочных сосудов в интерстициальное пространство и альвеолы. Является следствием острой сердечной недостаточности. На начальном этапе болезни у пациента выявляется акроцианоз, тахикардия, одышка. По мере развития патологии из дыхательных путей начинает выделяться пена белого или розоватого цвета. Определяются признаки гипоксии. Диагноз выставляется на основании клинической картины и анамнестических данных. Лечение включает кислород, пропущенный через 70% этиловый спирт, ИВЛ, наркотические анальгетики, петлевые мочегонные, нитраты. По показаниям применяются кардиотоники, бронхолитики.
Общие сведения
Кардиогенный отек легких (КОЛ) – накопление жидкости в легочных пузырьках или интерстициальном пространстве. Обычно наблюдается у пациентов, имеющих кардиологический анамнез. Возникает в виде преходящего осложнения, купировать которое иногда удается на догоспитальном этапе. Вне зависимости от результатов оказания первой помощи пациент подлежит госпитализации в ОРИТ. Частота встречаемости у мужчин несколько выше, чем у женщин, соотношение – примерно 7:10. Это обусловлено несколько более поздним развитием атеросклероза и коронарной патологии у представительниц женского пола. Кардиогенный ОЛ может отмечаться при сердечной недостаточности любого происхождения, однако чаще диагностируется при ослаблении функции левого желудочка.
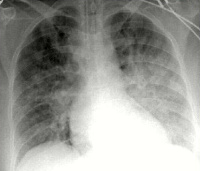
Кардиогенный отек легких
Причины
Нарушения в работе сердца возникают при органических изменениях органа, значительном увеличении ОЦК, под действием некардиогенных факторов. Определение первопричины – важный диагностический этап, поскольку от этиологии состояния зависит схема лечения. К числу заболеваний, при которых развивается отек сердечного происхождения, относятся:
- Левожелудочковая недостаточность (ЛН). Является истинным ухудшением сократительной способности сердца, чаще всего становится причиной гидротизации легких. Наблюдается при миокардитах, остром инфаркте миокарда, локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС.
- Увеличение ОЦК. Отмечается при острой почечной недостаточности, на фоне нарушения водного баланса. Жидкость, введенная больному внутривенно или употребленная им через рот, не выводится из организма, формируется КОЛ. Аналогичная ситуация создается при неверно подобранном объеме инфузионной терапии, тиреотоксикозе, анемии, циррозе печени.
- Легочная венозная обструкция. Причина – органические пороки развития венозной системы. Определяется при митральном стенозе, аномальном впадении легочных вен, их гипоплазии, формировании сосудистых мембран, фиброза. Кроме того, данное состояние возникает при наличии послеоперационных рубцов, сдавлении сосуда опухолью средостения.
- Некардиальные причины. Сердечные нарушения и, соответственно, пульмональный отек может стать результатом острого отравления кардиотоксическими ядами, нарушений мозгового кровообращения с поражением зон, отвечающих за работу сердца и сосудистый тонус, травм черепа. Патология нередко является симптомом шока любой этиологии.
Патогенез
Кардиогенный пульмональный отек имеет два механизма развития. При истинной левожелудочковой недостаточности происходит ослабление сократительной способности левого желудочка. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление. Второй патогенетический механизм встречается при гипергидратации. Левый желудочек при этом работает нормально, однако его объем оказывается недостаточным для того, чтобы вместить в себя всю поступающую кровь. Дальнейшее развитие процесса не отличается от истинной разновидности ЛН.
Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Осложнения
Осложнения преимущественно связаны с гипоксией и гиперкапнией. При длительном течении болезни происходит ишемическое поражение клеток головного мозга (инсульт), что в дальнейшем приводит к интеллектуальным и когнитивным расстройствам, соматическим нарушениям. Недостаточное содержание кислорода в крови становится причиной кислородного голодания внутренних органов, что нередко заканчивается частичным или полным прекращением их деятельности. Наиболее опасна ишемия миокарда, которая может завершаться развитием инфаркта, фибрилляции желудочков, асистолии. На фоне кардиогенного отека иногда наблюдается присоединение вторичной инфекции и возникновение пневмонии.
Диагностика
Предварительный диагноз устанавливается бригадой скорой помощи. Дифференциация проводится с отеком легких несердечного происхождения. Определить причину болезни при первом контакте с пациентом затруднительно, поскольку клинические признаки КОЛ и патологии другого генеза практически не отличаются. Критерием постановки диагноза является наличие в анамнезе хронического сердечного заболевания, аритмии. В пользу несердечной причины свидетельствует наличие тиреотоксикоза, эклампсии, сепсиса, массивных ожогов, травм. В стационаре список диагностических мероприятий расширяется, пациенту показаны следующие обследования:
- Физикальное. При аускультации определяются сухие или влажные хрипы, при перкуссии отмечается появление «коробочного» звука. При сохраненном сознании больной занимает вынужденное положение, при психомоторном возбуждении мечется, не отдает себе отчета в происходящем.
- Лабораторное. В крови обнаруживаются признаки гипоксемии и гиперкапнии. SpО2 менее 90%, PaО2 менее 80 мм рт. ст., pH менее 7.35, лактат более 2 ммоль/литр. При гипергидратации уровень ЦВД превышает 12 мм водного столба. Если причиной патологии является инфаркт, в крови увеличиваются концентрации кардиоспецифического тропонина, КФК и КФК МВ.
- Инструментальное. На ЭКГ выявляются признаки пароксизмальных нарушений, острого коронарного синдрома, ишемии миокарда (коронарная т-волна, подъем сегмента ST). Рентгенография свидетельствует о снижении пневматизации полей легких по типу снежной бури, при альвеолярной разновидности просматривается затемнение в виде бабочки. На УЗИ сердца определяются признаки гипокинезии левого желудочка.
Лечение кардиогенного отека легких
Терапия на этапе медицинской эвакуации и в стационаре в целом не различается. Вне ЛПУ некоторые методы лечения могут быть проигнорированы из-за отсутствия технической возможности их реализации. Целью первой помощи является устранение клинических проявлений болезни, стабилизация состояния, транспортировка в кардиологическую реанимацию. В медицинском учреждении производят полную ликвидацию пневмонической гипергидратации и вызвавшей ее причины. К числу лечебных методик относятся:
- Оксигенотерапия. При транспортировке осуществляется введение пропущенного через 70% спирт кислорода посредством назальных канюль. В условиях стационара возможен перевод больного на искусственную вентиляцию легких со 100% O2. В качестве пеногасителя используется спирт или тифомсилан. Предпочтительным является инвазивный метод ИВЛ с интубацией трахеи. Вентиляция через маску не применяется в связи с высоким риском аспирации. Для повышения эффективности работы аппарата дыхательные пути очищают от пены с помощью электроотсоса.
- Дегидратация. Для разгрузки малого круга кровообращения и уменьшения ОЦК больной получает петлевые диуретики в высоких дозах. Назначается фуросемид и его аналоги. Использование маннита противопоказано, поскольку вначале он увеличивает поступление жидкости в сосудистое русло, что приводит к усугублению ситуации. По показаниям может быть проведена ультрафильтрация крови с отбором необходимого объема жидкой фракции.
- Анальгезия. Препарат выбора – морфин. Вводится внутривенно под контролем дыхания. Способствует устранению боли и тревожности, расширению сосудов большого круга, уменьшению нагрузки на легочные вены. При выраженном психомоторном возбуждении или болевом синдроме применяется нейролептанальгезия – сочетание наркотического анальгетика с антипсихотическим средством. При САД ниже 90 единиц наркотики и нейротропные препараты противопоказаны.
- Стимуляция сердца. Кардиотонические средства используются только при истинной ЛЖ. Препаратом выбора является дофамин, который подается титрованно через шприц-насос или инфузионную систему с дозатором. Для достижения инотропного эффекта требуются дозы менее 5 мг/кг/час. Для повышения АД дозировки должны превышать указанное значение. Вместо прессорных аминов могут назначаться сердечные гликозиды (коргликон, строфантин).
- Снижение ОПСС. Показаны нитраты (нитроглицерин). Медикаменты этой группы способствуют расширению периферических и коронарных артерий, облегчают работу сердца, способствуют уменьшению притока крови к легким. На этапе транспортировки применяются таблетированные сублингвальные формы, в стационаре выполняется внутривенное введение.
Лечение кардиогенного отека осуществляет врач-реаниматолог. При необходимости пациенту назначают консультации кардиолога или кардиохирурга, терапевта, пульмонолога. Во время пребывания больного в ОРИТ круглосуточно проводят мониторинг АД, ЧСС, ЧДД, SpO2, температуры тела. Ежедневно производят анализы биохимического состава крови, определяют КЩС и электролиты, маркеры острой коронарной патологии, при необходимости измеряют ЦВД.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
Источник
Отек легких – это патологическое состояние, при котором жидкость начинает скапливаться в альвеолах. Ситуация возникает, когда сердце не может нормально перекачивать кровь из кровеносных сосудов легких в другие органы. Это препятствует эффективному газообмену и приводит к гипоксии организма. Легочный отек возникает внезапно и стремительно нарастает. Состояние может закончиться летальным исходом.
Классификация отека легких
Существует несколько форм заболевания по скорости развития:
- Молниеносная – процесс нарастает стремительно, и в течение нескольких минут пациент умирает.
- Острая – клиническая картина развивается на протяжении 4 часов. Вероятность летального исхода довольно высока и возникает на фоне инфаркта или мозговой травмы.
- Подострая – характеризуется чередованием активных и спокойных стадий. Причиной является печеночная недостаточность.
- Затяжная – симптомы нарастают в течение 12 часов без ярких признаков. Основой являются сердечная недостаточность или заболевания дыхательной системы.
Различные причины формируют отдельные типы отека легкого. Чаще всего встречаются кардиогенный, неврологический или аллергический варианты.
Этиология острого состояния
Наиболее частой причиной отека легких является левожелудочковая недостаточность.
Патология возникает на фоне таких заболеваний, как:
- инфаркт;
- аритмия;
- дефекты клапана;
- гипертоническая болезнь.
Дополнительно существуют некардиальные причины отека легких:
- травмы;
- токсичные вещества;
- вдыхание дыма;
- высотная болезнь;
- грипп;
- пневмония;
- COVID-19;
- воспаление поджелудочной железы;
- аллергические реакции;
- болезни почек.
Введение некоторых внутривенных препаратов также может вызвать патологическое состояние.
Патогенез
Альвеолы – это структурные элементы легких, в которых происходит газообмен. Обычно они заполнены воздухом. Когда в альвеолах накапливается жидкость, нарушаются процессы нормального газообмена. По различным причинам сердце не перекачивает кровь из легких. В результате кровь накапливается в кровеносных сосудах легких, а затем просачивается в просвет альвеол. Появляются признаки отека легких. Вероятность благоприятного или неблагоприятного исхода поставлена в зависимость от формы патологии и квалифицированной помощи пациенту. По статистическим данным примерно 25 % больных умирает от отека легких.

Клинические проявления
Симптомы отека легких возникают внезапно. Больной обычно бледен, вспотел и принимает сидячее положение, в котором он лучше всего дышит. Также больной может испытывать сильное беспокойство. Дыхание быстрое и поверхностное, его можно описать как «хрипы».
Среди дополнительных симптомов отека легких различают:
- бледные кожные покровы или цианоз;
- учащенное сердцебиение;
- сухой кашель, со временем переходящий во влажный;
- затрудненное, учащенное дыхание, поверхностные вдохи и короткие выдохи;
- могут появиться пенистые желтые выделения с оттенком крови;
- низкое или высокое КД.
Особенности проявления состояния при беременности
Во время беременности отек легких может возникать как на фоне проблем с сердцем, так и при изначально нормально протекающих физиологических изменениях женского организма. Наиболее частыми причинами являются многоплодная беременность и проявления преэклампсии. При нарастании признаков требуется посадить пациентку и вызвать скорую помощь. В стационаре назначают оксигенотерапию, мочегонные и гипотензивные средства. Если проведенная терапия не приносит результатов, беременную подключают к аппарату искусственного дыхания.
Особенности заболевания у детей
В детском возрасте проблемы с сердцем наблюдаются намного реже, чем у взрослых. Поэтому основными причинами отека легких становятся заболевания дыхательной системы или сильные травмы. Опасную патологию можно заподозрить, если ребенок становится беспокойным, ощущает нехватку воздуха и жалуется на страх смерти. В этом случае требуется немедленно доставить больного в стационар, где будут проведены реанимационные действия.
Осложнения
Патология сама по себе является угрожающим осложнением. При этом несоблюдение сроков и надлежащей медицинской помощи может привести к смерти. Последствия отека легких, даже при успешном купировании, иногда приводят к застойной пневмонии, формированию признаков пневмосклероза и нарушению работы внутренних органов.
Первая помощь при отеке легких
При своевременном и эффективном вмешательстве патологическое состояние быстро проходит. Следует как можно скорее уменьшить одышку и улучшить оксигенацию крови.
Неотложная помощь при отеке легких включает в себя:
- первоочередно следует вызвать скорую помощь и указать состояние пациента;
- ожидая приезда скорой помощи, необходимо удерживать пациента в сидячем положении;
- открыть окно и обеспечить больному доступ свежего воздуха.
Это практически все, что близкие могут сделать в данной ситуации. Все остальное делает бригада медиков, начиная с подачи кислорода, установки внутривенного катетера и проведения оказания медикаментозной помощи. Сразу принимается решение о транспортировке пациента в больницу, но при этом постоянно вводятся лекарства и контролируется его жизнедеятельность. Только в специализированном учреждении создаются оптимальные условия для вывода пациента из тяжелого состояния.
Диагностика заболевания
Врач диагностирует состояние на основании анамнеза и типичных изменений, наблюдаемых во время обследования. При осмотре пациента с отеком легких врач слышит типичные аускультативные изменения. Показатели тонометра определяют высокое или слишком низкое АД. При пальпации определяется отек нижних конечностей (у людей с обострением хронической сердечной недостаточности).
Инструментальная диагностика отека легких:
- рентген органов грудной клетки;
- ЭКГ;
- эхокардиография сердца;
- лабораторные анализы крови;
- анализ крови на кислород и углекислый газ.
Лечение отека легких
На первом месте при лечении отека легких стоит неотложная медицинская помощь. Требуется немедленное выполнение интенсивного лечения. Пациенту назначают кислород с высокой скоростью потока и внутривенно вводят диуретики. В зависимости от значений АД назначают соответствующие препараты для его стабилизации. Иногда, несмотря на прием лекарств, состояние пациента не улучшается и из-за недостаточной оксигенации крови. В этом случае при лечении отека легких необходимы интубация (размещение пластиковой трубки в трахее пациента для обеспечения проходимости дыхательных путей) и временная поддержка дыхания с помощью аппарата ИВЛ.
Контроль излеченности
Своевременное лечение обычно облегчает признаки отека легких. Заболевание, провоцирующее патологию, требует тщательной диагностики и лечения, чтобы предотвратить угрозу жизни. Пациент должен находиться под постоянным наблюдением семейного врача и кардиолога.
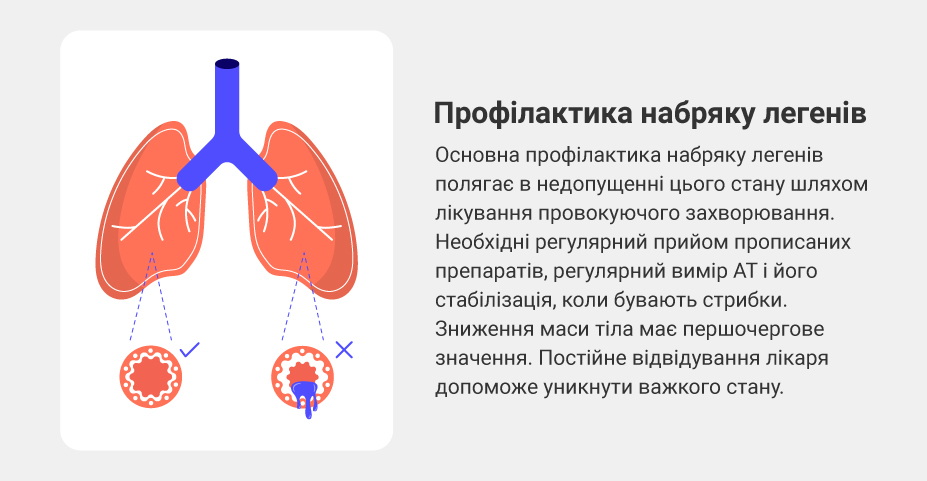
Профилактика отека легких
Основная профилактика отека легких заключается в недопущении данного состояния путем лечения провоцирующего заболевания. Необходимы регулярный прием прописанных препаратов, регулярное измерение АД и его стабилизация при скачках. Снижение массы тела имеет первоочередное значение. Постоянное посещение врача поможет избежать тяжелого состояния.
Советы и рекомендации
Отек легких нельзя вылечить с помощью народной медицины. В данном случае самолечение приведет к летальному исходу. Только квалифицированная медицинская помощь способна предотвратить последствия патологического состояния.
Вопрос-Ответ
Чем отличается отек легких от сердечной астмы?
Основные сходства отека легких и сердечной астмы – одышка, удушье, сухой кашель и вынужденное сидячее положение. К основным симптомам сердечной астмы относятся цианоз, покашливание, сухие хрипы и крепитация. При отеке легких одышка более выражена (30-35 в минуту), часто сопровождается сильными приступами удушья. К признакам развивающегося отека легких относятся пенистая мокрота и влажные хрипы. Основные отличия отека легких от сердечной астмы: клокочущее дыхание, влажные хрипы, которые хорошо слышны на расстоянии, в мокроте может присутствовать кровь. Установить точный диагноз и тяжесть заболевания могут только пульмонолог и кардиолог.
Для чего применяют морфин при отеке легких?
Использование морфина внутривенно при отеке легких способствует снятию психоэмоционального возбуждения, уменьшению одышки, а также имеет сосудорасширяющее действие. Препарат лечит тахикардию, обезболивает, купирует сильные боли. При лечении отека легких морфин вводят только внутривенно.
Сколько живут при отеке легких?
Продолжительность жизни при отеке легких напрямую зависит от общего состояния организма больного и вида отека. Самые благоприятные прогнозы при некардиогенном отеке. По статистике, после кардиогенного отека выживают до 50 % больных. При молниеносной и токсической форме при отсутствии неотложной помощи спасти человека практически невозможно.
Как распознать дома отек легкого?
О начинающемся отеке легких можно судить по таким признакам: одышка и удушье, ощущение нехватки воздуха, сопровождающиеся нарастающим беспокойством и возбуждением; повышенная потливость; цианоз кожных покровов; кашель с отхождением пенистой мокроты. По мере развития отека к вышеперечисленным проявлениям присоединяются такие симптомы, как увеличение ЧСС и падение АД, появляются хрипы, слышные на расстоянии. Психоэмоциональное возбуждение сменяется апатией и угнетенным состоянием. Больной получает некоторое облегчение от положения сидя с упором на руки и опущенными вниз ногами. Достоверно указать на наличие отека легких может рентгенография грудной клетки.
Как снять аллергический отек легких?
Чтобы снять аллергический отек легких, необходимо исключить контакт с аллергеном и вызвать неотложную помощь. Лечение отека легких при аллергии включает купирование патологического процесса и назначение лекарственных препаратов (морфина, сердечных гликозидов, антигистаминных препаратов, антигипертензивных, аритмических средств и т. п.). После улучшения состояния обязательно нужно обратиться за консультацией к аллергологу.

Автор статьи:
Заведующая терапевтическим отделением на Оболони, врач-терапевт высшей категории, пульмонолог первой категории

Эксперт по направлению:
Врач-пульмонолог, аллерголог высшей категории, кандидат медицинских наук
Какой врач лечит отек легких?
Консультация опытного врача-кардиолога либо пульмонолога клиники МЕДИКОМ и специальное оборудование помогут быстро купировать острое состояние. У нас пациенту обеспечат эффективное лечение отека легких в Киеве, включая неотложную помощь. Обращайтесь за помощью в ближайшее подразделение нашей клиники на Оболони и Печерске, чтобы не допустить негативных последствий.

Алексеенко Елена Ивановна
Зав. терапевтическим отделением на Печерске, врач-кардиолог высшей категории

Беличенко Елена Александровна
Кардиолог ІІ категории, детский кардиоревматолог, врач ультразвуковой диагностики

Гершкович Игорь Викторович
Врач-кардиолог, реаниматолог, терапевт высшей категории, кандидат медицинских наук

Голод Андрей Григорьевич
Врач-кардиолог высшей категории, врач-терапевт, к.м.н.

Гришило Антон Павлович
Врач-пульмонолог, аллерголог высшей категории, кандидат медицинских наук

Дутчак Михаил Григорьевич
Врач медицины неотложных состояний, врач-кардиолог высшей категории

Еременко Светлана Николаевна
Детский врач-кардиоревматолог высшей категории

Касьяненко Татьяна Владимировна
Врач-кардиолог высшей категории, врач функциональной диагностики

Лурина Наталья Анатольевна
Врач-кардиолог высшей категории, врач-ревматолог высшей категории

Лысак Юлия Владимировна
Заведующая терапевтическим отделением на Оболони, врач-терапевт высшей категории, пульмонолог первой категории

Мельник Любовь Максимовна
Врач-пульмонолог высшей категории

Папуша Ирина Андреевна
Врач-кардиолог ІІ категории, терапевт высшей категории

Ренчковский Валентин Анатольевич
Кардиолог, врач-кардиолог выездной бригады

Рудковская Наталья Николаевна
Заведующая терапевтическим отделением стационара, врач-терапевт, кардиолог первой категории

Рудь Валентина Михайловна
Врач-кардиолог

Тишко Лариса Антоновна
Детский врач-кардиоревматолог высшей категории

Чернов Александр Павлович
Кардиолог высшей категории

Юрова Людмила Евгеньевна
Врач неотложных состояний, врач выездной бригады
Отзывы
06.03.2021 21:27
Галина
Спасибо, ваша статья очень помогла.
15.01.2021 13:51
Дина Анатольевна
В наше время пандемии просто не заменимая информация. Все доступно, понятно. Спасибо!
03.11.2020 10:14
Єва
Сама на собі відчула запалення, набряк, кома. Напевно, раніше б знала, раніше звернулася до лікаря, і все б легше перенесла. Дякую за статтю!
18.10.2020 14:36
Регина
Спасибо, статья действительно замечательная.
Показать еще 1
Всего 4 отзывов
оставить отзыв
Источник
