Отек легких при пороке митрального клапана
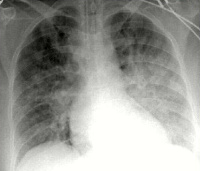
Кардиогенный отек легких – это патологическое состояние, которое характеризуется перфузией жидкости из легочных сосудов в интерстициальное пространство и альвеолы. Является следствием острой сердечной недостаточности. На начальном этапе болезни у пациента выявляется акроцианоз, тахикардия, одышка. По мере развития патологии из дыхательных путей начинает выделяться пена белого или розоватого цвета. Определяются признаки гипоксии. Диагноз выставляется на основании клинической картины и анамнестических данных. Лечение включает кислород, пропущенный через 70% этиловый спирт, ИВЛ, наркотические анальгетики, петлевые мочегонные, нитраты. По показаниям применяются кардиотоники, бронхолитики.
Общие сведения
Кардиогенный отек легких (КОЛ) – накопление жидкости в легочных пузырьках или интерстициальном пространстве. Обычно наблюдается у пациентов, имеющих кардиологический анамнез. Возникает в виде преходящего осложнения, купировать которое иногда удается на догоспитальном этапе. Вне зависимости от результатов оказания первой помощи пациент подлежит госпитализации в ОРИТ. Частота встречаемости у мужчин несколько выше, чем у женщин, соотношение – примерно 7:10. Это обусловлено несколько более поздним развитием атеросклероза и коронарной патологии у представительниц женского пола. Кардиогенный ОЛ может отмечаться при сердечной недостаточности любого происхождения, однако чаще диагностируется при ослаблении функции левого желудочка.

Кардиогенный отек легких
Причины
Нарушения в работе сердца возникают при органических изменениях органа, значительном увеличении ОЦК, под действием некардиогенных факторов. Определение первопричины – важный диагностический этап, поскольку от этиологии состояния зависит схема лечения. К числу заболеваний, при которых развивается отек сердечного происхождения, относятся:
- Левожелудочковая недостаточность (ЛН). Является истинным ухудшением сократительной способности сердца, чаще всего становится причиной гидротизации легких. Наблюдается при миокардитах, остром инфаркте миокарда, локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС.
- Увеличение ОЦК. Отмечается при острой почечной недостаточности, на фоне нарушения водного баланса. Жидкость, введенная больному внутривенно или употребленная им через рот, не выводится из организма, формируется КОЛ. Аналогичная ситуация создается при неверно подобранном объеме инфузионной терапии, тиреотоксикозе, анемии, циррозе печени.
- Легочная венозная обструкция. Причина – органические пороки развития венозной системы. Определяется при митральном стенозе, аномальном впадении легочных вен, их гипоплазии, формировании сосудистых мембран, фиброза. Кроме того, данное состояние возникает при наличии послеоперационных рубцов, сдавлении сосуда опухолью средостения.
- Некардиальные причины. Сердечные нарушения и, соответственно, пульмональный отек может стать результатом острого отравления кардиотоксическими ядами, нарушений мозгового кровообращения с поражением зон, отвечающих за работу сердца и сосудистый тонус, травм черепа. Патология нередко является симптомом шока любой этиологии.
Патогенез
Кардиогенный пульмональный отек имеет два механизма развития. При истинной левожелудочковой недостаточности происходит ослабление сократительной способности левого желудочка. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление. Второй патогенетический механизм встречается при гипергидратации. Левый желудочек при этом работает нормально, однако его объем оказывается недостаточным для того, чтобы вместить в себя всю поступающую кровь. Дальнейшее развитие процесса не отличается от истинной разновидности ЛН.
Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Осложнения
Осложнения преимущественно связаны с гипоксией и гиперкапнией. При длительном течении болезни происходит ишемическое поражение клеток головного мозга (инсульт), что в дальнейшем приводит к интеллектуальным и когнитивным расстройствам, соматическим нарушениям. Недостаточное содержание кислорода в крови становится причиной кислородного голодания внутренних органов, что нередко заканчивается частичным или полным прекращением их деятельности. Наиболее опасна ишемия миокарда, которая может завершаться развитием инфаркта, фибрилляции желудочков, асистолии. На фоне кардиогенного отека иногда наблюдается присоединение вторичной инфекции и возникновение пневмонии.
Диагностика
Предварительный диагноз устанавливается бригадой скорой помощи. Дифференциация проводится с отеком легких несердечного происхождения. Определить причину болезни при первом контакте с пациентом затруднительно, поскольку клинические признаки КОЛ и патологии другого генеза практически не отличаются. Критерием постановки диагноза является наличие в анамнезе хронического сердечного заболевания, аритмии. В пользу несердечной причины свидетельствует наличие тиреотоксикоза, эклампсии, сепсиса, массивных ожогов, травм. В стационаре список диагностических мероприятий расширяется, пациенту показаны следующие обследования:
- Физикальное. При аускультации определяются сухие или влажные хрипы, при перкуссии отмечается появление «коробочного» звука. При сохраненном сознании больной занимает вынужденное положение, при психомоторном возбуждении мечется, не отдает себе отчета в происходящем.
- Лабораторное. В крови обнаруживаются признаки гипоксемии и гиперкапнии. SpО2 менее 90%, PaО2 менее 80 мм рт. ст., pH менее 7.35, лактат более 2 ммоль/литр. При гипергидратации уровень ЦВД превышает 12 мм водного столба. Если причиной патологии является инфаркт, в крови увеличиваются концентрации кардиоспецифического тропонина, КФК и КФК МВ.
- Инструментальное. На ЭКГ выявляются признаки пароксизмальных нарушений, острого коронарного синдрома, ишемии миокарда (коронарная т-волна, подъем сегмента ST). Рентгенография свидетельствует о снижении пневматизации полей легких по типу снежной бури, при альвеолярной разновидности просматривается затемнение в виде бабочки. На УЗИ сердца определяются признаки гипокинезии левого желудочка.
Лечение кардиогенного отека легких
Терапия на этапе медицинской эвакуации и в стационаре в целом не различается. Вне ЛПУ некоторые методы лечения могут быть проигнорированы из-за отсутствия технической возможности их реализации. Целью первой помощи является устранение клинических проявлений болезни, стабилизация состояния, транспортировка в кардиологическую реанимацию. В медицинском учреждении производят полную ликвидацию пневмонической гипергидратации и вызвавшей ее причины. К числу лечебных методик относятся:
- Оксигенотерапия. При транспортировке осуществляется введение пропущенного через 70% спирт кислорода посредством назальных канюль. В условиях стационара возможен перевод больного на искусственную вентиляцию легких со 100% O2. В качестве пеногасителя используется спирт или тифомсилан. Предпочтительным является инвазивный метод ИВЛ с интубацией трахеи. Вентиляция через маску не применяется в связи с высоким риском аспирации. Для повышения эффективности работы аппарата дыхательные пути очищают от пены с помощью электроотсоса.
- Дегидратация. Для разгрузки малого круга кровообращения и уменьшения ОЦК больной получает петлевые диуретики в высоких дозах. Назначается фуросемид и его аналоги. Использование маннита противопоказано, поскольку вначале он увеличивает поступление жидкости в сосудистое русло, что приводит к усугублению ситуации. По показаниям может быть проведена ультрафильтрация крови с отбором необходимого объема жидкой фракции.
- Анальгезия. Препарат выбора – морфин. Вводится внутривенно под контролем дыхания. Способствует устранению боли и тревожности, расширению сосудов большого круга, уменьшению нагрузки на легочные вены. При выраженном психомоторном возбуждении или болевом синдроме применяется нейролептанальгезия – сочетание наркотического анальгетика с антипсихотическим средством. При САД ниже 90 единиц наркотики и нейротропные препараты противопоказаны.
- Стимуляция сердца. Кардиотонические средства используются только при истинной ЛЖ. Препаратом выбора является дофамин, который подается титрованно через шприц-насос или инфузионную систему с дозатором. Для достижения инотропного эффекта требуются дозы менее 5 мг/кг/час. Для повышения АД дозировки должны превышать указанное значение. Вместо прессорных аминов могут назначаться сердечные гликозиды (коргликон, строфантин).
- Снижение ОПСС. Показаны нитраты (нитроглицерин). Медикаменты этой группы способствуют расширению периферических и коронарных артерий, облегчают работу сердца, способствуют уменьшению притока крови к легким. На этапе транспортировки применяются таблетированные сублингвальные формы, в стационаре выполняется внутривенное введение.
Лечение кардиогенного отека осуществляет врач-реаниматолог. При необходимости пациенту назначают консультации кардиолога или кардиохирурга, терапевта, пульмонолога. Во время пребывания больного в ОРИТ круглосуточно проводят мониторинг АД, ЧСС, ЧДД, SpO2, температуры тела. Ежедневно производят анализы биохимического состава крови, определяют КЩС и электролиты, маркеры острой коронарной патологии, при необходимости измеряют ЦВД.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
Источник
Коронароангиография показана пациентам с предполагаемым диагнозом ИБС или перед планируемой операцией протезирования клапана. Перед хирургической коррекцией порока тяжелой степени при следующих ситуациях: ИБС в анамнезе, подозрение на ишемическое поражение миокарда, систолическая дисфункция левого желудочка, мужчина в возрасте старше 40 лет и женщина в постменопаузе.
Течение митральной недостаточности
Умеренная митральной недостаточности -сохранение трудоспособности многие годы.
Выраженная митральная недостаточность приводит к формированию и быстрому развитию сердечной недостаточности, возможно развитие фибрилляций предсердий.
- Период компенсации – компенсаторные изменения левого предсердия и левого желудочка, сердечная недостаточность отсутствует.
- Период декомпенсации – развитие пассивной легочной гипертензии из-за снижения сократительной функции левых отделов
- Период правожелудочковой недостаточности – недостаточность кровообращения большого круга
Дифференцированная диагностика систолического шума.
• Систолический шум
при аортальном стенозе
не проводится в аксиллярную область, скребущий, грубый, кальциноз аортального клапана на R, ЭХОКГ.
• Систолический шум
при трикуспидальной недостаточности
: не проводится в аксиллярную область, усиливается на вдохе (проба Риверо-Корвалло), набухание и пульсация яремных вен, гипертрофия правого желудочка по ЭКГ и Rгр.
•
Острая митральная недостаточность
: удушье, кашель, развернутая картина отека легкого, систолический шум – тихий, убывающий, max на основании сердца, иррадиация в спину и шею. Нет III тона, пресистолический галоп. АД может быть снижено, усилен верхушечный толчок, R застой в легких, ЭХОКГ.
•
Пролапс митрального клапана
: нет ослабления I тона, добавочный систолический тон в середине систолы (систолический щелчок), систолический шум не интенсивной звучности. ЭХОКГ
•
Тиреотоксикоз, миокардит, гипертоническая болезнь
– митрализация органической природы: клапан не изменен, систолический шум дующий, 1/3 систолы, гипертрофия левого желудочка, левое предсердие -норма. Анамнез
•
Инфаркт миокарда
: систолический шум при разрывах сосочковых мышц + болевой синдром, быстрое развитие сердечной недостаточности. ЭКГ
•
Функциональный систолический шум
: непродолжительный, нет гипертрофии левого и правого желудочка, нет формирования сердечной недостаточности. ЭКГ и Rгр.
• Систолический шум
при дефекте межжелудочковой перегородки
может быть громким у верхушки. Врожденный порок. ЭХОКГ – шунт слева направо за счет существования дефекта.
Осложнения митральной недостаточности
Осложнениями митральной недостаточности может быть отек легкого и сердечная астма, если формируется острая недостаточность. При длительном существовании митральной недостаточности при гипертрофии левого предсердия – развитие фибрилляций предсердий, тромбоэмболический осложнения возникают реже. Формируется хроническая недостаточность кровообращения.
Лечение острой митральной недостаточности
• Снижение постнагрузки – ИАПФ, нитроглицерин в/в, гидралазин
• Внутриаортальная балонная контрпульсация
• Хирургическое лечение
Лечение хронической митральной недостаточности
Обсуждается хирургическое лечение. Оценивается состояние клапана, фракция выброса, сопутствующая патология. По результатам осмотра пациент получает консервативное лечение либо он нуждается в хирургическом лечении (постановка протеза клапана)
Хирургическое лечение
Можно рассматривать хирургическое лечение у следующих пациентов:
- Митральная недостаточность с фракцией выброса левого желудочка более 30% и конечным систолическим размером менее 55 мм.
- «Бессимптомные» пациенты с дисфункцией левого желудочка (конечный систолический размер более 45 мм и/или фракция выброса 60% и менее)
- «Бессимптомные» пациенты с сохраненной функцией левого желудочка в случае наличия фибрилляции предсердий или легочной гипертензии (систолическое давление в легочной артерии в покое более 50 мм рт.ст.)
- Пациенты с тяжелой дисфункцией левого желудочка (ФВ менее 30% и/или конечный систолический размер более 55 мм) с сопутствующими заболеваниями, рефрактерные к консервативному лечению.
- «Бессимптомные» пациенты, с благоприятного прогноза после проведения пластики митрального клапана и низким операционным риском.
- Пациенты с тяжелой дисфункцией левого желудочка (фракция выброса менее 30% и/или конечный систолический размер более 55 мм) с сопутствующими заболеваниями, рефрактерные к консервативному лечению, у которых низка вероятность эффективной пластики митрального клапана.
Операция выбора
При неишемической митральной недостаточности – пластика митрального клапана, вне зависимости от возраста и необходимости выполнения коронарного шунтирования.
При ишемической митральной недостаточность – выбор метода операции остается спорным, вплоть до предпочтения протезирования митрального клапана.
Выжидательная тактика опасна появлением необратимой систолической дисфункции!
Проведение операции на фоне фракции выброса не менее 60%
Медикаментозное лечение
• ИАПФ
• Бета адреноблокаторы
• Диуретики, нитраты
• ЭХОКГ КАЖДЫЕ 6 МЕСЯЦЕВ (при бессимптомной МН)
Прогноз
• 70% больных – хороший результат
• Высокий риск развития послеоперационного эндокардита
• В первые 3-5 лет после протезирования высокая вероятность тромбоэмболических осложнений.
Антибактериальная профилактика
При стоматологических манипуляциях с повреждением слизистой оболочки полости рта, ткани десен назначаются антибактериальные препараты.
При инвазивных манипуляциях с повреждением слизистой оболочки респираторного, ЖКТ и МВП, биопсии назначаются антибактериальные препараты.
Антибактериальная профилактика инфекционного эндокардита
• перенесенная операция протезирования клапанов сердца или реконструктивная операция на клапанах
• инфекционный эндокардит в анамнезе
• врожденные пороки сердца «синего» типа
• перенесенная реконструктивная операция по поводу врожденных пороков сердца
• трансплантация сердца с клапанной регургитацией.
Источник
Лечение недостаточности митрального клапана зависит от тяжести, наличия симптомов и их прогрессии. Цель лечения – улучшить работу сердца, уменьшив симптомы и будущие осложнения. Внимательное наблюдение Некоторые люди, особенно с умеренной недостаточностью, могут не нуждаться в лечение. Однако, их состояние может требовать наблюдения у врача. Вам могут потребоваться регулярные обследования. Лекарства К сожалению, нет лекарств, которые могут вылечить недостаточность митрального клапана. Однако, врач может выписать некоторые препараты, которые помогут контролировать симптомы, уменьшить застой жидкости, уменьшить частоту сердцебиений. Снижение артериального давления может предотвратить или замедлить прогрессию митральной недостаточности. Врач может прописать следующие препараты:
Операции Вам может потребоваться операция даже если у вас нет симптомов. Последние рекомендации по хирургии митрального клапана говорят, что ранняя операция показана некоторым людям с первичной митральной недостаточностью даже при отсутствии симптомов. Обсудите риски и пользу каждой операции с вашим врачом. Исправление митрального клапана. При такой операции сохраняется ваш клапан. Для большинства людей с митральной недостаточностью это лучше, чем замена. Хирург может исправить клапан, соединив створки или убрав лишнюю ткань, чтобы створки могли закрываться плотно. Замена митрального клапана. Если ваш митральный клапан нельзя исправить, то вам показана замена клапана. Хирург убирает клана и заменяет его на механический или биологический искусственный клапан. Это происходит во время открытой операции на сердце.
Малоинвазивные операции Как правило замена или исправление митрального клапана требует открытой операции. Малоинвазивные опции доступны в некоторых медицинских центрах. При таких процедурах операция проводится через несколько маленьких надрезов или с помощью катетеров, которые вводятся в сосуды.
Малоинвазивные операции ассоциированы с меньшей болью, более короткой госпитализацией и меньшим количеством осложнений. Однако, эти операции имеют свои четкие показания. Поговорит с вашим врачом о различных вариантах хирургического лечения. Если вам сделали операцию по замене митрального клапана, вам потребуется принимать профилактически антибиотики перед некоторыми стоматологическими и медицинскими процедурами из-за риска воспаления тканей сердца (эндокардит). |
Источник
