Отек легких при нефрите
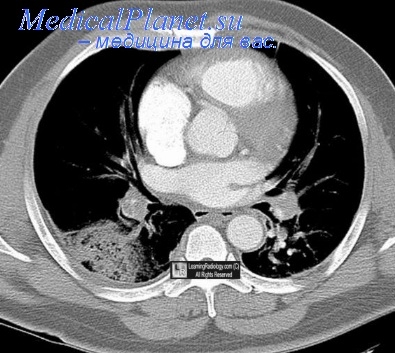
Отек легких при почечной недостаточности. Обследование при почечной недостаточности.
При отеке легких наблюдается одышка, распространенные хрипы в легких, свистящее дыхание и гипоксемия. На рентгенограмме органов грудной клетки определяется диффузное альвеолярное затемнение в нижних отделах легких. Развитие отека легких при ОПН ускоряется при сопутствующих заболеваниях сердца, поэтому в план обследования должны быть включены ЭКГ и эхокардиография.
• Придайте пациенту сидячее положение и обеспечьте подачу 35—60 % кислорода через маску, поддерживая сатурацию > 90 %. При недостаточной эффективности кислородотерапии подумайте об использовании системы с постоянным положительным давлением. Интубация и искусственная вентиляция легких могут быть показаны при рефрактерной гипоксемии: обсудите этот вопрос с реаниматологом.
• Внутривенно медленно введите 5—10 мг морфина (или 2,5— 5 мг диаморфина) для уменьшения дистресс-синдрома.
• Наладьте внутривенную инфузию 100 мг фуросемида в течение 60 мин. При отсутствии значительного увеличения диуреза в ответ на введение фуросемида (< 500 мл за 4 ч) необходимо проведение почечнозамещающей терапии.
• При выраженном отеке легких до проведения гемодиализа или гемофильтрации можно сделать кровопускание в объеме 100-200 мл.
Какова вероятная причина острой почечной недостаточности ?
• У большинства больных причину ОПН удается выявить на основании клинического обследования, исследования мочи и проведения УЗИ мочевыводящих путей.
• ОПН, развившаяся в условиях стационара, часто является результатом комбинации таких факторов, как гиповолемия, артериальная гипотензия, сепсис и применение нефротоксических препаратов.

Клиническое обследование:
Необходимо обратить внимание на следующие моменты:
Анамнез (проанализируйте историю болезни, данные наблюдения, лист назначений, карты учета вводимой и выделяемой жидкости).
– Имелись ли анурия, олигурия или полиурия? Анурия наблюдается при выраженной артериальной гипотензии или полной обструкции мочевыводящих путей. Более редкими причинами анурии являются двухсторонняя окклюзия почечных артерий (например, при расслоении аорты), некроз кортикального слоя почек или некротизирующий гломерулонефрит.
– Было ли артериальное давление нормальным, низким или высоким; если низким, то в течение какого промежутка времени?
– Возможна ли гиповолемия? Наблюдались ли кровотечение, рвота, диарея. Проводилось ли хирургическое вмешательство или принимались диуретики в последнее время?
– Возможен ли сепсис? Каковы результаты посевов крови, мочи и других жидкостей организма?
– Имеются ли в анамнезе заболевания почек или мочевыводящих путей? По результатам предыдущих биохимических исследований оцените, до каких пор функция почек оставалась в норме? Как долго наблюдается нарушение функции почек?
– Имеются ли в анамнезе заболевание сердца с сердечной недостаточностью, артериальная гипертензия или атеросклероз периферических артерий (часто имеется атеросклеротический стеноз почечных артерий)?
– Имеется ли заболевание печени (гепаторенальный синдром)?
– Имеется ли сахарный диабет или другое системное заболевание с возможным поражением почек? Не забывайте о таких причинах почечной недостаточности, как инфекционный эндокардит и миеломная болезнь.
– Не развилась ли почечная недостаточность после катетеризации бедренной артерии (риск атероэмболии почечных сосудов)?
– Подвергался ли пациент воздействию нефротоксических препаратов (включая контрастные средства) или ядов? Подумайте о возможности профессионального отравления.
Физикальное обследование:
• Уровень сознания, температура тела, пульс, артериальное давление, частота дыханий, сатурация.
• Признаки обезвоживания (тахикардия, низкое давление в яремных венах с их спадением, артериальная или ортостатическая гипотензия) или перегрузки жидкостью (набухание яремных вен, дополнительные сердечные тоны, артериальная гипертензия, хрипы в легких, выпот в плевральных полостях, асцит, периферические отеки).
• Наличие шума трения перикарда (уремический перикардит является показанием к почечнозамещающей терапии).
• Пальпация живота (включая почки и мочевой пузырь) и исследование прямой кишки (для оценки простаты и исключения новообразования малого таза).
• Периферический пульс.
• Пурпура (ОПН с пурпурой может наблюдаться при сепсисе, осложненном ДВС-синдромом; менингококковом сепсисе; тромботической тромбоцитопенической пурпуре; гемолитическо-уремическом синдроме, геморрагическом васкулите [пурпуре Шенлейн-Геноха] и других васкулитах).
• Желтуха (ОПН с желтухой может наблюдаться при гепаторенальном синдроме; отравлении парацетамолом; выраженной застойной сердечной недостаточности; тяжелом сепсисе; лептоспирозе; переливании несовместимой крови; гемолитико-уремическом синдроме).
– Также рекомендуем “Инструментальные методы исследования почечной недостаточности. Врачебная тактика при почечной недостаточности.”
Оглавление темы “Неотложная помощь при почечной недостаточности и диабете.”:
1. Острая почечная недостаточность. Врачебная тактика при острой почечной недостаточности.
2. Отек легких при почечной недостаточности. Обследование при почечной недостаточности.
3. Инструментальные методы исследования почечной недостаточности. Врачебная тактика при почечной недостаточности.
4. Ведение пациентов с почечной недостаточностью. Ведение пациента с острым тубулярным некрозом.
5. Гипогликемия. Врачебная тактика при гипогликемии.
6. Впервые выявленный сахарный диабет. Лечение сахарного диабета.
7. Хирургическая тактика при сахарном диабете. Тактика хирурга при диабете.
8. Операционная тактика при диабете 2 типа. Тактика хирурга при диабете 2 типа.
9. Кетоацидоз. Врачебная тактика при кетоацидозе.
10. Ведение пациента с кетоацидозом. Принципы терапии кетоацидоза.
Источник
При благоприятном течении острого гломерулонефрита сердечные и пневмонические изменения быстро нормализуются параллельно с улучшением нефрита, или исчезают раньше нефрита, или же их течение более длительно, но и в таких случаях они ликвидируются раньше, чем основное воспаление почек.
Holzel и Fawcitt (1956) нашли у 50% детей, больных острым нефритом, одновременное наличие пневмонического или плевритического процесса. И у нас они встречаются так же часто. Чаще всего болезненные изменения были обнаружены главным образом в области lingula pulmonis и в средней доле, или же в нижних долях.
Приведенные авторы считают острый гломерулонефрит первичным заболеванием, не ограничивающимся только лишь почками, но поражающим и сосудистую систему легких с последующими пневмоническими изменениями. Burke и Ross (1947) обнаружили, однако, пневмонию лишь в 2,2% заболеваний острым гломерулонефритом.
Отек легких при заболеваниях почек – уремические легкие
Особым видом отека легких считают „азотемические” легкие. В анамнезе у детей, пораженных отеком легких при остром гломерулонефрите или при азотемии, часто встречается перенесенный кардит, или же при отеке легких появляется декомпенсация сердца, которая проходит вместе с отеком легких.
Небезынтересно то, что „уремические” легкие (уремический отек легких, азотемические легкие, уремическая пневмония—это все синонимы) встречаются лишь у небольшого количества больных с задержкой азота. При азотемических нарушениях, несмотря на высокий уровень остаточного азота, отек легких не может, по всей вероятности, развиться, если нет одновременной недостаточности сердца. Этот отек, следовательно, не является их специфическим компонентом.

Некоторые авторы приводят, однако, и другие наблюдения, согласно которым изменения уремической пневмонии были установлены при незначительных, или вовсе отсутствующих клинических и патоморфологических данных о недостаточности левого сердца, и изменения в легких более соответствовали степени ацидоза крови.
Повышению проницаемости легочных капилляров при остром гломерулонефрите может содействовать их токсическое повреждение, ацидоз и, вероятно, и предполагаемое состояние гиперсенсибилизации. Эти условия, действующие параллельно с одновременной или позднее присоединившейся декомпенсацией левого сердца и повышением давления в капиллярах легких, дегенеративными изменениями и последующим повышением проницаемости капилляров и нарушением сосудодвигательной системы, могут привести к развитию отека легких.
У этих детей не всегда бывает уремия, а только лишь обычная картина острого гломерулонефрита. У детей с повышением уровня мочевины в крови развитие отека легких протекает подобным образом.
При заболеваниях почек поддерживание кислотно-щелочного равновесия в организме подвергнуто опасности, но, однако, степень азотемии и ацидоза не пропорциональна объему легочных изменений. При внепочечной азотемии, без гипертонии, изменений в легких не бывает.
– Читать далее “Причины уремического отека легких. Морфология азотемического отека легких”
Оглавление темы “Инфаркт и отек легких”:
1. Инфаркт легких у детей. Диагностика инфаркта легкого
2. Рентгенография при инфаркте легкого. Пневмонии при острых нефропатиях
3. ЭКГ при инфаркте легкого. Легкие при гломерулонефрите
4. Течение острого гломерулонефрита. Отек легких при заболеваниях почек – уремические легкие
5. Причины уремического отека легких. Морфология азотемического отека легких
6. Клиника уремического отека легких. Диагностика азотемического отека легких
7. Дифференциация отека легких. Уремический отек легких у детей
8. Хронический застой в легких. Застой в легких при сердечной недостаточности
9. Митральное легкое. Морфология застойного легкого
10. Застой в легких при сердечном пороке. Диагностика хронического застоя в легких
Источник
Содержание:
Отек легких – это патологическое состояние, при котором происходит резкое нарушение газообмена в легких и развивается гипоксия – недостаток кислорода в органах и тканях. Легкие отекают из-за резкого повышения давления в кровеносных сосудах, недостаточного количества белка или невозможности удерживать воду в жидкой части крови, которая не содержит клеток – плазме.
Термин «отек легких» используется для обозначения целой группы симптомов, которые наблюдаются при скоплении жидкости в легких за пределами кровеносных сосудов. Альвеола – это структурная единица легкого, которая имеет форму крошечного мешочка с тонкими стенками, оплетенного сетью мелких капилляров. Здесь постоянно происходит процесс газообмена – кислород поглощается кровью, выделяется углекислота, которую потом человек выдыхает наружу. Внутренняя поверхность легких устроена таким образом, что газообмен происходит очень быстро, этому способствуют и тонкие стенки каждой из альвеол. Но из-за строения легких происходит также и быстрое накопление жидкости, если произошло повреждение альвеол или по другим причинам. По сути, отек легких – это заполнение альвеол жидкостью из кровеносного русла вместо воздуха.
Виды отеков легких
Патологию принято разделять на два вида, в зависимости от причин, ее вызвавших:
- развивающийся вследствие воздействия токсинов, которые повреждают целостность стенок сосудов альвеол, что приводит к попаданию жидкости из капилляров в легкие – мембранозный отек;
- развивающийся вследствие болезней, при которых происходит увеличение гидростатического внутреннего сосудистого давления, при этом плазма выходит сначала в легкие, потом в альвеолы – гидростатический отек.
Причины отека легких
Легкие отекает не сами по себе, к этому приводят серьезные заболевания, а отек – следствие их. Основные причины это:
- воспаление легких (пневмония);
- сепсис;
- побочные эффекты приема некоторых лекарств (передозировка Фентанила, Апрессина);
- радиоактивное загрязнение;
- наркомания;
- тяжелые сердечно-сосудистые заболевания (при застое крови и левожелудочковой недостаточности – инфаркты, пороки сердца);
- хронические болезни легких (бронхиальная астма и эмфизема легких);
- ТЭЛА (тромбоэмболия легочной артерии, предрасположенность к образованию тромбов, например, при диагностировании варикозного расширения вен и гипертонической болезни);
- заболевания, при которых наблюдается снижение количества белка в крови (цирроз печени, болезни почек, сопровождающиеся нефротическим синдромом);
- внутривенные капельницы большого объема;
- травмы мозга (кровоизлияние в мозг).
Когда необходима помощь врача?
Врачебная помощь нужна в любом случае, при обнаружении первых признаков отека, независимо от того, какие причины его вызвали. В подавляющем большинстве случаев необходима срочная госпитализация.
Если у больного диагностируются заболевания сердечно-сосудистой системы и наблюдается хронический и длительный отек легких по причине сердечной недостаточности, необходимо постоянно наблюдаться у лечащего врача, выполнять все его рекомендации и регулярно проходить диагностические и лабораторные исследования.
По поводу хронического отека легких необходимо постоянное наблюдение у специалистов:
- по внутренним болезням (терапевт);
- по сердечно-сосудистым заболеваниям (кардиолог);
- по легочным заболеваниям (пульмонолог).
Симптомы отека легких
Отек легких имеет очень характерную симптоматику, которая появляется внезапно. Развитие отека происходит очень быстро, и клиническая картина подразделяется на этапы, в зависимости от того, как быстро начальная стадия переходит в альвеолярную.
Патология делится на периоды, которые выделяются в формы болезни, в зависимости от скорости ее развития:
Острая форма, при которой признаки отека альвеол наступают в среднем через два-три-четыре часа после появления первых признаков интерстициального отека. Для острой формы характерны следующие заболевания:
- Пороки митрального клапана. У больного развивается отек легких после сильного волнения или физической нагрузки.
- Инфаркт миокарда.
Подострая форма, при которой симптоматика развивается в течение четырех-двенадцати часов. Отеку подвержены больные, у которых диагностированы:
- острая печеночная недостаточность;
- почечная недостаточность;
- врожденные пороки сердца;
- пороки развития магистральных сосудов;
- поражения паренхимы легких (токсической или инфекционной природы).
Затяжная форма, для которой характерно длительное развитие симптомов в течение суток и более. Возникает у больных, имеющих в анамнезе:
- Хроническую почечную недостаточность.
- Болезни легких (хроническая форма);
- Системные заболевания соединительной ткани (например, склеродермия, васкулит).
Молниеносная форма, при которой после первого появления симптоматики через пару минут наступает смерть:
- при анафилактическом шоке;
- обширном инфаркте миокарда.
Важно! Отек легких у хронических больных обычно развивается в ночной период, так как горизонтальное положение тела в течение длительного периода времени – провоцирующий фактор. В случае тромбоэмболии легочной артерии отек может развиться в любое время суток.
Основные признаки:
- сильная одышка, даже если больной не двигается;
- частое, поверхностное и шумное с клокотом дыхание;
- мучительное удушье, которое усиливается в положении лежа на спине;
- интенсивная сжимающая боль в груди;
- учащенное сердцебиение (тахикардия);
- мучительный и очень громкий хриплый кашель;
- появление пенистой мокроты розового оттенка;
- бледность кожи или ее посинение (цианоз);
- обильный липкий пот;
- сильное возбуждение;
- страх смерти;
- спутанность сознания и галлюцинации;
- кома.
Диагностика
Диагностические мероприятия определяются в зависимости от состояния больного.
Внешний осмотр. Если больной находится в сознании, и может отвечать на вопросы адекватно, врач должен заняться сбором анамнеза. Необходим подробный расспрос для того, чтобы получить возможность установить причину развития отека.
В случае потери сознания врач обращает внимание на цвет кожного покрова, состояние пульсирующих вен шеи, дыхание, сердцебиение, наличие пота. Проводится перкуссия (простукивание) грудной клетки и аускультация (выслушивание при помощи фонендоскопа). Врач измеряет артериальное давление.
Лабораторные методы. Проводится общий анализ крови, биохимический анализ крови.
Инструментальные методы. При необходимости назначается пульсоксиметрия (определение степени насыщения крови кислородом), определение значений центрального венозного давления с помощью флеботонометра Вальдмана, электрокардиография (ЭКГ), эхокардиография (УЗИ сердца), рентгенография органов грудной клетки.
Лечение отека легких
Отек легких – это очень серьезная патология, которая требует немедленной квалифицированной врачебной помощи. При несвоевременно принятых мерах наступает смерть, потому при первых же симптомах нужно вызвать «скорую помощь».
Процесс транспортировки в лечебное учреждение требует соблюдения обязательных мероприятий. Врачи «скорой помощи» проводят комплекс лечебных мероприятий до прибытия в больницу, исходя их состояния конкретного больного:
- пациент должен находиться в полу сидячем состоянии;
- проводится оксигенотерапия (кислородная маска), интубация трахеи (по показаниям), искусственная вентиляция легких;
- больному дают нитроглицерин под язык;
- делается морфин внутривенно, если есть сильная боль;
- диуретик внутривенно.
Больничные лечебные мероприятия
Проводятся в отделении реанимации и интенсивной терапии.
Обязателен постоянный контроль состояния больного: пульс, артериальное давление и дыхание.
Медикаментозная терапия. Применяются специальные медикаменты, которые вводят чаще всего через катетер. Наиболее часто используются: препараты для уменьшения пены в легких, при высоком артериальном давлении и появлении характерной для ишемии миокарда симптоматики – нитраты, с целью выведения избыточной жидкости из тканей – мочегонные средства, при низком артериальном давлении – средства, которые активизируют сокращения миокарда, при сильном болевом синдроме – наркотические анальгетики, при развитии тромбоэмболии легочной артерии – антикоагулянты, при брадикардии – средства, активирующие сердцебиение, при спазме бронхов – стероидные гормоны, при присоединенных инфекциях – антибактериальные препараты широкого спектра действия, при низком содержании белка в крови (гипопротеинемии) – плазма.
Профилактические меры
Профилактические мероприятия – это диагностика и своевременное адекватное лечение заболеваний, которые способны спровоцировать отек легких.
Для этого необходимо: проводить долгосрочную профилактику сердечно-сосудистых заболеваний, избегать длительного и бесконтрольного приема медикаментов, выполнять предписания врача, вести здоровый образ жизни и исключить вредные привычки.
Существуют факторы, которые невозможно предупредить, это состояния, связанные с генерализованной инфекцией или тяжелой травмой.
Источник
