Отек легких при чмт
Осложнения со стороны дыхательной системы при черепно-мозговой травме (ЧМТ). Нейрогенный отек легкихСмертность и инвалидизация после острой травмы мозга определяются не только тяжестью самой травмы, но и развитием осложнений. Возникновение системных осложнений неудивительно, учитывая что мозг контролирует большую часть систем организма с помощью гуморальных, биохимических, вегетативных и невральных механизмов обратной связи. Анатомическое или физиологическое повреждение этих центральных систем неизбежно ведет к дисфункции связанных с ними органов. Угнетение сознания является признаком повреждения мозга:
Дополнительные факторы риска развития пневмонии у пациентов с поврежлениями мозга: Нейрогенный отек легкихЭто отек легких с острым началом, обычно возникающий через 4-12 часов после повреждения мозга, но возможно и отсроченное проявление. – Также рекомендуем “Сердечно-сосудистые осложнения при черепно-мозговой травме (ЧМТ). Нарушения водно-электролитного обмена” Оглавление темы “Ведение пациентов с травмой мозга”:
|
Источник
Дыхательная недостаточность является одним из наиболее часто развивающихся внечерепных осложнений острой церебральной патологии – различных острых заболеваний и травм головного мозга (ГМ). Она возникает в среднем у 80% пациентов с тяжелым повреждением центральной нервной системы (ЦНС). Ее развитие может существенным образом утяжелять состояние пациента, негативно сказываться на течении основного заболевания и в ряде случаев становиться самостоятельной клинической проблемой, требующей применения дополнительных средств и методов лечения.
Справочная информация. Дыхательная недостаточность – состояние организма, при котором либо не обеспечивается поддержание нормального газового состава артериальной крови, либо оно достигается за счет повышенной работы внешнего дыхания, приводящей к снижению функциональных возможностей организма, либо поддерживается искусственным путем. Для острой дыхательной недостаточности характерны: одышка и диспноэ (изменение частоты, ритма и глубины дыхания), участие в акте дыхания вспомогательной мускулатуры, тахикардия, артериальная гипертензия или гипотензия, цианоз, когнитивные нарушения, угнетение сознания, делирий.
Наиболее частыми причинами дыхательной недостаточности являются вентилятор-ассоциированная пневмония и острый респираторный дистресс-синдром (ОРДС). Но, наряду с ними, многие авторы выделяют также такое осложнение острого повреждения ГМ, как нейрогенный отек легких (НОЛ). Наличие специфической связи между повреждением ЦНС и развитием отека легких подтверждают данные, полученные при кондиционировании доноров органов (по данным D. McKeown et al., НОЛ у пациентов со смертью ГМ развивается в 13 – 18% случаев [2012]).
Чаще всего НОЛ диагностируют при нетравматических субарахноидальных кровоизлияниях (САК) и черепно-мозговой травме (ЧМТ). Развитие НОЛ описано также при таких заболеваниях ЦНС, как эпилепсия, опухоли ГМ, рассеянный склероз, но эти сведения носят единичный характер и не поддаются системному анализу.
В настоящий момент нет точных данных о частоте развития НОЛ при различных острых заболеваниях и травмах ГМ. Это связано с объективными трудностями дифференциальной диагностики НОЛ с другими видами отека легких. Например, при САК частота возникновения НОЛ, по данным различных авторов, варьирует от 2 до 23%. При этом она находится в прямой взаимосвязи с возрастом пациента, сроками хирургического вмешательства, локализацией аневризм в вертебрально-базилярном бассейне, а также со степенью тяжести состояния по шкале Hunt-Hess и с рентгенологическими признаками выраженности кровоизлияния по градации Fisher.
Патогенез НОЛ до конца не изучен. В настоящее время наиболее обсуждаемой теорией возникновения НОЛ является предложенная L. Mascia в 2009 году теория «двойного удара». Она заключается в последовательном воздействии на легкие двух групп повреждающих факторов. Первую волну агрессии вызывают провоспалительные цитокины, фактор некроза опухоли и другие медиаторы системной воспалительной реакции. Их источником являются микроглия и астроциты, которые в большом количестве выбрасывают эти медиаторы воспаления при остром повреждении ГМ. Кроме того, росту концентрации в крови этих веществ способствует возникающее в результате прямого поражения ЦНС повышение проницаемости гематоэнцефалического барьера. Вследствие воздействия на эндотелий легочных капилляров провоспалительных веществ происходит увеличение его проницаемости, что на фоне активации симпатоадреналовой* системы, вызывающей повышение давления в малом круге кровообращения, приводит к перемещению воды, электролитов, крупных белковых молекул и форменных элементов крови в интерстициальное пространство легких, а в последующем и в альвеолы (* в патогенезе развития НОЛ в настоящее время многие исследователи отводят ведущую роль активации симпатической нервной системы, возникающей при остром повреждении ГМ, с последующей гиперкатехоламинемией). По-сути – это ОРДС [взрослых]. Вторым же «ударом» авторы теории считают повреждение легких, возникающее в результате воздействия искусственной вентиляции (ИВЛ), проводимой на фоне уже имеющегося ОРДС. Применение высокого дыхательного объема способствует возникновению баро- и волюмотравмы, а использование неправильно подобранного положительного давления в конце выдоха (ПДКВ) вызывает ателектотравму легочной паренхимы. Более того, легкие пациентов с острыми заболеваниями и травмами ГМ после «первого удара» становятся более восприимчивы ко вторичным факторам агрессии. При этом механически повреждаемые при проведении ИВЛ они сами становятся источником факторов воспаления, которые вызывают их дополнительное повторное поражение.
Обратите внимание! В теории «двойного удара» модель повреждения легких при остром повреждении ГМ по своей сути практически ничем не отличается от ОРДС, который формируется при травматической болезни, сепсисе, панкреонекрозе и иных патологических состояниях, сопровождающихся системной воспалительной реакцией, с той лишь разницей, что источником медиаторов воспаления, индуцирующих дальнейший каскад патофизиологических изменений, является поврежденный ГМ. [!!!] Это позволяет в настоящий момент рассматривать НОЛ как особую форму ОРДС, диагностируемую на основании общепринятых критериев, дополненных наличием тяжелого повреждения ЦНС и отсутствием связи с иными этиологическими факторами.
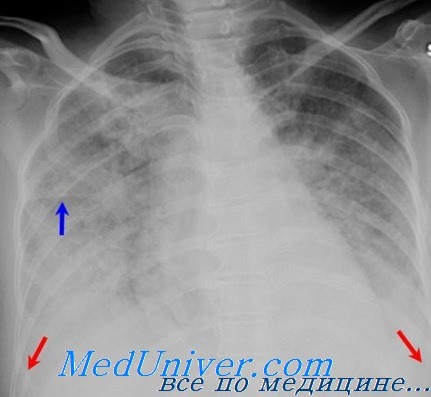
Справочная информация. Клинические признаки ОРДС [взрослых] могут быть вначале невыраженными и оставаться незамеченными: могут развиваться в течение нескольких часов или дней, например, при сепсисе (т.е. имеет место «светлый промежуток» между воздействующим фактором и началом клинических проявлений – от 10 – 12 ч до 2 – 3 дней). Иногда развитие ОРДС совпадает с инцидентом, который может вызвать это осложнение (например, аспирация желудочного содержимого). Общие признаки – одышка, сухой кашель, дискомфорт за грудиной, состояние неполной адекватности. Более отчетливые признаки появляются при умеренно выраженной или тяжелой форме ОРДС. В этот период развивается цианоз. При аускультации легких – бронхиальное дыхание, возможны грубые крипитирующие хрипы. Состояние пациента ухудшается: у него нарастает тяжелая дыхательная недостаточность по гипоксемическому варианту. ОРДС достигает пика в среднем через 24 – 48 часов от начала повреждения и заканчивается массивным, обычно двусторонним поражением легочной ткани (на прямой рентгенограмме грудной клетки видны инфильтраты в обоих легких, т. е. двустороннее поражение).
[увеличить]читайте также статью «Острый внелегочный респираторный дистресс-синдром: определение, этиопатогенез, клинические и лабораторные проявления (обзор литературы с элементами критики)» В.Л. Кассиль (журнал «Клиническая онкогематология» №1, 2011) [читать]
Описано две клинические формы НОЛ. [1] Первая носит название фульминантной и характеризуется быстрым развитием в течение первых нескольких часов после острого повреждения ГМ. Возникновение этой формы связано с высокой летальностью пациентов. По разным оценкам, она составляет от 60 до 100%. [2] Вторая форма носит название отсроченной и возникает через 12 – 24 ч после тяжелого поражения ГМ. Летальность при этом варианте НОЛ составляет около 50%.
Эффективные методы оценки риска развития данного состояния, средства его профилактики или методы воздействия на отдельные звенья его патогенеза не разработаны. Ключевой задачей в лечении НОЛ является поддержание газообмена. Ведущая роль в этом отводится [!!!] ИВЛ, которую рекомендовано проводить с использованием принципов протективной вентиляции легких. При этом реализацию отдельных подходов к профилактике вентиляториндуцированного повреждения легких целесообразно проводить только в условиях мониторинга внутричерепного давления (ВЧД).
по материалам статьи «Нейрогенный отек легких» В.И. Шаталов, А.В. Щеголев, А.Н. Грицай, В.С. Афончиков; ФГБВОУ ВО «Военно-медицинская академия им. С. М. Кирова» МО РФ, Санкт-Петербург: ГБУ «Санкт-Петербургский научно-исследовательский институт скорой помощи им. И.И. Джанелидзе», Санкт-Петербург (журнал «Вестник анестезиологии и реаниматологии» №1, 2018) [читать]; Читайте также:
статья «Компьютерная томография в диагностике острого респираторного дистресс-синдрома у пациентов с тяжелой черепно-мозговой травмой» Агафонова Н.В., ФГЛПУ «Научно-клинический центр охраны здоровья шахтеров» г. Ленинск-Кузнецкий (журнал «Политравма» №1, 2006) [читать];
Источник
Описание
Отек легких – острая легочная недостаточность, возникающая вследствие массивного выхода транссудата из капилляров легочной ткани, в результате чего нарушается газообмен в легких.
В основе развития отека легких лежит резкое увеличение гидростатического и снижение онкотического давления в легочных капиллярах, а также нарушение проницаемости мембраны капилляров альвеол. Изначально развивается интерстициальная фаза отека легких, при которой происходит фильтрация транссудата в интерстициальную ткань легких. В дальнейшем транссудат в просвете альвеол смешивается с воздухом, что приводит к образованию стойкой пены, которая препятствует газообмену. Данные нарушения характерны для альвеолярной стадии отека легких.
Выделяют следующие причины развития отека легких:
- заболевания сердечно-сосудистой системы (инфаркт миокарда, постинфарктный и атеросклеротический кардиосклероз, нарушения ритма, инфекционный эндокардит, миокардиты, кардиомиопатии, врожденные или приобретенные пороки сердца);
- заболевания бронхолегочной системы (пневмония, эмфизема легких, бронхиальная астма, туберкулез, ТЭЛА (тромбоэмболия легочной артерии), злокачественные новообразования);
- заболевания почек (острый гломерулонефрит, почечная недостаточность);
- заболевания желудочно-кишечного тракта (острый панкреатит, цирроз печени, кишечная непроходимость и т.д.);
- заболевания нервной системы (острое нарушение мозгового кровообращения, менингит, энцефалит, черепно-мозговые травмы, злокачественные новообразования);
- инфекционные заболевания, протекающие с тяжелой интоксикацией (грипп, корь, дифтерия, скарлатина, коклюш, столбняк, брюшной тиф);
- патология акушерства и гинекологии (эклампсия беременных, синдром гиперстимуляции яичников);
- отравления химическими веществами (фосфорорганическими соединениями, фторсодержащими полимерами, солями металлов), лекарственными средствами (барбитуратами, салицилатами и др.), алкоголем, наркотическими веществами;
- острая аллергическая реакция (анафилактический шок).
В зависимости от причины развития различают следующие формы отека легких: кардиогенный, нефрогенный, неврогенный, токсический, аллергический и т.д.. Помимо этого, по варианту течения выделяют следующие виды отека легких:
- молниеносный – развивается в течение нескольких минут. В большинстве случаев имеет летальный исход;
- острый – отмечается быстрое нарастание степени выраженности клинических симптомов. Данный вид отека легких, как правило, развивается при инфаркте миокарда, черепно-мозговой травме, анафилактическом шоке. К сожалению, даже при немедленно начатых реанимационных мероприятиях далеко не всегда удается избежать летального исхода;
- подострый – имеет волнообразное течение, то есть характерные симптомы то нарастают, то стихают. Данный вид имеет достаточно благоприятный прогноз, в особенности при своевременном начале мероприятий неотложной помощи;
- затяжной – развивается в течение 12 часов – нескольких суток. Встречается, как правило, при хронических заболеваниях бронхолегочной системы, хронической сердечной недостаточности. Зачастую протекает со стертой клинической картиной, что значительно затрудняет диагностику.
Прогноз отека легких зависит от его формы, а также от своевременности оказания квалифицированной медицинской помощи. К сожалению, согласно статистике, в 20 – 30% случаев отек легких заканчивается летальным исходом. Чтобы значительно снизить риск развития отека легких, следует своевременно лечить заболевания, которые могут привести к развитию данной патологии.
Симптомы
Фото: esc.lviv.ua
В некоторых случаях у человека выявляются продромальные признаки (общая слабость, головная боль, периодическое головокружение, чувство стеснения в грудной клетке, одышка при физической активности). Перечисленные симптомы могут появляться как за несколько минут, так и за несколько часов до развития отека легких. Однако зачастую человек не обращает внимание на изменение своего состояния, в связи с чем не обращается за помощью в медицинское учреждение.
Интерстициальный отек легких может развиться в любое время суток, но зачастую выявляется ночью или в предутренние часы. Изначально возникает внезапный приступ удушья или надсадный кашель. В результате этого человек принимает сидячее положение с наклоном туловища вперед, поскольку данные действия в некоторой степени облегчают общее состояние.
На стадии интерстициального отека легких появляется цианоз губ и ногтей. Дыхание становится усиленным, частота дыхательных движений достигает 40 – 60 в минуту. Отмечается повышение уровня артериального давления и увеличение частоты сердечных сокращений.
На стадии альвеолярного отека легких усугубляется общее состояние человека, поскольку развивается резкая дыхательная недостаточность. У таких людей появляется выраженная одышка, диффузный цианоз, набухание вен шеи, одутловатость лица. На расстоянии можно услышать клокочущее дыхание. Также может появиться кашель, при котором изо рта человека выделяется пена. Как правила, пена имеет розовый оттенок, поскольку происходит выпотевание форменных элементов крови.
В последствие нарастает заторможенность, спутанность сознания, вплоть до комы. На последней стадии отека значительно снижается артериальное давление, что приводит к гемодинамическим нарушениям. Появляется дыхание Чейна-Стокса, при котором дыхание становится периодическим и поверхностным. Как правило, на данной стадии гибель человека наступает вследствие асфиксии.
Диагностика
Фото: sobitie.com.ua
При аускультации легких могут выслушиваться сухие свистящие хрипы, которые указывают на интерстициальный отек легких, или разнокалиберные влажные хрипы, указывающие на стадию альвеолярного отека легких.
Далее оцениваются лабораторные анализы. Так, например, в биохимическом анализе крови изучаются показатели, отклонение которых может указать на причину развития отека легких. Также используется пульсоксиметрия – неинвазивный метод определения степени насыщения крови кислородом. Метод исследования основан на использовании различных свойств оксигенированного и дезоксигенированного гемоглобина. Для измерения показателей датчик устанавливается, как правило, на палец или мочку уха. При отеке легких изначально отмечается умеренная гипокапния (уменьшение содержания углекислого газа в артериальной крови). По мере прогрессирования процесса снижаются PaCO2 и PaO2, однако на поздней стадии отмечается значительное снижение PaO2 и увеличение PaCO2.
Из инструментальных методов исследования назначается электрокардиография (ЭКГ). Чтобы получить максимально достоверный результат, во время процедуры исследуемому человеку необходимо обеспечить максимальный покой. При отеке легких на электрокардиограмме выявляются признаки гипертрофии левого желудочка, ишемия миокарда, различные нарушения ритма.
На УЗИ сердца обнаруживаются зоны гипокинезии миокарда, которые свидетельствуют о снижении сократимости левого желудочка. Кроме того, выявляется сниженная фракция выброса и увеличенный конечный диастолический объем.
Также выполняется рентгенография грудной клетки, благодаря которой производится оценка патологии органов, находящихся в данной полости, и близкорасположенных анатомических структур. На рентгенограмме при отеке легких обнаруживается расширение границ сердца и корней легких. Однородное симметричное затемнение в форме бабочки, расположенное в центральных отделах легких, указывает на альвеолярный отек легких. Помимо этого, не редко на рентгенограмме выявляется наличие плеврального выпота, который может быть умеренного или большого объема.
Лечение
Фото: nxstage.com
Поскольку отек легких относится к жизни угрожающим состояниям, лечение должно производится в условиях отделения реанимации и интенсивной терапии (ОРИТ). Человеку придается положение сидя или полусидя (с приподнятым изголовьем кровати). При необходимости, например, для удаления инородного тела или аспирации содержимого из дыхательных путей, выполняется трахеостомия – рассечение передней стенки трахеи с последующим созданием искусственного отверстия. Данная манипуляция обеспечивает устранение фактора, затрудняющего дыхание, что в некоторых случаях является экстренной необходимостью. Далее осуществляется подача кислорода. В последующем, если человек продолжает нуждаться в беспрерывной подаче кислорода, в условиях ОРИТ больной переводится на ИВЛ. Аппарат искусственной вентиляции легких (ИВЛ) обеспечивает принудительную подачу газовой смеси в легкие, благодаря чему кровь насыщается кислородом, а из легких удаляется углекислый газ. Для подавления активности дыхательного центра используется морфин, который относится к наркотическим анальгетикам. Чтобы снизить объем циркулирующей крови, а также достичь дегидратации легких, вводятся мочегонные средства. Кроме того, используются средства, уменьшающие постнагрузку на сердце, что также лежит в основе лечения отека легких.
По показаниям могут назначаться следующие группы лекарственных средств:
- сердечные гликозиды;
- гипотензивные препараты;
- антиаритмические средства;
- тромболитические средства;
- антигистаминные препараты;
- антибиотики.
После купирования патологического процесса, производится лечение основного заболевания, явившегося причиной развития отека легких. Это необходимо, поскольку при отсутствии соответствующего лечения значительно повышается риск развития повторного приступа отека легких.
Лекарства
Фото: healthline.com
Для подавления активности дыхательного центра используется морфин, который относится к наркотическим анальгетикам. Данный эффект достигается за счет воздействия лекарственного средства на мю-рецепторы. При передозировке появляются следующие симптомы: головокружение, спутанность сознания, холодный липкий пот, снижение уровня артериального давления, уменьшение частоты сердечных сокращений, затрудненность дыхания, сухость слизистой оболочки ротовой полости, изредка появляются галлюцинации и судороги. В случае развития клинической картины передозировки необходимо внутривенно ввести специфический антагонист наркотических анальгетиков – налоксон.
Из мочегонных средств используется фуросемид, который снижает объем циркулирующей крови. При внутривенном введении препарата эффект достигается через 5 – 10 минут. Как известно, фуросемид снижает артериальное давление, поэтому введение препарата должно осуществляться под строгим контролем уровня артериального давления. Кроме того, под контролем вводятся нитраты, действие которых направлено на уменьшение венозного притока крови к сердцу, в результате чего снижается давление в правом предсердии, в системе легочной артерии, а также уменьшается периферическое сопротивление сосудов.
Сердечные гликозиды используются при ослаблении сократительной способности миокарда, которая в последствие приводит к декомпенсации сердечной деятельности. Данные препараты нормализуют метаболические процессы и энергетический обмен в сердечной мышце, благодаря чему значительно усиливается систолическая функция миокарда. Как следствие, увеличивается ударный объем, повышается артериальное давление, замедляется ритм сердечной деятельности.
Использование антигипертензивных средств необходимо при наличии повышенного артериального давления. Выбор конкретного препарата и его дозировки осуществляется в зависимости от исходных цифр артериального давления.
Антиаритмические препараты используются при обнаружении у человека нарушения ритма какой-либо этиологии.
По показаниям назначаются тромболитические средства, антигистаминные препараты и антибактериальные средства.
Народные средства
Фото: irinazaitseva.ru
Лечение отека легких проводится в условиях отделения реанимации и интенсивной терапии (ОРИТ) под постоянным контролем показателей оксигенации и гемодинамики. К сожалению, в некоторых случаях отек легких может привести к летальному исходу. Кроме того, даже после удачного купирования патологического процесса могут развиться такие осложнения, как застойная пневмония, пневмосклероз, ателектаз легкого, ишемическое поражение внутренних органов. Залогом благоприятного исхода служит своевременное выявление основного заболевания, явившегося причиной развития отека легких, а также ранее начало патогенетической терапии. Кроме того, необходимо своевременно диагностировать и в последующем лечить заболевания, которые при отсутствии специализированного лечения могут привести к развитию отека легких. Именно поэтому настоятельно рекомендуется не заниматься самолечением в домашних условиях, а немедленно обращаться за помощью к квалифицированному специалисту.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Источник
