Отек клеток нервной системы

Опухоли периферических нервов — опухолевые новообразования, поражающие ствол или оболочки нервов периферической нервной системы. Клинически проявляются парестезиями, болью, нарушением функции нерва (онемением и мышечной слабостью в зоне его иннервации). Диагностика включает клинический и неврологический осмотр, УЗИ, МРТ, электрофизиологические исследования. По показаниям проводится вылущивание опухоли или ее удаление вместе с участком нерва. При выявлении злокачественного характера новообразования оно удаляется вместе с нервным стволом в пределах интактных тканей.
Общие сведения
Опухоли периферических нервов — достаточно редкая патология нервной системы. Встречаются у лиц любого возраста, чаще у взрослых. Наиболее распространены опухоли серединного, локтевого, бедренного и малоберцового нервов. В неврологии и онконейрохирургии основополагающим является разделение новообразований периферических нервных стволов на доброкачественные и злокачественные. Доброкачественными являются нейрофиброма, невринома (шваннома), перинейрома, злокачественными — нейрогенная саркома (злокачественная шваннома). Нейрофибромы зачастую носят множественный характер. В 50% случаев они ассоциированы с нейрофиброматозом Реклингхаузена. В отдельных случаях доброкачественные опухоли периферических нервов могут брать начало в жировых клетках (липомы) и в сосудах (ангиомы) эпиневрия. От опухолевых образований нервных стволов следует отличать интраневральный ганглий (ганглион, псевдоопухолевую кисту) нерва, представляющий собой внутриневральное скопление муцинозной жидкости, заключенное в плотную оболочку.
Анатомические особенности периферических нервов
Периферические нервные стволы состоят из нервных волокон, каждое из которых покрыто слоем шванновских клеток. Нервные волокна внутри периферического нерва сгруппированы в отдельные пучки, окруженные соединительнотканной оболочкой – периневрием. Между пучками находится эпиневрий, представляющий собой рыхлую соединительнотканную структуру с расположенными в ней сосудами и скоплениями жировых клеток. Снаружи нервный ствол покрывает эпиневральная оболочка. Анатомически нервные волокна представляют собой отростки нейронов, расположенных в спинном мозге или нервных ганглиях. Сами нейроны в процессе своего развития утрачивают способность к восстановлению, но их отростки способны регенерировать. Таким образом, если тело нейрона сохранно и нервное волокно не имеет препятствий для роста, оно способно восстановиться.
В состав одного периферического нерва входят как безмиелиновые, так и миелиновые (мякотные) волокна. Последние имеют т. н. миелиновую оболочку, образованную слоями миелина, многослойно обворачивающими нервное волокно подобно рулону. Основная функция волокон — это проведение нервных импульсов, аналогично тому, как электрический ток движется по проводам. По миелиновым волокнам импульс проходит в 2-4 раза быстрее, чем по безмиелиновым. Если импульсы идут от центра к периферии, то такое волокно носит название эфферентное (двигательное), если импульсы проходят в обратную сторону, то волокно называется афферентное (чувствительное). Нервные стволы могут состоять только из афферентных или только из эфферентных волокон, но чаще они бывают смешанными.
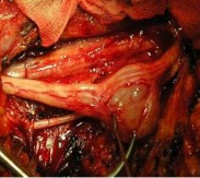
Опухоли периферических нервов
Причины опухолей периферических нервов
Новообразования периферических нервных стволов возникают как результат бесконтрольного деления клеток различных тканей, входящих в структуру нерва. Так, невринома берет свое начало в шванновских клетках оболочки нервных волокон, нейрофиброма — в клетках соединительной ткани эпи- и периневрия, липома — в жировых клетках эпиневрия. Причины опухолевой трансформации нормально функционирующих клеток нервных стволов точно не известны. Предполагают онкогенное влияние радиации и хронического воздействия некоторых химических соединений, а также загрязненности окружающей среды. Ряд исследователей указывает на роль биологического фактора — онкогенного воздействия на организм отдельных вирусов. Кроме того, имеет значение пониженный фон противоопухолевой защиты организма. Провоцирующим триггером может выступать повреждение нерва вследствие травмы. Нельзя исключить и наследственно детерминированную предрасположенность к возникновению опухолей. Установлено, что у пациентов с нейрофибромами и болезнью Реклингхаузена имеются генные мутации в хромосоме 22, обуславливающие недостаточность фактора, ингибирующего опухолевую трансформацию шванновских клеток.
Симптомы опухолей периферических нервов
На ранних стадиях своего развития опухоли периферических нервов обычно имеют субклиническое течение. Типично медленное развитие опухолевого процесса. При поражении мелких ответвлений нервных стволов клинические проявления могут вообще отсутствовать.
Доброкачественные опухоли периферических нервов проявляют себя как плотные образования, которые можно пропальпировать. На начальных стадиях, как правило, они не вызывают болевых ощущений и чувства онемения. В зоне иннервации пораженного нерва зачастую наблюдаются парестезии — преходящие ощущения покалывания или «ползания мурашек». Перкуссия над областью опухоли вызывает усиление парестезии. Отличительными особенностями доброкачественного новообразования нерва являются его подвижность относительно прилежащих тканей, отсутствие смещаемости по длиннику пораженного нервного ствола и неподвижность при сокращении окружающих мышц. Неврологический дефицит (онемение, мышечная слабость) возникает на поздних стадиях, обусловлен блоком проведения импульсов в пораженном участке нерва при значительном разрастании опухоли и компрессии нервных волокон.
Злокачественные опухоли периферических нервов характеризуются интенсивным болевым синдромом, усиливающимся при перкуссии и пальпации по ходу нерва. В зоне иннервации пораженного злокачественной опухолью нервного ствола отмечается неврологический дефицит — снижение силы иннервируемых мышц (парез), гипестезия (чувство онемения и сниженная болевая чувствительность кожи), трофические изменения (бледность, истончение, похолодание, повышенная ранимость кожи). При злокачественном характере новообразования нерва оно плотно спаяно с прилежащими тканями и не смещается относительно них.
Основные виды опухолей периферических нервов
Нейрофиброма — доброкачественное новообразование, развивающееся из фиброцитов соединительнотканных структур нервного ствола. Опухоль может быть единичной или множественной (чаще при нейрофиброматозе). Плексиформные нейрофибромы широко инфильтрируют ствол нерва и прилежащие ткани. Такие опухоли наиболее часто встречаются при болезни Реклингхаузена 1-го типа. В 5% случаев плексиформная нейрофиброма претерпевает злокачественную трансформацию.
Невринома (шваннома) — новообразование, берущее начало из шванновских клеток нерва. Чаще наблюдается в возрастном периоде от 30 до 60 лет. Представляет собой округлое утолщение нервного ствола. Обычно имеет единичный характер и медленный рост. Крайне редко отмечается малигнизация с возникновением нейрогенной саркомы.
Перинейрома (периневрома) — редкая доброкачественная опухоль из клеток периневрия. Имеет вид единичного или мультифокального утолщения нерва, протяженностью до 10 см.
Липома — не нейрогенная доброкачественная опухоль, развивающаяся из жировой ткани эпиневрия. Чаще встречается среди лиц, страдающих ожирением. Имеет желтую окраску и плотно срастается с нервным стволом. Не малигнизируется.
Нейрогенная саркома (нейрофибросаркома, злокачественная шваннома) — злокачественная опухоль из оболочек нерва, составляет 6,7% от общего числа сарком мягких тканей. По микроскопическому строению схожа с фибросаркомой. Более подвержены заболеванию лица мужского пола и среднего возраста. Нейрогенная саркома локализуется преимущественно на периферических нервах конечностей, реже — на шее. Редко метастазирует (примерно в 12-15% случаев). Наиболее типичны метастазы в легкие и лимфатические узлы. По микроскопическим особенностям выделяют железистый, меланоцитарный, эпителиоидный вариант опухоли.
Диагностика опухолей периферических нервов
В случае локализации опухоли в доступном для пальпирования месте предположительный диагноз может быть определен неврологом после проведенного осмотра. Для его уточнения, а также в случае глубокого расположения новообразования необходимо УЗИ, МРТ мягких тканей. В случае опухоли на УЗИ обнаруживается округлое или веретенообразное образование, локализующееся внутри нервного ствола или тесно связанное с ним.
Невриномы характеризуются ровным контуром, пониженной эхогенностью, неоднородностью структуры; при длительном существовании могут содержать кисты и кальцификаты. Нейрофибромы отличаются более однородной структурой, могут иметь волнистый контур. МРТ позволяет более точно и детально визуализировать опухоль, определить ее границы.
С целью оценки степени нарушения проведения нервных импульсов по пораженному участку нерва осуществляется электронейрография. Пункционная биопсия опухоли периферических нервов не проводится, поскольку провоцирует ускоренный рост и малигнизацию новообразования. Гистологическое исследование возможно при взятии образца ткани опухоли во время операции по ее удалению.
Лечение опухолей периферических нервов
Основным способом лечения новообразований периферических нервных стволов является радикальное хирургическое удаление опухоли. Однако, учитывая частое рецидивирование таких образований и травматичность оперативного вмешательства, нейрохирург рекомендует операцию только при наличии показаний. К последним относятся интенсивный болевой синдром, выраженное нарушение проводимости по пораженному нерву, сдавление опухолью сосудистого пучка, приводящее к ишемии конечности. Решение об операции в случае нейрофиброматоза Реклингхаузена чаще отрицательное, поскольку удаление нейрофибромы зачастую приводит к ее рецидиву и провоцирует рост других имеющихся опухолей.
Оперативные вмешательства в отношении доброкачественных новообразований подразделяются на 3 метода: вылущивание опухоли, ее резекция вместе с участком нервного ствола, краевая резекция нерва с опухолью. Последние два метода проводятся с наложением шва нерва. В ряде случаев образование большого дефекта при иссечении участка нервного ствола делает невозможным выполнение эпиневрального шва и требует проведения пластики нерва. При признаках злокачественности образования (отсутствие границ между опухолью и пучками нервных волокон, невозможность определить оболочки нерва), подтвержденных результатами интраоперационной экспресс-биопсии, проводится иссечение нерва с опухолью до границы здоровых тканей. В запущенных случаях может потребоваться ампутация конечности.
Источник
Внутриклеточный отек. Внеклеточный отек
Отеки связаны с присутствием избыточного количества жидкости в тканях. В большинстве случаев развитие отеков связано с внеклеточной жидкостью, однако в данный процесс может вовлекаться и внутриклеточная жидкость.
Внутриклеточный отек
Развитию внутриклеточного отека способствуют две причины: (1) угнетение обменных процессов в тканях; (2) ухудшение питания клеток. Например, при уменьшении кровоснабжения тканей доставка кислорода и питательных веществ к тканям снижается. Если кровоток станет настолько мал для поддержания обменных процессов на должном уровне, произойдет угнетение ионных насосов клеточной мембраны. Утечка ионов натрия из внешней среды внутрь клеток, компенсируемая до этого момента насосами, приводит к повышению концентрации натрия и движению воды в клетку.
Иногда осмос приводит к увеличению объема тканей: например, в ишемизированной нижней конечности объем тканей возрастает в 2 или 3 раза, что обычно является предвестником гибели клеток. Внутриклеточный отек может также встречаться и в воспаленных тканях. Воспаление обычно оказывает непосредственное влияние на мембраны клеток, увеличивая проницаемость для натрия, других ионов, а затем и воды, проникающей в клетку вследствие осмоса.
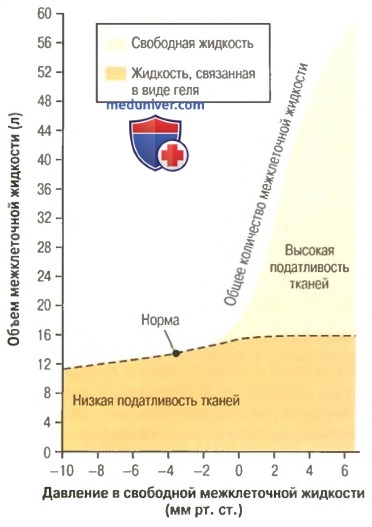
Соотношения между уровнем гидростатического давления межклеточной жидкости и ее объемом, включая общий объем, свободную и связанную в виде геля жидкость. Данные представлены для относительно рыхлых тканей (например, подкожной клетчатки). Отметим, что накопление большого количества свободной жидкости происходит в случае, когда давление в тканях становится выше атмосферного
Внеклеточный отек
Накопление жидкости во внеклеточном пространстве приводит к внеклеточному отеку. Различают две основные причины его развития: (1) избыточная утечка жидкости из плазмы в пространство, окружающее капилляры; (2) неспособность лимфатических сосудов обеспечивать возврат жидкости из межклеточного пространства в кровь. Наиболее частой причиной накопления жидкости в межклеточном пространстве является избыточная фильтрация в капиллярах.
а) Факторы, способные приводить к усилению фильтрации. Чтобы понять причины, вследствие которых происходит усиление фильтрации в капиллярах, полезно вернуться к предыдущим статьям на сайте (просим вас пользоваться формой поиска выше), где разъясняются основы процесса фильтрации.
Фильтрация может быть математически представлена формулой: Фильтрация = Кф х (Pk-Pмж-По+ПМж),
где Кф — коэффициент фильтрации в капилляре (зависит от проницаемости и площади поверхности капилляров), Рк — гидростатическое давление в капилляре, Рмж — гидростатическое давление в межклеточной жидкости, По — онкотическое давление белков плазмы крови, Пмж — онкотическое давление белков в межклеточной жидкости.
Из формулы следует, что фильтрация может возрастать вследствие любой из следующих причин:
• увеличения коэффициента фильтрации в капилляре;
• возрастания гидростатического давления в капилляре;
• снижения онкотического давления белков плазмы крови.
б) Нарушение лимфооттока приводит к отеку. При блокаде лимфооттока отек может быть значительным, поскольку белки плазмы, попадающие в межклеточную жидкость, не могут ее покинуть. Увеличение концентрации белка приводит к возрастанию онкотического давления в межклеточной жидкости, что ведет к еще большему извлечению жидкости из капилляров.
Нарушения лимфооттока могут быть очень тяжелыми при паразитарном поражении лимфоузлов круглым червем филярией. Блокада лимфатических сосудов встречается при определенных злокачественных новообразованиях, после удаления или в результате закрытия просвета лимфатических сосудов. Например, во время радикальной операции по поводу опухоли молочной железы удаляют большее количество лимфатической ткани: нарушение оттока жидкости от грудной клетки и верхней конечности приводит к отеку и увеличению объема межклеточного пространства данной области. Обычно такое нарушение носит временный характер, поскольку лимфатические сосуды в небольшом количестве образуются вновь.
– Также рекомендуем “Причины внеклеточных отеков. Факторы приводящие к отекам”
Оглавление темы “Обмен жидкостей в организме”:
1. Регуляция обмена жидкости. Осмос и осмотическое давление
2. Соотношение между осмотическим давлением и осмолярностью. Осмолярность жидких сред организма
3. Поддержание осмотического равновесия. Осмотическое равновесие сред организма
4. Объем и осмолярность сред организма при патологии. Эффекты вливания хлорида натрия
5. Эффекты раствора глюкозы. Гипонатриемия и гипернатриемия
6. Внутриклеточный отек. Внеклеточный отек
7. Причины внеклеточных отеков. Факторы приводящие к отекам
8. Механизмы предотвращающие отеки. Предотвращение накопления жидкости в межклеточном пространстве
9. Функции протеогликанов в профилактике отеков. Лимфоотток
10. Жидкости полостей организма. Ключевые функции почек
Источник
Аллергическая реакция может проявиться в виде легкой сыпи или иметь более тяжелые последствия, которые угрожают жизни человека. Если аллергия проявляется в виде локального болезненного отека, ее называют гигантской крапивницей, или отеком Квинке. Это состояние требует срочной медицинской помощи, которую необходимо оказать еще до приезда врача.
Что такое отек Квинке
Немецкий врач Генрих Иренеус Квинке (Heinrich Irenaeus Quincke) впервые дал полное описание заболевания и предположил причины его возникновения в 1882 году, за что ангиоотек назвали в его честь.

Отек Квинке, или ангионевротический отек – это острая воспалительная реакция организма, которая возникает локально в коже и подкожной клетчатке. По механизму появления схожа с крапивницей, отличие только в более глубоком поражении тканей.
Аллергические реакции – это один из вариантов ответа иммунной системы на чужеродные белки. В них принимают участие тучные клетки – один из типов лейкоцитов, которые способны соединяться с белками-иммуноглобулинами Ig E. Это приводит к каскадному выбросу биологически активных веществ – медиаторов воспаления. К ним относятся гистамин, простагландины, брадикинин и многие другие. Эти вещества увеличивают проницаемость сосудов, снижают их тонус, изменяют водно-солевой баланс.
Особенность тучных клеток в том, что они не находятся постоянно в крови, как остальные лейкоциты, а локализуются в тканях:
- в коже;
- подкожной клетчатке;
- на слизистых оболочках;
- в оболочках внутренних органов.
Поэтому отек Квинке имеет специфические проявления и наблюдается только на коже и в местах с наиболее выраженной клетчаткой.
Усиление проницаемости сосудов, которую вызывают эти вещества, приводит к выходу из сосудов жидкой части крови. Она пропитывает локальную область, что внешне проявляется распуханием мягких тканей. Потери жидкости могут быть значительными, в сосудистом русле уменьшается объем крови. От этого страдает работа сердца, появляются нарушения ритма. У взрослых с предрасположенностью к сердечным патологиям могут быть смертельные последствия.
Симптомы отека Квинке
Воспаление Квинке возникает стремительно. Это ответ на прямой контакт с аллергеном, который развивается через 15-30 минут после попадания чужеродных веществ в организм. Отечность распространяется на части тела, которые содержат большое количество клетчатки. Чаще всего это:
- веки;
- губы;
- гортань;
- мягкое небо;
- мочеполовые органы.
Отечность кожи не сопровождается изменением ее цвета, часто она остается бледно-розовой. Но иногда аллергия сопровождается признаками крапивницы. В этом состоянии кожные покровы начинают зудеть, краснеют.
Для классического ангиоотека, который сопровождается нарушением распределения жидкости, характерны неровные контуры. Наощупь ткани плотные, при надавливании на них не проявляется ямка. В отличие от крапивницы, верхние слои кожи не вовлекаются в процесс. Поэтому зуд не характерен для этого заболевания.

Симптомы отека Квинке зависят от его локализации. Если в аллергическую реакцию вовлечена слизистая оболочка рта, горло и гортань, то появляется осиплость голоса. При отсутствии медицинской помощи патологические признаки утяжеляются, сначала затрудняется глотание, а затем и дыхание. Позже отекают бронхи, появляются признаки асфиксии, или удушья.
Иногда аллергический отек становится первым симптомом тяжелого анафилактического шока. Это опасное для жизни состояние развивается стремительно как острая реакция на аллерген. Для нее характерно нарушение дыхания из-за спазма бронхов, зуд по всему телу, высыпания на коже по типу крапивницы. Признаком ухудшения состояния является схваткообразная боль в животе, тошнота и рвота, понос. У взрослого быстро падает артериальное давление, проявляется нарушение сердечного ритма. Быстро появляются признаки сердечной недостаточности, появляются судороги, человек впадает в кому или наступает смерть.
Аллергическое воспаление часто поражает только пищеварительный тракт. Признаки патологии в этом случае будут имитировать хирургические патологии брюшной полости. Появляется острая боль в животе, внезапное нарушение пищеварения, понос или рвота. Иногда в кале появляются примеси крови, слизь, поэтому заболевание не выглядит как аллергия.
В некоторых случаях отек Квинке появляется на тыльной стороне кистей рук. Они выглядят опухшими, при касании плотные.
Возникновение ангиоотеков на лице опасно для жизни. Неравномерное распределение жидкости может привести к ее пропитыванию мозговых оболочек. В этом случае появляются менингеальные симптомы:
- напряжение затылочных мышц;
- резкая головная боль;
- тошнота и рвота, которая не приносит облегчения;
- судороги;
- потеря сознания.
Отек Квинке может развиваться на половых органах. У женщин поражаются половые губы, у мужчин отечность распространяется на мошонку. Зуд при этом обычно отсутствует. Для профилактики этого состояния иногда требуется отказаться от латексных презервативов.
Первая помощь при отеке Квинке
Чтобы снизить вероятность тяжелых осложнений, до приезда скорой помощи нужно самостоятельно оказать первую помощь. Если известно, что причиной воспалительной реакции стал какой-то аллерген, необходимо постараться устранить его. Это возможно, если произошел контакт с кожей.
Если проявление болезни началось после укуса насекомого, животного, необходимо на это место наложить давящую повязку. Она уменьшит приток и отток крови, что позволит снизить всасывание опасного вещества в кровь. Аналогично поступают, если аллергия развивается после внутримышечной инъекции. Врачи советуют на место укола положить холод, чтобы вызвать спазм сосудов и не дать всосаться лекарству.
Если реакция развилась после контакта с неизвестным растением, насекомым, после принятого лекарственного препарата, можно сделать его фото. Это поможет врачу установить причину патологии.
При затрудненном дыхании из-за отека горла, необходимо расстегнуть одежду, чтобы не ограничивать дыхательные движения легких. В помещении нужно открыть окна, чтобы обеспечить приток свежего воздуха.
Ребенок, у которого появилась аллергия в виде отека Квинке, обычно находится в возбужденном состоянии, испуган. Чтобы воспаление и отек гортани не начал развиваться стремительно из-за плача и крика, нужно постараться его успокоить. У маленького ребенка опасность представляет ларингоспазм, который еще больше ухудшает дыхание и очень опасен в возрасте до года.
Самостоятельно принимать лекарственные препараты от аллергии нельзя по нескольким причинам. Всасывание таблеток из пищеварительного тракта может замедлиться из-за воспалительного отека слизистой оболочки желудка и кишечника. Поэтому оно окажется неэффективным. А врач скорой помощи должен подобрать дозу препарата для лечения аллергии с учетом уже использованного лекарства.
Если причина аллергической реакции – пища или другие вещества, принятые внутрь, можно замедлить их всасывание из желудка и кишечника при помощи сорбентов. Ребенку можно растворить пакетик Смекты, порошок Полисорба, а взрослому выпить несколько таблеток активированного угля. При затрудненном глотании и спазме гортани лучше тоже использовать растворимые порошки.
При некоторых формах отека Квинке распознать симптомы заболевания тяжело, оно развивается медленно в течение нескольких часов или дней. В этом случае локальная отечность – это повод как можно раньше обратиться к врачу.
Причины возникновения
Чтобы эффективно лечить отек Квинке и предупредить его повторение, необходимо обнаружить причину патологии. У ребенка острая аллергическая реакция чаще всего возникает на определенный продукт. Это может быть яичный белок, орехи, шоколад, рыба, мед, цитрусовые. Иногда заболевание возникает не на сам продукт, а на содержащиеся в нем дополнительные вещества. Например, при аллергии на курицу могут быть виноваты антибиотики, которыми ее лечили на птицефабрике. Пища, которая содержит большое количество искусственных ароматизаторов, красителей и других химических добавок, чаще вызывает воспалительный ответ.
Отек Квинке, как и другие аллергические реакции, проявляется при повторном контакте с аллергеном. Поэтому в первый раз употребление в пищу определенных продуктов из группы риска не приведет к появлению симптомов.
Другими причинами отека Квинке могут быть:
- лекарственные препараты – антибиотики, сыворотки, содержащие животные белки;
- гормональные препараты;
- средства для местной анестезии – Лидокаин, Ультракаин;
- препараты крови – иммуномодуляторы, интерфероны;
- животные яды, их слюна или частички шерсти, чешуя насекомых;
- косметические средства.
Воспаление может проявиться на латекс, который используется для медицинских перчаток, презервативов, внутривенных катетеров.
Ангионевротический отек вызывают некоторые биологически активные добавки, средства народной медицины, которые содержат растительные аллергены, продукты пчеловодства, яды насекомых. Для людей, у которых была аллергическая реакция на мед, опасно использовать и другие компоненты, полученные от пчел.
Особенность отека Квинке, связанного с аллергической реакцией в том, что он не зависит от дозы поступившего аллергена.
Среди причин ангиоотека – неаллергические реакции. Существует наследственное заболевание, которое связано с недостатком белков системы комплемента. В норме они участвуют в иммунных реакциях. Если в организме дефицит или имеется дефект синтеза ингибина С1, сдерживающего воспалительный ответ, то периодические появляются признаки патологии, которая выглядит как отек Квинке. Но отличие в скорости развития заболевания, часто на это уходит несколько дней и невозможно установить связь с определенным аллергеном.

Если причина патологии – наследственность, симптомы заболевания проявляются сглаженно, никогда не присоединяется крапивница, нет кожного зуда и бронхоспазма. Но риск тяжелого отека горла, который приводит к смерти, сохраняется. Кожа и подкожная клетчатка способна самостоятельно вернуться к исходному состоянию через 2-3 дня после появления первых признаков болезни. Это связано с постепенным истощением белков системы комплемента.
У людей старшего возраста причиной отека Квинке в 30% случаев являются препараты из группы ингибиторов АПФ. Их назначают для лечения сердечной недостаточности, гипертонии и других сердечно-сосудистых патологий. Побочны эффект ингибиторов АПФ – повышение уровня брадикинина, который является одним из медиаторов воспаления. Это происходит с разной скоростью, иногда через несколько месяцев после начала терапии, а иногда через много лет.
Классификация
Отек Квинке у 80% пациентов связан с аллергической реакцией на чужеродные вещества. Но в практике врачей встречаются и другие формы этого заболевания. В зависимости от продолжительности симптомов выделяют два типа:
- острый ангионевротический отек – возникает быстро после контакта с аллергеном, после лечения исчезает и не повторяется, если соблюдать рекомендации врача;
- хронический отек Квинке – признаки патологии периодически повторяются на протяжении 6 месяцев или сохраняются долгое время.
Отдельно выделяют идиопатический ангионевротический отек. Он появляется внезапно, определить связь с аллергеном лабораторным путем невозможно. Такой тип заболевания имеет хроническое течение и часто рецидивирует.
Отек Квинке бывает наследственный и приобретенный. В первом случае это хроническое заболевание, развитие которого тяжело предугадать. Оно может проявиться уже в раннем возрасте. Симптомы часто усиливаются в стрессовых ситуациях. Исследования показывают, что это провоцирующими факторами могут выступать:
- острая боль;
- употребление определенной пищи;
- переохлаждение;
- вирусные инфекции;
- беременность.
Иногда в качестве провоцирующего фактора выступают небольшие травмы в ротовой полости при лечении зубов, пирсинге языка.
Приобретенный отек Квинке развивается при состояниях, которые приводят к нехватке белка-ингибина С1. Этот процесс активируется у пациентов, которые лечатся препаратами из группы ингибиторов АПФ. Подавление белка происходит при неопластических заболеваниях – В-клеточной лимфоме, патологии иммунных комплексов. При аутоиммунном заболевании патологии иммунных комплексов к ингибину белка С1 вырабатываются антитела, которые блокируют его функции. Похожий процесс наблюдается при аутоиммунных заболеваниях – системной красной волчанке, дерматомиозите.
Приобретенный отек Квинке проявляется в пожилом возрасте, когда у человека большое количество сопутствующих патологий.
Лечение и профилактика
Для лечения отека Квинке необходимо вызвать скорую помощь. Врач купирует выраженные симптомы, но при тяжелом состоянии, развитии бронхоспазма, подозрении на отек мозга или внутренних органов необходимо лечение в соответствующих отделениях больницы.
Если удалось по внешним симптомам распознать ангионевротический отек, его лечат антигистаминными препаратами. Наиболее эффективны Димедрол, Супрастин, Тавегил. Чтобы быстро купировать аллергическую реакцию, лекарства вводят внутримышечно.
Детям с тяжелым течение м генерализованной крапивницы или острым отеком Квинке для предупреждения стеноза гортани и других тяжелых осложнений противоаллергические средства разводят в изотоническом растворе по специальной схеме и вводят внутривенно.
При недостаточной эффективности лечения, используют гормоны. Глюкокортикоиды быстро тормозят иммунную реакцию и могут применяться у пациентов любого возраста. В критической ситуации для спасения жизни врач применят раствор адреналина.
Если у пациента не исчезает стеноз гортани, он продолжает задыхаться, чтобы этого не произошло, бригада скорой помощи экстренно проводит интубацию трахеи и доставляет пациента в больницу.
Лечить острый отек Квинке необходимо и после купирования симптомов. Врач назначит противоаллергические препараты в таблетках, которые необходимо принимать самостоятельно, специальную гипоаллергенную диету. Она исключает употребление продуктов, которые потенциально способны вызвать аллергию.
После нормализации состояния необходимо определить, что стало причиной патологии. Для этого ведут пищевой дневник. Его заполняют ежедневно через несколько часов после еды. На период изучения питания еда должна быть однообразной. В рацион раз в несколько дней вводят продукт, который предположительно мог вызвать аллергию. Если через 1-2 часа состояние не изменилось, считают, что это не причина патологии. Этот процесс повторяют, пока не изучат все опасные продукты.
Для выявления аллергии на различные вещества существуют специальные аллергопробы. Их проводят в период после стихания всех симптомов. Они помогают точно определить тип вещества, которое вызвало ангиоотек.
Профилактика отека Квинке заключается в полном исключении контактов с веществами, вызывающими развитие аллергии. Если причиной стал лекарственный препарат, средство для анестезии, необходимо запомнить его название. Иначе последующее лечение зубов или несложная операция на мягких тканях может закончиться плачевно.
Если узнать причину ангиоотека не удалось, а симптомы периодически повторяются, для профилактики необходимо всегда носить при себе антигистаминные препараты.
Ковалева Надежда Владимировна, врач-терапевт медицинских кабинетов 36,6.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Источник
