Отек эпифиза бедренной кости
Доброкачественные опухоли костей
Остеома. Представляет собой редко встречающуюся доброкачественную опухоль. Различают две формы остеомы: компактную и губчатую. Наблюдаются у лиц в возрасте 15-30 лет. Чаще всего опухоль располагается в костях черепа, таза и иногда в длинных трубчатых костях. Излюбленной локализацией губчатых остеом являются челюстные кости. Рост опухоли чрезвычайно медленный. Опухоль обнаруживается случайно либо по достижении больших размеров со сдавлением близлежащих сосудов и нервов. Опухоль имеет плотную консистенцию, гладкую поверхность, шаровидную или пирамидальную форму, безболезненная, неподвижная. При рентгенологическом исследовании характерным является то, что кортикальный слой опухоли представляет собой продолжение коркового слоя кости. Структура остеомы – такая же, как и нормальной кости. Реакция со стороны периоста и эндоста отсутствует. Опухоль имеет четкие контуры. Лечение хирургическое: удаление опухоли вместе с кортикальной пластинкой кости. Показания к операции возникают при болях, нарушении функции, косметических неудобствах.
Остеоид-остеома. Встречается у лиц молодого возраста (10-20 лет), преимущественно у мужчин. Излюбленная локализация – длинные трубчатые кости нижних конечностей, но могут поражаться любые области скелета. Характерный и ранний симптом – постоянная боль. С течением времени появляются и другие признаки заболевания: припухлость и уплотнение мягких тканей вокруг пораженной кости, реактивный синовит, веретенообразная форма кости. Остеоид-остеомы, локализующиеся в области позвоночника и таза, могут вызывать сильную боль. Ведущее место в диагностике принадлежит рентгенологическому исследованию. На рентгенограммах под надкостницей, в компактном или губчатом веществе, определяется небольшой участок просветления диаметром от 0,5 до 2,0 см с четкими контурами. Перифокальная зона резко склерозирована. В зоне опухоли отмечаются явления оссифицирующего периостита. Лечение хирургическое: удаление опухоли в пределах здоровых тканей.
Остеобластома (остеогенная фиброма, гигантская остеоид-остеома) представляет собой редкую костеообразующую опухоль, которая может поражать длинные кости или позвонки, гистологическая картина остеобластомы часто подобна таковой при остеоид-остеоме. Клиническая картина отличается значительно менее выраженным болевым синдромом. При обследовании выявляется большое число вариантов поражения, которые могут располагаться кортикально и медуллярно, иметь литический или оссифицирующий вид, эрозивный или четко очерченный характер краев, но размеры опухоли не превышают 2 см. Остеобластома имеет тенденцию к поражению позвоночника, в частности задних отделов тела позвонка, у молодых людей, чаще у мужчин во второй-третьей декаде жизни. Рентгенологически имеют место типичные черты доброкачественной опухоли в виде эксцентрично расположенного дефекта в кости, чаще в позвонке, с ясно очерченными гладкими краями. Опухоль может «вздувать» кость, но, как правило, не разрушает кортикальную пластинку. Лечение большинства остеобластом – хирургическое (эксцизия и/или кюретаж, иногда с костной пластикой).
В литературе описываются так называемые «агрессивные» остеобластомы, но их следует относить к редким разновидностям остеогенной саркомы.

Остеобластокластома (гигантоклеточная опухоль, остеокластома). Это новообразование встречается довольно часто и составляет 15-20% доброкачественных опухолей. Развивается одинаково часто у мужчин и женщин. Возраст больных преимущественно 20-40 лет. Наиболее часто (в 50-70% случаев) эти опухоли поражают метаэпифизы костей, образующих коленный сустав. Реже остеобластокластома развивается в коротких трубчатых и плоских костях, могут поражаться позвонки и кости таза. Как правило, опухоль бывает солитарной. Малигнизация остеобластокластом имеет место в 10-25% случаев. В начальных стадиях заболевание протекает бессимптомно. Затем, по мере роста опухоли и вовлечения в процесс периоста, появляются ноющие боли в области поражения кости при ходьбе или длительном стоянии, боли могут иррадиировать в близлежащий сустав. Другие клинические признаки возникают спустя 0,5-2 года после появления болей. Они заключаются в деформации кости, ограничении движений в суставе, наличии пальпируемой болезненной плотной опухоли, над которой иногда выявляется крепитация. Если опухоль достигает больших размеров, кожа над ней истончается, становится блестящей, а иногда приобретает багрово-цианотичный цвет с усиленным венозным рисунком. Консистенция опухоли (при сохранившейся капсуле ее) – плотная, поверхность – гладкая или крупнобугристая. Если наступил прорыв капсулы опухоли, то последняя оказывается мягкой, эластичной или флюктуирующей. Иногда в близлежащем суставе определяется экссудат, что может свидетельствовать о проникновении опухоли в сустав. Вследствие ограничения движений может развиться атрофия мышц конечности. Не исключается возникновение патологического перелома. Иногда доброкачественные остеобластокластомы дают метастазы в легкие. Для постановки диагноза остеобластомкластомы существенное значение имеет рентгенологическое исследование. На рентгенограммах в участке поражения, обычно метаэпифизе, видно булавовидное расширение, «вздутие кости». Структура кости в этом участке изменена, имеет ячеистый вид – «мыльные пузыри»; корковый слой становится тонким и иногда вовсе не выявляется. Одновременно со стороны надкостницы возникает новая костная ткань, образующая как бы «скорлупу». Кроме описанной ячеисто-трабекулярной формы, различают и литическую форму остеобластокластомы. При ней вздутый участок кости представляется бесструктурным, корковый слой резко истончен или не выявляется. В этом случае пораженный участок имеет вид четко очерченного дефекта кости. Дефект может быть краевым или циркулярным; в последнем случае виден свободный резко очерченный конец диафиза на фоне тени уплотненных мягких тканей. В сомнительных случаях диагноз устанавливают посредством пункционной или трепанобиопсии опухоли. Лечение хирургическое, лучевое и комбинированное. При поражении мелких костей прибегают к удалению всей кости. Если поражена длинная трубчатая кость, то при литической форме заболевания производят резекцию кости с замещением дефекта трансплантатом (аутотрансплантат, аллокость или металлический эндопротез). При значительных поражениях трубчатых костей ячеисто-трабекулярной формой остеобластокластомы также производят резекцию кости с трансплантацией. В случаях рецидива опухоли, как правило, показана резекция кости. При этом следует помнить о реальной возможности трансформации рецидивирующих гигантоклеточных опухолей в злокачественную остеобластокластому.
Кюретаж и заполнение полости костной стружкой или мышцей на питающей ножке могут быть предприняты при небольших ячеисто-трабекулярных остеобластокластомах длинных трубчатых костей.
Современная мегавольтная лучевая терапия больных остеобластокластомой заключается в многопольном облучении зоны поражения на соответствующих установках в суммарной очаговой дозе 45-50 Гр.
Комбинированное лечение, включающее в себя кюретаж опухоли с пред- или послеоперационным облучением, не получило широкого распространения, поскольку процент выздоровлений при этом примерно такой же, как и при других видах лечения.
Гемангиома кости. Встречается редко. Может возникать в любом возрасте с одинаковой частотой у мужчин и женщин. Наиболее часто гемангиомы локализуются в костях черепа, позвонках, костях таза, длинных трубчатых костях конечностей.
Опухоли могут быть солитарными и множественными. Известны сочетания гемангиом костей и таких же опухолей кожи, внутренних органов. Гемангиомы бывают капиллярными или кавернозными; последние встречаются наиболее часто и поражают позвоночник и плоские кости. Капиллярная форма обычно наблюдается в трубчатых костях. Клинические проявления обусловлены в основном локализацией и размерами образования. Гемангиомы, располагающиеся в костях черепа, обнаруживаются обычно рано в связи с появлением плотной неподвижной опухоли, локализующейся чаще всего в теменных или лобной костях. Иногда развиваются симптомы сдавления головного мозга. Над опухолью могут прослушиваться сосудистые шумы. При поражении позвонков по мере роста опухоли развиваются симптомы сдавления спинного мозга и нервных корешков. Довольно часто наблюдаются компрессионные переломы позвонков. При поражении других отделов скелета основные симптомы сводятся к возникновению болей, припухлости в зоне опухоли, деформации кости, патологического перелома. В распознавании гемангиом кости ведущее место принадлежит рентгенологическому исследованию. Гемангиомы позвонков имеют патогномоничную рентгенологическую семиотику, состоящую в деструкции кости, ячеистой сетчатой перестройке структуры, так что на рентгенограммах тело позвонка представляется продольно исчерченным – виден ряд вертикальных «подпорок». Поражение плоских костей характеризуется структурными изменениями, состоящими в появлении множественных округлых очагов деструкции, разделенных утолщенными перегородками, располагающимися радиарно, веерообразно. Опухоль четко отграничена от неизмененной кости. При поражении длинных трубчатых костей характер деструкции в основном такой же, кость булавовидно расширена; важное диагностическое значение имеет ангиография, позволяющая четко выявить выполненные контрастным веществом полости.
Лечение в основном лучевое, поскольку эти опухоли оказываются весьма чувствительными к облучению. Значительно реже используют хирургическое лечение – кюретаж или резекцию кости.
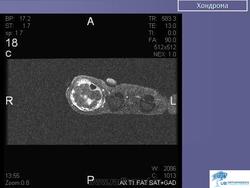
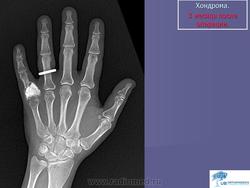
Хондрома. Встречается одинаково часто у лиц обоего пола, как правило, в возрасте 7-20 лет. Наиболее часто локализуется в костях кистей и стоп, но встречается также в костях таза, ребрах и длинных трубчатых костях. Хондромы составляют 10-15% от всех доброкачественных опухолей костей. Малигнизация хондром отмечается в 5% случаев. Хондромы могут быть одиночными и множественными. Если опухоль располагается внутри кости, ее называют энхондромой, на поверхности кости – экхондромой. В детском возрасте заболевание обычно протекает латентно. Клиническая картина бывает различной при энхондромах и экхондромах. Энхондромы характеризуются вначале при небольших размерах, бессимптомным течением, а затем в связи с ростом опухоли и давлением на корковый слой возникают боли. С течением времени боли усиливаются, появляется припухлость. При пальпации определяется плотная болезненная неподвижная по отношению к кости опухоль. Довольно частым осложнением бывает патологический перелом. При экхондроме ведущим начальным симптомом является наличие пальпируемой плотной опухоли, а также деформация пораженной части скелета. По достижении опухолью больших размеров наблюдаются симптомы нарушения функции близлежащих органов и тканей, особенно выраженные при опухолях костей таза. Диагностика хондром основывается на клинической картине и данных рентгенологического исследования. При экхондромах на рентгенограммах определяется участок уплотнения на фоне мягких тканей. Как правило, в этом участке видны очаги обызвествления, дающие крапчатый рисунок. В зависимости от степени обызвествления конфигурация опухоли на рентгенограммах выявляется более или менее четко. Основной рентгенологический симптом при энхондромах – изменения костной структуры. Степень их бывает различной в зависимости от выраженности процессов деструкции и обызвествления. Обычно в центре вздутого участка кости определяется одиночный очаг равномерного просветления, имеющий округлую или овальную форму и четкие контуры, резко отграниченный от неизмененной кости. На фоне просветления обнаруживаются крапчатые или хлопьевидные пятнистые тени, соответствующие очагам обызвествления хряща. В случаях, когда процессы деструкции слабо выражены, просветление может отсутствовать, кость представляется пятнисто разреженной, а в центральной части поражения видны конгломераты обызвествлений. Лечение хирургическое: при опухолях мелких костей и ребер – удаление пораженной кости, при хондромах костей таза – удаление опухоли с резекцией кости, при хондромах длинных трубчатых костей – резекция пораженного участка кости с одномоментным замещением дефекта трансплантатом. Важно тщательно соблюдать принцип абластики в ходе операции, поскольку клетки хондромы обладают большой способностью имплатироваться.



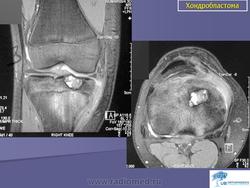
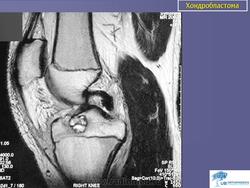
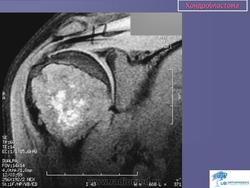
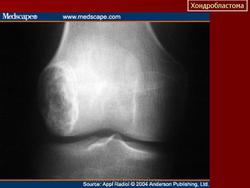
Хондробластома. Встречается в 1,0-1,8% первичных опухолей костей, преимущественно у лиц мужского пола в возрасте от 10 до 25 лет. Чаще всего хондробластомы возникают в эпифизарных отделах длинных трубчатых костей, реже – в лопатке, ребрах, надколеннике, костях кисти и стоп. Клинически характеризуются несильными болями в суставе, наличием болезненной припухлости и иногда ограничением движений в суставе. Рентгенологически в пораженной кости выявляется очаг просветления округлой или овальной формы; рисунок очага неоднородный, крапчатый. Опухоль ограничена зоной склероза. Частым признаком является периостальная реакция. Лечение хирургическое: широкая резекция кости с замещением дефекта трансплантатом.




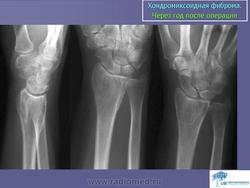
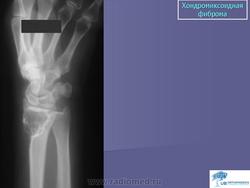
Хондромиксоидная фиброма. Встречается весьма редко, преимущественно в детском и юношеском возрасте, с одинаковой частотой улиц обоего пола. Излюбленная локализация опухоли – длинные трубчатые кости нижних конечностей в метафизарной области. Вместе с тем хондромиксоидная фиброма может встретиться в любом отделе скелета. Клиническое течение заболевания может быть бессимптомным, и опухоль выявляется случайно при рентгенографии. В других случаях больных беспокоят незначительные боли в области поражения, где иногда определяется опухоль. На рентгенограммах в кости выявляется округлый или овальный очаг просветления с однородным или неоднородным рисунком, окруженный ободком склерозированной ткани. Периостальная реакция обычно отсутствует. Лечение хирургическое.



Источник
Волков Е.Е., Кэцинь Хуан
Асептический некроз головки бедренной кости.
Безоперационное лечение / Пер. с китайского
В.Ф. Щичко. – М., 2010. – 128 с.: ил.
ISBN 978-5-9994-0090-1
УДК 616.7
© Волков Е.Е., Кэцинь Хуан, 2010
© ХуанДи 黄帝
7.1. Болезнь Пертеса
7.2. Отрыв эпифиза головки бедренной кости
7.1. Болезнь Пертеса
Асептическое заболевание эпифиза головки бедренной кости, возникающее в период развития тазобедренного сустава (эпифиз ещё не закрылся), а также ишемический некроз эпифиза головки бедренной кости встречаются чаще всего. Ещё в 1910 г. Legg (США), Calve (Франция) и Perthes (Германия) описали данное заболевание. В детском возрасте в центре оссификации эпифиза головки бедренной кости происходит ишемический некроз, в результате чего формируются плоский тазобедренный сустав, деформирующий остит тазовой кости, эпифизарная остеохондропатия, эпифизит головки бедренной кости, и всё это называют болезнью Легга-Кальве-Пертеса.
Причины и механизм данного заболевания пока не ясны, до сих пор нет единого мнения по этому вопросу. Общепризнанной точкой зрения является то, что ишемия головки бедренной кости приводит к некрозу её эпифиза. Относительно причин ишемии есть различные мнения. Одни учёные утверждают, что некроз эпифиза головки бедренной кости связан с ещё не совершенным в детском возрасте кровоснабжением в её головке, и под воздействием внешних факторов происходит частичное или полное прекращение кровотока, приводящее к некрозу головки. Другие, основываясь на измерении внутрикостного венозного давления, установили, что, кроме обструкции артерий при данной болезни, причиной некроза является застой крови в венах, что способствует недостаточному снабжению внутрикостных артерий, в результате чего повышается внутрикостное давление и возникает ишемический некроз эпифиза головки бедренной кости. Некоторые учёные выдвигают идею о том, что синовит или другие воспалительные заболевания сустава вызывают набухание (отёк) мягких тканей вокруг тазобедренного сустава и синовиальных мембран, происходит экссудация, давление внутри сустава повышается, что приводит к некрозу эпифиза.
Кумулятивный хронический ишемический некроз головки бедренной кости с неясными причинами может замедлять развитие эпифиза или прекращать его рост, а продолжение роста мягких тканей за счёт питания от синовиальной жидкости проявляется в мелких очагах костеобразования и разрастании хрящевой ткани, что называют скрытой болезнью Пертеса. На этапе восстановления при повторной васкуляризации хрящевой ткани головки бедренной кости и внутрихрящевой оссификации формирующаяся под хрящами новая костная ткань довольно тонкая и непрочная, и при нагрузке или срезывающем усилии может произойти перелом кости.
По мнению Salter, ишемический некроз головки бедренной кости сам по себе является осложнением ишемии, а в губчатой кости из-за внутрикостных переломов и коллапса кровеносные сосуды подвергаются сдавливанию. Эта точка зрения совпадает с мнением авторов о том, что из-за разрушения структуры головки бедренной кости кровеносные сосуды сдавливаются, создавая ишемию, в результате которой происходит некроз её головки. Длительная деструкция трабекул и некроз костного мозга в результате разрушения структуры эпифиза, вместе с накоплением продуктов обмена веществ, препятствуют врастанию новых капилляров, что замедляет процесс повторной васкуляризации, и под воздействием напряжения формируется плоская головка бедренной кости. Резорбция кости из-за эпифизита и реакция синовиальной мембраны в процессе обмена веществ в кости, сопровождаемая судорогами и контрактурой мышц, влияют на формирование головки бедренной кости – происходит подвывих наружу и головка бедренной кости принимает плоскую или седловидную форму.
Авторы монографии считают, что концентрация напряжений в эпифизе головки бедренной кости способствует разрушению структуры кости в ней, изменяет напряжение в эпифизе, в результате чего нормальное распределение системы капилляров в кости встречает препятствия, нарушается питание кости и прочность трабекул, их жёсткость, и механические свойства постепенно утрачиваются. В образовавшихся лакунах накапливается большое количество жировых капель, в костномозговой полости исчезают кровеносные синусоиды и разрушается структура хряща, система кровообращения внутри кости подвергается усиленной обструкции, а гибель эндотелия серьёзно ускоряет некроз головки бедренной кости. В поверхностном слое головки бедренной кости возникают трещины, секвестры или коллапс. Обструкция кровеносных сосудов вызывает некроз эпифиза головки бедренной кости.
Таким образом, некроз эпифиза головки бедренной кости связан с концентрацией напряжений, диссоциацией структуры головки, обструкцией кровообращения внутри неё и усилением сопротивления кровотока из-за деформации кровеносных сосудов, что ускоряет разрушение структуры кости и образует порочный круг. Некоторые учёные подразделяют процесс течения данного заболевания на 4 этапа:
I этап – период синовита, когда синовиальные мембраны тазобедренного сустава отекают, наполняются кровью, увеличивается количество синовиальной жидкости, повышается давление внутри сустава, отсутствуют воспалённые клетки. Период синовита длится 1-4 нед, и его нелегко обнаружить;
II этап – период ишемического некроза, когда в центре оссификации возникает частичный или полный некроз, в это время структура трабекул не претерпевает изменений, её чётко видно, но плотность кости повышена, и из-за отсутствия заполнения пространства костного мозга нестабильным костным веществом трабекулы не трескаются и не разрушаются, образуя плотный слой, что можно увидеть на рентгеновском снимке. В метафизе, поблизости от некротического центра оссификации заметна декальцификация, снижена плотность кости или кистозное перерождение, развитие происходит слишком быстро, масса тела становится слишком большой по сравнению с развитием в норме, у детей часто возникает варусное положение шейки бедренной кости или патологический перелом; например, при срезывающем усилии создается разрыв эпифиза;
III этап – период фрагментации и восстановления, когда омертвевшая головка бедренной кости абсорбируется и происходит медленный процесс роста новой кости и её восстановления, грануляционные фиброзные ткани вырастают от костного мозга и заполняют поражённую некрозом зону, завершая процесс восстановления. Особенностью этого периода является расширение суставной щели в тазобедренном суставе. В процессе восстановления активизируется остеокласт, а остеобласт замедляет свою активность; в процессе ускоренной резорбции рост новой кости в зоне некроза замедляется и легко может произойти деформация шейки бедренной кости или перелом кости в результате эпифизеолиза.
Установлено, что омертвевшая кость метафиза рассасывается под эпифизарной линией шейки бедренной кости, создавая нарушение в её развитии вдоль продольной линии, приводя к беспорядочному расширению эпифизарной линии. Эпифизарная пластинка становится неустойчивой, усиливается пластичность из-за избытка коллагенового волокна внутри новой кости, и под воздействием внешнего усилия могут произойти деформация шейки бедренной кости и её изгиб внутрь таза.
IV этап – период заживления или деформации, когда вновь выросшая кость заменяет мёртвую и вновь сформировавшиеся незрелые молодые трабекулы смешиваются и спрессовываются с мёртвой костью. На рентгеновском снимке видны появление бокаловидных дефектов, а в центре оссификации грибовидная деформация: головка бедренной кости становится не только большой (синдром гигантского таза), но и плоской, выпирая из вертлужной впадины и приобретая грибовидную форму. В тазобедренном суставе возникает подвывих, а после взросления часто – вторичный остеоартрит, суставная щель сужается и ощущается боль в области таза.
Клинические проявления данной болезни следующие:
боль → хромая походка → невозможность выдерживать нагрузку → ограничение функции тазобедренного сустава.
При хроническом скрытом течении болезни субъективные симптомы часто незаметны и ими пренебрегают. Возраст, при котором происходит заболевание, варьируется в пределах 3-12 лет, но бывают случаи и в 15 лет, причём соотношение между мальчиками и девочками составляет 4:1.
Судя по имеющимся материалам, данное заболевание имеет склонность к наследственной передаче,и естественное течение болезни продолжается примерно 4 года. В начальный период больные ощущают: дискомфорт в области таза, ригидность как сопротивление выполнению пассивных движений конечностями, боль в области паха, боль с внутренней стороны бедра и коленного сустава. Походка становится тяжёлой, но после отдыха боль смягчается.
В период синовита тело изгибается и поворачивается наружу, в результате чего полость тазобедренного сустава расширяется и боль ослабляется. Походка часто с наклонённым тазом или хромающая из-за неодинаковой длины конечностей, при усилении боли возникает контрактура ягодичных мышц и мышц бедра. К сожалению, родители обращаются к врачу только тогда, когда больные дети испытывают боль и у них уже хромающая походка.
7.2. Отрыв эпифиза головки бедренной кости
Отрыв эпифиза головки бедренной кости часто сочетается с некрозом головки бедренной кости. При этом эпифизарная линия расширяется и занимает беспорядочное положение, соединение эпифиза с метафизом становится нестабильным и под воздействием внешнего усилия происходит отрыв эпифиза, который подразделяют на следующие стадии: профаза отрыва, стадия отрыва, отрыв лёгкой, средней и тяжёлой степени тяжести и последствия отрыва.
Осложнения в профазе данного заболевания происходят в форме ишемического некроза головки бедренной кости – хрящ растворяется, а некроз головки провоцирует отрыв эпифиза. Острый отрыв эпифиза легче всего возникает при ишемическом некрозе головки бедренной кости. Ручное вправление и закрепление, внутренняя фиксация стальными иглами могут увеличить некротические изменения головки. Из всех применяемых способов и приёмов лечения асептического некроза наиболее высока вероятность отрыва эпифиза головки бедренной кости при гипсовой фиксации и пенетрации головки бедренной кости стальными иглами.
Источник
