Отек яичника при беременности

Опухоли яичников у беременных – частота, тактика
Рак яичников (РЯ) диагностируется у 1 из 10 000—25 000 беременных. Беременность не изменяет прогноз большинства злокачественных новообразований яичников, но осложнения, такие как перекрут и разрыв яичника, могут увеличить риск самопроизвольного аборта или преждевременных родов. В крупном ретроспективном исследовании Kohler показал, что примерно у 1 из 600 беременных наблюдались осложнения. По современным подсчетам, осложнения развиваются у 1 из 190 беременных.
По крайней мере у 1/3 беременных отсутствуют симптомы заболевания и опухоль в области придатков матки обнаруживают при УЗИ.
У беременных чаще всего развиваются фолликулярные кисты и кисты желтого тела. Эти кисты, как правило, небольшие, всего 3—5 см в диаметре, реже — до 11 см. Более 90 % этих кист исчезают до 14-й недели беременности. Размер придатков во время диагностирования обратно пропорционален вероятности спонтанной регрессии.
Персистирует только 6 % кист менее 6 см и 39 % — при размере более 6 см. Риск осложнений повышается при увеличении размера опухоли. Солидные или смешанные опухоли, так же как и билатеральные опухоли яичников, выявляют с помощью УЗИ. Эти новообразования характеризуются высоким индексом периферического сопротивления, редко бывают злокачественными независимо от размера. При получении сомнительных данных УЗИ можно провести МРТ.
Большинство проблем опухолей яичников при беременности связано с первичным диагнозом и дифференциальной диагностикой. При пальпации необходимо различать ретрофлексию матки с плодом, ножку фибромиомы матки, рак сигмовидной или прямой кишки, тазовую почку и врожденные пороки матки (например, рудиментарный рог). Кроме того, необходимо провести комплексный анализ сывороточных опухолевых маркеров.
У беременных независимо от наличия злокачественного новообразования увеличиваются титры каждого маркера, особенно а-фетопротеина, хорионического гонадотропина (ХГ) и СА-125, что может помешать поставить правильный диагноз.
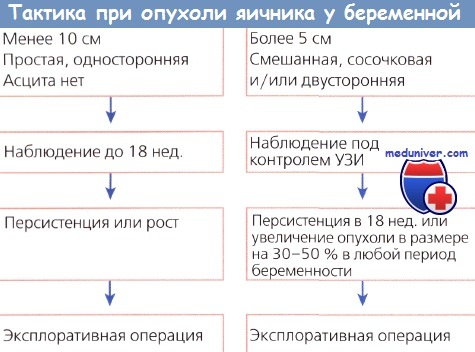
На рисунке представлен алгоритм ведения беременных при опухоли яичников. При проведении операции на 18-й неделе беременности отмечали лишь незначительные нарушения в развитии плода. Вследствие этого считается безопасным удалять кисты на 18-й неделе беременности.
Операцию проводят до 18-й недели беременности, если диагностируют множество кист, существует подозрение на злокачественное новообразование и яичник увеличивается в размере. При проведении эксплоративной операции мы рекомендуем не манипулировать с маткой («руки прочь от матки»), чтобы минимизировать ее возбудимость.
Перекрут опухоли яичника во время беременности наблюдается в 10 — 15 % случаев. Чаще всего (60 %) это происходит на 8 —16-й неделе, когда матка быстро увеличивается в размере, или после родов при инволюции матки. Как правило, при перекрутах наблюдаются внезапная боль внизу живота, тошнота, рвота и иногда шоковое состояние, живот напряжен и болезнен. Для предупреждения прерывания беременности в I триместре при проведении эксплоративной операции может быть применен прогестерон.
Во многих случаях опухоли яичника обнаруживают только после родов, т. к. увеличенная матка не позволяет заподозрить их наличие во время беременности. Если существует механическая обструкция родовых путей, показана лапаротомия с целью родоразрешения и удаления опухоли. Проведение родов через естественные родовые пути при их непроходимости ведет к разрыву опухоли яичника. Даже если это не произойдет, родовая травма может привести к кровотечению в опухоли, за которым последует некроз и нагноение.
Объемные образования яичника, свойственные только беременным
Хирург должен уметь распознавать специфические для беременности объемные образования яичника, чтобы избежать овариэктомии. Лютеома может иметь различный размер — от микроскопического до 20 см в диаметре, состоит из множества узелков, имеющих четкие контуры. В 1/3 случаев лютеома развивается билатерально.
Примерно у 25 % больных развитие лютеомы связано со значительным повышением сывороточного тестостерона и других андрогенов. Гирсутизм или вирилизация у матери во второй половине беременности могут стать причиной вирилизации у новорожденных девочек (до 70 %).
Если при визуальном осмотре невозможно поставить точный диагноз, проводят биопсию. При лютеоме лечение, как правило, не требуется, т. к. в постнатальный период она спонтанно регрессирует. Текалютеиновые кисты могут наблюдаться при повышении концентрации ХГ при пузырном заносе, многоводии или многоплодной беременности. Текалютеиновые кисты, как правило, множественные, с тонкими стенками.
Иногда диагностируют крупные двусторонние текалютеиновые кисты, которые существенно отличаются от солидных узлов при лютеоме беременных. В постнатальный период эти узлы также регрессируют, в отсутствие острых симптомов резекцию не проводят.
– Также рекомендуем “Типы опухолей яичников у беременных”
Оглавление темы “Опухоли беременных”:
- Конизация шейки матки у беременных – методика, осложнения
- Лечение клеточной атипии и дисплазии шейки матки у беременных – тактика
- Лечение рака шейки матки у беременных – тактика
- Рецидив рака шейки матки на месте эпизиотомии – частота, тактика
- Отсрочка лечения при раке шейки матки у беременной – прогноз
- Прогноз рака шейки матки у беременной
- Опухоли яичников у беременных – частота, тактика
- Типы опухолей яичников у беременных
- Лечение пограничной опухоли яичника у беременной – тактика
- Лечение злокачественной опухоли яичника у беременной – тактика
Источник
- Акушерство
- Беременность и доброкачественные заболевания органов малого таза
/
Наличие новообразования яичника при беременности является достаточно серьезной проблемой как для врача, так и для самой беременной женщины.
Эпидемиология
На долю опухолей яичника приходится 30% всех опухолей гениталий, из них чаще всего встречаются эпителиальные и герминогенные. При беременности кисты и доброкачественные опухоли яичника обнаруживаются с частотой 0,3-5,4% (в среднем 1 на 1000 родов) и в большинстве случаев протекают бессимптомно. У беременных наиболее часто из яичниковых образований встречаются функциональные кисты, имеющие доброкачественный характер и самостоятельно регрессирующие с течение беременности (более 88%). Менее 1% кистозных образований яичника при беременности достигают больших размеров, превышающих 6 см в диаметре (от 0,5 до 2 на 1000 беременностей).При беременности наиболее часто встречаются кисты желтого тела, тератомы и муцинозные цистаденомы.
Различия в частоте функциональных кист, процент доброкачественных и злокачественных опухолей яичника при беременности зависит от количества и качества выполняемых у беременных ультразвуковых исследований.
При анализе результатов УЗИ, выполненных до 10 недель беременности, у 4,8% женщин были выявлены кисты диаметром больше 3 см.
Классификация опухолей яичника:
• Поверхностные эпителиально-стромальные опухоли:
– серозная;
– цистаденома;
– папиллярная цистаденома;
– поверхностная папиллома;
– аденофиброма и цистаденофиброма;
– муцинозная:
– цистаденома;
– аденофиброма и цистаденофиброма;
– эндометриоидная опухоль, включая варианты с плоскоклеточной дифференцировкой:
– цистаденома;
– аденофиброма и цистаденофиброма;
– светлоклеточная опухоль:
– цистаденома;
– аденофиброма и цистаденофиброма;
– переходно-клеточная опухоль:
– опухоль Бреннера;
– плоскоклеточная опухоль;
– смешанная эпителиальная опухоль.
• Опухоль стромы полового тяжа:
– гранулезо-стромальноклеточная опухоль;
– опухоль из группы теком-фибром;
– сертоли-стромальноклеточная опухоль (андробластома):
– опухоль из клеток Сертоли-Лейдига;
– опухоль из секретирующих стероиды клеток:
– стромальная лютеома;
– опухоль из клеток Лейдига.
• Герминогенные опухоли:
– дисгерминома;
– опухоль желточного мешка;
– эмбриональная карцинома;
– полиэмбриома;
– тератома.
• Герминогенные опухоли стромы полового тяжа:
– гонадобластома;
– смешанная герминогенная опухоль стромы полового тяжа.
• Лимфоидные и гематопоэтические опухоли.
• Опухолевидные процессы:
– лютеома беременности;
– стромальный гипертекоз;
– стромальная гиперплазия;
– фиброматоз;
– массивный отек яичника;
– фолликулярная киста или киста желтого тела;
– поликистозные яичники;
– множественные лютеиновые кисты после стимуляции овуляции;
– простая киста;
– параовариальная киста;
– воспалительный процесс в области придатков матки.
Этиология и патогенез
К предрасполагающим факторам возникновения опухолей яичника относятся: наличие опухолей яичника в роду, в том числе отягощенная наследственность по раку яичника, гормональные нарушения, генитальные инфекции, частые аборты, бесплодие.
Большинство опухолей яичника, выявленных при беременности, возникают еще до зачатия ребенка. Сама беременность не способствует формированию опухолевого процесса в яичнике. Опухоли яичника могут формироваться из следующих источников: неэмбриональные клеточные элементы, составляющие яичниковую ткань; эмбриональные остатки; постнатальные разрастания и гетеротопии. Большая роль в возникновении опухоли яичника принадлежит наследственным факторам, наличию семейной отягощенности.
Клиническая картина
Киста или доброкачественная опухоль яичника при беременности не имеет, как правило, выраженной клинической симптоматики, а появляющиеся жалобы обусловлены возникшими осложнениями. Исключение составляют гормонопро-дуцирующие опухоли.
Связанные с опухолью яичника симптомы зависят от ее величины и локализации. При больших размерах опухоли яичника появляются жалобы на чувство тяжести внизу живота, периодические боли; иногда на беременной маткой определяется округлое подвижное чувствительное образование. Перекрут ножки опухоли яичника и последующий разрыв ее капсулы являются наиболее частыми осложнениями заболевания при беременности, особенно в I триместре, и достигает частоты 8%.Разрыв капсулы кисты может отмечаться во время родов, в раннем послеродовом периоде, при оперативном родоразрешении.
Муцинозная цистаденома является доброкачественной эпителиальной опухолью яичника, локализующаяся преимущественно в одном яичнике, имеющая несколько камер с гладкой выстилкой, заполненных слизью. Муцинозные цистаденомы занимают 12-15% от всех опухолей яичника, из них 75% имеют доброкачественный характер, 10% – пограничный, а 15% – злокачественный. Доброкачественные муцинозные опухоли яичника встречаются чаще в возрастной группе женщин 30-40 лет и могут достигать 20-30 см в диаметре.
Лютеома беременности является доброкачественным, чаще односторонним образованием яичника солидной структуры, состоящим из лютеиновых клеток, обнаруживаемым на поздних сроках беременности или при кесаревом сечении. Эта опухоль расценивается как одна из причин вирилизации женщины во время беременности. У половины девочек, рожденных от матерей с вирилизацией на фоне лютеомы беременности, также отмечаются признаки вирилизации.
Из истинных доброкачественных опухолей яичника при беременности чаще встречаются зрелые кистозные тератомы и цистаденомы. При анализе удаленных при беременности новообразований яичника в 29,2% отмечаются функциональные кисты, в 66% – доброкачественные опухоли, в 4,7% – злокачественные. Из доброкачественных опухолей преобладают серозные цистаденомы – в 50%, муцинозные – в 10%, а в 35% – дермоидные кисты. Эндометриоидная карцинома яичника редко встречается при беременности и, как правило, на ранних стадиях протекает бессимптомно. Однако в случае разрыва капсулы опухоли может разиться картина «острого живота» у беременной.
Возможные осложнения беременности
• Кровотечение из яичника ввиду разрыва капсулы опухоли.
• Перекрут ножки опухоли яичника.
• Тромбоз яичниковых вен.
Диагностика
Основным методом диагностики новообразования яичника, помимо гинекологического осмотра, является ультразвуковое исследование. При гинекологическом осмотре на ранних сроках беременности помимо увеличенной матки определяется округлое подвижное образование туго-эластичной консистенции с гладкой поверхностью. С увеличением размеров матки может изменяться анатомо-топографическое положение опухоли яичника.
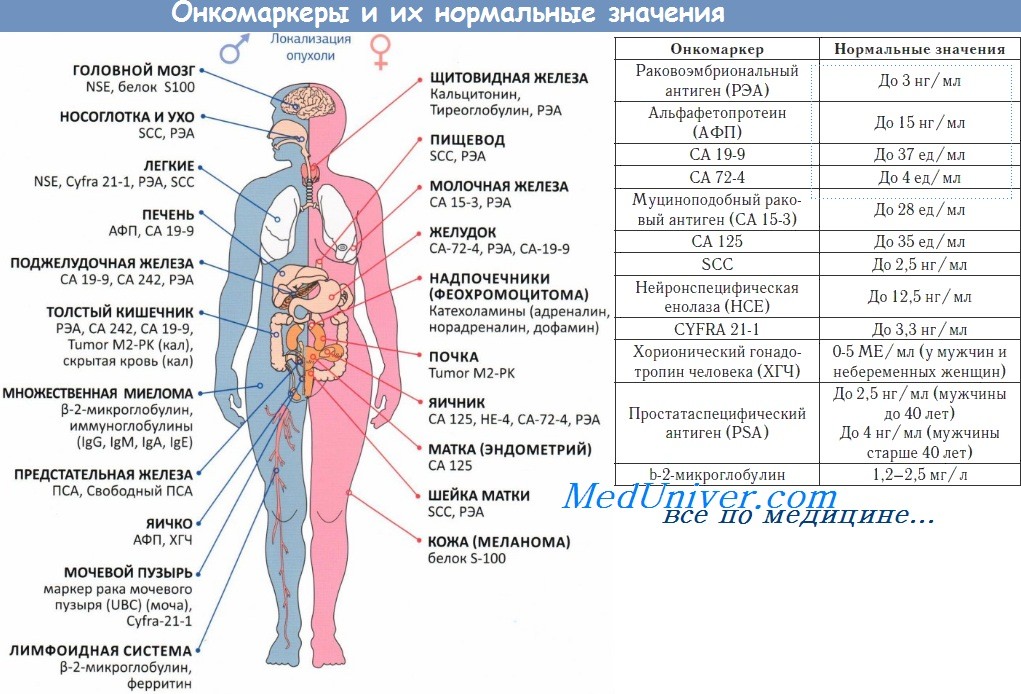
В I триместре беременности достаточно часто обнаруживается киста желтого тела – однокамерное анэхогенное округлое образование с тонкой капсулой, которая самостоятельно исчезает к 12 нед гестации. Выявленные при беременности богато васкуляризованные быстро растущие сосочковые структуры внутри кисты яичника с гладким внешним контуром характерны для эндометриоидной кисты с децидуальной реакцией. Указанные ультразвуковые характеристики затрудняют постановку диагноза и увеличивают онкологическую настороженность, особенно при возрастании уровня онкологического маркера СА-125 в сыворотке крови выше 650 ЕД/мл.
Оценить риск злокачественной трансформации опухоли яичника при беременности на основании анализа онкологических маркеров в сыворотке крови не представляется возможным ввиду их низкой информативности при данном состоянии. Наиболее важные параметры оценки опухоли яичника при беременности предоставляет ультразвуковое исследование, однако оно обладает низкой специфичностью для выявления злокачественной трансформации. Дополнительные данные о характере новообразования яичника предоставляет магнитно-резонансная томография.
Определение содержания онкологического маркера СА-125 в сыворотке крови не имеет определяющего значения в выборе лечебной тактики. Повышение уровня СА-125 отмечается в 75-100% случаев рака яичника, особенно серозного гистологического типа.
Лечение
Специфического медикаментозного лечения доброкачественной опухоли яичника при беременности нет. В случае принятия решения о хирургическом лечении беременной в предоперационном и послеоперационном периоде следует проводить терапию, направленную на пролонгирование беременности (гестагены, спазмолитики, β-адреномиметики).
Пункция жидкостного образования яичника при беременности не показана. Выжидательная тактика с ультразвуковым контролем приемлема при доброкачественных опухолях яичника без их увеличения в объеме за время беременности. Хирургическое лечение проводится при симптомных кистах, больших образованиях яичника, при подозрении на злокачественную опухоль, при персистенции функциональной кисты после 16 недель беременности. Операция в более ранние сроки гестации сопряжена с высоким риском прерывания беременности.
Хирургическое лечение может выполняться по показаниям в любом сроке беременности как лапаротомным, так и лапароскопическим доступом. Лапароскопия при доброкачественных опухолях яичника может использоваться в первом и втором триместрах беременности при наличии клинической симптоматики в виде болей в животе. Оптимальным сроком операции при опухолях яичника во время беременности является 16-19 нед гестации. Особенностями лапароскопической операции опухолях яичника во время беременности являются менее глубокое положение Тренделенбурга 15-20°, низкое давление пневмоперитонеума 1012 мм рт.ст., высокая установка троакаров, использование с целью гемостаза только биполярной коагуляции. Удаленное образование яичника должно помещаться в пластиковый эндоконтейнер и абластично извлекаться из брюшной полости. Во время операции должно выполняться срочное гистологическое исследование, особенно при наличии муцинозной или солидной опухоли.В ряде случаев в первом и втором триместрах беременности для лечения опухолей яичника может использоваться лапароскопия через единственный порт.
Риск прерывания беременности после хирургического вмешательства лапароскопическим или лапаротомным доступом по поводу опухоли яичника составляет 2,8%.
Наличие новообразования яичника может влиять на выбор способа родораз-решения ввиду развития связанных с ним осложнений или подозрения на злокачественный характер опухоли. Риск перекрута ножки опухоли яичник увеличивается в послеродовом периоде. Основным фактором риска перекрута ножки опухоли яичника является предшествующий эпизод перекрута. Нет ни одного достоверного клинического, биологического, рентгенологического признака перекрута опухоли яичника, даже применение допплеровского исследования в оценке степени кровотока в яичниковых сосудах не позволяет верифицировать диагноз.
В настоящее время отсутствует единая точка зрения на лечебную тактику при злокачественных опухолях яичника на фоне беременности.
Новые статьи
» Стронгилоидоз
Стронгилоидоз – хронически протекающий геогельминтоз с преимущественным поражением ЖКТ и общими аллергическими проявлениями.
Основной источник заражения стронгилоидозом – больной человек. Некоторые… перейти
» Трихинеллез
Трихинеллез у человека – это острый зооноз с природной очаговостью, протекающий с лихорадкой, мышечными болями, отеком лица, кожными высыпаниями, высокой эозинофилией, а при тяжелом т… перейти
» Энтеробиоз
Энтеробиоз – кишечный гельминтоз, вызываемый мелкой нематодой Enterobius vermicularis, со стертым и невыраженным течением, наиболее распространенный признак которого – перианальный зуд, возникающий на… перейти
» Аскаридоз
Аскаридоз – кишечный гельминтоз, вызываемый нематодой Ascaris lumbricoides, протекающий с поражением ЖКТ, интоксикацией, аллергическими реакциями.
Аскаридоз – один из самых распространенных гельмин… перейти
» Альвеококкоз
Альвеококкоз (Alveococcosis) – зоонозный биогельминтоз, вызываемый личиночной стадией цепней Echinococcus multilocularis, с хроническим прогрессирующим течением, развитием в печени и других органах мн… перейти
» Эхинококкоз
Эхинококкоз (Echinococcosis) – зоонозный биогельминтоз, вызываемый личиночной стадией цепня Echinococcus granulosus, характеризуемый хроническим течением и развитием преимущественно в печени, реже в л… перейти
Источник
Киста яичника при беременности – это объемное новообразование в виде полости с жидким содержимым, которое может существовать до оплодотворения или сформироваться после зачатия ребенка. При небольшом размере кист возможно бессимптомное течение, по мере роста плода появляются боли в надлобковой области разной интенсивности, иррадиирующие в пах или крестец, нарушения мочеиспускания, запоры. Для диагностики используют УЗИ органов малого таза, которое дополняют цветным допплеровским картированием. Консервативная терапия направлена на сохранение беременности и облегчение состояния. Удаление кист производится после созревания плаценты.
Общие сведения
Киста яичника чаще выявляется у пациенток позднего репродуктивного возраста, обычно существует еще до зачатия, из-за гормональных и иммунных изменений во время гестации увеличивается в объеме. Кистозные образования диагностируются у 0,02-0,46% женщин, вынашивающих ребенка. Прямой зависимости появления кист от беременности не установлено. У подростков и больных старше 45 лет существует риск малигнизации новообразования под влиянием эндокринных факторов.

Киста яичника при беременности
Причины
Точные причины появления кист в яичниках при беременности неизвестны. Наиболее популярна теория, предполагающая влияние эндокринных нарушений, которые могут провоцироваться внешними или внутренними факторами либо их сочетанием. Развитию заболевания способствуют:
- Половые инфекции. Хронические воспалительные заболевания яичников могут стать причиной нарушения процессов пролиферации в тканях органов. Во время беременности иммунитет ослабевает, инфекция переходит в активную фазу, что провоцирует рост кисты.
- Гормональные изменения. Связаны с ослаблением выработки эстрогенов и усилением стимулирующего влияния ФСГ. Вызывают диффузную, а затем очаговую гиперплазию и пролиферацию клеток яичников.
- Аборты. Прерывание беременности обуславливает колебания эндокринного статуса, увеличивает риск инфицирования половых органов. Это ведет к нарушению гормональной регуляции работы половых желез и пролиферативным процессам.
- Наследственность. Вероятность развития заболевания увеличена у женщин, у которых по материнской линии имелись случаи кисты яичников.
- Длительное отсутствие беременности. Регулярные овуляции считаются повреждающим фактором для тканей яичника. Если пациентка не беременеет и не принимает оральные контрацептивы, тормозящие работу яичников и созревание фолликулов, риск образования кисты повышается.
Патогенез
Развитие кисты яичников чаще начинается до беременности. Нарушение нейроэндокринной регуляции ведет к ослаблению функции половых желез. Стимулирующее влияние ФСГ запускает процессы пролиферации. Источником очаговой гиперплазии могут быть нормальные клетки, формирующие ткани яичников, либо остатки эмбриональных зачатков. В последнем случае появляются кисты, склонные к озлокачествлению.
При регулярных овуляциях ткани яичника повреждаются в момент разрыва фолликула. Излившаяся жидкость содержит большое количество эстрогенов, которые усиливают пролиферацию клеток. У женщин старшего возраста наряду с обычными эстрогенами появляются измененные фенолстероиды, способные вызывать малигнизацию кист, поэтому злокачественные опухоли часто диагностируют у беременных предклимактерического возраста.
Кисты яичников, обнаруженные в период беременности, также могут быть следствием эндометриоза. Патогенез эндометриоидных кист связывают с ретроградным забросом менструальной крови или с остатками эмбриональной ткани в половых железах. Под влиянием гормональных колебаний эпителий в полости кисты отторгается, но не выходит за пределы капсулы и формирует ее содержимое.
Классификация
Кисты яичников при беременности классифицируют по гистологическому строению, реже – по механизму происхождения. Разделение на типы такое же, как для новообразований, возникших вне периода вынашивания плода. Гистологическая классификация включает:
- Эпителиальные. Серозные, эндометриоидные, светлоклеточные и смешанные кисты, опухоль Бреннера.
- Из стромы полового тяжа. Текома, фиброма.
- Герминогенные. Дермоидные кисты, хорионэпителиомы и струмы яичника.
- Опухолевидные процессы. Эндометриоз, лютеома беременности, поверхностные эпителиальные и параовариальные кисты, поликистоз, гипертекоз.
Симптомы
Клинические проявления не зависят от гистологической структуры кисты яичника при беременности. На ранней стадии признаки болезни отсутствуют, продолжительность бессимптомного течения может достигать нескольких лет. В последующем периодически беспокоят ноющие тупые боли в нижней части живота, которые могут иррадиировать в пах, промежность, пояснично-крестцовый отдел. Иногда до зачатия пациентки не знают о существовании новообразования, диагноз выставляется при постановке на учет и плановом обследовании.
Для первого триместра прогрессирование симптомов нехарактерно. С 12-13 недель матка увеличивается в размере, изменяет расположение придатков, может сдавливать кисту и вызывать натяжение ее капсулы. Боли внизу живота усиливаются, особенно при изменении положения тела. Острая боль свидетельствует о развитии осложнения – перекруте ножки кисты яичника.
Осложнения
Киста яичника в 18% случаев становится причиной прерывания беременности на малом сроке, вероятность осложнения определяется гормональной активностью новообразования и имеющимися факторами риска самопроизвольного выкидыша. У 12% беременных серозная или дермоидная кисты перекручиваются у основания. Перекрут сопровождается сдавлением сосудов, питающих опухоль, и некрозом тканей. Необходима экстренная помощь и госпитализация в гинекологическое отделение.
Во 2-3 триместре при новообразованиях значительного размера плод занимает неправильное положение – косое или поперечное, что затрудняет роды через естественные родовые пути и становится показанием к кесареву сечению. Если пациентка рожает самостоятельно, в конце 1 периода родов при появлении потуг существует вероятность разрыва капсулы кисты и присоединения клиники острого живота.
Большие и малоподвижные кистозные образования могут мешать продвижению головки плода, поэтому сохранение опухоли до родов увеличивает риск аномалий родовой деятельности и травм у новорожденного. Злокачественное перерождение кисты яичника при беременности происходит у 25% женщин с данной патологией.
Диагностика
Подозрение на кисту яичника может возникать при осмотре или плановом обследовании беременной. Диагноз устанавливается в сотрудничестве с онкогинекологом или онкологом, которые исключают злокачественный характер опухоли. Используют следующие методы диагностики:
- Гинекологический осмотр. При бимануальном исследовании над дугласовым пространством определяют подвижное тугоэластическое образование. Форма у доброкачественной кисты округлая или овальная, поверхность гладкая.
- Гинекологическое УЗИ. Доброкачественная киста яичника при беременности выглядит как гладкостенное однокамерное образование округлой формы с ровными контурами. Содержимое гипоэхогенное или анэхогенное.
- ЦДК. Для кисты яичника характерен кровоток в единичных сосудах, расположенных в капсуле. Большое количество сосудов извитой и неправильной формы свидетельствует в пользу малигнизации.
- СА-125, СА 19-9. Онкомаркеры определяют для дифференциальной диагностики со злокачественной опухолью. Анализ высокоспецифичен, при повышении показателя более 35 мЕ/мл у 78-100% беременных диагностируют рак яичника.
Лечение
Если киста яичников выявлена на этапе планирования зачатия, рекомендуется хирургическое лечение до начала беременности. В остальных случаях тактика зависит от типа неоплазии. При фолликулярных и лютеиновых кистах лечение требуется не всегда, поскольку у большинства женщин образования исчезают самостоятельно в течение 2-3 циклов. При других видах кист на начальном этапе применяется гормональная терапия, при неэффективности – лапароскопическое удаление.
Консервативная терапия
Лечение кисты яичника в раннем сроке беременности проводится консервативными способами, направлено на сохранение плода и уменьшение неприятных симптомов. Полное излечение медикаментозными методами невозможно. Госпитализация в отделение гинекологии необходима в первом триместре при появлении угрозы прерывания гестации. Со второго триместра женщин направляют в отделение патологии беременных. Используют следующие группы препаратов:
- Гестагены. Таблетированный прогестерон для перорального или вагинального введения показан для поддержания функции желтого тела и сохранения беременности.
- Спазмолитики. Назначаются для снижения тонуса миометрия. Беременным разрешен прием лекарственных средств на основе дротаверина или папаверина в виде таблеток, ректальных свечей или инъекций.
- β-блокаторы. Применяются для уменьшения тонуса матки в сроке после 24 недель. В ранние сроки неэффективны из-за отсутствия соответствующих рецепторов.
Хирургическое лечение
У большинства пациенток случайно обнаруженные в 1 триместре кисты диаметром до 10 см являются лютеиновыми и регрессируют самостоятельно после окончательного формирования плаценты. При других опухолях показана операция. Если киста яичника в начале беременности протекает без осложнений, от вмешательства воздерживаются до 16 недель гестации. При повышенных онкомаркерах хирургическое лечение проводят как можно раньше.
Используют лапароскопический доступ, что позволяет снизить риск осложнений и сократить период реабилитации. При проведении операции на позднем сроке осуществляют лапаротомию. Объем вмешательства определяется интраоперационно по результатам срочного гистологического исследования, варьируется от удаления кисты до резекции яичника. В тяжелых случаях выполняют овариоэктомию, которая не сказывается на вынашивании плода.
Прогноз и профилактика
Прогноз кист яичников при беременности обычно благоприятный. Своевременное удаление новообразования позволяет выносить ребенка и родить в положенные сроки. Репродуктивная функция не страдает, противопоказания для последующих беременностей отсутствуют. Чтобы не повышать риск осложнений в период гестации, кистозные образования необходимо лечить на стадии планирования зачатия.
Специфическая профилактика заболевания не разработана. Следует отказаться от незащищенного секса, осуществлять своевременное лечение воспалительных заболеваний половых органов, избегать абортов. Пациенткам, которые не планируют беременность и не имеют противопоказаний к гормональной терапии, для профилактики гиперпластических процессов репродуктивных органов рекомендуют использовать оральные контрацептивы.
Источник
