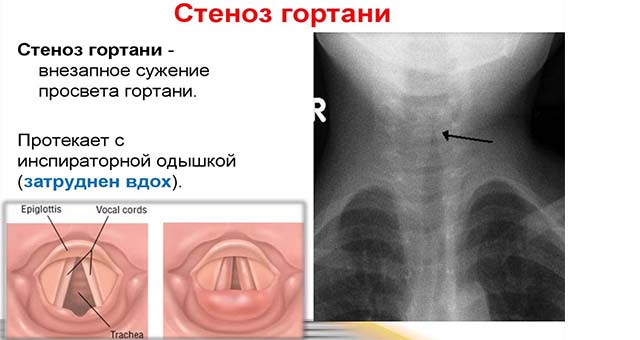
Отек дыхательных путей у грудничков

Любые отклонения в состоянии детей являются шоком для их родителей. Они неспособны адекватно мыслить, из-за чего не могут помочь малышу. Их пугает отек гортани у ребенка, но они даже не подозревают, что такое состояние является симптомом опасного заболевания. Сужение просвета провоцируется болезнями и действием внешних факторов. Патология характеризуется нарушением дыхательной функции и требует оказания незамедлительной помощи. Для облегчения состояния ребенка нужно установить причины проблемы, а затем подобрать терапию.

Отек гортани патогенез
Дыхательная система имеет особенное строение. Небольшой просвет и рыхлая соединительная ткань создают благоприятные условия для отека гортани у детей.
Отек никогда не бывает самостоятельной болезнью. Он является внешним проявлением различных заболеваний. У детей и взрослых клиническая картина отека отличается. Это связано с тем, что у первых отекает преддверие гортани, а у вторых — подскладочное пространство. В большинстве случаев патология односторонняя, имеющая схожую симптоматику с абсцессом. Но при травмах происходит поражение всех тканей горла.
Отек развивается у людей с ослабленным иммунитетом. Поэтому появляется при сахарном диабете, авитаминозе, и после перенесенных заболеваний, таких как скарлатина, грипп. Патогенез болезни может быть связан с разными причинами: ожогами, грибковыми болезнями, травмами, заражением, воспалением.
Причины
Проблема отека возникает у дошкольников и учеников начальной школы. Увеличение толщины слизистой горла приводит к уменьшению просвета гортани.
У ребенка отек может иметь инфекционные или неинфекционные причины:
- Бактериальные инфекции. Дифтерия, абсцессы, эпиглоттит.
- Вирусные инфекции. Аденовирусы, РСВ, грипп.
- Неинфекционные факторы. Травмы гортани, ларингоспазм, аллергия.
Для того чтобы понимать что делать родителям при отеке гортани нужно изучить детально каждую из причин патологии.
Воспалительные заболевания
Основной причиной набухания или отека горла считается воспалительное заболевание. При этой проблеме уменьшается просвет гортани наполовину затрудняется дыхание. Воспалительные заболевания, такие как фарингит, синусит, ринит затрагивают верхние дыхательные пути, в результате чего развивается воспаление и отек гортани. Причиной проблемы может быть действие раздражителей, травмы, бактерии, переохлаждение. У пациентов имеющих хронические заболевания носоглотки часто развивается отек горла. Такое состояние является одним из тревожных симптомов опасной патологии.
Особенность воспалительных заболеваний заключается в быстром развитии отека и поражении всей слизистой ткани. Состояние больного ухудшается. Кроме стеноза у ребенка появляется кашель осиплость голоса, боль в горле, нарушенное дыхание. Также могут страдать голосовые связки, из-за чего у пациентов часто пропадает голос, появляется сухой кашель, поднимается температура тела. В области горла появляется дискомфорт. Малышу кажется, что ему сдавливают горло.
Симптоматику разделяют на несколько этапов:
- Первый. Гортань отекает, голос сипнет, появляется сухой кашель.
- Второй. Состояние пациента ухудшается, дыхание усложняется.
- Третий. Западает межреберное пространство, синеет носогубной треугольник.
Спровоцировать развитие ларингоспазма могут такие заболевания как круп, дифтерия. Игнорирование болезни и ее симптомов может привести к гибели пациента. Поэтому при выраженном стенозе требуется экстренная помощь. Проблема возникает у людей разного возраста, но степень стеноза более сложная. В некоторых случаях при затрудненном дыхании без вспомогательной системы вентиляции легких обойтись невозможно.
Инфекционные
Если у ребенка опухло горло, то не стоит исключать наличие у него инфекции. У пациентов появляется признаки отравления: сухость в горле, мышечная боль, повышение температуры тела. Начинается воспаление слизистых носоглотки. При пальпации чувствуется увеличение лимфоузлов и боль.
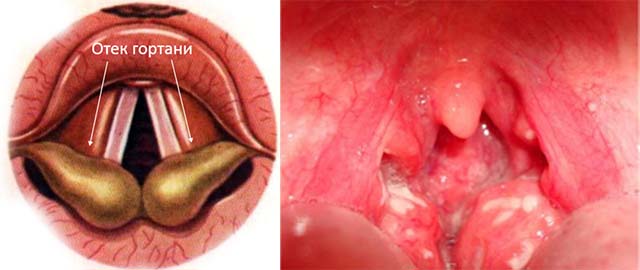
Инфекционный отек сопровождается поражением миндалин, мягкого и твердого неба. Чаще всего возникает при ангине, инородных телах в горле и повреждении слизистой.
Аллергия отек Квинке, анафилактический шок
Нередко патология является проявлением аллергического отека гортани у детей. В этом случае развивается отек гортани при контакте с раздражителем. Повышенная чувствительность организма ребенка к некоторым веществам становится причиной аллергии. Проявления патологии могут затрагивать разные органы и системы, но чаще всего затрагивают органы дыхания.
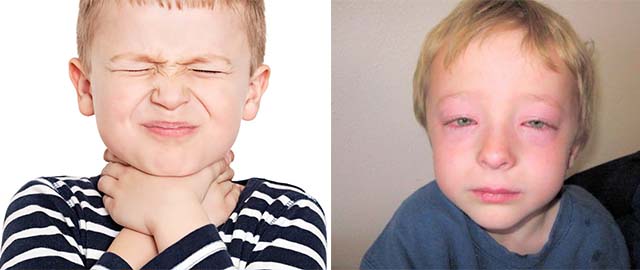
Контакт с аллергенами вызывает покраснение слизистых тканей, отек дыхательных путей у детей и затрудненное дыхание. Может появиться заложенность носа, слезотечение. Опасность такого состояния в том, что оно развивается молниеносно и может привести к отеку Квинке. Отек быстро распространяется и при отсутствии экстренной помощи пациент может задохнуться.
Для того чтобы облегчить состояние пациента и снять отек, нужно как можно быстрее устранить аллерген, и восстановить дыхание. Помогают в такой ситуации антигистаминные препараты. После оказания первой помощи пациент проходит дальнейшее лечение в стационаре.
Опухоли и новообразования
В некоторых случаях причина отечности горла у ребенка связана с появлением новообразований. Облегчить состояние пациента можно только путей удаления опухоли.
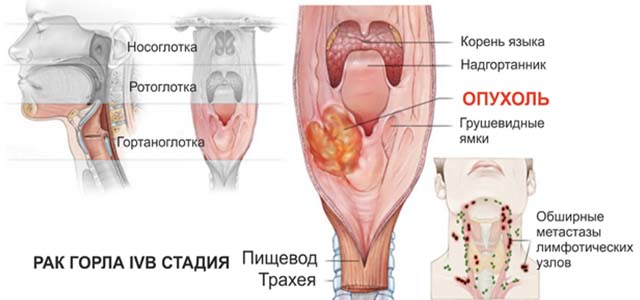
Поэтому, если отек возникает у детей достаточно регулярно, ему необходимо пройти полное медицинское обследование. Это необходимо для того чтобы подтвердить или опровергнуть наличие опухоли.
Травмы, ожоги и инородные тела
Развиваться отеки гортани могут и при травмах. Появляются они при воздействии травмирующего фактора на гортань. Часто такое состояние возникает при попадании инородных предметов в горло. Также травма может иметь термический или химический характер. У пациентов отмечается дыхательное расстройство, кашель, боль.
Травмы требуют обезболивания, с последующей противоотечной, антибактериальной, противовоспалительной терапии.
Другие причины
Провоцирующим фактором патологии к примеру может быть ожог полученный при употреблении горячей пищи. Также могут быть и другие причины проблемы. К ним относятся:
- применение радиотерапии в области горла;
- операции на горле;
- проведение рентгенологического исследования.
Отек развивается при патологии щитовидной железы и других заболеваний горла или дыхательных путей.
Диагностика
Подтвердить диагноз отека гортани несложно. Потому что симптоматика и признаки отека гортани у ребенка хорошо выражена и его видно даже невооруженным глазом. При этом заболевании диагноз должен ставить врач. Пациентов осматривает отаринголог. Его основная задача – понять, что спровоцировало проблему, подобрать методы терапии.
Специалист осматривает ребенка, выслушивает его жалобы, при необходимости назначает сдать анализы. Выполнятся ларингоскопия, пальпация, флюорография, бронхоскопия. На основании результатов обследования пациентам назначают лечение.
Лечение
У ребенка отек горла, набухание лечится в зависимости от причин патологии. Острая асфиксия требует проведение трахеотомии. Для устранения симптоматики применяются средства, которые могут помочь облегчить состояние пациента. Это общеукрепляющие, антигистаминные и жаропонижающие препараты. Препараты употребляются только при назначении лечащего врача.
Первая помощь
Никто не застрахован от данной проблемы. Поэтому родители должны знать как себя вести. Правило № 1 – первая помощь при отеке гортани у ребенка должна оказываться незамедлительно. До приезда скорой помощи больному нужно дать антигистаминное лекарство (Зодиак, Цетрин, Супрастинекс или любые другие препараты). Терапия этими средствами позволяет предотвратить осложнения и снять отек.

Если родители видят что затруднено детское дыхание и красное горло у ребенка без температуры, то они должны обеспечить ему доступ кислорода. С этой целью его освобождают от тесной одежды и размещают возле окна. В прохладную погоду ребенка нужно укутать в плед. Малышу будет легче дышать в положении сидя или стоя.
Малыш должен быть спокоен. Паника и беспокойство усугубят ситуацию. Спокойствие взрослых передается ребенку, что благотворно отразится на его самочувствии. Можно напоить его теплым чаем.
Антибиотики
Родители, столкнувшиеся с данной проблемой, не знают, как снять отек при ларингите у ребенка. Заболевания, когда есть признаки бактериальной природы могут лечиться с помощью сильных антибиотиков.
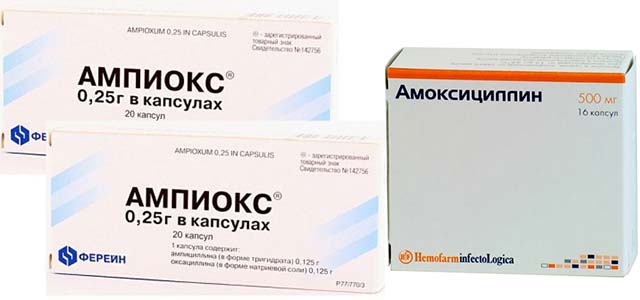
Для терапии отека горла у ребенка использование данной группы препаратов позволяет быстро устранить негативную симптоматику. Чаще всего это пенициллиновая группа: Ампиокс, Аугментин, Амоксициллин. Если в течение трех суток антибиотик не помог, то его заменяют другим.
Народные средства
Многим людям будет полезна информация о том, как снимают отек горла у ребенка народными средствами. Снять раздражение слизистых тканей горла помогает теплый мятный чай. Пациентам делают теплые ванночки для ног. Также необходимо обеспечить малышу влажный воздух.

При пищевом отравлении вызывают рвоту для того чтобы очистить желудок от содержимого, вызывающего отеки. Проводят полоскания раствором эвкалипта, календулы, или шалфея.
Профилактика
Предотвратить отек гортани у детей значительно проще, чем его потом лечить. С этой целью необходимо проводить профилактику для того чтобы не допустить развитие проблемы. Родители должны следить за тем, чтобы дети ели только с чистой посуды, защищать их от переохлаждения. Люди с хорошим иммунитетом болеют реже, чем их сверстники. Витамины, минералы и здоровый образ жизни обеспечат ребенку хорошее здоровье, защитят их от проблем со здоровьем.

Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
Источник

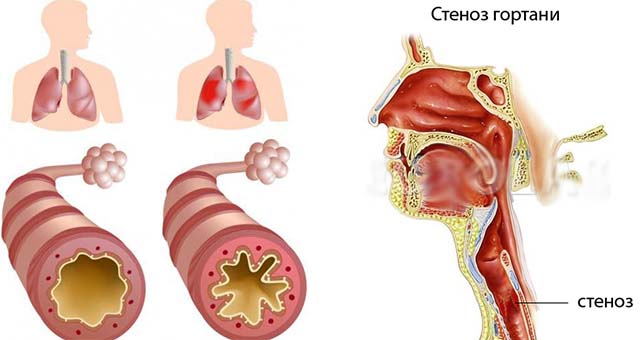
Проблемы дыхательной системы у младенцев могут иметь различный характер. Часто возникает отек легких у новорожденных на фоне родовых и предродовых травм. Независимо от причины, можно сказать, что такое состояние крайне опасно, ведь оно может привести к летальному исходу.
Главные симптомы, которые ни с чем не спутать
Вследствие недостаточной деятельности легких происходит закупорка альвеол, которые не пропускают поток крови через себя и слипаются. За счет этого нарушается газообмен, и легочная ткань частично заменяется соединительной. Если такое происходит, наблюдаются следующие изменения в состоянии новорожденного:
- цианоз (синюшность слизистых оболочек и кожных покровов, в частности ручек и ножек грудничка);
- одышка с нарушением сердечного ритма и пульсации крови по сосудам;
- дыхание становится громким, сопровождается хрипами, напоминающими храп или звуки при аллергическом отеке дыхательных органов;
- нехватка воздуха, удушье;

Цианоз у новорожденных является одним из симптомов отека легких
- при отеке легких может возникнуть рвота с пенистым отделяемым и прожилками крови в рвотных массах;
- понижается артериальное давление, возможно и его повышение до критических отметок.
Мамам на заметку! Если у новорожденного есть подозрение на отек легочной ткани, ему немедленно следует оказать первую помощь, а также вызвать медиков, чтобы купировать проявление патологического процесса.
Причины заболевания у детей
Основным фактором, который вызывает прогрессирование патологии, считается проблема с легкими и головным мозгом. Это может быть, и гипоксия, и асфиксия. К таким явлениям приводит:
- дисбаланс внутриутробного развития у плода (задерживается развитие органов и систем);
- дефицит кислорода в крови у матери, что сказывается на нормальном формировании внутренних органов будущего ребенка, в т. ч. легких;
- родовые травмы: гематома или кровоизлияние в мозг, перелом ключицы, ДЦП;
- аспирация меконием в последние дни перед рождением;
- недостаточное количество сурфактанта, отвечающего за раскрытие легких;

Гематома у новорожденных может сопровождаться отеком легких
- попадание в дыхательные пути новорожденного слизи из влагалища в ходе родовой деятельности.
Сердечная недостаточность и недоношенность плода также является причиной возникновения отека легких у грудничков. Кровь по внутренним органам начинает циркулировать неправильно: она из капилляров транспортируется в соединительную ткань легких, а далее в альвеолы.
Обратите внимание! Отек легких у новорожденных после купания возможен только в том случае, если малыш долго находился под водой с головой. Чтобы этого не случилось, не оставляйте младенца одного во время водных процедур.
Диагностирование болезни и лечебная терапия
Правильно поставить диагноз сможет опытный специалист. Доктор проводит осмотр при помощи стетоскопа, а также инструментальное обследование. При подозрении на патологию пациента сразу отправляют на рентген и электрокардиограмму, берут анализ крови из вены на предмет кислорода в плазме. Обязательное условие — проведение биопсии и сканирования легочных тканей. Когда болезнь легких получила подтверждение, нужна неотложная помощь.
Говорят дети! Вика (6,5 лет):
— Мама, а что такое «медовый месяц»?
— Это месяц после свадьбы, когда молодожёны могут поехать куда-нибудь отдыхать.
— Понятно. Подробностей не надо!
Родители при первом проявлении симптомов отека должны обеспечить малышу приток кислорода: для этого откройте окна в помещении, возьмите малыша так, чтобы давление на грудную клетку было минимальным, по возможности отсосите слизь из носовых ходов новорожденного.

Лечить отек легких у новорожденных в первую очередь необходимо кислородотерапией
Медики в первую очередь подключают ребенка к аппарату ИВЛ (искусственной вентиляции легких), проводят переливание крови или свежезамороженной плазмы (на тот случай, если отсутствует донор). Далее следует медикаментозное лечение в палате интенсивной терапии:
- назначают кислородотерапию (ингаляция кислородом);
- ставят в инъекциях мочегонные средства: Урактон, Фурсемид, Хлорталидон;
- обязательно внутримышечно назначают Нитраты и Морфин;
- сердечные гликозиды: Дилаксин, Медилазид – в дозировке для грудничков;
- используют седативные средства, а также препараты, содержащие белок.
Совет! Доверяя лечение своего ребенка врачам, обязательно контролируйте процесс: важно, чтобы диуретики для новорожденных давали не более двух-трех дней, иначе младенец потеряет много магния и калия, к тому же снизится масса тела.
Осложнение и прогнозы
Шансы на выздоровление у ребенка есть, но только если он в течение следующего года после перенесенной болезни будет находиться под наблюдением. После терапии потребуются некоторые восстановительные физиопроцедуры: электрофорез, амплипульс, возможны ингаляции с кислородом или физраствором.

Смотрите на фото, как образуется отек легких у новорожденных
Нередко заболевание может повлечь за собой опасные последствия: тахикардию, угнетение дыхания, нарастание нового отека на старом месте при малейшем повышении артериального давления. Возникает болевой синдром.
Профилактика отека легких у грудничков
В первую очередь грудничку необходим здоровый образ жизни. Обязательно в рацион питания должен быть сбалансированным. В алгоритм список профилактики входят:
- правильное питание мамы при беременности и во время грудного вскармливания;
- отказ от вредных привычек не только при беременности, но и в процессе адаптации младенца к окружающей среде;
- если малыш подвержен гипертонии, обязательно контролируйте его состояние у врача;
- не стоит запускать инфекционные заболевания и недуги, касающиеся дыхательной системы;
- своевременно лечите ларинготрахеит, чтобы он не перешел в более тяжелую стадию, которая сопровождается отеком легких.
К сожалению, нельзя предупредить данное заболевание, если оно возникает из-за травмы. В таких случаях необходима срочная медикаментозная терапия.
Рекомендуем посмотреть наше видео, в котором рассматривается проблема развития отека легкого у новорожденных.
Источник
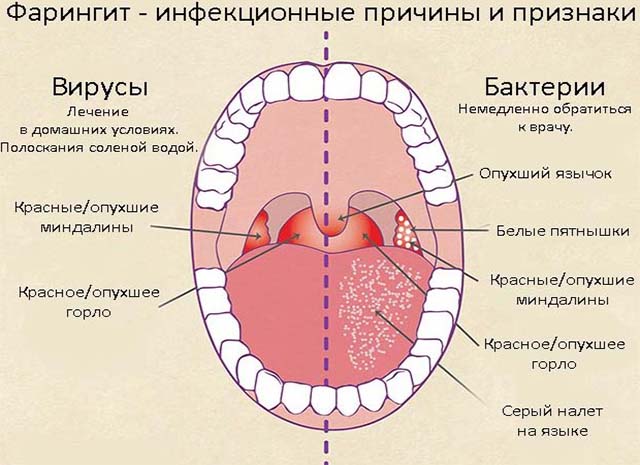
Ларингит у грудничка – болезнь, характерные симптомы которой – затрудненное дыхание и частый лающий кашель. В большинстве случаев диагностируют заболевание у детей до 3 лет, включая новорожденных, что можно объяснить физиологическими особенностями не до конца сформировавшегося организма. Основная причина патологии – воздействие инфекционных микроорганизмов. Как лечить ларингит у новорожденных, а главное, какие могут быть последствия нелечения – подробнее в статье.
Чем опасен ларингит для грудничка
При инфекционной форме заболевания характерными осложнениями выступают воспалительные процессы в иных отделах дыхательных путей, к которым относят бронхит и пневмонию.

Наиболее распространенным осложнением ларингита, протекающего у грудничка, выступает круп. Это – дыхательная патология, которая возникает при существенном сужении гортанного просвета. Как правило, симптомы осложнения проявляются в ночное время суток. Ребенку становится тяжело дышать, во время вдохов и выдохов издаются непривычные свистящие звуки.
В некоторых случаях осложнение характеризуется посинением кожного покрова, что указывает на недостаточную насыщенность крови кислородом. Основная причина крупа – воспалительный процесс, протекающий в гортани. Самое узкое место данного отдела – подсвязочное пространство, которое настолько сильно сужается, что вызывает нарушение процесса дыхания.
Ночное проявление крупа обусловлено скоплением слизи в просвете гортани, которая засыхает из-за недостаточного поступления слюнной жидкости, тем самым вызывая затруднение дыхательной функции. Если рассматривать статистику, осложнение возникает у каждого 2 новорожденного. При его появлении рекомендуется сразу вызвать врача.
Немедленный вызов скорой помощи требуется при наличии следующих симптомов:
- свистящее дыхание;
- нехватка воздуха при дыхании, затруднение глотания;
- усиление продукции слюнной жидкости;
- охриплость голоса;
- посинение, побледнение кожных покровов;
- втягивание кожи в зоне межреберных промежутков во время вдохов.
Такая симптоматика говорит и о наличии отека надгортанника, трахеита, однако поставить точный диагноз сможет только врач.
Виды заболевания
В медицине существует разделение ларингита на несколько видов в зависимости от формы развития и выраженности клинических проявлений. По форме заболевание делят на:
- Катаральное. Такой ларингит возникает в большинстве случаев. Клинические проявления имеют сходства с симптомами иных инфекционных патологий. Это – сухой кашель, незначительное повышение температуры, осиплость голоса. Несмотря на сглаженное течение болезни, она требует немедленной терапии, так как может осложняться дыхательной недостаточностью.
- Стенозирующий. Данная форма заболевания протекает с ночным крупом, то есть выраженным уменьшением гортанного просвета.
- Гипертрофический. Может иметь первичное происхождение или возникать как осложнение катарального ларингита. Наблюдается осиплость голоса или временная его потеря.
- Атрофический. В большинстве случаев такой ларингит возникает у взрослых людей, однако, не исключение – случаи заболевания у грудничков. По результатам диагностики выявляют истончение слизистых оболочек в гортани.
- Геморрагический. Ларингит в такой форме чаще протекает на фоне токсического гриппа или заболевания кроветворных органов. Возникает сухой кашель, а при переходе во влажный в мокроте появляются кровянистые прожилки.
- Дифтерийный. Развитие заболевания происходит по направлению миндалины-гортань. На слизистой оболочке горла появляется белый налет, который при отслоении закупоривает дыхательные пути.
- Флегмозный. Диагностируют такую форму патологии редко. Возникает как осложнение катарального ларингита. Протекает с образованием гнойного налета на гортани.
В зависимости от интенсивности развития ларингит разделяют на острый и хронический. В первом случае клинические проявления возникают внезапно. Ребенка беспокоит сильный кашель, боль при глотании, осиплость голоса, что вызывает повышение раздражительности, беспокойство, плаксивость. Голосовые связки гиперемированы и отечны.

При хроническом ларингите течение заболевания более медленное. Причина хронизации процесса – частое острое развитие патологии, которую лечили неправильно или не до конца.
Причины возникновения
Перед тем как назначить действенное лечение ларингита у новорожденного или ребенка иной возрастной группы, врач назначает проведение соответствующих диагностических мероприятий, по результатам которых можно выявить причину развития патологии.
Среди источников возникновения ларингита выделяют следующие:
- острую респираторную инфекцию и грипп;
- бактериальное инфицирование верхних дыхательных путей пневмококками, стафилококками, стрептококками, гемофильной палочкой;
- скарлатину или корь в анамнезе;
- воспалительный процесс в придаточных пазухах носа;
- переохлаждение (местного или общего характера);
- систематическое нахождение в задымленных и холодных условиях;
- врожденную ослабленность иммунитета, низкую сопротивляемость организма к инфекциям;
- постоянный контакт с аллергеном (пылью, шерстью домашнего животного или др.);
- продолжительное использование спреев для горла, которые вызывают рефлекторный спазм гортани;
- перенапряжение голосовых связок при сильном крике, плаче;
- развитие инфекционной болезни в ротовой полости.
В большинстве случаев диагностируют вирусную природу заболевания, чем бактериальную.
Симптомы и признаки ларингита у детей
Поставить правильный диагноз сможет только врач, проведя осмотр ротоглотки и, назначив соответствующие исследования. Определить тип патологии по одним лишь симптомам невозможно, так как новорожденный еще не в состоянии прямо указать на беспокоящие проявления. К тому же, клиническая картина ларингита имеет сходства с иными заболеваниями. Несмотря на это, характерными для болезни симптомами, можно назвать:
- осиплость голоса: развитие патологии характеризуется сужением гортанного просвета, что провоцирует неполное смыкание голосовых связок и изменение тембра голоса (осиплость отчетливо слышна во время плача, крика);
- лающий приступообразный кашель на начальной стадии, интенсивность которого увеличивается к вечеру и ночью (переход сухого кашля во влажный означает, что проводимое лечение назначено правильно);
- болевой синдром в области горла, имеющий различную выраженность, исходя из стадии развития заболевания (на такой симптом ребенок реагирует беспокойством, плачем);
- повышение температуры тела до субфебрильных показателей (при вирусной природе заболевания температура может увеличиваться до 39-40 градусов);
- чувство нехватки воздуха, что обусловлено сужением гортанного просвета и может вызывать дыхательную недостаточность;
- нарушение общего состояния: ребенок становится капризным, плохо сосет грудь или кушает смесь, снижается подвижность.

Исходя из выраженности клинических проявлений, определяют степень поражения дыхательных путей.
Степени развития заболевания
Ларингит в острой форме начинается внезапно: буквально за 2-3 часа возникают первые симптомы. Можно выделить несколько степеней развития патологии:
Степень | Симптомы |
1 | Дыхание становится частым и тяжелым, возникает чувство нехватки воздуха, продолжительность которого – 1-2 дня. Важно начать лечение патологии на данном этапе, что позволит исключить осложнения. |
2 | Наблюдается усиление клинических проявлений. Кроме шумного и затрудненного дыхания, одышки у ребенка сбивается сердечный ритм (он становится учащенным), бледнеют кожные покровы, возникает бессонница. Уже на данном этапе часто возникает осложнение ложный круп. |
Ложный круп
Осложнение ложный круп – такое состояние, которое характеризуется затруднением дыхания, возникающее на фоне сужения просвета гортани. При появлении лающего кашля, осиплости голоса – симптомов, которые обусловлены крупом, можно завести ребенка в ванну и включить горячую воду, чтобы он подышал теплым паром. В некоторых случаях это облегчает дыхание.
Существует несколько форм крупа – истинный и ложный. Если второй возникает на фоне сужения просвета гортани, в особенности, при ларингите, то первая форма (истинная) характерна для развития такого первичного заболевания, как дифтерия.
Рекомендуем видео:
Степени острого стеноза гортани
Острый стеноз протекает в нескольких стадиях, с учетом которых определяют степень поражения гортани.
Степень | Характерные симптомы |
1 | Чувство нехватки воздуха проявляется только во время плача или крика. Можно наблюдать сухие хрипы при удлиненных вдохах. |
2 | Чувство нехватки воздуха возникает и в состоянии покоя. В комплексе наблюдается возбуждение, тахикардия. Проявляется цианоз носогубного треугольника, сухие свистящие хрипы. |
3 | На 3 этапе диагностируют выраженную одышку, втяжение межреберных промежутков на вдохах, общий цианоз. Приглушаются сердечные тоны, пульс становится нитевидным. Ребенок заторможен, возникает спутанность сознания. |
4 | Отмечается поверхностное аритмичное дыхание, упадок артериального давления, нарастание гипоксии. При отсутствии лечения ребенок может впасть в кому. Часто наступает летальный исход. |
Диагностика
Диагностику и лечение заболевания проводит педиатр. Если это необходимо, назначают консультацию отоларинголога. Поставить правильный диагноз можно по результатам следующих исследований:
- осмотр новорожденного, который позволяет выявить увеличение лимфатических узлов, цианоз кожных покровов – симптомы, характерные для ларингита;
- осмотр гортани с помощью эндоскопа, который позволяет выявить сужение гортанного просвета, гиперемию, отек слизистых, гнойный или слизистый налет;
- исследование биологического материала, взятого с поверхности гортани, по результатам которого определяют возбудителя болезни;
- общий анализ крови, который помогает определить природу ларингита – вирусную или бактериальную.

По результатам диагностики подтверждают или опровергают развитие ларингита и по необходимости назначают соответствующее лечение.
Лечение новорождённых и грудных детей
В большинстве случаев лечение ларингита у новорожденных детей проводится в стационарных условиях. Однако при легком течении заболевания допустима терапия и дома.
Первая помощь в домашних условиях
Для облегчения состояния малыша родителям рекомендуется соблюдать следующие правила:
- не давать ребенку плакать, кричать, лучше занять его чем-нибудь интересным (погремушкой, книжкой и т.д.);
- хотя бы 2 раза в день открывать окна для проветривания, но только при условии, что ребенок находится в другой комнате;
- нормализовать питьевой режим: по ложечке давать теплое питье как можно чаще на протяжении дня.
Во время приступа ребенка необходимо поднять вертикально, освободить от стисняющих элементов одежды выше пояса (лучше ее вовсе снять).
В условиях стационара
После приезда ребенка в стационар ему сразу проводят этиотропное и симптоматическое лечение с использованием следующих препаратов:
- антигистаминных, которые снимают отек и другие аллергические проявления;
- антибактериальных, которые оказывают антимикробное действие;
- противовоспалительных, которые борются с вирусами, снимают боль и понижают температуру;
- отхаркивающих, которые уменьшают вязкость мокроты и облегчают ее выведение из дыхательных путей.
Дозировка и продолжительность приема средств определяются врачом с учетом стадии развития ларингита. В комплексе проводят ингаляции и физиотерапевтические процедуры.
Рекомендуем видео:
Профилактика
Любое заболевание легче предотвратить, чем вскоре бороться с его неприятными симптомами и негативными последствиями. Это касается и ларингита, профилактика которого заключается в следующем:
- исключение холодного питья, купания в холодной воде;
- закаливание организма методом посещения бассейна, укрепления иммунитета и т.д.;
- зимой – исключение «парникового эффекта», что выражается в надевании одежды не по погоде (по мнению экспертов, средняя температура у новорожденных выше, чем у взрослых, поэтому одевать малышей нужно легче);
- ежедневное проветривание жилого помещения;
- ежедневная влажная уборка в помещении, где находится ребенок.

Не рекомендуется сразу после рождения переводить ребенка на искусственное вскармливание. Ничто так не заменит кормление, как натуральное материнское молоко, в котором содержатся все полезные витамины и микроэлементы, необходимые для нормального развития организма.
Чего категорически нельзя делать при ларингите
Если провели ингаляцию, запрещено выходить на улицу после процедуры, кормить малыша в течение 30-40 минут. Если есть склонность к аллергии, запрещены ингаляции с эвкалиптом, иными эфирными маслами, которые повышают риск появления ларингоспазма.
Кормящей женщине требуется исключить из рациона пищу, которая провоцирует аллергическую реакцию: цитрусовые, шоколад, мед и другие, ухудшающие общее состояние.
В любом случае проводить лечение ларингита у новорожденных детей нужно только под контролем врача. Самолечение не только замедляет выздоровление, но и наносит дополнительный вред здоровью.
Рекомендуем видео:
Источник
