Отек брюшной полости после лучевой терапии

2 марта 2020
32081 919
Показать содержание статьи
Онкологические заболевания могут развиваться стремительно, распространяясь и поражая соседние органы. Все применяемые сегодня способы лечения рака достаточно агрессивны для организма и имеют побочные эффекты. Радиолучевая терапия – это один из способов борьбы с раковой опухолью, стоящий на втором месте по эффективности после хирургического вмешательства. По отчету Королевского колледжа радиологов (Великобритания) среди успешно пролеченных от рака пациентов 49 % из них удалили опухоли хирургически, 40 % прошли успешное радиологическое лечение, 11 % излечились благодаря химиотерапии.
Что это такое
Рентгено-, радио-, телегамма-, протоно-, нейтронная терапия и др. – это направленное действие пучков элементарных частиц или жесткого электромагнитного излучения на раковые клетки. Жесткое излучение вызывает разрывы цепочек ДНК и хромосомные мутации, размножение и деление клеток угнетается, из-за чего опухоли значительно уменьшаются либо разрушаются полностью. Расположенные вблизи здоровые клетки также повреждаются, но они обладают способностью к восстановлению. Крайне важно, чтобы интенсивность и направленность излучения были заранее точно просчитаны, так как даже относительно небольшое превышение терапевтической дозы может вызвать очень серьезные, а в некоторых случаях необратимые последствия.
Чувствительность опухолей и здоровых тканей к лучевой терапии
Лучевая терапия применяется для лечения разных видов рака. Здоровые клетки органов и опухолей имеют различную радиочувствительность и способность к регенерации. От различия этих параметров напрямую зависит успешное уничтожение раковых клеток при помощи облучения. Чем более радиочувствительны клетки опухоли, тем меньшие дозы облучений можно применять.
Радиочувствительность здоровых тканей. Высокочувствительными принято считать костный мозг, гонады, кишечник, лимфотоки, глаза (хрусталик). К среднечувствительным относятся печень, легкие, почки, кожа, молочные железы, стенки кишечника, нервная ткань. Относительно нечувствительными считают кости, мышечную и соединительную ткани.
Радиочувствительность опухолей. К высокочувствительным новообразованиям относятся лимфомы, лейкемии, семинома, саркома Юинга, эмбриональные опухоли. К среднечувствительным – мелкоклеточный рак легкого, молочной железы, плоскоклеточные карциномы, аденокарцинома кишечника, глиома. К относительно нечувствительным относятся саркома костной и соединительной тканей, меланома.
Организация лечения
Для успеха применения радиолечения крайне важна правильная организация процесса лучевой терапии, начиная с планирования и заканчивая реабилитацией после лечения. Современные отделения радиационной терапии оснащены разнообразным оборудованием как для поверхностного облучения, так и для воздействия на глубоко залегающие злокачественные новообразования. В подготовке к лучевой терапии принимают участие терапевты-радиологи и физики.
Подбор оборудования для облучения. В зависимости от размещения источника излучения относительно тела, различают следующие их разновидности:
- внутритканевый – его вводят непосредственно в больной участок в виде раствора, игл, зондов;
- внутриполостной – когда он помещен в какую-либо полость тела;
- дистанционный – соответственно находится на расстоянии от тела.
В настоящее время уже применяется техника, позволяющая использовать множественные поля облучения, что позволяет индивидуально и точно выбирать режимы облучения конкретных пациентов.
Планирование процесса лечения. Процесс расчета оптимальных доз, временных периодов и участков воздействия лучевой терапии называется планированием. Эти сложные расчеты проводятся совместно высококвалифицированными радиологами, физиками, дозиметристами, математиками. При использовании современных компьютерных технологий создаются карты изодозных кривых. На данных картах определяются районы тела, получающие эквивалентные поглощенные дозы, а также проводится необходимая коррекция поглощенной дозы для органов и тканей с нерегулярной плотностью, таких как легкие и кости. Пациент также принимает участие в планировании. При помощи специального рентгеновского аппарата на теле лежащего пациента медики определяют поле облучения и проводят маркировку соответствующих участков. Эти маркировочные линии остаются до конца курса лучевой терапии. В довершение планирования проходит обсуждение возможных способов фиксации для того, чтобы пациент не мог пошевелиться во время экспозиции.
Изготовление защитных экранов и фиксирующего оборудования. При радиологических отделениях больниц работают специальные мастерские, в которых специалисты изготавливают для пациентов различные индивидуальные иммобилизирующие устройства. Такие, как, например, шлем из оргстекла для фиксации головы в определенном положении при облучении опухолей мозга и шеи. А также вырезают защитные экраны сложной формы из свинцовых пластин для создания индивидуального поля облучения на различных частях тела.
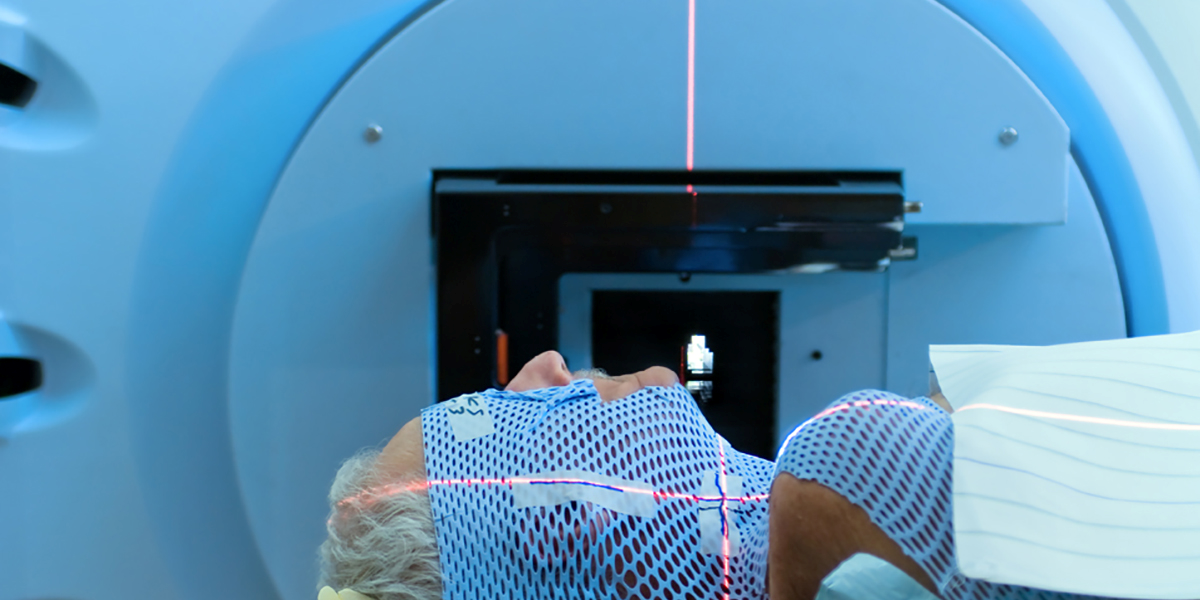
Возможные последствия
Последствия лучевой терапии делятся на острые побочные явления во время и после процедуры и отложенные (хронические) эффекты. На вероятность возникновения осложнений влияет физическое состояние и возраст пациента, тип онкологии и стадия развития патологии.
Побочные явления во время и после облучения. Часто во время и после процедур могут наблюдаться следующие симптомы:
- болевые ощущения и воспалительные процессы в облучаемых органах;
- чувство усталости и эмоциональной подавленности;
- снижение аппетита, тошнота;
- локальные ожоги кожи;
- нарушение в работе желудочно-кишечного тракта, диарея, спазмы.
Чаще всего побочные явления, развивающиеся во время лечения, нетяжелые. Они поддаются медикаментозному лечению или проходят благодаря коррекции рациона. Через две-три недели после окончания лучевой терапии они исчезают. У части пациентов побочные явления не возникают.
Отложенные последствия. Иногда пациенты чувствуют ухудшение состояния через полгода, год, несколько лет после окончания лучевой терапии. Поздние осложнения могут быть вызваны запуском механизмов тканевого нарушения, связанного с радиоповреждением эндотелия – внутреннего покрытия кровеносных сосудов. Закупорка мелких сосудов и последующая тканевая гипоксия приводят к фиброзу пораженных тканей. Среди отложенных последствий, в зависимости от места облучения, встречаются:
- радиационный некроз мягких тканей;
- снижение емкости мочевого пузыря, гематурия;
- кишечная непроходимость;
- образование свищей;
- утрата способности к зачатию;
- образование вторичных опухолей.
Некоторые из этих состояний поддаются хирургическому лечению.
Причины возникновения тяжелых последствий
Доказано, что радиация обладает канцерогенным, мутагенным и тератогенным воздействием, нарушая ядерные связи в структуре ДНК и повреждая генетический материал. Рассмотрим механизм возникновения вторичных опухолей. После облучения в высокой дозе ткань раковой опухоли исчезает, а окружающие нормальные ткани остаются. Но в них сохраняются однажды привнесенные радиацией изменения. Здоровая клетка, постоянно обновляясь, может устранить такие повреждения, но до определенного уровня. При подходящих условиях они все-таки передаются последующим поколениям клеток. Существует вероятность, что повреждения будут накапливаться, и спустя десятки лет это приведет к возникновению вторичной опухоли. Такие случаи известны медицине, хоть и достаточно редки. Следует также помнить, что остаточные лучевые повреждения обязательно должны учитываться при проведении лечебных процедур на данных частях тела в будущем, так как облученные ткани в целом хуже заживают.
Влияние на плод
Лучевая терапия запрещена у беременных из-за тератогенного свойства радиации. Среди причин:
- самопроизвольное патологическое прерывание беременности;
- перинатальная и неонатальная смертность;
- возникновение у плода серьезных пороков развития, включая микроцефалию и замедленное умственное развитие.
Если больная в период от 10 дней до 26 недель беременности подвергалась лучевой терапии, следует рассмотреть вопрос об искусственном прерывании беременности.
Новые методы
Медицинская наука не стоит на месте. Десятки ведущих ученых в развитых странах занимаются разработкой новых и совершенствованием существующих видов лечения онкологических заболеваний. В некоторых клиниках уже внедряются новейшие достижения в области лучевой терапии. Перечислим некоторые из них.
Интраоперационное облучение. В операционной, открыв доступ к больному органу и четко различая зону поражения, врачи направляют на нее воздействие пучка электронов, максимально отодвигая в сторону кишечник и другие чувствительные органы, чтобы не нанести им вреда.
Трехмерная конформная лучевая терапия. Данные компьютерной томографии в цифровом виде связывают с лечебным аппаратом таким образом, что на выходе создается форма пучка, соответствующая конфигурации опухоли-мишени. Врач корректирует направление в случае необходимости. При данном методе очень важна дополнительная иммобилизация пациента.
Лучевая терапия с модуляцией интенсивности. Эта методика основана на использовании специального программного обеспечения, которое рассчитывает сотни вариантов лечения, чтобы получить дозу, максимально возможную для клеток опухоли при минимальной степени вреда для нормальных клеток, при этом оптимальной конфигурации и интенсивности. В компьютер вводят данные о форме и месте дислокации опухоли, верхних пределах возможных значений доз для структур окружающих органов. На выходе устройства у оптического прицела-коллиматора имеются подвижные «лепестки», модулирующие интенсивность и конфигурацию конечной формы поля воздействия. Этот метод уже показал снижение числа осложнений у пациентов при лечении опухолей головного мозга, органов брюшной полости, женской и мужской половой сферы.
Стереотаксическая лучевая терапия. Данный метод по принципу действия схож с двумя предыдущими. Специальный модифицированный линейный ускоритель применяется точечно для подведения высокой дозы излучения к небольшой по размерам опухоли или метастазам. Чаще всего применяется при лечении опухолей головного мозга.
Иммунная терапия с радиоактивными метками. Новейшее достижение медицинской микробиологии – терапия при помощи моноклональных антител. Моноклональными называют антитела, вырабатываемые иммунными клетками, полученными из одной плазматической клетки с заданными свойствами, действующие против любых природных антигенов. В клинической онкологии уже применяют инфузии препарата, содержащего моноклональные антитела, меченные радионуклидами. Этим способом радиоактивный изотоп подводится к строго определенной мишени антитела. Метод успешно применяют в лечении лимфом. Ведется разработка препаратов для лечения онкогинекологических заболеваний.
Реабилитация
После облучения человеческому организму требуется продолжительный период восстановления. Процесс реабилитации – это заключительный и очень важный этап лучевой терапии. Он может проходить дома или в тяжелых случаях в условиях стационара. Врач дает подробные рекомендации, обязательно включающие в себя индивидуальный рацион, распорядок дня, легкие физические нагрузки, режим трудовой деятельности и отдыха. Особо отмечается необходимость беречь облученные участки кожи от прямых солнечных лучей не менее года. Неукоснительное выполнение больным всех рекомендаций поможет его организму восстановить нормальную работу всех своих систем. По окончании периода реабилитации пациенту назначаются даты обязательных контрольных осмотров. При ухудшении состояния больному следует обратиться к лечащему врачу, не дожидаясь установленных сроков. Примерный перечень таких симптомов:
- повышение температуры тела, кашель;
- боль, не проходящая в течение 3–5 дней;
- потеря аппетита, тошнота, понос;
- появление опухоли или отека в области облучения;
- появление кожных высыпаний.
Последние исследования результатов лечения онкологических больных с применением лучевой терапии показывают, что с 90-х годов прошлого века риск осложнений значительно снизился благодаря применению качественно новых целенаправленных техник облучения. Все больше и больше пациентов, прошедших лучевую терапию, полностью восстанавливаются и сохраняют здоровье на долгие годы.
Источник
Одним из современных подходов в лечении при злокачественных опухолях считается лучевая терапия. Прибегнув к ней, можно избежать обширной операции, уменьшив размеры опухоли, уничтожить метастазы, разрушить раковые клетки, которые могли остаться после оперативного лечения. Эффективные методики лучевой терапии, такие как стереотаксическая радиохирургия или томотерапия, позволяют справиться с опухолями, которые раньше в принципе считались неоперабельными.
Что такое лучевая терапия и когда она назначается?
Суть лучевой терапии заключается в воздействии на опухоль с помощью ионизирующего излучения. Сами по себе лучи могут быть разными: рентгеновские лучи, гамма-лучи, поток заряженных частиц, таких как электроны или протоны. Но все они оказывают влияние на ДНК раковых клеток, повреждая их генетический материал. В злокачественных клетках все процессы очень активны, и размножаются они во много раз «быстрее», чем здоровые. Но именно поэтому злокачественные клетки более подвержены воздействию ионизирующего излучения в отличие от нормальных. Клетки с «поломанной» ДНК погибают, не успев перейти в стадию деления. Рост опухоли останавливается, начинается постепенная ее деградация.
Лучевая терапия — едва ли не самое распространенное направление в онкологии. Впрочем, ее применяют и для лечения некоторых доброкачественных новообразований или даже заболеваний, не связанных с ростом опухолевой ткани, например невралгии тройничного нерва.
Лучевая терапия может выступать основным методом лечения, а может также использоваться в сочетании с хирургическими методами и химиотерапией.
Перед операцией радиационную терапию проводят, чтобы уменьшить не только размер опухоли, но и объем предстоящего вмешательства, а также снизить степень его травматичности для организма. После хирургической операции облучение используют для уничтожения злокачественных клеток, которые могли остаться в тканях.
По типу воздействия лучевая терапия может быть дистанционной, когда источник излучения находится снаружи, или местной, если радиопрепарат вводится непосредственно в опухоль или в рядом расположенные ткани. Другое название местного радиационного воздействия — брахитерапия. Ее нередко используют при лечении рака простаты или шейки матки, опухолей гортани, языка.
Если множество лучей, имеющих относительно невысокую мощность, сфокусировать в одной точке, радиотерапия превращается в радиохирургию — тогда новообразование можно уничтожить буквально за один сеанс. К сожалению, такой способ актуален только при небольших опухолях круглой формы и при определенном клеточном строении, а оборудование для радиохирургии есть только в крупных онкологических центрах.
Увы, бывают ситуации, когда с помощью лучевой терапии при всех ее достоинствах все же не удается существенно продлить жизнь пациента, однако можно улучшить ее качество. Например, снизить интенсивность болей при метастазах в позвоночник или кости. В таких случаях лучевая терапия называется паллиативной.
Как проходит лучевая терапия?
На
этапе подготовки
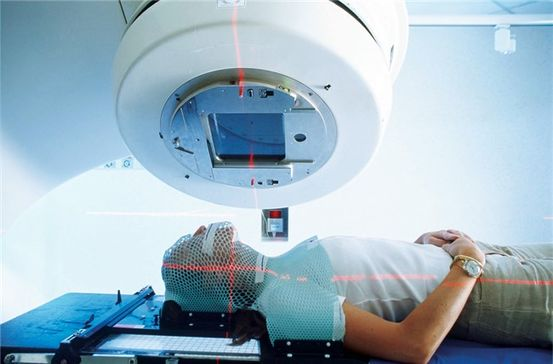
проводят еще одно тщательное обследование, чтобы определить границы опухоли. Обычно для этого используют компьютерную томографию (КТ), но может применяться и магнитно-резонансная томография: это зависит от вида новообразования. На основе полученных снимков специальная программа формирует точки для разметки, а врач наносит их непосредственно на тело пациента хирургическим маркером или фукорцином, «красной зеленкой». Эти точки потом помогают правильно расположить пациента на специальном столе.
Маркировку нельзя смывать, а если она начинает стираться, нужно попросить персонал отделения обновить ее — иначе разметку (и КТ) придется делать заново. Не стоит подрисовывать линии самостоятельно, тем более используя обычные чернила, которые под действием излучения оставляют ожоги на коже.
В то же время врач-радиолог и медицинские физики — люди с физическим образованием, которые специализируются на решении технических вопросов современных методов лечения, — определяют необходимую дозу облучения, количество сеансов, продолжительность курса и прочие технические детали, которые устанавливаются индивидуально для каждого пациента. Как правило, все это также выполняется с помощью специальных компьютерных программ.
После подготовки начинают
сеансы облучения
, приходить на которые нужно в свободной, не сдавливающей тело одежде из мягких тканей. При облучении туловища просят раздеться до пояса, если облучению подлежит область малого таза, то необходимо остаться в нижнем белье.
Обычно лучевую терапию осуществляют один раз в сутки с понедельника по пятницу, прерываясь на выходные. Продолжительность самого сеанса чаще всего не превышает 20 минут, из которых на размещение и фиксацию пациента в нужном положении уходит около пяти. В первый раз на это, как правило, требуется больше времени, что, следовательно, увеличивает и общую продолжительность процедуры. Во время сеанса облучения очень важно, чтобы пациент был полностью неподвижен (задерживать дыхание не надо), поэтому используют средства фиксации: специальный матрас, подголовник, при облучении головы и шеи — маску. Если лучевая терапия назначена ребенку, необходимо убедиться, что он заранее сходил в туалет. Тогда внезапные физиологические позывы не причинят ему беспокойства: детям и без того сложно лежать в неподвижном положении.
Во время самого сеанса обычно не возникает никаких неприятных ощущений — лучи действуют безболезненно, как, к примеру, солнечные.
При дистанционной лучевой терапии человек не становится источником радиации и общаться с ним можно без ограничений. При применении брахитерапии источник излучения находится в теле человека, поэтому беременным и детям не рекомендуется посещать пациента. Эти ограничения снимаются после удаления радиоактивного источника.
Не только польза: последствия облучения
Каким бы точным ни было современное оборудование, полностью избежать облучения здоровых тканей не удается. Из-за воздействия лучевой терапии на нормальные клетки возникают побочные эффекты. Все люди переносят их по-разному: у кого-то нежелательные явления появляются почти сразу и сильно выражены, кто-то воспринимает их исключительно как некоторые неудобства.
Возможные побочные эффекты:
-
Усталость.
Облучение и стресс отнимают много сил. -
Нарушения сна
: сонливость или бессонница. -
Тошнота и рвота
. Чаще всего возникают при облучении области живота. -
Диарея
. Также появляется при воздействии на область живота. -
Покраснение или потемнение облучаемого участка
,
раздражение, шелушение, зуд.
-
Выпадение волос
. В отличие от химиотерапии при лучевой терапии волосы выпадают только с облучаемого участка. -
Снижение количества эритроцитов.
-
Трудности и боль при мочеиспускании
, частота позывов может повышаться при облучении области малого таза. -
Болезненные ощущения и язвы во рту
иногда возникают при облучении области головы и шеи.
Большинство вышеуказанных осложнений, возникающих при проведении лучевой терапии, проходят после ее окончания. Но возможны и поздние осложнения, которые появляются через три–шесть месяцев после лучевой терапии. Это может происходить из-за того, что в облученных тканях остается слишком мало стволовых клеток, необходимых для нормальной регенерации.
Где, как правило, проявляются отложенные негативные последствия и какими они могут быть?
-
Кожа
: телеангиоэктазии (сосудистые звездочки), атрофия, пигментация, язвы, алопеция. -
Слизистые
: язвы, атрофии. -
Легкие
— фиброзы (склеротические изменения), пневмониты (воспаления легочной ткани). -
Сердце
: перикардиты, миокардиты. -
Глаза
: катаракта, глаукома, язвы роговицы, отслойка сетчатки. -
Нервная система
: очаговые неврологические симптомы, лучевая миелопатия (поражение спинного мозга), симптом Лермитта (ощущение, напоминающее удар электрическим током, возникающее при сгибании шеи). -
Половые железы
: бесплодие, нарушения эрекции, менопауза.
Как ранние, так и поздние побочные эффекты появляются не во всех случаях, и заранее предугадать, какова вероятность того, что они возникнут, и какой будет выраженность их проявлений, невозможно.
Как можно снизить негативное влияние лучевой терапии на организм?
Чтобы снизить интенсивность проявления нежелательных эффектов, необходимо соблюдать некоторые правила:
-
Режим сна и бодрствования
. Важно больше отдыхать, спать днем, если хочется. При бессоннице не стоит пытаться справиться с ней самостоятельно — лучше обратиться к врачу с просьбой подобрать снотворное. -
Правила гигиены
. Во время купания вода должна быть комфортной температуры, но обязательно теплой. Можно пользоваться моющими средствами для чувствительной кожи. Нельзя воздействовать на облучаемую область мочалками, скрабами, пилингами. Применение любых косметических средств (лосьонов, кремов, мазей) следует согласовать с врачом. Наносить что-либо на кожу в области облучения нужно не позже чем за четыре часа до процедуры. Запрещается загорать. -
Одежда
. Должна быть просторной, из мягкой ткани, не травмирующей чувствительную кожу. Если есть возможность, то область облучения лучше держать открытой (но не на солнце). -
Коррекция проблем полости рта
. При облучении области головы и шеи зачастую воспаляются слизистые. В этом случае обычная чистка зубов может дополнительно травмировать полость рта, поэтому лучше ограничиваться полосканиями. Какие именно растворы рекомендуется использовать, следует обсудить с врачом, так же, как и возможность применения ирригатора. -
Курение
. Придется бросить курить, поскольку табачный дым раздражает и без того поврежденные слизистые и усиливает лучевую реакцию не только во рту, но и на тканях гортани. -
Коррекция урологических проблем
. При возникновении лучевого цистита могут быть полезны урологические сборы, в более серьезных случаях рекомендуют прием антибиотиков. При задержке мочи из-за отека ставят катетер в мочевой пузырь или накладывают эпицистостому.
Если такая возможность есть, то стоит проконсультироваться с психологом и, возможно, психиатром, поскольку выписывать антидепрессанты имеет право только врач (а психолог — это специалист без медицинского образования). И не стоит переживать: после такой консультации не ставят на учет в психиатрической больнице, и это никак не отразится на других сферах жизни (например, на получении водительских прав).
Во время лучевой терапии еда нередко перестает доставлять удовольствие, а после приема пищи и вовсе могут возникать дополнительные проблемы (тошнота, рвота). Некоторые пациенты, особенно дети, отказываются от еды вообще. В подобных ситуациях можно:
-
Есть, когда хочется, невзирая на режим и распорядок
. Если ребенок захотел есть до обычного приема пищи, то его следует покормить, не опасаясь того, что маленький пациент «перебьет аппетит». -
Избегать приема пищи со сложной консистенцией, ярким вкусом и запахом
— во время лучевой терапии все это может раздражать. Лучше всего, как правило, подходят блюда, которые в обычной жизни вы сочли бы пресными (но, конечно, нужно учитывать индивидуальную реакцию). -
Принимать пищу комнатной температуры
. -
Давать пище «проветриться»
: если пациента беспокоят тошнота и рвота, важно, чтобы выраженный аромат не провоцировал подобные реакции. -
Воздержаться от следующих продуктов питания
:
- ржаного хлеба любой степени свежести, свежего пшеничного хлеба и сдобы;
- наваристых мясных или рыбных бульонов;
- жирного мяса или рыбы, консервов, копченостей;
- сливок, жирных или соленых сыров, кисломолочных продуктов с высокой кислотностью;
- яиц: жареных или сваренных вкрутую (разрешены яйца всмятку и паровые омлеты);
- бобовых, перловой, ячневой, кукурузной, пшенной крупы, неразваренных макарон;
- богатых клетчаткой овощей (капусты, редьки);
- лука, щавеля, кислых фруктов, ягод с косточками;
- шоколада, мороженого;
- кваса, кофе, газированных напитков.
Отдыхать после еды
, если хочется. Для этого лучше расположиться на высоких подушках, чтобы горизонтальное положение тела и давление еды на пищеводный сфинктер не спровоцировали рвоту.
Принимать противорвотные препараты
.
Использовать средства для нутритивной поддержки
. Это специальные питательные смеси, содержащие основные питательные вещества, витамины и микроэлементы. У них очень концентрированный состав, небольшой объем, а пить их нужно через трубочку. Реже возникает необходимость в парентеральном питании (некоторые растворы вводят внутривенно).
Принимать препараты заместительной ферментотерапии
(обязательно согласованные с врачом). Возможно, воздействие облучения привело к недостаточности ферментов поджелудочной железы.
К сожалению, опасная болезнь требует радикальных и небезопасных методов лечения. Страхи и сомнения перед лучевой терапией — нормальная реакция. Но не стоит отказываться от лечения из-за опасений, связанных с побочными эффектами. Как бы то ни было, использование современных методов онкотерапии позволяет победить рак. При позитивном психологическом контакте с врачами и при соблюдении их рекомендаций можно предупредить или максимально снизить выраженность многих нежелательных явлений.
Источник
