Неотложная терапия при отеке мозга
Оглавление темы “Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.”:
1. Отек мозга. Определение отека мозга. Причины ( этиология ) отека мозга. Патогенез отека мозга.
2. Клинические проявления отека головного мозга. Признаки отека мозга. Клиника отека мозга. Общемозговой синдром.
3. Синдром диффузного рострокаудального нарастания неврологических симптомов при отеке мозга. Дыхание Биота. Синдром дислокации мозговых структур.
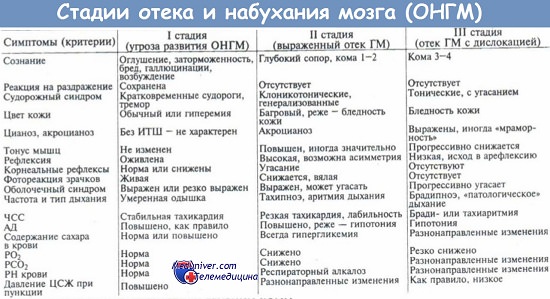
4. Диагностика отека головного мозга. Принципы лечения отека мозга.
5. Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
6. Лечение при отеке мозга. Лечение отека головного мозга в стационаре.
7. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.
8. Клиника ( признаки ) миастенического криза. Клиника ( признаки ) миастении. Диагностика миастении. Диагностика миастенического криза.
9. Неотложная помощь при миастеническом кризе. Первая помощь при миастеническом кризе.
Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
Главная цель неотложной помощи — устранение угрозы для жизни перед транспортировкой больного в профильное лечебное учреждение для оказания специализированной медицинской помощи.
1. Производится устранение нарушений витальных функций организма.
2. Форсированный диурез осуществляется по дегидратационному типу (выведение жидкости превышает введение). Используется 20% раствор маннитола из расчета 1 — 1,5 г/кг/сут, 10% р-р альбумина — 100 мл, лазикс 40—80 мг в/в.
Примечание. В данной ситуации не используются гипертонические р-ры глюкозы (40%) и мочевины, т. к. они проникают через гематоэнцефалический барьер, накапливаются в веществе головного мозга, способствуя его гипергидратации.
3. Коррекция КЩС и электролитного состава крови по общепринятым методикам.
4. Устранение повышенной проницаемости гематоэнцефалического барьера: преднизолон в дозе 60—90 мг в/в 2—3 раза в день, дексаметазон первоначально 10—12 мг в/в, затем по 4 мг через 6 часов в/м, гидрокортизон до 1 г в сутки.
5. Коррекция артериальной гипертензни: эуфиллин 2,4% р-р — 10 мл в/в медленно, дибазол 1% р-р — 2—4 мл в/в, в/м или п/к, папаверина гидрохлорид 2% р-р — 4—6 мл в/м или п/к, при высоком АД используются ганглиоблокаторы, например, пентамин 5% р-р — 2 мл в разведении на 200—300 мл физраствора в/в капельно (требуется постоянный контроль АД!).

6. С патогенетической точки зрения, при отеке мозга показаны средства, обладающие свойствами гемостатиков и ангиопротекторов. Этими эффектами обладает дицинон (методика использования: см. тему Геморрагический инсульт. Неотложная помощь).
7. Купирование психомоторного возбуждения: диазепам 0,5% р-р — 2 мл в/м, дроперидол 0,25% р-р — 2—5 мл в/в, натрия оксибутират 20% р-р — 10—20 мл в/в капельно в течение 10—15 мин. в разведении на 100—150 мл физиологического раствора (струйное введение расчетной дозы оксибутирата само по себе может вызвать судорожный синдром);
8. Купирование гипертермического синдрома (при его наличии); судорожного синдрома (при его наличии) .
9. Улучшение мозгового метаболизма и кровообращения достигается в/в введением 20% р-ра пирацетама — 10 мл 2 раза в сутки.
10. Ингибиторы протеолитических ферментов: контрикал или трасилол медленно в/в капельно по 25000 ЕД на изотоническом растворе.
11. Кислородотерапия. Антигиноксанты. Глутаминовая кислота до 1 г в/в капельно, 2—3 раза в сутки, АТФ, цитохром С.
Примечание. Перечисление лечебные мероприятия адаптируются к конкретной ситуации.
– Также рекомендуем “Лечение при отеке мозга. Лечение отека головного мозга в стационаре.”
Источник
Оглавление темы “Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.”: Лечение при отеке мозга. Лечение отека головного мозга в стационаре.Данный вид медицинской помощи должен осуществляться в отделениях реанимации и интенсивной терапии и быть построен на нижеприведенных принципах лечения отека головного мозга (Ш. Ш. Шамансуров и др., 1995). Коррекция нарушения дыхания и сердечной деятельности. В зависимости от степени поражения ЦНС и тяжести состояния больных с тяжелыми формами отека, нарушения дыхания и сердечной деятельности могут быть первичными и вторичными. При их коррекции используются стандартные методики. Этиологическое лечение основного заболевания. Рациональное лечение отека мозга заключается в устранении самой причины, которая этот отек вызвала. Такое лечение возможно лишь тогда, когда первопричина отека точно известна. Однако даже устранение причины отека не обязательно приводит к его ликвидации. В таких случаях терапевтические воздействия необходимо направить на сам отек мозга. Следует указать, что ни один метод лечения не устранит отек вокруг опухоли, абсцесса или гематомы, если не ликвидирован первичный патологический очаг. Патогенетическая терапия отека направлена, в первую очередь, на устранение гипоксии как наиболее неблагоприятного фактора, способствующего развитию отека. Эта терапия направлена на нормализацию гемодинамики, ликвородинамики, метаболизма нейронов. Иными словами, терапия нацелена на коррекцию основных патофизиологических механизмов (циркуляторных, васкуляторных, тканевых), участвующих в развитии отека мозга. Коррекция гематоциркуляторных нарушений включает: При коррекции васкулярного (барьерного) фактора назначают следующие препараты: Иммуностимулирующая терапия включает применение тимозина, Т-активина, В-активина, тимогена, левамизола, пропермила, витаминов группы В. Коррекция тканевого фактора включает: Коррекция нарушений водно-электролитного обмена и дегидратационная терапия. Важным патогенетическим направлением лечения отека мозга является назначение дегидратационной терапии: Хирургическая коррекция отека мозга. Когда этиологический фактор отека мозга представлен экспансивным процессом (гематома, опухоль, абсцесс и т. д.), он может быть прерван только с помощью нейрохирургического вмешательства.
– Также рекомендуем “Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.” |
Источник
Независимо от типа инсульта – это очень серьёзные заболевания. Они становятся фундаментом нарушения циркуляции крови. Отек головного мозга – это катастрофические последствия.
Осложнения отечности мозга основные причины летального исхода.
В процессе инсульта отек мозга активно прогрессирует. Пациента спасёт только неотложная помощь и лечение. В момент наступления любого вида инсульта идёт накопление водянистых скоплений и образуется эффект давления мозговых центров. Водянистые скопления множатся в области органических тканей и нервных клеток, образуя некий эффект внутричерепного давления, а после, начинается внутричерепная гипертензия.
Нестабильность деятельности головного органа как последствия отека – это обычное явление. Степень тяжести высокая, а последствия необратимы.
Решающие факторы в вопросе тяжести нарушения работы – это обширность и локализация отека мозга.
Симптомы поражения бывают различной клинической конъектуры. Приступ геморагического инсульта выделяется более тяжкими осложнениями. Отек мозга моментально распространяется и наступает кровоизлияние. В итоге, выход внутренней жидкости клеток сопровождается кровоизлиянием. Состояние здоровья осложняется.
- нарушения речевых функций;
- нарушения работы мышц;
- нарушения подвижности конечностей;
- парализация мышц лица;
- временная потеря зрения;
- потеря слуха или сторонние шумы в ушах;
- отечность рук и ног;
- оборок;
- периодические провалы памяти.
Отек мозга – как следствие ишемического инсульта.
Острая ишемия создает нарушения метаболизма нейронов, а промежуточная область клеток переполнена жидкости, поступающей из клеток.
Диагностика ишемического инсульта проводится оперативно. Отек мозга увеличивается постепенно. Плохо в этой ситуации только то, что, растущие симптомы тоже приходят постепенно. Это даёт время для устранения последствия, но, усложняет диагностику инсульта и его осложнений, оказывая необратимое влияние на состояние пациента.
- не снимаемая препаратами головная боль;
- усиленная тошнота;
- нарушения временной ориентации;
- нарушения ориентации в пространстве;
- сильная отдышка;
- частые судороги;
- обморочное состояние;
- нарушения циркуляции крови.
Отек мозга после инсульта страшен своей скрытностью. Последствия выявляются не сразу. Нарушения работы и очаговая гибель нервных тканей ведёт к скорой ремиссии. Если ремиссия не наступает, то стоит опасаться необратимости последствия, которое возникает только с течением времени – уже после пережитого инсульта.
Искажение мимики лица, хроническая головная боль, индивидуальная невозможность выполнения обычных движений, а также, ослабление всех органов восприятия окружающего мира. Патология развития умственной деятельности не всегда и имеет разную степень серьёзности.
Отек мозга – это самое страшное внутричерепное осложнение. Первый раз его зафиксировали в XIX веке. Жидкости из сосудов под завязку наполняют центральную нервную систему. Сложность отека в его распознавании. Симптомы полного поражения подтверждают отек мозга. Состояние у пациента уже значительно ухудшается. Если поражены несколько участков мозга диагноз не ставится.
Последствия ишемического инсульта и геморрагического инсульта:
Отек мозга в формате патологических очагов. Декомпрессионные микро-циркулярные нарушения мозговых тканей. Подобные очаги очень скоро расползаются. Затрагивают здоровые части мозга. Далее, следует расширение сосудов и повышение давления. Из-за возникающего внутричерепного давления на сосудистые стенки, которые не могут сдержать жидкую составляющую крови в сосудистом русле. По мере роста внутричерепного давления на сосуды, жидкая составляющая крови постепенно вытекает через стенки, оставляя поражения и заполняя собой вещество главного органа.
Чрезмерное содержание циркулирующей крови в сосудах, вызывает отек «мягкой оболочки». Это отек головного мозга от инсульта. По мере увеличения жидкости и крови – они становятся единой субстанцией с ней, и начинают течь с поверхности оболочки. Немалая часть цереброспинальной жидкости начинает формироваться и в желудочках. Последствия: нарушения целостности, увеличение жидкости вещества.
Отек мозга после инсульта, это необратимое осложнение. При накоплении жидкости в нейронах происходит их набухание. Как оказать оперативную помощь, если есть возможность развития отека мозга?
Усложняет постановку диагноза – это некое состояние защитной реакции нашего организма. Нацеленное на улучшение питания нервных клеток. Поражения вещества мозга, а также, чрезмерное увеличение жидкости и крови. Это продолжается до полной гибели нейронов. Наступает выраженный отек мозга. Чем длительнее постановка диагноза, тем тяжелее бедующий прогноз заболевания.
Причины нарушения микроциркуляции мозговых тканей способствуют появлению паталогических очагов. Быстрое скопление жидкости в мозге, как результат первичного нарушения нервной системы. Тонус сосудов принимается бесконтрольно расширятся и сужается. Начиная с небольшой очаговой области неправильный тонус сосудов активно распространяется, вызывая в них расширение просвета. Сквозь расширившиеся поры сосудов происходит поступление жидкости и крови, которые пропитывают собой мозговую ткань.
В случаях скопления жидкости иных тканей тела человека – это не угроза сохранности жизни. Отек мозга от инсульта не попадает под это правило, так как, заключён в жёсткий костяной каркас черепной коробки. Любые нарушения объёма имеют моментальный эффект давления. Происходит его смещение и прогрессирующий отек мозга.
Отек головного мозга в стволе очень опасен. Отек мозга в обоих полушариях менее страшный– но, это две причины мгновенного летального исхода.
Любые заболевания и нарушения тонуса сосудов – это возможные причины, вызывающие отек головного мозга. Множественное присутствие патологических очагов усложняет лечение. Наличие жидкости в тканях увеличивает вероятность отека.
Провоцирующие причины:
- гематома от поражения костей черепа;
- следствие ишемического инсульта;
- следствие геморрагического инсульта;
- операции на мозговых тканях;
- митотическая опухоль церебральных структур;
- первичная опухоль церебральных структур;
- паталогическая гипоксия;
- наличие абсцесса, кисты или аневризмы;
- патологические заболевания почек;
- патологические заболевания печени;
- интоксикация организма;
- патология энцефалита;
- патология менингита.
Подъём на горные вершины от полутора километров вызывает падение артериального давления и усиление внутричерепного давления.
Все упомянутые заболевания не гарантируют отек мозга. Показатель развития патологий определяет состояние здоровья.
«Отек головного мозга после инсульта»
Появляется при существовании опухолей в церебральных структурах. Отличная особенность: накопление жидкости в области нервных тканей, тяжелое лечение.
«Отек головного мозга после операции»
Из-за стремительного развития отека может произойти кома, как следствие несвоевременного диагноза и полного разрушения клеток.
«Отек головного мозга как следствие алкоголизма»
Постепенное разрушение клеток от вредного воздействия алкоголя. Тревожные звонки: утренняя головная боль, большой живот, истонченные руки или ноги, временные зрительные галлюцинации. Лицо приобретает опухлый вид, кожный покров шелушится и синеет.
«Отек головного мозга при аллергии» – может быть спровоцирован приемом таблеток от аллергии, укусом аллергенного насекомого и приёмом аллергической пищи. Состояние человека ухудшается стремительно.
Подозреваете симптомы инсульта или отек головного мозга? Срочно вызывайте скорую помощь, чтобы провести диагностику и понять какого состояние пациента. После, исключить или подтвердить наличие этого страшного осложнения.
При любых подозрениях на отечность, пока не приехала скорая помощь нужно:
- уложить предполагаемого больного на спину;
- охладить голову с помощью льда или всего что найдётся в морозилке;
- открыть все окна в комнате для циркуляции воздуха.
Только опытные неврологи выявляют отечность сразу.
Диагностика развития отечности:
- общий забор крови;
- биохимия крови;
- спинномозговая пункция;
- анализ ухудшения здоровья;
- визуализация характеристики структур мозга;
- визуализация биохимических характеристик мозга.
Далее, скорая помощь госпитализирует человека в неврологию.
Пациента реанимируют и дают дышать чистым кислородом, чтобы остановить кислородное голодание мозга на пациента. После проведения первых неотложных мероприятий будет оказана помощь в условиях неврологического стационара и больного перевезут в реанимацию. В отдельных случаях пациента транспортируют в токсикологию. Решения по вопросу госпитализации в тип отделения принимает лечащий врач пациента.
Лечение отечности мозга проводят комплексом медикаментов:
- контролируют выведение жидкости из мозговых тканей органа – посредствам дегидратационной терапии;
- оказывают стабильный мочегонный эффект применяя вливание в состав крови пациента петлевые и осмотические диуретики;
- осуществляют насыщение крови кислородом воздействуют на метаболизм мозговых структур вызывая постепенное улучшение;
- ликвидируют причины купирования гормонами группы глюкокортикоидов.
Данный комплекс мер стимулирует как восстановление процесса обмена мозговых тканей, так и запускает регенерацию клеток. Стабилизирует мембранную структуру и укрепляет состояние сосудистых стенок. Максимально стабилизировав состояние – пациента подготавливают к операции чтобы удалить очаги поражения.
Адреса, телефоны, WhatsApp пансионатов Вы можете посмотрель в разделе КОНТАКТЫ этого сайта
Если отечность наступила – лечение и методы реабилитации – это не гарантия полноценного выздоровления и возврата к прежней нормальной жизни с полным восстановлением нервных клеток.
Типы осложнений:
- повышенный порог внутричерепного давления;
- повышенный порог артериального давления;
- частичные нарушения сна или бессонница;
- систематическая головная боль;
- хроническая депрессия;
- речевые осложнения;
- нарушения функции зрения;
- асимметрия лица;
- косоглазие;
- эпилепсия;
- частичный паралич;
- паралич.
Лечение и его результативность зависит от количества и тяжести патологий у пациента. Только оперативная помощь и точная диагностика поможет избежать летального исхода. Отечность при ранней диагностике поможет полностью излечится. Верно подобранное лечение сведет последствия к минимуму.
В случае прогрессирования заболевания, в совокупности с динамичным темпом развития отека и патологий – вероятность полного выздоровления очень мала. Лечение комплексом медикаментов и оздоровительных процедур окажут своё положительное действие, но, полное восстановление функций уже невозможно.
Источник
