Наследственный ангионевротический отек у детей
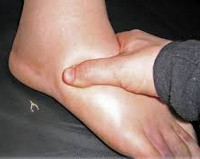
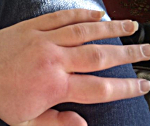
Наследственный ангионевротический отек – генетическое заболевание, при котором наблюдается дефицит ингибитора С1-компонента комплемента. Симптомами являются рецидивирующие отеки кожи, слизистых оболочек и органов брюшной полости, которые могут сопровождаться удушьем (при отеке гортани), рвотой и болями в животе (при поражении брюшной полости). Диагностика производится на основании осмотра, изучения наследственного анамнеза, определения С1-ингибитора, компонентов С4 и С2 в плазме крови, молекулярно-генетических исследований. Лечение осуществляется путем компенсирования абсолютного или функционального дефицита С1-ингибитора, применения блокаторов брадикинина и калликреина, использования свежезамороженной донорской плазмы.
Общие сведения
Наследственный ангионевротический отек (НАО) – вариант первичного иммунодефицита, обусловленный нарушением ингибирования системы комплемента, точнее, его основной фракции С1. Впервые это состояние было описано в 1888 году У. Осиером, который выявил рецидивирующие отеки у молодой женщины, а также установил, что подобное заболевание имелось как минимум у пяти поколений ее семьи. Примечательно, что собственно ангионевротический отек был открыт И. Квинке всего за 6 лет до обнаружения наследственной формы этой патологии – в 1882-м году. Наследственный ангионевротический отек имеет аутосомно-доминантный характер передачи и с одинаковой частотой поражает как мужчин, так и женщин. По некоторым данным, у женщин заболевание протекает тяжелее и возникает раньше, однако достоверных исследований по этому поводу не производилось. Встречаемость наследственного ангионевротического отека, по всей видимости, значительно варьирует у разных этнических групп, что дает весьма неоднородные цифры этого показателя – от 1:10 000 до 1:200 000.

Наследственный ангионевротический отек
Причины наследственного ангионевротического отека
Непосредственной причиной развития наследственного ангионевротического отека является первичный иммунодефицит, заключающийся в дефиците или функциональной неполноценности ингибитора эстеразы одного из компонентов комплемента – С1. В результате этого также нарушается ингибирование активации других компонентов этой системы – С4 и С2, что приводит к еще большему расстройству работы данного иммунного механизма. Врачам-генетикам удалось установить ген, отвечающий за 98% форм наследственного ангионевротического отека – им является C1NH, расположенный на 11-й хромосоме и кодирующий вышеуказанный ингибитор эстеразы С1. Различные мутации способны приводить к неодинаковым по своему течению формам заболевания, которые обладают достаточно сходными клиническими проявлениями, но различаются при проведении ряда диагностических тестов.
При одних типах мутации гена C1NH происходит полное прекращение синтеза белка-ингибитора С1, в результате чего он отсутствует в плазме крови, а остановка системы комплемента производится малоэффективными побочными путями. В других случаях наследственный ангионевротический отек возникает на фоне нормального содержания ингибитора в крови, при этом генетический дефект C1NH приводит к нарушению структуры активного центра данного фермента. В результате ингибитор С1 становится функционально неполноценным, что и служит причиной развития патологии. Существуют также редкие формы наследственного ангионевротического отека, при которых не наблюдается как изменений количества или активности ингибитора эстеразы С1, так и мутаций в гене C1NH – этиология и патогенез таких заболеваний на сегодняшний день неизвестны.
Остановка ингибирования активности компонентов комплемента (С1, С2, С4) приводит к запуску иммунной реакции, сходной по своему течению с аллергической, особенно крапивницей. Компоненты комплемента способны расширять кровеносные сосуды глубоких слоев дермы, повышать проницаемость их стенок, что провоцирует диффундирование компонентов плазмы крови в межклеточное пространство тканей кожи и слизистых оболочек и приводит к их отеку. Кроме того, немаловажную роль в патогенезе наследственного ангионевротического отека играют вазоактивные полипептиды – брадикинин и калликреин, которые еще больше увеличивают степень отека, а также способны вызывать спазм гладкомышечной мускулатуры органов желудочно-кишечного тракта. Эти процессы обуславливают все разнообразие симптомов наследственного ангионевротического отека: отечность кожи (в области конечностей, лица, шеи) и слизистых оболочек (ротовой полости, гортани, глотки), боли в животе и диспепсические расстройства, провоцируемые сочетанием отеков и спазмов.
Классификация наследственного ангионевротического отека
Всего на сегодняшний день выявлено три основных типа наследственного ангионевротического отека. Их различия в плане клинического течения патологии очень незначительны, для определения формы заболевания используют специальные диагностические методики. Врачу-иммунологу крайне важно выяснить тип наследственного ангионевротического отека, так как от этого во многом зависит тактика лечения данной патологии:
- Наследственный ангионевротический отек 1-го типа (НАО-1) – является наиболее распространенной формой заболевания, регистрируется у 80-85% больных с такой патологией. Причиной НАО этого типа является отсутствие гена C1NH или нонсенс-мутация в нем, в результате чего ингибитор С1 не образуется в организме.
- Наследственный ангионевротический отек 2-го типа (НАО-2) – более редкая форма патологии, выявляется лишь у 15% больных. Обусловлен также генетическим дефектом в C1NH, однако при этом экспрессия белка-ингибитора С1 не останавливается, а сам фермент имеет измененную структуру своего активного центра. Это приводит к его неполноценности, и он становится неспособен правильно выполнять свои функции.
- Наследственный ангионевротический отек 3-го типа – относительно недавно обнаруженная форма заболевания с практически неизученными этиологией и патогенезом. Достоверно удалось выяснить, что при этом типе отека отсутствуют мутации гена C1NH, сохраняется нормальное количество ингибитора эстеразы компонента комплемента С1 и его функциональная активность. Больше никаких данных по поводу данной формы (или их совокупности) наследственного ангионевротического отека не имеется.
Симптомы наследственного ангионевротического отека
Как правило, при рождении и в детском возрасте (за исключением редких случаев) наследственный ангионевротический отек ничем себя не проявляет. Довольно часто первые признаки заболевания возникают в подростковом периоде, так как их провоцируют стрессы и гормональные перестройки, происходящие в организме в это время. Однако нередко наследственный ангионевротический отек появляется позже – в возрасте 20-30 лет или даже у пожилых лиц. Чаще всего развитию первого приступа предшествует какое-либо провоцирующее явление: мощный эмоциональный стресс, серьезное заболевание, хирургическое вмешательство, прием некоторых лекарственных средств. В дальнейшем «порог чувствительности» по отношению к провоцирующим факторам снижается, приступы возникают все чаще – наследственный ангионевротический отек приобретает рецидивирующий характер.
Основным проявлением заболевания у большинства больных является отек кожи и подкожной клетчатки на кистях, стопах, иногда лице и шее. В более тяжелых случаях отечные явления возникают на слизистых оболочках полости рта, гортани и глотки – при этом может развиваться удушье (асфиксия), являющееся наиболее частой причиной смерти от наследственного ангионевротического отека. В других случаях на первый план выступают симптомы со стороны желудочно-кишечного тракта: тошнота, рвота, боли и рези в животе, иногда подобная клиническая картина приобретает черты «острого живота». В отдельных случаях наследственный ангионевротический отек характеризуется сочетанием отека кожи, слизистых оболочек и поражения желудочно-кишечного тракта.
Диагностика наследственного ангионевротического отека
Для выявления наследственного ангионевротического отека используют данные физикального осмотра больного, изучения его наследственного анамнеза, определения в крови количества ингибитора С1, а также компонентов комплемента С1, С2, С4, и молекулярно-генетических исследований. Осмотр в фазу обострения заболевания выявляет отек кожи или слизистых оболочек, пациенты могут жаловаться на боли в животе, рвоту, диарею. В крови при наличии наследственного ангионевротического отека 1-го типа ингибитор эстеразы С1 полностью отсутствует, значительно снижены концентрации индикаторных компонентов комплемента. При 2-м типе заболевания в плазме крове может определяться незначительное количество ингибитора С1, в редких случаях его уровень соответствует норме, но соединение имеет пониженную функциональную активность. При всех трех вариантах наследственного ангионевротического отека уровень С1, С2 и С4 не превышает 30-40% от нормы, поэтому этот показатель является ключевым в диагностике данного состояния.
Изучение наследственного анамнеза пациента зачастую обнаруживает наличие подобного заболевания как минимум у нескольких поколений его предков и у других родственников. Однако отсутствие признаков семейного характера патологии не является однозначным критерием, позволяющим исключить наследственный ангионевротический отек – примерно у четверти больных это состояние обусловлено спонтанными мутациями и выявляется впервые в семье. Молекулярно-генетическая диагностика осуществляется путем автоматического секвенирования гена C1NH с целью выявления мутаций. Дифференциальную диагностику следует производить с ангионевротическим отеком аллергического генеза и приобретенными формами дефицита ингибитора С1.
Лечение наследственного ангионевротического отека
Терапию наследственного ангионевротического отека разделяют на два типа – лечение для купирования острого приступа заболевания и профилактический прием препаратов для предупреждения их развития. В случае острого отека Квинке, обусловленного НАО, традиционные противоанафилактические меры (адреналин, стероиды) неэффективны, необходимо использовать нативный или рекомбинантный ингибитор С1, антагонисты брадикинина и калликреина, при их отсутствии показано переливание свежезамороженной плазмы. Начинать такое лечение нужно как можно раньше, в идеале – при самых первых приступах наследственного ангионевротического отека.
Долгосрочная профилактика заболевания производится в тех случаях, когда приступы возникают слишком часто (чаще раза в месяц), если в анамнезе имелись случаи отека гортани или удушья, либо госпитализация в реанимационное отделение. Профилактика включает в себя использование андрогенов, экзогенных (рекомбинантных или нативных) форм ингибитора эстеразы С1, антифибринолитических препаратов. При доброкачественном течении наследственного ангионевротического отека – редких приступах и их относительно быстром исчезновении – такое лечение может не назначаться. Однако накануне хирургических или стоматологических вмешательств, физических и умственных нагрузок рекомендуется краткосрочно принимать вышеуказанные средства для уменьшения риска развития приступа.
Прогноз и профилактика наследственного ангионевротического отека
В большинстве случаев прогноз наследственного ангионевротического отека относительно благоприятный в плане выживаемости – при разумном лечении и профилактике приступы возникают крайне редко и не угрожают жизни больного. При этом всегда сохраняется риск отека гортани, что может привести к асфиксии и летальному исходу. Таким больным следует не только избегать значительных физических и эмоциональных нагрузок, но и желательно иметь при себе карточку или медальон с указанием диагноза. Огромное количество смертей от наследственного ангионевротического отека было обусловлено неверными действиями медиков, не знающих диагноза и поэтому использующих традиционные при аллергическом отеке Квинке препараты, которые неэффективны при НАО.
Источник
Согласно медицинской статике, примерно 10-20% населения планеты хотя бы раз в жизни сталкивается с таким состоянием, как отек Квинке, или ангионевротический отек. В большей части случаев он является симптомом аллергии и сочетается с высыпаниями на коже — крапивницей. Однако иногда отек Квинке — проявление наследственного заболевания, которое требует специфического лечения. MedAboutMe расскажет, в чем принципиальные отличия.
Отек Квинке как симптом аллергии

Отек Квинке — острое состояние, которое проявляется безболезненным отеком кожи и слизистых оболочек. Чаще всего он развивается в области лица и шеи, но может возникнуть в любой другой части тела, включая кишечник. Обычно проходит самостоятельно в течение 2-3 дней. Наиболее грозным осложнением ангионевротического отека является обструкция дыхательных путей, иными словами, невозможность сделать вдох и выдох из-за отека слизистой гортани или языка.
В 50% случаев отек Квинке является симптомом аллергии и сопровождает острую крапивницу — «летучие» и сильно зудящие красные высыпания на теле. Реакция появляется быстро после контакта с аллергеном. Наиболее частыми причинами становятся: употребление пищевых продуктов, прием некоторых лекарственных препаратов, укусы насекомых, вдыхание пыльцы растений.
Многие хорошо известные симптомы аллергии, в том числе крапивница и отек Квинке, возникают в результате выброса из тучных клеток уже готовых веществ: гистамина, лейкотриенов и простагландинов. Они приводят к расширению сосудов и «пропотеванию» жидкости в ткани, что визуально проявляется отеком.
Наследственный ангиневротический отек

Наследственный ангионевротический отек — редкое генетическое заболевание. По сути, он относится к первичному или врожденному иммунодефициту, который затрагивает одно из звеньев иммунитета — систему комплимента.
Согласно статистическим данным заболевание развивается в 1 случае на 50 000—150 000 человек. При этом шанс рождения больного ребенка равен 50%, если один из родителей страдает от наследственного ангионевротического отека. Одинаково часто болеют как мужчины, так и женщины.
Считается, что течение наследственного ангионевротического отека непредсказуемо. Однако некоторые закономерности все же можно выделить. Как правило, болезнь дебютирует у детей от 7 до 15 лет и продолжается в течение всей жизни с некоторым уменьшением выраженности симптомов в старшем возрасте. Без соответствующего лечения обострения в среднем возникают каждые 2 недели. Выявлен определенный перечень факторов, провоцирующих ухудшение состояния:
- Психологический фактор: эмоциональный стресс;
- Травма: даже минимальное повреждение тканей, например, слизистой полости рта;
- Изменение гормонального фона: менструация, беременность;
- Инфекции верхних дыхательных путей.
Наследственный ангионевротический отек имеет отличный от симптомов аллергии механизм развития, что определяет неэффективность традиционной схемы лечения. Он связан с активацией системы комплимента и увеличением уровня брадикинина, а также недостатком С1-ингибитора.
Отличить симптомы аллергии от проявлений наследственного ангионевротического отека — непростая задача. Порой с момента начала болезни и до постановки верного диагноза проходит 20 лет.
Больные, страдающие от наследственного ангионевротического отека, сталкиваются с серьезной проблемой. Несмотря на известный перечень факторов, провоцирующих обострение, предугадать в какой момент случится следующий приступ болезни невозможно, так же, как и область отека, и его тяжесть.
Отличия в лечении отеков
Лечение отеков аллергической природы основано на механизме их развития. Учитывая то, что ведущую роль играет выброс гистамина из тучных клеток после контакта человека с аллергеном, то остановить реакцию могут антигистаминные препараты (цетиризин, лоратадин, фексофенадин и другие). При их неэффективности врач может назначить инъекцию гормонального препарата — глюкокортикостероида (дексаметазона или преднизолона).
В лечении наследственного ангионевротического отека можно выделить три фазы, которые преследуют разные цели:
- Купирование обострения;
- Краткосрочная профилактика;
- Долгосрочная профилактика.
Лечение отеков во время обострения зависит от их расположения и тяжести. Обязательно применение лекарственных препаратов при развитии отека лица, шеи, гортани, а также кишечника (проявляется болью в животе, имитируя картину «острого живота»). Лечения отеков других частей тела (например, кисти или стопы) не требуется, потому что они разрешаются самостоятельно в течение 2-3 дней.
Кратковременная профилактика проводится при планировании каких-либо процедур или хирургических вмешательств в области лица, например, лечение и удаление зубов. Такие манипуляции, по сути, травмируют ткани и могут привести к развитию отека опасной зоны. Препаратом выбора в этом случае является комбинация концентрата С1-ингибитора, свежезамороженной плазмы и Даназола (аттенуированные андрогены). Профилактическое введение препаратов начинают за 24 часа до планируемой процедуры.
Долгосрочная профилактика необходима для снижения частоты, тяжести и длительности обострений наследственного ангионевротического отека. Идеальным результатом такого лечения становится уменьшение частоты обострений до 2 и менее в год. Наиболее эффективными средствами считаются аттенуированные андрогены (Даназол).
Отек Квинке или ангионевротический отек — состояние потенциально опасное, особенно если затрагивает область головы и шеи. В такой ситуации действовать нужно быстро. Однако, к сожалению, не всегда традиционная схема лечения отеков, включающая в себя антигистаминные препараты и глюкокортикостероиды, работает. Несмотря на то, что генетическая патология встречается в разы реже аллергических заболеваний, забывать о ней не стоит. Правильно подобранная терапия и профилактика могут значительно улучшить качество жизни, позволив забыть о страхе внезапного повторения отека.
Источник
12 июня 2020 в 09:00
Кристина Шумай / Фото: Полина Каялович; из личного архива героев
Люди с наследственным ангионевротическим отеком каждый день живут в тревоге за себя. Редкое генетическое заболевание передается по наследству и остается с человеком на всю жизнь. Скорость и развитие отека предсказать невозможно, поэтому пациентам с таким диагнозом нужно всегда думать о том, есть ли поблизости больница, а главное — достаточно ли знаний у врачей о таком заболевании. Мы пообщались со специалистами в области наследственного ангиоотека, а также поговорили с двумя семьями, в которых НАО — не просто медицинская аббревиатура, а образ жизни, где нет места долгоиграющим планам, активному туризму и даже самолетам.
Что такое НАО и можно ли его вылечить?
Юлия Жаранковаврач-иммунолог Центра детской онкологии, гематологии и иммунологии
— Ангионевротический отек — это состояние, при котором происходит выход жидкости из сосудистого русла в мягкие ткани (подслизистые ткани, подкожно-жировую клетчатку) из-за временного повышения проницаемости сосудистой стенки. Внешне это проявляется видимыми отеками различной локализации (конечности, лицо, шея), а также могут развиваться отеки внутренних органов (например, органов брюшной полости или малого таза). Отеки могут сопровождаться болевым синдромом разной интенсивности. Природа ангионевротических отеков может быть аллергическая и неаллергическая.
Особая группа ангионевротических отеков — это наследственный (наследственный ангионевротический отек — НАО). В его основе лежит дефицит белка ингибитора С1-эстеразы, который является частью иммунной системы. Именно поэтому НАО относят к первичным (передается по наследству и носит врожденный характер) иммунодефицитам.
Почему возникает НАО?
— Чаще всего это заболевание связано с мутацией в гене SERPING1. НАО имеет аутосомно-доминантный тип наследования. Это значит, что если у одного из родителей имеется НАО, то вероятность рождения ребенка с таким же заболеванием очень высока.
Как проявляется НАО? Что может вызвать приступы?
— Сложно сказать, в каком возрасте проявит себя заболевание: в пять лет или в двадцать пять: все индивидуально. Заболевание проявляется отеками конечностей, лица, шеи, дыхательных путей (которые могут приводить к приступам удушья), внутренних органов. Отеки часто расценивают как аллергические. В случае развития отеков внутренних органов, сопровождающихся сильным болевым синдромом, ошибочно заболевание можно принять за воспаление аппендикса, менструальные боли, инфекцию мочевыводящих путей, в очень редких случаях — менингит. В результате неверно поставленного диагноза примерно треть пациентов с НАО подвергаются оперативным вмешательствам, например, аппендэктомии.
Факторы, которые могут спровоцировать отек: стресс и психоэмоциональная перегрузка, медицинские манипуляции (например, лечение или удаление зубов), длительная физическая нагрузка, прием некоторых лекарственных препаратов (например, оральных контрацептивов или нестероидных противовоспалительных средств).
Существует ли какое-то лечение?
— К сожалению, радикально излечить это заболевание не получится, но его можно успешно контролировать. На сегодняшний день существуют несколько групп препаратов, которые применяются в США и Европе для лечения пациентов с НАО. В Беларуси пока нет ни одного зарегистрированного лекарственного препарата специфической терапии для пациентов с НАО.
Существует два основных подхода к лечению пациентов с НАО: купирование отеков по факту (вводится препарат — отек купирован) и профилактическое введение (либо краткосрочная профилактика, которая проводится, например, перед плановой операцией или лечением зубов, либо долгосрочная профилактика, применение которой оправдано у пациентов с тяжелым течением НАО). Надеемся, в ближайшее время у нас будет доступ к лекарственным препаратам для лечения НАО. В Беларуси уже есть фирмы, которые готовы заниматься продвижением и регистрацией этих лекарств.
«Могу встать утром с ногой, на которую невозможно надеть ботинок»
Инженер Игорь Лебедь впервые столкнулся с генетическим заболеванием в возрасте трех лет. Однако правильный диагноз ему поставили только через два года.
— Мой отец страдал от НАО, умер он из-за стремительно развившегося отека гортани. Приехал из командировки и понял, что плохо себя чувствует, прежде чем лечь в больницу, решил заехать домой за вещами, и прямо в дороге наступила асфиксия, — вспоминает Игорь. — Помню, во втором классе меня прямо из школы забрали в больницу. Мы с мамой понимали: отекли стенки желудка, поэтому накрыла такая острая боль. Но после осмотра врачи в один голос заявили: «Это аппендицит, будем вырезать». Мама пыталась их убедить, что дело не в воспалении аппендикса, но врачи настаивали на операции. По итогу ее все-таки провели. После этого, когда я обращался к врачам со своей проблемой, они с порога заявляли: «Аппендикс». На мой ответ о том, что он давно удален, они говорили: «Значит, грыжа».
После многих лет жизни с НАО Игорь понял: чаще всего приступы появляются из-за сильных эмоциональных переживаний и стресса.
— Иногда стенки желудка отекают, если поесть грибов или морской рыбы. Но не могу сказать, что отек и какая-то пища имеют непосредственную связь, — объясняет собеседник. — Также некоторые пациенты с этим диагнозом вообще никогда не летали на самолете, но на моем самочувствии перелеты никак не сказываются. Просто всегда беру с собой лекарства и специальную памятку о заболевании для врачей, которые будут меня принимать.
Один из самых опасных приступов у Игоря случился после удаления зубов мудрости.
— Перед посещением стоматолога я всегда даю врачу медицинскую карту с подробными выписками по своему диагнозу. При лечении зубов никогда не возникало проблем, а вот хирургическое вмешательство все-таки повлекло за собой последствия, — рассказывает Игорь. — Два зуба удалил спокойно, а вот перед операцией с третьим понял, что начала отекать гортань. Меня сразу же направили в больницу, где я провел ночь фактически без наблюдения. К утру отек уже был довольно большим, я стал задыхаться и позвал врача. Тогда он сходил в реанимацию и достал лекарство, которое мне ввели.
Проблема возникает и в тот момент, когда Игорю нужно открыть больничный.
— Доходит до абсурда. Я могу встать утром с отекшей ногой, на которую попросту невозможно надеть ботинок. Как идти на работу? А когда скорая приезжает, то отек уже может спасть. Врачи смотрят с недоумением: «Зачем нас вызвали?» — говорит мужчина. — Хорошо, что на работе с пониманием относятся к моей проблеме и иногда отпускают.
— Думаю, нужно начинать с осведомленности врачей-терапевтов, им обязательно знать об этом диагнозе и его симптоматике. Чтобы, когда к ним приходит пациент с подобными жалобами, не строили догадок и сразу же отправляли человека на детальную диагностику. И вообще обществу важно понимать, что это не «заразное» заболевание, а генетическая особенность, с которой мы просто научились жить, хотя это непросто, когда нет доступа к эффективным лекарствам, — добавляет жена Ирина.
У десятилетнего сына Игоря и Ирины — Миши — также подтвержденный наследственный ангиоотек. Женщина рассказывает, что, зная о диагнозе мужа, ей было сложно решиться на беременность.
— Наверное, лет пять я думала над этим вопросом. Но наступил такой момент, когда я устала бояться и поняла, что желание иметь ребенка сильнее всякой болезни. Я ответственно отнеслась к беременности, ходила по врачам, сдавала с десяток анализов. Врачи дали прогноз: «У ребенка, вероятно, также будет НАО», поэтому морально я была готова к этому. В шесть месяцев Мише подтвердили диагноз.
Сейчас, по признанию Ирины, болезнь щадит ее ребенка и не проявляет свою силу.
— У Миши пока отекали только уши, изредка — руки. Он к этому привык и называет себя Чебурашкой (смеется). Понятное дело, что болезнь уже серьезно сказывается на качестве его жизни. Например, я не могу отправить его в летний лагерь, ведь неясно, в какой момент возникнет отек, — делится переживаниями собеседница. — Кажется, ты уже привык и знаешь, что делать. Но каждый день я тревожусь за своих близких. Часто приходится подстраиваться под мужа и сына, менять планы и жертвовать своими интересами. Однажды сын сломал руку, мы привезли его в больницу, где врачи отказались наложить гипс и отпустить ребенка домой. Они боялись проводить операционное вмешательство из-за наркоза. Я просила: «У меня есть лекарство, которое в случае приступа НАО его купирует, пожалуйста, помогите ребенку». В течение двух дней врачи совещались, в итоге приехала доктор из РНПЦ детской онкологии, гематологии и иммунологии в Боровлянах и дала добро на проведение вмешательства.
Супруги говорят о том, что очень ждут, когда препараты, которые помогают купировать отек, зарегистрируют в Беларуси.
— В Польше, например, с этим ситуация проще: там эффективное лекарство получают по страховке и за небольшую сумму. Есть страны, где пациентам с НАО нужные препараты выдают, как у нас инсулин. Также пациентов обучают, как самостоятельно делать инъекции. Хотелось бы, чтобы как можно быстрее решился это вопрос, и можно было просто в аптеке купить лекарство, — поясняет Игорь.
«За границей есть препараты, которые могут помочь, но цена космическая»
Вячеслав Регилевич узнал о своем диагнозе только в 22 года, хотя проявления НАО парень замечал гораздо раньше.
— Еще в начальной школе у меня отекали руки и ноги, иногда болел желудок. Врачи ставили разные диагнозы: то панкреатит, то кишечную непроходимость. И понятно, что лечение от болезней, которых у меня нет, никак не помогало. Однажды я просто смотрел телевизор дома, и в этот момент сильно скрутило живот. В больнице сразу же поставили аппендицит и повезли на операцию, ни о каком НАО речи не шло, — рассказывает Вячеслав. — Мой отец всю жизнь страдал от отеков гортани и желудка, с которыми боролся при помощи гормональных препаратов. Когда его в очередной раз увезли в больницу, врач-аллерголог рассказала о наследственном ангиоотеке, посоветовала мне сдать анализы. После чего НАО все-таки подтвердился и у меня.
После подтверждения диагноза особенно важно узнать о болезни как можно больше, поэтому Вячеслав сразу же стал искать информацию в интернете.
— Например, сейчас в мессенджере есть чат белорусов с НАО, которые делятся своими историями и советами. Но на тот момент я почти ничего не знал. Однажды нашел информацию о Республиканском общественном объединении «Помощь пациентам с наследственным ангииотеком», где познакомился с Виктором Лебедем, представителем пациентов Беларуси в HAEi (Межрегиональная общественная организация Общество пациентов с ангионевротическим отеком. — Прим. TUT.BY), и его сестрой Ольгой. У обоих подтвержденный НАО. Именно Ольга и Виктор посоветовали попробовать препарат, который должен был помочь, — так и вышло.
Сейчас мужчина ждет еще один препарат, который привезет ему брат из Польши.
— К сожалению, в Беларуси его пока не достать. За границей есть эффективные лекарства, которые могут помочь с НАО. И хотя цена на них может показаться космической (я слышал о сумме в 1800 долларов за одну дозу), принимать такие лекарства нужно не постоянно, а лишь для купирования по-настоящему опасных приступов, — говорит собеседник. — Существуют таблетки, которые, если принимать регулярно, могут уменьшать количество приступов. Такие лекарства в разы дешевле, но все равно на закупку может уходить по 400 рублей в месяц.
Вячеслав работает облицовщиком и говорит о том, что болезнь существенно влияет на его деятельность.
— Понятно, что когда отекают руки, то продолжать работать на все сто ты уже не можешь. У меня понимающие коллеги, которые подхватят, если нужно. Но работу стараюсь не пропускать, ведь понятно, что за счет больничного теряешь в зарплате. Если чувствую дискомфорт в горле, то какое-то время пытаюсь понять, отек ли это или просто першение. Когда наконец понимаю, что имею дело с очередным приступом НАО, то вызываю скорую, — говорит Вячеслав.
С особой осторожностью семья Регилевичей планирует дальние поездки.
— Ясно, что во время полета даже у человека без НАО отекают ноги и руки. А вот как себя поведет мой организм — не знаю. Поэтому не рискую летать на самолетах, а вот в автобусах и поездах езжу спокойно, — говорит Вячеслав. — Из «триггеров», которые влияют на появление отеков, заметил только стресс и переохлаждение ног. Самое болезненное — это отек желудка. Тебя постоянно тошнит, кружится голова, кажется, что вот-вот потеряешь сознание. Бывает, что из-за отека ног или стенок желудка не могу передвигаться. Буквально на прошлой неделе отекла гортань и было тяжело дышать. Из-за боли не мог лечь, поэтому пытался спать сидя. И только под утро понял, что сделал ошибку: надо было сразу ехать в больницу.
В такие моменты особенно важна поддержка от близких людей. Вячеслав говорит о том, что если ночью ему плохо, супруга Снежанна тоже не спит.
— За день до того, как Снежанну выписали из роддома, я попал в больницу с отеком гортани. Обычно на то, чтобы отек прошел, нужно дня три. А лучше пять. Врачи говорили: «Вы что? Никуда не отпустим!». Но я понимал, как важно встретить жену и дочку, поэтому правдами-неправдами вышел из больницы и поехал в роддом.
Сейчас дочке Снежанны и Вячеслава Софье четыре, диагноз НАО у нее также подтвержден. Но его проявлений пока не было.
— Главное — это то, что я уже знаю, как справляться с этим недугом. Иногда приезжают врачи скорой помощи, которые теряются и не знают, что делать. Я сохраняю все медицинские выписки, даю им памятку с алгоритмом действий при приступе. Тут нужно не теряться и не унывать. Надеюсь, что люди, которые прочитают это интервью и узнают себя, сразу же обратятся к врачам. Если владеешь информацией — НАО уже не кажется таким страшным, — делает вывод Вячеслав.
Ирина Овсяникпредседатель Республиканского общественного объединения «Помощь пациентам с наследственным ангиоотеком»
— В Беларуси выявлены 73 пациента, диагноз которых подтвержден генетическим тестом. Распространенность НАО в мире — 1 на 30000−50000 человек. Исходя из численности населения Беларуси и учитывая опыт других стран, у нас должно быть около 250−300 человек с данным диагнозом.
За последний год число диагностированных пациентов выросло почти в два раза, благодаря совместной работе Республиканского научно-практического центра детской онкологии, гематологии и иммунологии, Республиканского научно-практического центра радиационной медицины и экологии человека, нашей организации. Также после каждой публикаций в СМИ на диагностику приходят люди, которые имеют похожую симптоматику и хотят узнать, что с ними.
Какие главные проблемы в Беларуси у людей с наследственным ангиоотеком?
— Отсутствие лекарств. Пациенту с приступом может помочь свежезамороженная плазма, но для ее использования ему обязательно нужно находиться в стационаре. Плюс врачам нужно разморозить плазму (если она вообще есть в отделении). А это все драгоценное время. Эффект от введения плазмы наступает в течение одного дня, в некоторых случаях отек может даже усилиться. Если же ситуация сложная, например, стремительно развивается отек дыхательных путей, врачи делают интубацию (а если она невозможна из-за уже развившегося отека, то трахеостомию), чтобы у пациента был доступ к кислороду.
Пациенты вынуждены много времени проводить в больницах, пропуская учебу, работу, важные встречи. Есть люди, у которых отеки возникают каждую неделю, они вообще не могут строить хоть сколько-нибудь долгосрочные планы. При этом уже существуют лекарства, которые за 30−90 минут могут остановить отек, но в Беларуси их нет.
Какие проблемы планирует решить пациентская организация?
— Во-первых, добиться решения проблемы с поставками эффективных лекарственных препаратов. Сейчас мы ведем диалог с Министерством здравоохранения насчет обеспечения пациентов нужными препаратами. Во-вторых,
