Мрт показало отек мозга

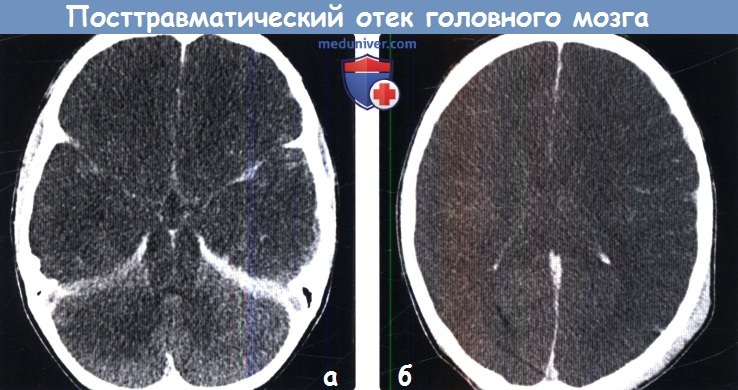
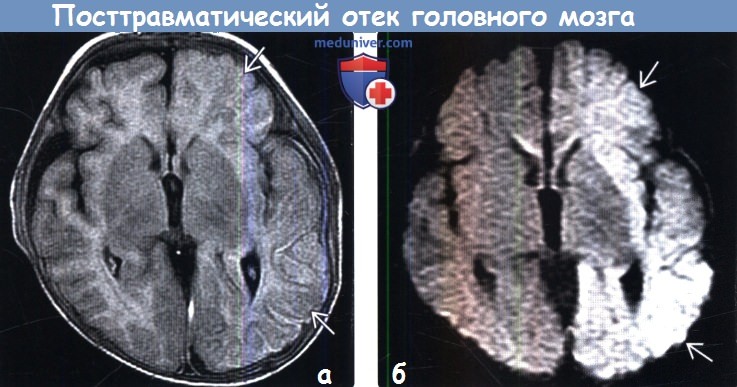
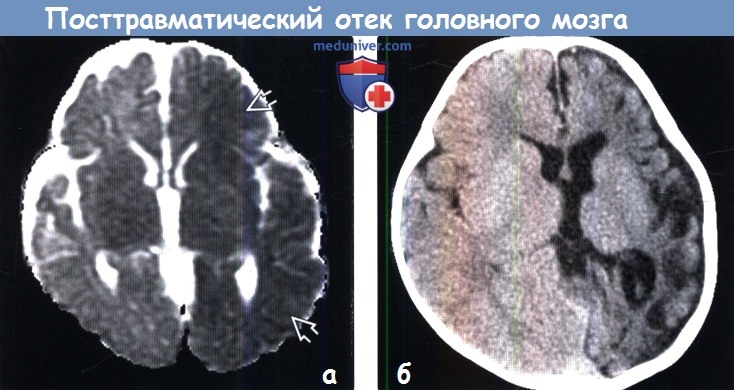
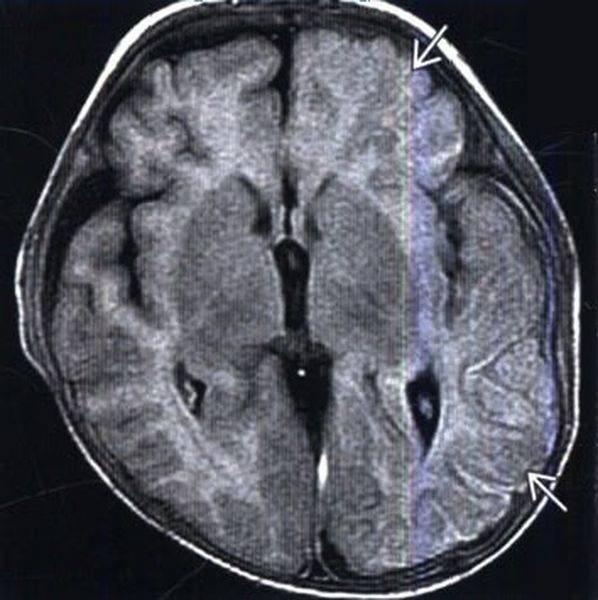 Посттравматический отек левого полушария (показано стрелками)
Посттравматический отек левого полушария (показано стрелками)Отек головного мозга – увеличение объема тканей, возникающее вследствие постепенного или стремительного накопления жидкости, изменения структур и функциональности клеток. Патологическое явление является осложнением ряда заболеваний. Опасность отека и набухания состоит в том, что церебральные структуры оказываются сдавлены черепом и отрогами твердой оболочки и не могут дальше увеличиваться в объеме. Данный процесс влечет за собой повышение внутричерепного давления, компрессию сосудов, дислокацию мозговых структур, нарушение кровообращения и, в конечном счете, – гибель нейронов. Смерть от отека мозга, если его не лечить, неизбежна. Вовремя проведенное обследование может помочь сохранить жизнь человеку.
Магнитно-резонансную и компьютерную томографии широко используют для быстрой диагностики патологических явлений в головном мозге. Обсуждаемый процесс может иметь несколько форм: цитотоксическую или вазогенную. Каждый вид отличается причинами возникновения и локализацией патологических проявлений.
Наиболее распространён вазогенный тип отека. Характеризуется переходом жидкости из сосудов в белое мозговое вещество. Патология возникает в связи с нарушением работы гематоэнцефалического барьера. Данный тип отека наблюдают вокруг опухолей (первичных и вторичных), при абсцессах, инсультах, ушибах, кровоизлияниях и пр. Подвидом рассматриваемого осложнения считают интерстициальный вариант, который возникает вследствие повышения давления в желудочках, что приводит к пропотеванию спинномозговой жидкости в интерстициальное пространство. Данный процесс вызывает отек белого вещества. Частыми причинами являются обструктивная гидроцефалия и менингит.
Цитотоксический (клеточный) вид патологии возникает в сером веществе, может быть вызван интоксикацией, отравлением, ишемическим инсультом, вирусными инфекциями, травмами головы и т.д. При данной форме отека на первом этапе не происходит повреждение гематоэнцефалического барьера, наблюдают изменение ионного баланса на поверхности клеточных мембран.
Любой из описанных вариантов патологии крайне непродолжительное время может существовать изолированно. Принято рассматривать отек и набухание головного мозга как звенья одного патологического процесса.
С помощью МРТ возможно определить преобладающий вариант, что обуславливает выбор схемы лечения.
Признаки отека головного мозга
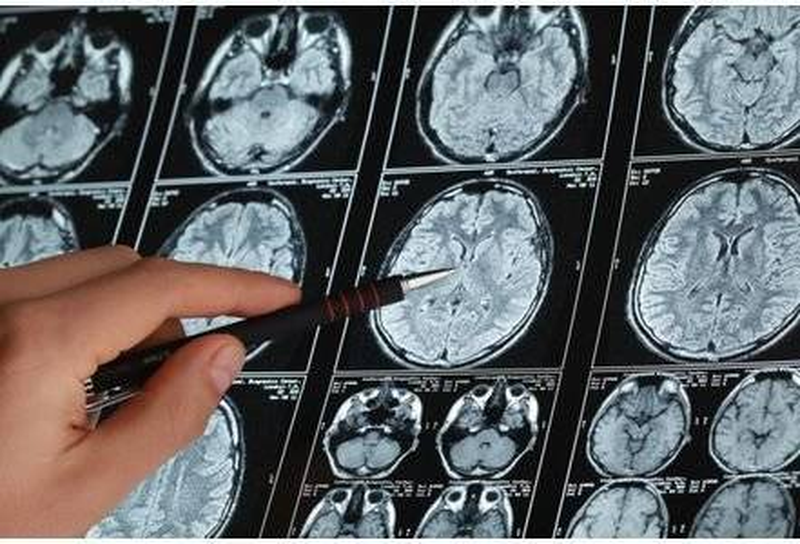 Снимки головного мозга на МРТ
Снимки головного мозга на МРТ
Основной симптом, по которому врачи безошибочно определяют отек и набухание головного мозга – расстройство сознания от легких до тяжелых форм.
На начальной стадии при медленном прогрессировании церебрального процесса больной остается в адекватен и ориентирован в себе, месте и времени, могут развиваться судороги. Выделяют следующие общие признаки, указывающие на возможный отек мозга:
- сильная головная боль, сопровождающаяся тошнотой и рвотой, особенно в утренние часы;
- нарушение двигательных функций, чувствительности, зрения, координации и т.п.;
- головокружение;
- галлюцинации;
- судороги;
- психомоторное возбуждение;
- нарушение вегетативных и витальных функций;
- панические атаки и пр.
Последние признаки из списка – самые опасные, так как сопровождают компрессию ствола мозга и требуют неотложной медицинской помощи.
При возникновении любых вышеуказанных настораживающих проявлений при неврологических заболеваниях или опухолях мозга и головы следует незамедлительно обращаться к врачу. После диагностики менингеальных симптомов и признаков нарушения сознания будет назначено соответствующее обследование на МРТ или КТ.
Отек мозга на МРТ, как выглядит?
Вазогенный отек чаще всего возникает вследствие опухоли, абсцесса. На МРТ регистрируют гиперинтенсивный сигнал в режиме Т2 взвешенного изображения и FLAIR (с подавлением сигнала свободной воды) без ограничения диффузии.
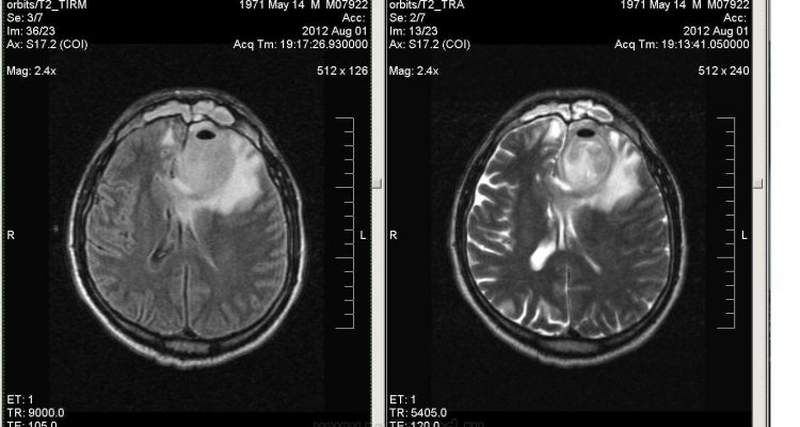 Вазогенный отек из-за абсцесса на МРТ
Вазогенный отек из-за абсцесса на МРТ
Цитотоксический отек головного мозга на МРТ невозможно определить на Т2 или Т1 режимах, так как процесс происходит из-за перераспределения воды из вне- во внутриклеточное пространство. Патологию определяют за счет соизмеримого снижения диффузии, которая проявляется повышенным сигналом на ДВИ (диффузионно-взвешенных изображениях). Данные изменения возможно выявить в подострой фазе (до 14 дней).
Пройти МРТ головы по назначению врача Вы можете в медицинском центре «Магнит». Для выбора оптимальной даты, времени процедуры заполните обратную форму связи на сайте, после чего наши консультанты свяжутся с Вами.
Источник
Диагностика посттравматического отека головного мозга по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики посттравматического отека головного мозга: 2. Рентгенологические признаки:
3. КТ при посттравматическом отеке головного мозга: 3. МРТ при посттравматическом отеке головного мозга:
4. УЗИ при посттравматическом отеке головного мозга: 5. Ангиография: 6. Радионуклидная диагностика: 7. Рекомендации по визуализации: в) Дифференциальная диагностика посттравматического отека головного мозга: 1. Аноксическая энцефалопатия: 2. Метаболическая энцефалопатия: 3. Гипертензивный отек: 4. Менингит/энцефалит: г) Патология: 1. Общие характеристики посттравматического отека головного мозга: 2. Макроскопические и хирургические особенности: 3. Микроскопия: г) Клиническая картина посттравматического отека головного мозга: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: д) Диагностическая памятка: е) Список литературы:
– Также рекомендуем “Травматическая ишемия и инфаркт головного мозга на КТ” Редактор: Искандер Милевски. Дата публикации: 10.3.2019 Оглавление темы “Лучевая диагностика черепно-мозговых травм (ЧМТ).”:
|
Источник
Содержание:
- Что такое отек головного мозга?
- Причины отека головного мозга
- Симптомы отека головного мозга
- Последствия отека головного мозга
- Отёк головного мозга у новорожденных
- Лечение отека головного мозга
Что такое отек головного мозга?
Отек головного мозга – это самое грозное осложнение любой внутричерепной патологии, заключающееся в диффузном пропитывании мозговых тканей жидкостью из сосудистого пространства. Независимо от первопричины и локализации заболевания, об отеке мозга говорят только тогда, когда имеются симптомы общего характера, говорящие о вовлечении в патологический процесс всего мозга, а не только отдельных его частей. Подобные изменения не зря относят к разряду тяжелейших осложнений, ведь они представляют собой непосредственную угрозу жизни.
Патогенетической основой отека мозга становятся тяжелые декомпенсированные микроциркуляторные нарушения внутри мозговых тканей. Они начинают появляться в том участке мозга, где имеется патологический очаг. Если первичное заболевание слишком тяжелое или не поддается лечению, возникает сбой механизмов ауторегуляции сосудистого тонуса, что заканчивается их паралитическим расширением. Эти изменения очень быстро распространяются на окружающие здоровые участки мозга, что приводит к диффузному расширению мозговых сосудов и повышению гидростатического давления в них. Сочетание неполноценности сосудистой стенки с повышенным давлением на нее приводит к тому, что жидкие компоненты крови не в состоянии удержаться в сосудистом просвете и пропотевают сквозь сосудистую стенку, пропитывая ткани мозга.
Отечность любых тканей в организме – это вполне закономерное и частое явление, не вызывающее особых проблем. Но не в случае с отеком мозга, который находится в ограниченном пространстве. Мозг не может и не должен увеличивать свой объем, в связи с тем, что черепная коробка очень плотная, и не сможет расшириться под давлением увеличенных мозговых тканей. Возникает состояние, при котором мозг оказывается сдавленным в узком пространстве. Это и несет самую большую опасность, так как усугубляет ишемию нейронов и усиливает прогрессирование отека. Этому также способствуют повышение содержания углекислого газа на фоне снижения кислорода, падение онкотического и осмотического давления плазмы вследствие снижения содержания белка и перераспределения электролитов крови.
Микроциркуляторные нарушения – центральное звено патогенеза отека мозга. Они проявляются тем, что каждая его клетка переполняется жидкостью и увеличивает свои размеры в несколько раз. В ограниченном пространстве черепной коробки это приводит к нарушению метаболизма и утрате функций головного мозга.
Причины отека головного мозга
Поскольку головной мозг относится к тканям с усиленным кровоснабжением, вызвать расстройства микроциркуляции, переходящие в отек мозга, достаточно просто.
Вероятность этого тем больше, чем более обширен очаг первичного поражения, которым могут оказаться:
Нарушения мозгового кровообращения в виде ишемического или геморрагического инсультов;
Кровоизлияния в желудочки и ткани мозга;
Раковые опухоли внутричерепной локализации (глиобластома, менингиома, астроцитома);
Метастазы в мозг злокачественных опухолей любой локализации;
Переломы костей свода черепа с повреждением мозга;
Менингит и менингоэнцефалит;
Перелом основания черепа;
Внутричерепные посттравматические гематомы;
Диффузное аксональное повреждение и ушиб мозга;
Тяжелые интоксикации и отравления (алкоголь, токсические соединения и химикаты, нейропаралитические яды);
Декомпенсированная печеночно-почечная недостаточность;
Любые оперативные вмешательства на тканях мозга;
Анасарка на фоне сердечной недостаточности, анафилактических реакций аллергического типа.
Как видно из этого списка причин, спровоцировать отек мозга способны не только внутричерепные факторы. Иногда это грозное осложнение становится следствием общих изменений в организме, которые происходят в микроциркуляторном русле всех органов и тканей и вызваны внешними и внутренними патогенными факторами. Но если отек других органов очень редко приводит к тяжелым последствиям, то отек мозга практически всегда заканчивается печально.
Однозначно указать, где грань, и почему происходит переход локальной отечности в очаге поражения в общий отек мозга, очень тяжело. Все зависит от многих факторов, среди которых могут быть возраст, пол, сопутствующие заболевания, локализация и размеры первичного патологического процесса в мозге. В некоторых случаях даже небольшие повреждения способны вызвать молниеносный отек мозга, в то же время даже массивное разрушение участков мозга иногда ограничивается преходящим или транзиторным отеком.
Симптомы отека головного мозга

Клиническая картина отека головного мозга состоит из общемозговых и очаговых симптомов. Их чередование и последовательность присоединения друг к другу зависят от первопричины отека мозга. В этом отношении можно выделить молниеносные и постепенные формы заболевания. Во втором случае есть хоть какое-то время для предупреждения дальнейшего прогрессирования заподозренного отека мозга, а в первом все, что остается – это бороться за жизнь больного и по возможности замедлять прогрессирование патологического процесса.
Симптомы отека мозга могут быть такими:
Помрачение сознания. Этот симптом имеет место всегда. Его выраженность может быть разной: от стопора до глубокой мозговой комы. Прогрессирование отека мозга сопровождается нарастанием обморочного состояния и его глубины;
Головная боль. На нее могут пожаловаться только те, у кого причиной отека мозга становятся хронические или нарастающие в динамике острые заболевания головного мозга при условии сохранения сознания;
Положительные менингеальные симптомы. Особенно настораживать должно их появление на фоне усугубления общего состояния больного и расстройств сознания;
Очаговые симптомы поражения мозга. Они могут регистрироваться только на этапе появления отека в виде нарушений движений конечностей или паралича половины тела, речевыми и зрительными расстройствами, галлюцинациями, проявлениями нарушений координации движений. Но классический отек мозга отличается тем, что все эти функции не возможны вообще. Больной, находясь в бессознательном состоянии, не способен ни на какие элементы высшей нервной деятельности;
Судорожный синдром. Очень часто на фоне прогрессирования отека мозга появляются кратковременные судороги, которые затем сменяются полной атонией мышц;
Падение артериального давления и нестабильность пульса. Очень грозные симптомы отека мозга, говорящие о его распространении на мозговой ствол, в котором расположены самые главные нервные центры жизнеобеспечения организма;
Пароксизмальные типы дыхания. Как и сердечные нарушения, отражают поражение важных структур ствола мозга, в частности, дыхательного центра;
Признаки разобщения коры головного мозга от подкорковых центров (плавающие глазные яблоки, расходящееся косоглазие).
Отек мозга – это критическое состояние! Большинство его случаев характеризуется прогрессивным ухудшением общего состояния больных, нарастанием глубины нарушения сознания, утратой всех способностей высшей нервной деятельности и двигательно-моторной активности!
Последствия отека головного мозга

Как одно из критических состояний, отек мозга очень часто заканчивается гибелью больного. Возникновение отека знаменует либо декомпенсированные изменения в организме общего характера, либо практически несовместимые с жизнью повреждения мозговой ткани. Все это делает отек мозга крайне непредсказуемой патологией, которая может не среагировать улучшением на проводимое лечение. Среди всех возможных исходов отека головного мозга можно выделить всего три.
Прогрессирование отека с трансформацией в набухание мозга и летальный исход
Подобный сценарий, к сожалению, встречается в половине случаев отека мозга любого происхождения. Опасность ситуации в том, что при прогрессировании отечности происходит критическое накопление жидкости в мозговых тканях. Это вызывает их выраженное набухание и увеличение в объемах. Пока в полости черепа будет пространство для заполнения отечными клетками, состояние больных остается относительно стабильным. Но как только свободное пространство будет заполнено, наступает сдавление мозга. По мере прогрессирования отека происходит перемещение плотных структур мозга в более мягкие, что называют дислокацией. Типичный её вариант – это вклинивание миндалин мозжечка в ствол мозга, что заканчивается остановкой дыхания и сердцебиения.
Полная ликвидация отека без последствий для головного мозга
Такой вариант развития событий очень редок и возможен только при возникновении отека мозга у молодых соматически здоровых людей на фоне интоксикации алкоголем или другими токсическими для мозга соединениями. Если такие пациенты вовремя будут доставлены в специализированные токсикологические или общереанимационные отделения, а доза токсинов окажется совместимой с жизнью, то отек мозга будет купирован и не оставит никаких патологических симптомов.
Ликвидация отека головного мозга с инвалидизацией больного
Второй по частоте исход данного заболевания. Возможен у больных с менингитами, менингоэнцефалитами средней степени тяжести, а также при черепно-мозговых травмах в виде небольших, вовремя диагностированных и прооперированных внутричерепных гематом. Иногда неврологический дефицит настолько минимальный, что не вызывает никаких визуальных проявлений.
Отёк головного мозга у новорожденных

Взаимоотношения тканей мозга с полостью черепа у новорожденных построены совсем иначе, чем у взрослых. Это связано с особенностями развивающегося организма и возрастными изменениями нервной системы. У новорожденных отек мозга характеризуется молниеносным течением в связи с несовершенством регуляции сосудистого тонуса, ликвородинамики и поддержания внутричерепного давления на стабильном уровне. Единственное, что спасает новорожденного – это особенности соединений костей черепа, которые представлены либо мягкими хрящевыми перемычками, либо находятся на расстоянии друг от друга (большой и малый роднички). Если бы не эта анатомическая особенность, любой крик ребенка мог бы закончиться развитием сдавления мозга и его отека.
Причины возникновения
У новорожденных причинами отека головного мозга могут стать:
Внутриутробная гипоксия любого происхождения;
Тяжелые роды и родовая травма;
Врожденные пороки развития нервной системы;
Внутриутробные инфекции;
Менингит и менингоэнцефалит в результате инфицирования в родах или после них;
Врожденные опухоли и абсцессы головного мозга.
Симптомы отека головного мозга у новорожденных
Заподозрить отек мозга у новорожденного можно на основании таких проявлений:
Беспокойство и сильный крик;
Заторможенность и сонливость;
Отказ от груди;
Напряжение или набухание большого родничка в спокойном состоянии ребенка;
Рвота;
Судорожные припадки.
Характерно очень быстрое нарастание симптомов и прогрессивное ухудшение общего состояния ребенка. Во многих случаях отеки мозга у новорожденных не подлежат обратному развитию и заканчиваются летальным исходом.
Наличие у новорожденного факторов риска по развитию отека мозга являются поводом для диспансерного наблюдения у узких специалистов. Такой ребенок обязательно должен осматриваться детским неврологом для исключения любых признаков внутричерепной патологии. Мамы должны быть очень внимательны на протяжении месяца после родов и реагировать на любые изменения в поведении ребенка!
Лечение отека головного мозга
Диагноз отек мозга, независимо от его происхождения, подразумевает госпитализацию больного исключительно в реанимационное отделение. Это связано с наличием непосредственной угрозы жизни и с необходимостью искусственного поддержания основных жизненных функций в виде дыхания и кровообращения, что возможно только при наличии соответствующей аппаратуры.
Комплекс лечебно-диагностических мероприятий должен включать в себя такие направления:
Борьба с имеющимся отеком мозга и его прогрессированием;
Уточнение причины отека мозга и их устранение;
Лечение сопутствующих проявлений, которые усугубляют состояние больных.
Дегидратационная терапия
Подразумевает выведение из тканей избыточного количества жидкости. Достичь этой цели можно путем применения таких препаратов:
Петлевые диуретики – трифас, лазикс, фуросемид. Их доза должна быть очень высокой, что необходимо для создания большой концентрации и быстрого наступления мочегонного эффекта;
Осмотические диуретики – манит. Назначается первым. После его инфузий рекомендуется введение петлевых диуретиков. Такое комбинирование препаратов окажет максимальный дегидратационный эффект;
L-лизина эсцинат. Препарат не обладает мочегонным эффектом, но прекрасно выводит жидкость из тканей, уменьшая признаки отека;
Гиперосмолярные растворы – магния сульфат 25%, глюкоза 40%. Кратковременно повышают осмотическое давление плазмы, усиливая мочегонные эффекты диуретиков. Дополнительно снабжают ишемизированные мозговые клетки питательными веществами.
Адекватная оксигенация и улучшение метаболизма мозга
Достигаются путем:
Инстилляций увлажненного кислорода или искусственной вентиляции легких;
Местной гипотермии путем обкладывания вокруг головы емкостей, заполненных льдом;
Введения препаратов, улучшающих обменные процессы в пораженных клетках мозга (актовегин, мескидол, цераксон, кортексин);
Глюкокортикоидные гормоны. Их действие заключается в мембраностабилизиции пораженных клеток и укреплении ослабленной сосудистой стенки микроциркуляторного русла.
Устранение причины и сопутствующих симптомов
Отек мозга в большинстве случаев сопровождается различными мозговыми и внемозговыми проявлениями, которые стали его причиной или следствием.
Поэтому обязательно мониторятся и корригируются:
Состояние сердечной деятельности;
Признаки интоксикации и её последствия;
Повышение температуры тела, которая усугубляет отек мозга.
Повлиять на причину отека мозга можно только после её точного установления. Потенциально полезными для устранения причин могут оказаться:
Антибактериальная терапия препаратами, обладающими высокой проникающей способностью в отношении гематоэнцефалического барьера (цефуроксим, цефепим);
Выведение токсических соединений из организма;
Удаление операбельных опухолей внутричерепной локализации, но только после стабилизации состояния больного;
Ликвородренирующие операции, заключающиеся в создании обходных путей ликвора, что снизит внутричерепное давление и уменьшит опасность отека мозга.
Решение проблем, связанных с отеком мозга – нелегкая задача. Заниматься её решением должны исключительно профессионалы.
Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник