Линзы и отеки глаз

Почти каждый, кто переходил с очков на контактные линзы, рано или поздно сталкивался с проблемой покраснения или раздражения глаз. Неприятные симптомы могут быть разными: ощущение инородного тела, сухости, рези или жжения в глазах. Общего у всех этих симптомов одно: они доставляют дискомфорт и могут надолго отвратить от использования контактных линз. Но мало кто задумывается над тем, что далеко не всегда причиной этих проявлений являются контактные линзы. Мы изучили самые распространенные симптомы «глазных недомоганий», причины их возникновения и методы профилактики, и готовы поделиться с вами этой информацией.
Неприятные симптомы могут возникать как в период начального ношения линз — у новичков, так и в процессе продолжительного использования — у опытных пользователей. Рассмотрим эти случаи по отдельности.
Начальный период.
- Ношение линз сопровождается постоянным ощущением инородного тела в глазу.
Причина: неверно подобраны линзы (плохая посадка).Все мягкие контактные линзы характеризуются несколькими параметрами, важнейшими из которых являются радиус кривизны линзы и ее диаметр. Глазные яблоки у всех людей разного размера, отсюда и потребность в правильном подборе «своих» линз. Советы тут давать бессмысленно — первый опыт использования линз обязательно должен проходить с одобрения (и, желательно, под контролем) офтальмолога. Конечно, никто не может вам запретить экспериментировать самостоятельно, но не забывайте и про психологический аспект: если первый же опыт ношения линз пройдет у вас «без сучка и задоринки» — регулярное использование линз станет привычным гораздо быстрее.
- Покраснение глаз.
Причина 1: При надевании линзы на слизистую оболочку глаз попали микробы или бактерии, вызвавшие воспалительный процесс. Чаще всего это происходит по причине плохо вымытых рук, или повторного использования упавшей на пол линзы без тщательной ее промывки. Если воспаление уже началось, нужно тут же прекратить использование линз и обратиться к врачу.Причина 2: Недостаточный коэффициент кислородной пропускаемости линзы. Так как у всех людей глаза разные, то и потребность в насыщении их кислородом — разная. Многое тут зависит еще и от возраста, напряженности работы и прочего. Поэтому кто-то без проблем носит линзы со средними показателями кислородной пропускаемости, а у кого-то глаз «задыхается». В этом нет ничего странного — поверхность глаза нуждается в хорошем притоке кислорода так же, как и поверхность кожи, поэтому «воздухопроницаемостью» линз ни в коем случае нельзя пренебрегать. Лучше всего выбирать максимально «дышащие» линзы, чтобы оставался небольшой запас. Ведь правило «запас карман не тянет» применимо и здесь.
Причина 3: Аллергическая реакция. Она может проявляться в зависимости от индивидуальных реакций организма на десятки возбудителей: материалы растворов, в которых хранятся (и которыми промываются) линзы, пыльца цветов и растений (так называемая сезонная аллергия), пыль, перхоть и т.д. Словом — такая реакция организма может быть и не связана с контактными линзами напрямую. Однако в случае проявления симптомов аллергии носить контактные линзы все же не рекомендуется. Особенно — если уже начался аллергический конъюнктивит. Если же симптомы выражены не очень ярко, иногда допускается ношение контактных линз с учетом рекомендаций врача (это могут быть ограничения по времени ношения, ношение с использованием специальных капель и т.д.).
- Сухость глаза.
Причина 1: Недостаточная функциональность слезных желез (синдром сухого глаза, сухой кератоконъюнктивит). Этим недугом страдает в среднем порядка 5-6% всего населения планеты. Особенно сильно данный синдром проявляется у пожилых (ему подвержены свыше 30% людей в возрасте) и у женщин в период постменопаузы (до 10% женщин). Симптомы: сухость, жжение в глазах, ощущение «песка», покраснение. В случае возникновения таких симптомов, и особенно — при их регулярных повторениях, следует немедленно обратиться к врачу. Игнорировать даже относительно слабые проявления синдрома сухого глаза нельзя, поскольку это заболевание часто прогрессирует, что может привести в итоге к повреждению глаз и/или значительному ослаблению зрения. В обычных ситуациях симптомы убираются при помощи прописанных врачом увлажняющих капель вроде «натуральной слезы» и т.д. Но к самолечению лучше все же не прибегать — здоровье дороже.Причина 2: Редкое моргание. В ряде жизненных ситуаций, в т.ч. — и при работе, требующей повышенного внимания и концентрации, человек может настолько сильно увлекаться, что «забывает» моргать. А ведь опускание век служит аналогом работы «дворников» в автомобиле: оно увлажняет поверхность глаза и снимает приставшие микрочастицы пыли, мельчайшие соринки и естественные отложения слизистой. В случае ношения линз «застывший», немигающий взгляд лишь усугубляет ситуацию: подсыхающая поверхность глаза при контакте с линзой раздражается сильнее, вызывая дискомфортные ощущения.
Причина 3: Внешние факторы. Иногда даже у людей, не страдающих синдромом сухого глаза и не испытывающих проблем с естественным увлажнением глаз, возникает ощущение сухости, продиктованное внешними факторами. Это может быть излишне сухой воздух — в квартирах в период зимнего отопления его влажность может снижаться до 30% и менее, что вдвое ниже средних рекомендованных значений. Ощущение сухости глаза может возникать и в случае попадания в задымленную атмосферу: сожжение опавших листьев в осенний период, лесные пожары, близость к промышленным заводам или оживленным авто-магистралям (смог), проживание рядом с активным курильщиком и др.
Длительный период.
- Ношение линз сопровождается постоянным ощущением инородного тела в глазу.
Причина: линза повреждена или засорена.
Повреждения линзы могут проявляться в виде незаметных глазу микро-царапин, возникших на поверхности линзы в процессе эксплуатации. Иногда такие повреждения возникают из-за неаккуратного помещения линз в контейнер, иногда – во время чистки/полоскания в специальных устройствах для промывки, реже — если линзу уронили на пол, а затем промыли и надели снова. В отдельных случаях (особенно — на линзах продолжительного ношения), на поверхности могут скапливаться различные белковые или жировые отложения, что у людей с повышенной чувствительностью также может вызывать дискомфорт. - Покраснение глаз.
Причина 1: Индивидуальная аллергическая реакция (см. выше). Это может быть сезонная аллергия, случайный контакт с неким аллергеном и другие причины, вообще не связанные напрямую с контактными линзами. Также аллергические реакции имеют свойства усиливаться в стрессовых ситуациях, при особо сильных проявлениях эмоций.Причина 2: Неаккуратное использование косметики. В случае небрежного нанесения макияжа (или нарушения очередности действий при совместном использовании с линзами) косметические средства могут попасть на слизистую и вызвать раздражение глаз.
Причина 3: Конъюнктивит, вызванный занесением в глаз инфекции или бактерий. Грязные руки, недостаточная очистка линзы, попадание в глаз посторонних частиц — причин может быть много (см. выше).
- Сухость глаз.
Причина 1: Слишком долгое ношение линзы в течение дня.
Многие офтальмологи рекомендуют увеличивать время ношения линз постепенно, чтобы дать глазу (и слезным железам) адаптироваться к возросшей нагрузке. Если не следовать этому совету и носить линзы целый день — могут возникнуть описанные выше неприятные симптомы.Причина 2: Использование линз сверх их срока действия.
Не рекомендуется использовать ЛЮБЫЕ линзы сверх срока их действия. К тому же, нужно учитывать, что нахождение в неблагоприятной среде (задымленных помещениях, на очень сухом воздухе), а также ряд заболеваний могут негативно сказаться на сроке жизни линз.Причина 3: Попадание в неблагоприятную для глаз атмосферу (см. выше).
Отдельно стоит рассказать о менее стандартных, но столь же неприятных ситуациях, которые могут произойти с вашими глазами.— Эррозия роговицы. Может возникнуть в случае использования поврежденных (частично поврежденных) или бракованных контактных линз, неправильного их надевания, а также — в случаях физического повреждения роговицы глаза. Как правило, наряду с ощущением сухости, жжения и дискомфорта, такие повреждения вызывают еще и сильное раздражение, болевые ощущения. В любом случае, при возникновении схожих симптомов следует незамедлительно обратиться к врачу.
— Отек роговицы. Может возникать вследствие множества причин: контакт с какими-то токсичными материалами и растворами, моющими средствами и т.п. При длительном ношении линз, в т.ч. — и по ночам. Кроме дискомфорта при ношении линз, покраснения и болевых ощущений, отек роговицы нередко сопровождается «помутнением» зрения — нечеткостью, размытостью изображений, иногда появляются выделения из глаз. Рекомендации стандартны: срочно к врачу!
— Появление на «белках» глаза новых кровеносных сосудов. К сожалению, такое происходит довольно часто даже у людей с относительно здоровыми глазами и хорошим зрением. Помимо возрастных факторов, появление новых кровеносных сосудов может быть связано с: чрезмерными физическими нагрузками, кислородным «голоданием» поверхности глаза (работа в непроветриваемых помещениях, помещениях с сухим воздухом или сложными условиями труда), постоянной нагрузке на глаза (работа за компьютером). В отдельных случаях причиной новообразований может стать вирусный конъюнктивит. Избавиться от новых сосудов крайне сложно, поэтому в данном случае куда легче не допускать их появления при помощи комплекса профилактических действий: регулярная «разминка» для глаз, работа в проветриваемых помещениях, умеренная физическая активность, здоровое питание и т.д.
В заключение отметим, что данная статья не является руководством к действию или истиной в последней инстанции. В случае возникновения у вас любых подозрительных или дискомфортных симптомов рекомендуется как можно скорее обратиться к врачу.
Источник
Удобство и комфорт использования контактных линз не вызывает сомнений. Недаром свыше 120 млн человек по всему миру пользуются ими. Но если игнорировать правила ухода за оптикой, сроки ее замены и другие рекомендации офтальмологов и производителей, это может привести к патологии глаз, получившей название отек роговицы.
Роговицей или роговой оболочкой называют прозрачную сферическую часть глазного яблока, которая преломляет световые лучи и отвечает за четкое зрительное восприятие. При отеке роговая оболочка теряет свою прозрачность, становится толще, что отражается на качестве зрения.
Отек роговицы: основные симптомы
На отек Вашей роговицы могут указывать следующие симптомы:
- мутность зрения: эффект затуманивания чаще всего возникает в утренние часы и к вечеру исчезает, но на следующее утро симптом снова проявляется;
- покраснение глаз: отек роговицы провоцирует расширение сосудистой сетки, что приводит к покраснению слизистых;
- светобоязнь: органы зрения начинают болезненно реагировать на свет, человек все время старается прищурить глаза, чтобы не испытывать дискомфортных ощущений;
- слезоточивость: при отекании роговицы резко возрастает продуцирование слезной жидкости;
- болевой синдром.

Вы можете заметить данные симптомы самостоятельно. В этом случае нужно как можно быстрее попасть к врачу-офтальмологу. Специалист проведет тщательную диагностику и биомикроскопические исследования, в процессе которых могут быть выявлены и другие признаки, указывающие на отечность глазной роговицы:
- более 20 эпителиальных микроцист — небольших точек сферической формы, не исчезающих при моргании;
- складки и вертикальные линии (стрии) на роговице;
- утолщение роговой оболочки;
- сниженная прозрачность роговицы.
Если отек перешел в хроническую форму, к данной симптоматике присоединяются и другие клинические проявления:
- точечные кровоизлияния небольшого диаметра;
- отечность эпителия роговой оболочки;
- васкуляризация (образование сетки кровеносных сосудов на роговице).
Переход патологии в хроническую форму грозит серьезными проблемами со зрением, поэтому при обнаружении первых признаков отечности роговой оболочки сразу следует посетить врача-офтальмолога.
Причины отека роговицы
Среди основных причин патологии офтальмологи называют неправильное использование контактных линз. Отечность роговицы при этом может возникать:
- когда оптическое изделие подобрано некорректно, без предварительной консультации с офтальмологом;
- когда пациент не снимая носит линзы, предназначенные только для дневного использования;
- когда человек не соблюдает рекомендованные производителем сроки замены оптики;
- когда отсутствует должный уход за линзами, включая регулярную очистку и дезинфекцию.
В некоторых случаях отекание роговицы связано с офтальмологическими заболеваниями и патологиями:
- глаукомой (повышенным внутриглазным давлением);
- врожденной дистрофией эндотелия роговицы;
- увеитом;
- вирусной или бактериальной инфекцией;
- аллергией.
Также причиной отека могут быть хирургическая операция на глазах, родовая или механическая травма.
Лечение
Лечение отечности роговицы назначает врач-окулист после предварительной диагностики. Выбор терапии зависит от причины заболевания, анамнеза и других факторов.
Если симптомы были спровоцированы неправильным ношением контактных линз, то офтальмолог может порекомендовать следующие варианты лечения:
- замену оптических средств коррекции на более физиологические, с высоким уровнем увлажненности и свободным доступом кислорода к роговице;
- сокращение периода ношения контактных линз;
- выбор однодневных оптических изделий вместо линз с пролонгированным действием;
- дополнительное увлажнение роговой оболочки с помощью глазных капель, гелей и других средств, заменяющих естественную слезную жидкость.
Если отечность роговицы перешла в хроническую стадию, и васкуляризация нарастает, потребуется переход на жесткие линзы, препятствующие быстрому образованию новых сосудов в роговой оболочке.
Иногда отек имеет аллергическую природу, и в этом случае необходимо обращаться за назначением адекватной терапии к офтальмологу и аллергологу одновременно. Вызвать аллергическую реакцию может контакт глаз с пыльцой, шерстью животных или другим раздражителем. Как правило, аллергия сопровождается насморком, чиханием, зудом, затрудненным дыханием. Сопутствующие клинические проявления облегчают диагностику и позволяют оперативно назначить корректное лечение. Чаще всего оно заключается в приеме антигистаминных препаратов внутрь и путем закапывания в глаза.
При наличии воспалений, которые провоцируют отек роговицы, офтальмолог назначит противовоспалительные капли или мази гормонального/нестероидного характера. Если на поверхности роговой оболочки обнаружат инфекционных возбудителей, потребуется антибиотикотерапия или соответствующее противовирусное лечение.
Если отечность роговицы — реакция на оперативное вмешательство, для ускорения заживления тканей назначают регенерирующие капли. Нередко после хирургической операции по удалению катаракты возникает эндотелиальная дистрофия, из-за которой может отекать роговая оболочка. Лечение в таком случае может включать постоянную противовоспалительную терапию, хирургическую пересадку роговой оболочки или современную методику кросслинкинга (сращения коллагеновых волокон УФ-лучами).
Профилактические меры
Избежать отека роговой оболочки и дальнейшего сложного лечения поможет профилактика. Чтобы свести к минимуму риск патологии, необходимо строго соблюдать правила гигиены и ухода за лицом и глазами, использовать гипоаллергенную косметику, носить современные линзы с высокой увлажненностью и дышащей способностью. Пациентам старше 45 лет важно все время контролировать уровень внутриглазного давления.

Если патология роговицы все же появилась, то следует как можно раньше начать лечение, чтобы не допустить ее перерастания в хроническую форму.
Источник
Кожа век очень тонкая, поэтому их отекание — достаточно распространенная проблема. Иногда этот признак свидетельствует о развитии различных болезней, как системных, так и офтальмологических. Зачастую веки отекают вследствие усталости, недосыпа, стресса и неправильного питания. Рассмотрим особенности данного симптома.
Механизм развития отеков век

Основная причина отека верхних и нижних век — это скопление жидкости в них.
Отечность может возникнуть у детей и взрослых, но чаще — у людей старше 30 лет. Нередко она спадает без какого-либо лечения. Отекают, как правило, верхние веки, реже — нижние. Отеки могут быть односторонними и двусторонними, когда они появляются только на одном или обоих глазах соответственно.
Кожа век очень тонкая. При этом в них есть 2 слоя:
- Передний, или поверхностный, состоящий из кожи и мышц, при сокращении которых происходит моргание.
- Задний, или глубокий, который состоит из двух структур. Плотная соединительная ткань под кожей век называется хрящом. Вторая составляющая этого слоя — конъюнктива — прозрачная оболочка, которая покрывает глазное яблоко снаружи и заднюю поверхность век.
Организм человека примерно на 70% состоит из жидкости. Она находится преимущественно в клетках, а незначительная ее часть — в межклеточном пространстве. Если содержание воды между клетками увеличивается и начинает превышать ⅓ от общего объема, возникают отеки. Так как кожа век самая тонкая, то отечность в этой области лица и становится заметной раньше всего.
Выделяется несколько видов отеков — гидростатические, мембраногенные и гипопротеинемические. Данная классификация основана на причинах отечности, которых может быть очень много. Перечислим некоторые из них.
Отек век: причины
Разделим все возможные причины отеков век на 3 группы:
- офтальмологические;
- неофтальмологические;
- не связанные с заболеваниями.
Что касается офтальмологических факторов, то практически при всех глазных заболеваниях возникает отек верхнего века, в некоторых случаях — и нижнего. В числе этих болезней:
- конъюнктивит;
- ячмень;
- блефарит;
- кератит;
- эндофтальмит;
- абсцесс века;
- иридоциклит и др.
Любая воспалительная офтальмопатология сказывается на состоянии век. Они отекают, краснеют, зудят. Иногда наблюдается выделение секрета.
Также отек века может возникнуть при болезнях, которые напрямую не связаны с глазами. К ним относятся:
- повышенное внутричерепное давление;
- вегетососудистая дистония;
- аллергия;
- дерматит;
- брюшная водянка (асцит);
- анемия;
- гипотериоз;
- онкологическое заболевание.
Это список может быть длиннее. На состоянии глаз и органов зрения могут отразиться болезни почек, печени, сосудов, патологии эндокринной системы и пр.
Существуют и другие причины отеков век:
- нездоровый образ жизни, частое употребление алкоголя, несбалансированное питание;
- гормональные сбои;
- длительное воздействие на глаза ультрафиолетовых лучей;
- укусы насекомых;
- побочное действие лекарственных препаратов;
- зрительное переутомление;

- татуаж;
- операции на глазах, например, лазерная коррекция зрения или блефаропластика;
- врожденный дефект век;
- стресс.
Также отек век может вызвать травма глаза, в том числе ожог. Иными словами, болезней, патологических процессов и состояний, способных стать виновниками возникновения данного симптома, очень много. При этом причины отека верхних век могут отличаться от факторов, спровоцировавших отечность век нижних. Чтобы точно определить причину, необходимо изучить сопутствующие признаки, которые наблюдаются при отеках век.
Признаки отека век
Отек верхнего или нижнего века может сопровождаться следующими симптомами:
- покраснение или, напротив, бледность кожного покрова;
- ощущается натяжение кожи и ее истончение, что проявляется в повышенном блеске;
- просвечивание сосудов;
- мелкая сыпь;
- припухлость, увеличение век в размерах;
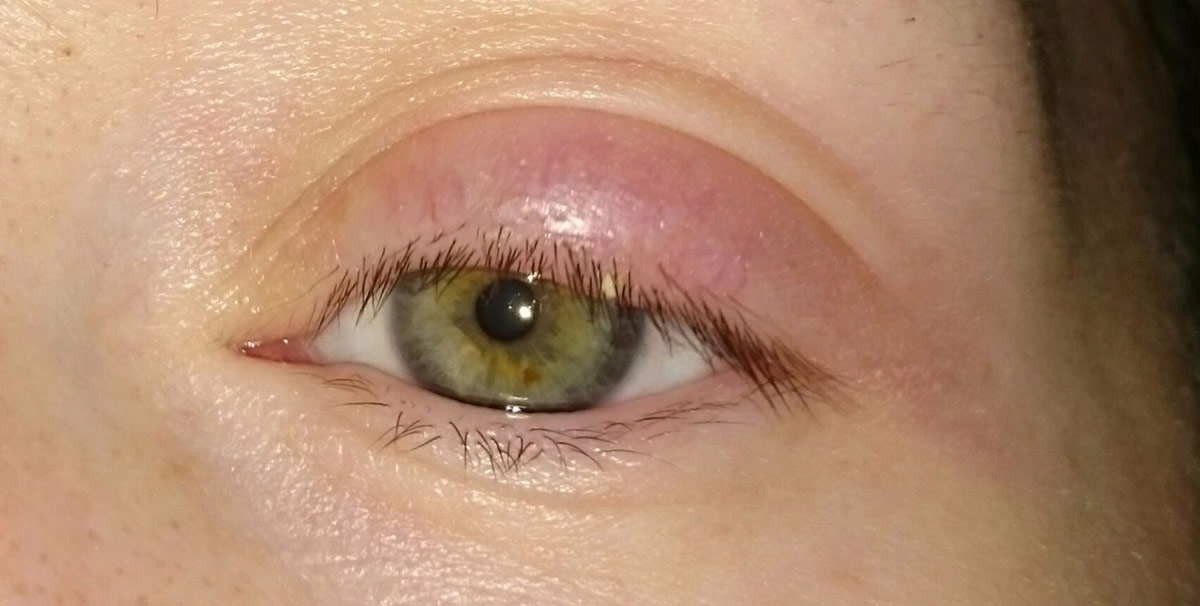
- сужение глазной щели;
- болезненные ощущения;
- уплотнение века;
- зуд, жжение;
- выделение секрета.
Это лишь часть симптомов, которые связаны непосредственно с веками. При блефарите у больного могут седеть и выпадать ресницы. Аллергический конъюнктивит сопровождается сильным зудом. Кератит приводит к снижению остроты зрения. Только в ходе обследования может быть выявлена истинная причина отека века.
Что делать, если отекают веки?
Купировать данный симптом можно различными способами. Однако необходимо выявить патологию, которая приводит к его появлению. Если веки отекают часто, отеки не спадают на протяжении длительного времени, обратитесь к офтальмологу. Возможно, потребуется консультация и у других специалистов. Хотя зачастую окулист способен быстро выявить причину отечности. Ему достаточно получить информацию о заболеваниях пациента, осмотреть веко, проверить остроту зрения. Доктор определяет, повышена ли температура у больного, есть ли эритема, развивается отек на обоих глазах или на одном. При подозрении на ту или иную патологию назначаются соответствующие диагностические методы.
Избавиться от отеков помогают следующие способы:
- медикаментозная терапия;
- лимфодренажный массаж;
- физиопроцедуры;
- упражнения для глаз;
- косметические маски и народные средства;
- хирургическая операция.
Выбор метода лечения определяется причиной отека века, его локализацией и другими факторами. Медикаменты выбираются, исходя из конкретной патологии. Перечислять все виды лекарственных средств, применяемых при отеках век, можно долго. Опишем другие способы борьбы с этим симптомом.
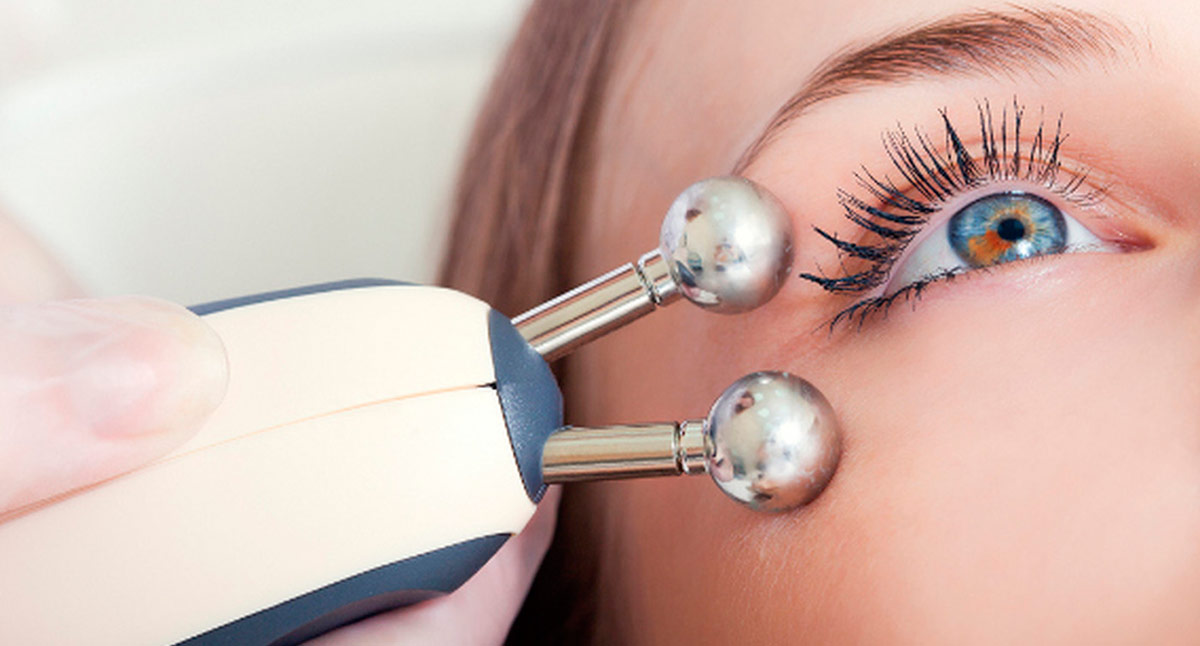
Лимфодренажный массаж при отеках век
Массаж показан для устранения отеков при отсутствии воспаления. Также подобные процедуры не подходят при травмах и хронических заболеваниях. В ходе выполнения лимфодренажного массажа лишняя вода, накопившаяся в межклеточном пространстве, уходит. Массирование век повышает тонус мышц, улучшает кровообращение, что помогает снять отечность. Процедура выполняется косметологом руками или с помощью специального прибора. Можно сделать массаж и самостоятельно. Придерживайтесь такого алгоритма:
- тщательно вымойте руки и лицо и нанесите на веки увлажняющий крем или масло;
- выполняйте круговые движения от внешнего уголка глаза к внутреннему и обратно средним и указательным пальцами;
- сделайте несколько легких нажатий на глазные яблоки;

- похлопайте пальцами по коже вокруг глаз;
- выполните несколько движений по векам от переносицы к вискам и в обратную сторону;
- круговыми движениями пальцев помассируйте область вокруг глаз и около висков;
- завершите процедуру контрастным умыванием.
Массируются веки обоих глаз. Делается лимфодренажный массаж ежедневно. Сначала посоветуйтесь с врачом, который расскажет о противопоказаниях к данной процедуре. Она может навредить не только при травмах и воспалениях. Ограничениями являются и такие заболевания, как катаракта, отслоение сетчатки, глаукома.
Физиопроцедуры при отеках век
Физиотерапевтические процедуры можно назвать массажем на клеточном уровне. Они достаточно эффективные, назначаются курсами и почти не имеют противопоказаний. Подобная терапия способствует оттоку лишней жидкости и улучшению кровообращения, помогает быстро устранить отеки и покраснение. Применяются физиопроцедуры при различных офтальмопатологиях. При отечности век используются такие методы:
- электростимуляция;
- миостимуляция;
- фракционный термолиз;
- криотерапия.

Сегодня пользуется популярностью мезотерапия — подкожные инъекции. Могут применяться различные растворы, но чаще всего используется гиалуроновая кислота. Терапия позволяет быстро устранить отеки век, разгладить морщины, повысить тонус кожи лица и мышц. Однако эффект от инъекций временный. Если отечность глаз вызвана патологией, то необходимо лечить именно ее, а не купировать отдельный симптом.
Как помогает гимнастика для глаз устранить отеки век?
Зарядка для расслабления глазных мышц также способствует снятию с век отеков, покраснения и других признаков. Но этот метод лечения должен рассматриваться в качестве дополнительного, а не основного. Кроме того, он может стать профилактикой возникновения отечности, мешков и синяков под глазами. Чтобы расслабить мышцы век, можно делать следующие упражнения:
- плотно закройте глаза, сосчитайте до 5 и широко распахните веки, повторите эти действия несколько раз;
- зажмуривайтесь и раскрывайте глаза, немного надавив на внутренние их уголки пальцами;
- подтяните нижнее веко к верхнему и задержите его в таком положении на 5 секунд;
- медленно вращайте глазными яблоками по и против часовой стрелки.

После гимнастики можно сделать массаж век.
Как маски помогают снять отеки век?
Маски для лица можно приобрести в аптеке, косметологическом салоне или приготовить самостоятельно. Прежде чем прибегать к их помощи, проконсультируйтесь со специалистом. Также желательно провести аллергические пробы. В интернете можно найти множество народных рецептов. В качестве примера перечислим некоторые из них:
- Петрушка со сметаной. Их нужно смешать 1 к 2 и приготовить примочки. Считается, что эти ингредиенты улучшают микроциркуляцию крови и питают кожу.
- Морковь и корень петрушки. Их необходимо измельчить, перемешать, сделать компрессы, которые прикладываются к глазам на 15 минут.
- Черный или зеленый чай. Заварка используется для лечения некоторых недугов довольно часто. Примочки из чая помогают успокоить кожу и снять с глаз усталость.
- Маска из сырого тертого картофеля. Ее наносят на лицо и веки на 10 минут. Некоторые люди прикладывают к глазам сырой или вареный картофель. Горячие маски и примочки не рекомендуется использовать при воспалениях.

Отеки век — это и косметологическая проблема. Маски помогают решить ее, но временно. Кроме того, пользы от них не будет, если отечность вызвана каким-либо серьезным заболеванием.
Хирургическое лечение отеков век
Операции назначаются, когда не удается вылечить заболевание консервативными способами, а также при косметических дефектах век. Они могут возникнуть при неблагоприятном течении какой-либо офтальмопатологии. Так, например, блефарит способен привести к трихиазу, эктропиону или энтропиону.
Пластика век — это достаточно распространенная сегодня процедура. Однако не всем она по карману. В ходе таких операций не только исправляются различные дефекты, но и производится подтяжка век и удаление лишней жировой ткани.
Профилактика отеков век
Специфической профилактики отеков век не разработано, так как они являются следствием развития многих болезней. Но есть возможность предотвратить возникновение отечности, не связанной с патологиями. Стоит придерживаться ряда простых правил:
- правильно питаться;
- спать ночью по 7-8 часов;
- отказаться от алкоголя и курения;
- своевременно лечить все болезни.
Источник
