Лекарства при отеке опухоли мозга
Рак мозга – это нозологическая группа, включающая опухоли головного мозга внутричерепного расположения и новообразования в спинном мозге. Опухоли являются результатом размножения атипичных клеток, находящихся в организме человека. Причины их разрастания многочисленны – нервные стрессы, экологический фактор, питание, вредные привычки, профессиональная вредность, наследственная предрасположенность. Медикаментозные лекарства от рака мозга применяются при любых видах опухолей.
Различают несколько классификаций опухолей: первичные – из тканей мозга, вторичные –из раковых клеток, попавших из других пораженных органов по кровотоку. Разновидность новообразований:
- глиома – нейроэпителиальная опухоль, составляет 60% всех случаев, имеет злокачественное течение;
- менингиома из близлежащих тканей, составляет 25% случаев;
- аденома гипофиза – опухоль из тканей гипофиза;
- невринома – опухоль черепных нервов, имеет доброкачественное течение.
Появление новообразований в головном мозге не поддаются ранней диагностике в связи с тем, что проявление заболевания начинается только на последних стадиях.
Симптомы и лечение
Симптоматика и течение заболевания зависит от расположения опухоли, стадии ее роста. Увеличение образования приводит к сдавливанию окружающих тканей и отделов мозга, что проявляется конкретными нарушениями. Образования больших размеров вызывают меньше патологических изменений, в отличие от маленьких опухолей.
Основные симптомы:
- общемозговые – это проявления, связанные с нарушением обменных процессов и сосудистых изменений: головная боль, головокружение, общая слабость, тошнота, рвота;
- судорожный синдром – появление периодических судорожных подергиваний мышц различной интенсивности и длительности, которые зависят от локализации опухоли и стадии болезни;
- психические расстройства – потеря памяти, нарушение мыслительных процессов, изменение восприятия внешнего мира. У больных меняются поведенческие привычки, они становятся рассеянными, забывчивыми, легко раздражаются, теряют равновесие;
- нарушение зрения – помутнение, мушки перед глазами, без лечения симптомы ухудшаются, снижается острота зрения вплоть до полной потери;
- онемение конечностей, частичная парализация;
- нарушение слуха вплоть до полной потери.
При первичном обращении учитываются жалобы пациента, внешний осмотр. Назначаются клинический и биохимический анализ крови, в котором определяется уровень воспалительного процесса, количество кровяных клеток, общий анализ мочи.
Инструментальные методы исследования включают магниторезонансную и спиральную компьютерную томографию головного или спинного мозга, позволяющие визуализировать образование, определить его размер и расположение.
Лечение двух типов – консервативное и оперативное. В зависимости от локализации опухоли принимают решение об ее удалении хирургическим путем. Случаи, когда доступ к опухоли невозможен, применяют курс химиотерапии и лучевой терапии.
Подбор препаратов для лечения
Препараты при лечении рака мозга подбираются индивидуально каждому больному. Назначением занимается только лечащий врач, который ведет пациента с момента его обращения за помощью. Все виды лекарств останавливают размножение клеток опухоли, что тормозит ее рост и развитие. Выбор конкретного препарата и дозы зависит от состояния больного, характера опухоли и длительности стадии заболевания.
Препараты компании Онко-Хелп:
- Рибомустин лиофилизат 100 мг https://www.onko-help.ru/catalog/ribomustin_100mg/. Противоопухолевое средство бифункциональной алкилирующей активности. Механизм действия – нарушение матричной функции и синтеза ДНК опухолей. Оказывает антиметаболическое воздействие. Вводится внутривенно инфузионным способом.
- Темодал 100 мг https://www.onko-help.ru/catalog/temodal_100mg/ – применяется при злокачественных опухолях и меланомах, выпускается в капсулах. Курс лечения до 2 лет, прием определяется врачом онкологом. Противопоказан во время беременности и в детском возрасте.
Все препараты, представленные в каталоге, сертифицированы и отвечают всем стандартам.
Что предлагает компания
Аптека Онко-Хелп предоставляет большой выбор препаратов различного производства и цены. Весь товар прошел необходимые клинические исследования, подтверждающие качество. Компания приобретает только сертифицированные средства, учитывается соответствие цены и качества. Оптовая закупка производится после длительного мониторирования фармакологического рынка.
Фирма на фармацевтическом рынке уже более 10 лет. В ассортименте проверенные средства, которые хранятся в соответствующих условиях. Сотрудники помогают с подбором нужного препарата, оформляют заказ и доставку во все регионы. Во время работы с клиентом производится поиск подходящего средства и наличие возможной скидки на него. Доступно оформление оптового заказа.
Преимущества сотрудничества с Онко-Хелп – индивидуальный подход к каждому клиенту. Для получения интересующей информации можно связаться с представителем компании и получить консультацию. Обратная связь возможна по телефону 8 800 550 22, звонок бесплатный.
Источник
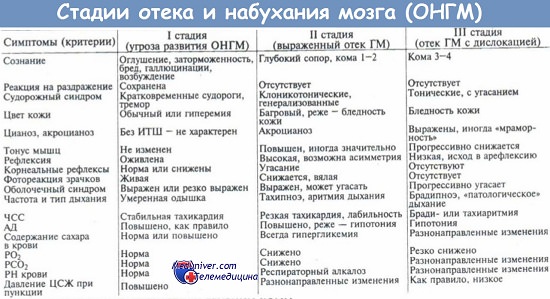
Оглавление темы “Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.”: Лечение при отеке мозга. Лечение отека головного мозга в стационаре.Данный вид медицинской помощи должен осуществляться в отделениях реанимации и интенсивной терапии и быть построен на нижеприведенных принципах лечения отека головного мозга (Ш. Ш. Шамансуров и др., 1995). Коррекция нарушения дыхания и сердечной деятельности. В зависимости от степени поражения ЦНС и тяжести состояния больных с тяжелыми формами отека, нарушения дыхания и сердечной деятельности могут быть первичными и вторичными. При их коррекции используются стандартные методики. Этиологическое лечение основного заболевания. Рациональное лечение отека мозга заключается в устранении самой причины, которая этот отек вызвала. Такое лечение возможно лишь тогда, когда первопричина отека точно известна. Однако даже устранение причины отека не обязательно приводит к его ликвидации. В таких случаях терапевтические воздействия необходимо направить на сам отек мозга. Следует указать, что ни один метод лечения не устранит отек вокруг опухоли, абсцесса или гематомы, если не ликвидирован первичный патологический очаг. Патогенетическая терапия отека направлена, в первую очередь, на устранение гипоксии как наиболее неблагоприятного фактора, способствующего развитию отека. Эта терапия направлена на нормализацию гемодинамики, ликвородинамики, метаболизма нейронов. Иными словами, терапия нацелена на коррекцию основных патофизиологических механизмов (циркуляторных, васкуляторных, тканевых), участвующих в развитии отека мозга. Коррекция гематоциркуляторных нарушений включает: При коррекции васкулярного (барьерного) фактора назначают следующие препараты: Иммуностимулирующая терапия включает применение тимозина, Т-активина, В-активина, тимогена, левамизола, пропермила, витаминов группы В. Коррекция тканевого фактора включает: Коррекция нарушений водно-электролитного обмена и дегидратационная терапия. Важным патогенетическим направлением лечения отека мозга является назначение дегидратационной терапии: Хирургическая коррекция отека мозга. Когда этиологический фактор отека мозга представлен экспансивным процессом (гематома, опухоль, абсцесс и т. д.), он может быть прерван только с помощью нейрохирургического вмешательства.
– Также рекомендуем “Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.” |
Источник
Лечение рака головного мозга
Лечение онкологических заболеваний головного мозга – сложная задача. Каждый пациент проходит терапию, назначенную ему врачом индивидуально: в основном это хирургический метод, сопровождающийся лучевой и химиотерапией.
Указанные методы лечения должны применяться в комплексе. Односторонний подход не приемлем в лечении любого заболевания, тем более такой серьезной патологии, как онкология.
Определяющий терапевтический метод в онкологии – хирургический. Однако и он не всесилен: не все новообразования мозга можно удалить без остатка. Иногда бывает, что опухолевидное образование находится среди центров регуляции жизнедеятельности организма. Рак может настолько прорастать в область этих центров, что полное удаление опухоли уже не представляется возможным, так как повлечет за собой разрушение необходимых жизненно важных мозговых структур.
В таких ситуациях новообразование удаляют, насколько это возможно, а после оперативного вмешательства подключают лучевую и полихимиотерапию.
Операционное лечение рака головного мозга
Перед назначением операции больному проводят диагностику и определяют характер, расположение опухоли, возможность её полного или частичного удаления. Далее выбирают метод оперативного вмешательства, обследуют другие органы и системы, чтобы понять, перенесет ли больной операцию.
Среди возможных методов оперативного вмешательства выделяют ультразвуковую аспирацию, скальпельную хирургию и лазерную микрохирургию.
Операция по удалению опухоли мозга состоит из нескольких этапов:
- трепанация (вскрытие) черепной коробки. Во время этого этапа изымается часть черепной кости;
- через образовавшееся отверстие проводится удаление новообразования;
- после удаления опухоли изъятая костная часть возвращается на место.
Анестезия при операции может быть полной или частичной, в зависимости от состояния больного.
Обычно оперативное лечение применяют при материнской опухоли головного мозга. Для лечения мозговых метастаз хирургию не применяют из-за нецелесообразности оперативного вмешательства.
Лечение рака головного мозга лекарствами
Химиотерапия при раке головного мозга (лекарственная терапия) применяется с целью уменьшения размеров опухоли и контролирования ее развития.
Такой вид терапии применяется в основном в комплексном лечении рака совместно с радиотерапией. Наиболее распространенные препараты противоопухолевого действия (антибиотики, гормональные препараты, антиметаболиты, алкилирующие средства и др.), используемые в лекарственной терапии онкологии:
- ломустин (белустин) – цитостатический препарат группы нитрозомочевины;
- темодал (темозоломид) – имидазотетразиновое противоопухолевое средство;
- карбоплатин – противоопухолевый препарат группы платиновых производных;
- натулан (прокарбазин) – сильное цитостатическое средство;
- цисплатин – цитотоксический препарат, производное платины;
- онковин (винкристин сульфат) – алкалоид, противоопухолевый препарат.
При проведении химиотерапии возможно использование внутриартериального введения препаратов (в сосудистую систему головного мозга), конвекционной процедуры (введение препарата непосредственно в опухоль), спинномозгового введения, внутритканевой обработки (препарат вводится в полость, образовавшуюся при резекции раковой опухоли).
Стандартно проводится и симптоматическая терапия лекарственными средствами, включающая в себя использование анальгетиков, антибиотиков, антидепрессантов.
Химиотерапия при раке мозга
Химиотерапия назначается, как правило, в комплексе с другими видами лечебных мероприятий: лучевой терапией или резекцией опухоли.
Перед началом лечения важно определить тип новообразования и его чувствительность к цитостатическим препаратам. Это можно сделать в процессе операции по удалению опухоли, либо при помощи биопсии.
Лекарственные препараты могут назначаться как в таблетках, так и в виде капельниц или шунтирования, в зависимости от тяжести заболевания. Курс лечения может длиться не одну неделю, а таких курсов обычно от 2-х до 4-х в год.
Действие химиопрепаратов направлено на уничтожение раковых клеток, что достигается путем блокировки клеточного обмена веществ, угнетение способности клеток к размножению и росту. Следует заметить, что действие цитостатиков затрагивает и часть здоровых клеток организма. Это может проявиться в развитии патологий кроветворной системы, поражении кишечника и облысении.
Воздействие химиотерапевтических препаратов на систему крови обширно: процесс затрагивает практически все элементы крови, включая красные и белые кровяные тельца, а также тромбоциты.
Последствия химиотерапии могут быть следующими:
- анемия (снижение количества эритроцитов и гемоглобина). Признаки такого состояния – потеря аппетита, нарушения сознания, чувство слабости и шум в голове;
- падение иммунитета (снижение количества лейкоцитов). Возникает опасность присоединения инфекции;
- геморрагические высыпания (снижение количества тромбоцитов). Появление гематом, мелких подкожных кровоизлияний без видимой причины;
- раннее развитие климакса у женщин, бесплодие (цитостатики угнетают функцию яичников);
- расстройства мочевыделительной системы.
При лекарственной терапии рака мозга может использоваться какой-либо один препарат или несколько одновременно. Наиболее встречающиеся препараты:
- Темодал – имидазотетразиновый таблетированный препарат, применяется при глиобластоме, астроцитоме или глиоме. Особенно эффективен в комбинации с радиотерапией. Применение препарата увеличивает риск развития пневмонии, расстройств пищеварения.
- Кармустин – препарат нитрозометилмочевины, проникает через гематоэнцефалитический барьер и прекрасно растворим в липидах, что особенно важно в лечении опухолей головного мозга. Действует на процессы синтеза и функциональность нуклеиновой кислоты, что способствует изменению генетического аппарата раковой клетки. Может провоцировать рубцевание легочных тканей, отек мозга и судорожные припадки.
- Сочетание PCV – одновременное действие трех препаратов (винкристина, ломустина и прокарбазина) позволяет добиться цитостатического эффекта при формировании резистентности к другим противоопухолевым препаратам. Может вызывать побочные проявления в виде парестезий, депрессивных психозов, эритроцитопении.
- Платиносодержащие препараты – карбоплатин, цисплатин. Цитостатический препарат, близкий по действию к алкилирующим средствам. Может вызывать угнетение гемопоэза, нарушения слуха.
- Биопрепараты (прицельная химиотерапия) – не оказывают токсического действия на здоровые клетки, избирательно поражая лишь злокачественные. Один из таких препаратов – Авастин (Бевацизумаб), который блокирует трофику опухоли и заставляет процесс регрессировать. Данный вид препаратов находится ещё в стадии исследований: первые пробные лечения пациентов были успешно проведены только в 2009 году. Поэтому вполне возможно, что биопрепараты скоро станут одними из основных эффективных средств лечения рака мозга.
К счастью, прогресс не стоит на месте, и клинические исследования новейших и перспективных препаратов проводятся постоянно. Цель таких исследований – ускорить лечение рака, уменьшить влияние терапии на здоровые ткани организма, снизить риск побочных проявлений и осложнений после химиопроцедур.
[1], [2], [3], [4], [5], [6], [7]
Лучевая терапия при раке головного мозга
Метод лучевой терапии довольно активно применяется в медицине для лечения онкологических заболеваний. Суть этого метода заключается в облучении новообразования радиоактивными лучами.
Раковые клетки, в силу своего ускоренного метаболизма, быстрее реагируют на воздействие радиации, чем клетки здоровые. Поэтому их рост и размножение останавливаются, они перестают развиваться и, в конце концов, погибают.
Преимуществом лучевой терапии является и то, что ее можно использовать в тех случаях, когда опухоль в силу каких-либо причин не подлежит оперативному удалению.
Применение радиационного облучения возможно и после резекции опухоли, в целях профилактики и окончательного уничтожения остаточных раковых тканей.
Иногда лучевую терапию применяют для лечения доброкачественных опухолей, при их значительном развитии, представляющем опасность для пациента.
Лучевая терапия может быть радикальной (полное уничтожение опухоли и выздоровление пациента), паллиативной (замедление развития опухоли для продления жизни пациента) и симптоматической (снятие симптомов компрессии и боли).
Различают несколько методик радиационного облучения:
- дистанционная. Такая методика применима в основном при глубоких очагах патологии, на которые воздействуют статическим либо подвижным (ротационным) облучением;
- поверхностная. Используется при расположении патологии на кожных и слизистых покровах. Процедура осуществляется при помощи рентгенотерапевтического аппарата или аппликатора с радиоактивным веществом;
- внутриполостная. Такое облучение применимо к полым органам (пищеварительная система, мочевой пузырь, матка, носоглотка). Оно выполняется при последовательном введении радиоактивных веществ внутрь пораженной полости;
- внутритканевая (брахитерапия). Суть процедуры состоит во введении непосредственно в опухоль игольчатых или трубчатых элементов, содержащих радиоактивный заряд. Также возможно обкалывание опухоли радиоактивным раствором.
Лучевая терапия может быть двух видов:
- наружная радиотерапия. Радиационный луч направляется на опухоль извне, проходя, таким образом, сквозь кожные покровы, кости черепа, участки здоровой мозговой ткани. Лечение данным методом продолжается 1-1,5 месяца с небольшими перерывами;
- внутренняя радиотерапия. Предусматривает введение радиоактивной капсулы внутрь раковой опухоли, которая разрушается под действием излучаемой капсулой радиации. Лечение может длиться несколько суток, в течение которых пациент находится в стационаре. Дозировка радиоактивных веществ в капсуле высчитывается индивидуально для каждого пациента.
Излучение при данном виде терапии может быть разным, поэтому различают несколько видов облучения:
- применение гамма-терапии. Основано на использовании гамма-лучей.
- применение рентгенотерапии. Используются рентген-излучения, которые генерируются рентгенотерапевтическими аппаратами.
- использование бета-терапии. Это электронно-лучевая терапия, в которой применяются частицы радионуклидов.
- применение нейтронной терапии. Это корпускулярная терапия, основанная на воздействии нейтронных лучей.
- применение протонной терапии – использование протонов для лечения очагов, которые находятся в непосредственной близости от жизненно важных областей мозга.
- применение пи-мезонной терапии. Предусматривает облучение ядерными частицами. Такой вид лечения успешно применяется в США.
- применение процедуры Гамма-нож. При таком терапевтическом методе облучение проводится не рассеянным, а концентрированным световым пучком. Это позволяет сократить время воздействия облучения и повысить его эффективность. Противопоказаниями для данной процедуры являются большие опухоли (более 4 см), пожилой и детский возраст пациентов.
Процедура лучевой терапии проводится после местного наркоза и тщательной фиксации головы специальными приспособлениями. Затем проводится трехмерная диагностика головного мозга больного: это позволит в дальнейшем рассчитать степень и прицельность облучения. Терапевтическая процедура длится около одного часа.
К сожалению, радиационное облучение воздействует не только на пораженные, но и на здоровые ткани, что может спровоцировать некоторые побочные проявления:
- радиационные ожоги кожных покровов, гематомы и эрозии кожи на голове;
- токсическое действие на организм продуктов распада раковых клеток, что проявляется слабостью, тошнотой, рвотой;
- повреждение волосяных фолликулов, что приводит к потере или ухудшению роста волос;
- отек головного мозга и инсульт (вследствие повышения ломкости сосудов мозга).
Некоторые побочные эффекты со временем проходят самостоятельно, а более серьезные требуют консультации и помощи врача.
Использование лучевой (радио-) терапии обеспечивает гибель раковых клеток, пресечение их развития и размножения. Данный метод лечения применим в случаях, когда использование хирургического вмешательства невозможно или противопоказано, либо проводится частичное удаление новообразования. Иногда радиотерапию используют после оперативной резекции для профилактики повторного развития опухоли.
Излучение при радиотерапии носит направленный характер и воздействует лишь на определенные ткани, на которые направлен луч, не затрагивая другие органы и ткани.
Лечение рака мозга народными средствами
Следует учесть, что эффективность народных средств не имеет научного подтверждения, поэтому данные варианты рецептов приведены в качестве общей информации.
- Чеснок – обладает сильным антибиотическим действием. Применяют преимущественно в сыром виде: один зубчик трижды в день до приема пищи. Количество принимаемых зубков чеснока постепенно увеличивают, доведя до десяти за один прием. Запивать молоком. Средство не используется у больных язвой желудка.
- Болиголов, сухая трава. Используют 10 ч. ложек травы на 300 мл 40-70% спирта. Настаивают две недели в затемненном месте. Длительность приема настойки – два месяца. Начинают прием с одной капли в сутки, на вторые сутки – две капли и т. д. Можно развести в ч. л. воды. Дополнительно жидкостью не запивать.
- Чистотел. 1 ч. л. сухого сырья заварить в 1,5 л кипящей воды. Принимать вместо чая за 45 мин до приема пищи утром и на ночь, по 200 мл в течение 30 дней. Курс можно повторить через полгода.
- Подсолнух, лепестки. Сухие лепестки залить кипятком и принимать вместо чая трижды в день.
- Подорожник. Сок из растения принимают по ст. ложке до приема пищи.
- Хвощ полевой. 50 г сухого сырья заварить в 0,5 л кипящей воды, настоять в течение получаса. Пить по половинке стакана после приема пищи.
- Лопух, корень. Сухой корень в количестве 25 г следует залить 500 мл воды, прокипятить в течение 20 минут, затем полчаса настоять и пить по ст. ложке до четырех раз в день;
- Одуванчик, корень. Сухое сырье в количестве 15 г кипятить в 0,5 л воды 10 минут. Через 20 мин отфильтровать и пить по 1 ст. л. до приема пищи.
Растительные препараты лучше принимать на фоне традиционных методов терапии, тогда эффект от лечения будет более ощутим.
Лечение рака костного мозга
Онкология костного мозга чаще всего формируется при метастазировании первичной опухоли, локализованной в других органах. Лечение рака костного мозга – достаточно тяжелый процесс, требующий определенного индивидуального подхода.
Терапевтические мероприятия при заболевании начинаются с проведения химиотерапевтических процедур. Прием цитостатических и цитотоксических препаратов позволяет воздействовать на раковую опухоль, притормаживая её рост и развитие, и уменьшая клинические проявления заболевания.
Самым эффективным и радикальным терапевтическим методом в наше время является операция по пересадке костного мозга. Такая методика применяется, когда польза от лекарственной терапии злокачественного заболевания не подтвердилась. Такой способ оперативного вмешательства – один из наиболее сложных в хирургической практике. Больному производят пересадку гемопоэтических стволовых клеток, которые предварительно отделяют из донорской крови.
Пересадка костного мозга может проходить по двум сценариям:
- аллогенный вид операции – пересаживание донорских тканей;
- аутогенный вид операции – пересаживание собственных стволовых клеток пациента.
Лечение рака мозга в Израиле
Всем известно, что Израиль славится стремительным развитием медицины и её высоким уровнем. Качество оказания медицинских услуг в этой стране – одно из наилучших в мире. Частные и государственные медицинские клиники и центры здоровья, составляющие систему здравоохранения Израиля, могут обслужить как собственных граждан, так и иностранцев.
Предложим вашему вниманию перечень наиболее профессиональных и популярных центров лечения в Израиле.
- Центр медицины Ихилов – научная база Университета Тель-Авива. Медики центра выполняют все возможные виды диагностики и терапии онкологических заболеваний, включая удаления злокачественных опухолей, резекцию с применением установки «Гамма-нож» при лечении рака мозга. Центр рассчитан на 1100 пациентов, которых обслуживает более трёх тысяч человек персонала и около тысячи квалифицированных специалистов-профессионалов, известных во всем мире.
- Медикал Центр Герцлия – многопрофильный центр, расположенный на средиземноморском берегу неподалеку от Тель-Авива. Палаты стационара оборудованы на уровне пятизвездочного отеля. Шесть сотен медицинских специалистов проводят диагностические и лечебные процедуры на самом высоком уровне, включая любой вид оперативного вмешательства, пересадку органов и костного мозга, услуги нейрохирургии. Из наружных методов облучения здесь применяются процедуры IGRT (лучевая терапия с электронной визуализацией), IMRT (с 3D изображением опухолевидного образования), SBRT (метод стереотаксической радиотерапии).
- МЦ Рабин (Бейлинсон) – старейшая государственная больница в Израиле, в населенном пункте Петах-Тиква. Многопрофильная медицинская структура, в которой каждый год проводятся мировые научные исследования. Клиника славится также большим количеством успешных операций по трансплантации органов и костного мозга. Тридцать семь функционирующих операционных залов, 5 тысяч медработников, почти полторы тысячи койко-мест. Онкологические заболевания здесь успешно лечат с помощью линейного ускорителя Новалис – специального аппарата для лечения злокачественных образований позвоночника и головного мозга.
- Больница им. Шиба (Шомер) – ведущий государственный центр медицины Израиля. Больница состоит из общепрофильного и реабилитационного центра. Рассчитана на 2000 пациентов. В данном лечебном учреждении применяют методы радиологии, радиохирургии, челюстно-лицевой хирургии, реабилитации онкобольных.
- МЦ Ассута – элита медицины Израиля, имеет 11 филиалов по всей стране. Центр представляет все известные методы лечения заболеваний, в том числе радиохирургический и лучевой метод. Такое лечение применяется тогда, когда опухоль расположена в недоступном с хирургической точки зрения месте, либо когда резекция представляет какую-либо реальную опасность для больного. Ежегодно в больнице проводится около 100 000 оперативных вмешательств, более 230 000 диагностических процедур.
- Детский МЦ Шнайдер – единственная детская больница Израиля, оказывающая все возможные виды медицинских услуг пациентам детского возраста. Хирургия, нейрохирургия, детская онкология, любые диагностические процедуры – здесь проводят все необходимые лечебные и профилактические мероприятия.
Эффективность израильской медицины известна во всем мире. В клиники страны приезжают работать лучшие специалисты мировой медицины, профессора, научные сотрудники. К тому же степень обслуживания в клиниках Израиля можно сравнить разве что с лучшими отелями: здесь очень высокие стандарты и уровень здравоохранения.
Злокачественные новообразования – это смертельно опасные заболевания. К сожалению, часто диагностику таких заболеваний проводят на тех стадиях, когда помочь пациенту уже сложно. Однако шанс есть всегда, и ним обязательно следует воспользоваться. Современная медицина имеет достаточно возможностей и методов, чтобы лечение рака мозга прошло как можно более успешно.
Источник
