Лечение удушья при отеке легких ингалятором


Одышка – это такое состояние, когда невозможно вдохнуть воздух полной грудью. Сопровождается учащенным сердцебиением, головокружением. В медицине данное явление называют диспноэ. Возникает по многим причинам. Следовательно, и методы лечения разные. Ингалятор от одышки используют в тех случаях, когда возникновение неприятной симптоматики связано с обструкцией дыхательных путей. Внутри баллончика находится вещество, расслабляющие бронхиальные мышцы.
Причины
Основные причины нехватки воздуха:
- неправильный образ жизни;
- усиленная физическая нагрузка;
- курение;
- употребление алкоголя;
- стресс, эмоциональное потрясение;
- душное помещение;
- плохая экология, пыльный воздух;
- патологии легких;
- болезни сердца;
- обструктивное нарушение дыхания;
- малокровие;
- вегето-сосудистая дистония;
- травма грудной клетки.
Чтобы избавиться от симптома, нужно установить диагноз, устранить первопричину. В ситуации, когда невозможно полное излечение пациента, врачи назначают поддерживающую терапию.
Ингаляционное лечение
Ингалятор при одышке прописывают при бронхиальной астме, если добиться улучшения самочувствия другими методами невозможно. Небулайзерная терапия показана при тяжелых болезнях дыхательной системы, сопровождающихся обструкцией дыхательных путей. Ингаляции паровым ингалятором рекомендуется делать при отсутствии заболеваний, а также в период ремиссии хронических болезней.
Можно ли при одышке делать ингаляцию

Методы лечения подбираются исходя из диагноза. Иногда, чтобы добиться улучшения самочувствия, следует проветрить комнату, в других случаях – бросить курить, а в третьих – сменить место жительства. Ингаляцию делают только в том случае, когда данную процедуру невозможно ничем заменить. Основными показаниями являются болезни дыхательной системы в острой, хронической форме.
Хроническая дыхательная недостаточность развивается при:
- муковисцидозе;
- бронхоэктатической болезни;
- астме;
- плеврите;
- пневмонии;
- бронхите;
- саркоидозе;
- фиброзе, циррозе легких;
- опухолях;
- деформации грудной клетки;
- ожирении;
- остеохондрозе;
- миопатии;
- заболеваниях нервной, сосудистой, сердечной системы.
Нехватка воздуха появляется при любом диагнозе, ингаляции делают только при патологиях органов дыхания. Курс терапии начинают после консультации со специалистами.
Ингалятор от одышки при бронхиальной астме
Ощущение нехватки воздуха присутствует постоянно. В период обострения наступает приступ удушья. Главным методом лечения являются ингаляции. Назначают либо глюкокортикостероидные средства, бронхолитические, комбинированные.
Гормональные препараты
Для улучшения качества жизни, предупреждения рецидивов прописывают ингаляторы от одышки на основе глюкокортикостероилов. Средства действуют на организм в нескольких направлениях:
- останавливают воспалительный процесс;
- облегчают выведение слизи;
- устраняют отек;
- купируют аллергическую реакцию;
- повышают устойчивость дыхательной системы к воздействию неблагоприятных факторов;
- предупреждают появление рецидивов;
- облегчают дыхание.
Ингалятором нужно пользоваться длительное время. Доза, длительность лечения подбирается индивидуально. При отсутствии портативного устройства пользуются компрессорным небулайзером.
Бронхолитики
Внутри ингалятора находится дозированное вещество, влияющее на гладкие мышцы бронхов. При попадании в организм расширяет просвет дыхательных путей, устраняет спазм, убирает приступ удушья. Самочувствие улучшается буквально за несколько минут. Бронхолитики применяют при острых приступах бронхиальной астмы, а также при воздействии неблагоприятных факторов для предупреждения рецидива.
При отсутствии специального ингалятора ввести медикамент можно с помощью компрессорного, ультразвукового, мембранного небулайзера. Лекарство разбавляют с физраствором в пропорции, указанной в инструкции.
Комбинированные ингаляторы
Назначают при тяжелых формах бронхиальной астмы. Внутри баллончика находится два вещества – глюкокортикостероид, бронхолитик. Такое сочетание лекарственных средств позволяет добиться быстрого, максимального эффекта при тяжелых приступах удушья. После улучшения самочувствия переходят на другие, менее мощные, лекарства.
Небулайзер при одышке у взрослых
Дыхательные процедуры с помощью небулайзера при бронхиальной астме, ХОБЛ проводятся в двух случаях: если нет ингалятора, требуется введение больших доз лекарств. При других болезнях дыхательной системы с обструкцией (бронхит, трахеит, пневмония, муковисцидоз) небулайзерная терапия является основным методом лечения. Если одышка не связана с данными заболеваниями, самостоятельно использовать медицинский аппарат без установления диагноза запрещается. К примеру, очень часто одышка беспокоит при болезнях сердца, но делать ингаляции в данном случае нельзя.
Препараты
Применят после консультации со специалистами, подтверждения диагноза.
Глюкокортикостероиды для небулайзерной терапии:
- Пульмикорт;
- Будесонид;
- Кромогексал.
Бронхолитики:
- Сальбутамол;
- Вентолин;
- Сальгим;
- Асталин;
- Беротек;
- Беродуал.
Муколитические препараты помогут справиться с нехваткой кислорода, если синдром связан с накоплением мокроты в дыхательных путях.
- Муколван;
- Лазолван;
- Амброксол;
- Амбробене.
При одышке, не связанной с тяжелыми болезнями, проводят паровые ингаляции. В чашу добавляют эфирные масла. Облегчают дыхание, прочищают носовые хода масла эвкалипта, мяты, мелиссы, розмарина. Вдыхать целебные пары следует 5-15 минут.
Ингаляторы от одышки, приступов удушья
Продаются в виде баллончиков. Внутри находится дозированное, быстродействующее вещество. Использовать можно в любом месте. Чтобы получить дозу лекарства, нужно вставить мундштук в рот, нажать на дно баллона либо сделать резкий, глубокий вдох. Если требуется введение двух доз, действия повторяют. Подробная инструкция о том, как правильно делать ингаляцию, предоставляется к каждому устройству.
Распространенные дозированные препараты:
- Сальбутамол;
- Вентолин Евохалер;
- Серетид Дискус;
- Беклазон Эко;
- Беклофорт;
- Беконазе;
- Беродуал.
В одном флаконе от 60 до 180 доз. После первого использования срок годности составляет 1-6 месяцев. Хранят препарат подальше от прямых солнечных лучей.
Отзывы
Марина: «Нехватка воздуха у ребенка наблюдалась при бронхите. Не мог глубоко вдохнуть. Чувствовала, что ему воздуха не хватает. Сделала на ночь ингаляцию Пульмикортом, чтобы снять отек. Улучшений особых не заметила. На следующий день пошли к врачу, назначила нам дышать через небулайзер Муколваном и Лорде. Легче стало практически сразу.»
Елена: «Сыну не хватало воздуха, не мог надышаться. Тяжело, глубоко вздыхал. Проблема была связана с болезнью носа. Назначали нам солевой раствор, сосудосуживающие капли, антибиотики. Лучше стало через пару дней. Дыхательные процедуры через небулайзер не делали.»
Ирина: «У меня ХОБЛ. Одышка беспокоит практически постоянно. Когда совсем плохо, использую ингалятор с бронходилатирующим средством. Прописал врач Берротек.»
Светлана: «Серьезный повод для того, чтобы немедленно идти к врачу. Симптом присутствует при многих заболеваниях. Ингаляции могут, как помочь, так и навредить.»
Источник
Отёк лёгких возникает в том случае, если нормальный уровень интерстициальной жидкости в лёгких превышен. Такое состояние является тяжёлым осложнением многих сердечных болезней. Спровоцировать отёк также может сильная аллергическая реакция, травма, а также отравления разными химическими веществами. В этом случае состояние больного резко ухудшается, работа сердца и дыхательных органов заметно нарушена. Больному срочно нужна помощь врача, иначе последствия будут весьма печальными. Алгоритм оказания неотложной помощи при отёке лёгких включает разные мероприятия, но все они направлены на облегчение состояния больного.
Механизм развития отёка
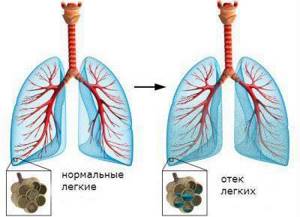
Отёк лёгких возникает в том случае, если в тканях вместо воздуха накапливается жидкость. За счёт этого нарушается кровообращение дыхательных органов, кислород в недостаточном объёме поступает в клетки, что в итоге приводит к нарушению работы лёгких и всего организма в целом.
Медики выделяют всего два главных механизма, которые могут привести к отёку дыхательного органа:
- Превышение уровня межклеточной жидкости из-за увеличения давления в кровеносных сосудах дыхательного органа. Такой тип отёка называют гидростатическим.
- Превышение объёма межклеточной жидкости за счёт чрезмерной фильтрации плазмы при абсолютно стабильном давлении. Такой отёк называется мембранным.
Вне зависимости от патогенеза отёка, состояние больного крайне тяжёлое и требует немедленного оказания медицинской помощи.
Лечение отека легких
В условиях стационара терапию продолжают.
- Оксигенотерапия — ингаляции кислорода с этиловым спиртом, чтобы гасить пену в легких
- Наркотические аналгетики (обезболивающие) и нейролептики (препараты для снижения психомоторного возбуждения): снижают гидростатическое давления в легочных сосудах и уменьшают приток венозной крови. Препараты: морфин, фентанил
- Диуретики – уменьшают объем циркулирующей крови, производят дегидратацию легких: фуросемид
- Сердечные гликозиды (обеспечивают кардиотонический эффект): строфантин, коргликон
- Другие препараты для лечения отека легких в зависимости от уровня АД (см. выше)
- Снятие и профилактика бронхоспазма: эуфиллин, аминофиллин
- Глюкокортикостероиды, сурфактант-терапия: применяют при не кардиогенном отеке легких.
- При инфекционных заболеваниях (пневмония, сепсис) — антибиотики широкого спектра действия.
Важно знать: сердечные гликозиды в основном назначают пациентам с умеренной застойной сердечной недостаточностью; глюкокортикостероиды при кардиогенном отеке легких противопоказаны.
Причины
Мембранный и гидростатический отёк вызывают разные причины. Поэтому их разделяют на группы.
Причины гидростатического отёка лёгких
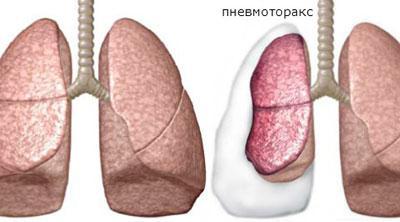
Причинами подобного отёка становятся различные патологии сердца и дыхательной системы:
- Пороки сердца на стадии декомпенсации. Чаще всего наблюдается при недостаточности митрального клапана, и стенозе;
- Закупорка крупных и мелких сосудов лёгких;
- Ухудшение сократительных функций сердца. Чаще всего отёк развивается при инфаркте левого желудочка и сильном поражении миокарда;
- Пневмоторакс;
- Сильная дыхательная недостаточность. Это может случиться при бронхиальной астме, аспирации или же закупорке дыхательных путей посторонними предметами.
Причиной гидростатического отёка может стать и стойкая аритмия. В этом случае нарушается кровообращение в сердце.
Причины мембранного отёка лёгких
Мембранный отёк возникает при заболеваниях общего характера, к которым относятся:
- Не воспалительные патологии – респираторный синдром, аспирация, продолжительное вдыхание некоторых химических компонентов;
- Воспалительные патологии – воспаление лёгких и сепсис.
Первая помощь при отёке лёгких, вызванном разными причинами, практически не отличается. Главной задачей является нормализация работы сердца и дыхательной системы.
Тяжёлыми осложнениями отёка лёгких является удушье и кардиогенный шок.
Специфика возникновения
Отёк в легких не возникает как самостоятельное заболевание. Чаще всего он спровоцирован болезнями сердца и выступает в качестве второй фазы острой левожелудочковой недостаточности. Первая фаза, сердечная астма, характеризуется накоплением жидкости в тканях легкого. После того, как эта отечная жидкость проходит в альвеолы, наступает отек легкого.
Различают 2 вида острой легочной недостаточности:
1 вид связан с различными заболеваниями сердца, а 2 возникает из-за повышенной проницаемости мембран альвеол.
К тому же выделяют смешанную форму, вызванную неврогенными состояниями.
Подобное деление обусловлено причинами, которые вызывают это неотложное состояние:
- Токсическое воздействие при инфекциях бактериального характера;
- Передозировка лекарственных средств или наркотиков, сепсис;
- Болезни сердечной недостаточности;
- Патологии легких и бронхов;
- Предрасположенность к образованию тромбов;
- Травмы грудной клетки;
- Почечная и печеночная недостаточность;
- Нарушение кровообращения.
К тому же существует ряд факторов, которые способствуют проявлению приступа:
- Стрессы и психические напряжения;
- Сильные физические нагрузки;
- Злоупотребление алкоголем и никотином;
- Резкая смена погодных условий;
- Беременность;
- Предменструальное состояние;
- Обострение хронических болезней;
- Бесконтрольный прием лекарственных препаратов.
Болезнь протекает в двух стадиях. На первой плазма крови пропаривается в ткани легких, а затем, на 2 стадии, проникает внутрь альвеол. В этот момент наступает альвеолярный отек.
Чаще всего отек легких диагностируется у людей после 40 лет, у детей он встречается значительно реже, чаще всего при недостаточности левого желудочка сердца.
Клиническая картина
Определить такое состояние несложно, если знать основные признаки проявления. По скорости развития определяют молниеносный, острый, подострый и затяжной отёк.
Спровоцировать отёк могут активные физические упражнения, сильные переживания или резкого изменение положения тела. В некоторых случаях перед этим состоянием появляются так называемые предвестники. Это может быть прогрессирующая одышка, учащённое дыхание, регулярное покашливание и влажные хрипы в лёгких.

Первым симптомом отёка станет боль в груди и чувство сдавливания. После этого возрастает двигательная активность и нарастает одышка. Больному тяжело не только вдыхать, но и выдыхать. Человеку не хватает кислорода, сердцебиение у него слишком учащено, на коже выступает холодный и липкий пот. Кожа становится синюшного оттенка. В самом начале кашель сухой, затем он постепенно переходит во влажный. В конце мокрота становится пенистой и розоватой. В особо тяжёлых случаях пена может выделяться из носовых проходов.
Ярким симптомом изменения в лёгких является громкое и клокочущее дыхание, оно частое и прерывистое. Больной сильно напуган. Сознание может быть спутано. По мере нарастания клиники давление сильно падает и пульс плохо прощупывается.
Больному очень тяжело дышать, он принимает вынужденное сидячее положение, так дышать ему намного легче. Даже неопытный человек может отметить синеву губ у больного. В некоторых случаях влажные хрипы слышны даже без стетоскопа.
При молниеносной форме все опасные симптомы развиваются очень стремительно, буквально за считанные минуты. Из-за резкого развития спасти пациента при такой форме очень тяжело.
При затяжной форме патологии симптоматика нарастает постепенно и прогноз намного лучше, чем при стремительной и острой форме.
Неотложная помощь
Неотложная помощь при отёке лёгких оказывается в несколько последовательных этапов. Человек, оказывающий помощь, должен действовать решительно, но очень осторожно. Необходимо придерживаться такого алгоритма действий:
- Больному придают полусидящее положение, при таком положении тела дышать намного легче. Это считается оптимальным положением тела при отёке лёгких;
- При необходимости из верхних дыхательных путей удаляют слизь. Если человек в сознании, он может высморкаться, если больной в бессознательном состоянии, то прибегают к отсасыванию слизи резиновой спринцовкой;
- Делают ингаляцию парами спирта. Необходимо брать 70% медицинский спирт;
- На конечности накладывают венозные жгуты;
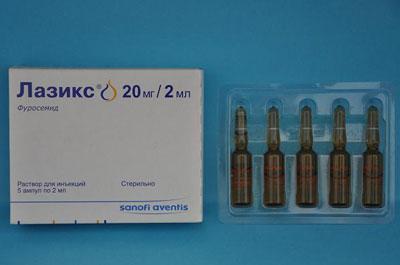
- По показаниям врача внутривенно вводят раствор Лазикса, если эффекта от лекарства нет. То спустя 20 минут вводят более высокую дозу;
- Вводят Эуфиллин и Преднизолон.
В неотложную помощь входит также введение никотиновой и аскорбиновой кислоты, а также раствора гидрокарбоната натрия.
Если у человека есть симптомы отёка лёгких, в качестве первой помощи ему можно дать таблетку нитроглицерина. Но такие действия должны быть согласованы с врачом.
Тактика медсестры
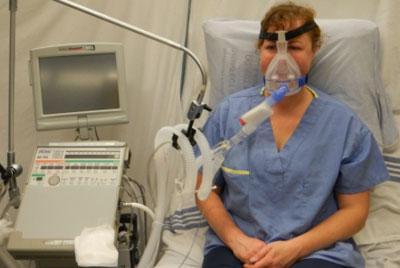
Если около больного оказалась медицинская сестра, то тактика неотложной помощи будет такая:
- Оперативно ставят в известность доктора;
- Больного удобно усаживают, под спину подкладывают подушки, а ноги должны свисать вниз;
- Если человек сильно нервничает, медсестра должна его успокоить;
- С больного снимают всю сдавливающую одежду. Это могут быть ремни, галстуки, вещи с тугими резинками и бюстгальтер;
- Если человеку стало плохо в доме, то необходимо открыть окна, чтобы обеспечить приток свежего воздуха;
- До приезда врача необходимо регулярно контролировать состояние больного. Для этого следует измерять пульс и давление. Данные лучше записывать, чтобы потом показать врачу;
- Больному кладут под язык таблеточку нитроглицерина, чтобы улучшилось питание миокарда;
- Через несколько минут после приёма нитроглицерина больному измеряют давление, если систолический показатель высокий, то дают ещё одну таблетку;
- Чтобы разгрузить малый круг кровообращения, необходимо наложить жгуты на все конечности или только на ноги;
При накладывании жгутов нужно обращать внимание на то, чтобы они не передавили артерии. Накладывают жгуты не больше чем на 15 минут, снимают с конечностей постепенно.
- Если отёк лёгких наблюдается при нахождении пациента в больнице, то ему сразу обеспечивают вдыхание чистого и увлажнённого кислорода;
- Тактика лечения определяется лечащим врачом.
Стоит знать, что первые симптомы отёка лёгких чаще всего проявляются в ночное время, поэтому постовым медсёстрам нужно проявлять бдительность. От внимательности этих медработников зависят жизни пациентов.
Начинать оказывать доврачебную помощь при отёке легких нужно как можно раньше. При вовремя начатом лечении прогноз очень хороший. На полное выздоровление больного уходит пару недель. Если же опасное состояние своевременно не заметили и не оказали первую помощь, всё может закончиться очень печально. Отёк лёгких нередко приводит к смерти пациентов.
Можно ли применять рецепты народной медицины
При появлении симптомов отека легких необходима срочная профессиональная помощь, позволяющая избежать опасных последствий. Соответственно рецепты народной медицины на данном этапе не относятся к альтернативному лечению. Даже самый популярный отвар либо настойка не в состоянии заменить фармацевтические препараты. Но при успешной стабилизации состояния пострадавшего растительные компоненты могут быть применены в качестве дополнительных методов. Они позволяют справиться с некоторой остаточной симптоматикой — кашлем либо отделением мокрот. Предварительная консультация врача при этом необходима. Наиболее востребованы следующие рецепты:
- Отхаркивающий отвар готовят из семян аниса в количестве трех маленьких ложек и стакана натурального жидкого меда. Смешав компоненты, их требуется проварить еще 15 минут, после чего добавить в состав ½ маленькой ложки соды.
- Если был диагностирован кардиогенный отек легких, для устранения мокроты можно использовать корни алтея. Отвар готовят следующим образом: две большие ложки измельченного высушенного сырья заливают кипятком в объеме 300 мл. Емкость помещают на малый огонь, доводят до кипения и выдерживают 10 минут, настаивают средство 60 минут. Отфильтрованную жидкость принимают до 5 раз в день перед едой. Разовая доза составляет одну большую ложку.
- Можно использовать семя льна. Для приготовления отвара четыре больших ложки ингредиента заливают литром воды, доводят до кипения, снимают средство с плиты и настаивают в тепле. Затем его фильтруют и пьют до шести раз в день с интервалом в 2—2,5 часа. Объем каждой порции составляет ½ стакана.
- Еще одно признанное средство — отвар корней синюхи. Большую ложку измельченного компонента заливают 500 мл воды, помещают емкость на водяную баню, выдерживают 37—40 минут. После фильтрации дают пострадавшему 50—70 мл питья за один раз после приемов пищи. В течение дня необходимо принять средство четыре раза.
- Применяют и семена петрушки. Отвар готовят, заваривая в стакане кипятка четыре маленьких ложки измельченного ингредиента. Затем средство ставят на огонь, кипятят на протяжении 20 минут. После отвар настаивают до охлаждения, фильтруют. Принимать его требуется четыре раза в день после приемов пищи. Объем каждой порции составляет одну большую ложку.
Следует отметить, что даже при правильно проведенном лечении прогноз после легочного отека редко благоприятен. Для обеспечения выживаемости на протяжении года требуется постоянное наблюдение специалистов.
( 1 оценка, среднее 4 из 5 )
Источник
