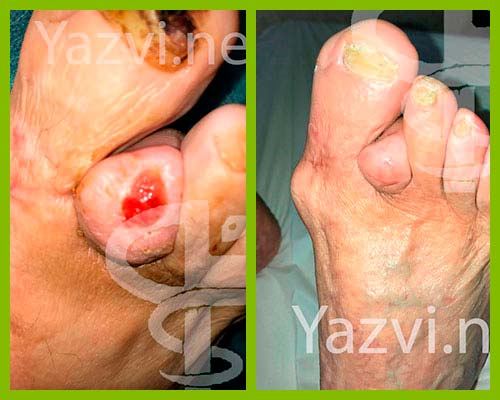
Лечение сердечные отеки и язвы ног
Идиопатические отёки возникают без видимой причины, хотя без причины ничего не бывает, возникают у женщин бальзаковского возраста и несколько избыточного веса. Как правило, у мужчин они отмечаются на порядок реже. Отёчность заметна и на ногах, и на руках, особенно в жаркую погоду. Скорее всего, они имеют ту же причину, что и отёчность при предменструальном синдроме – цикличное колебание гормонов с избыточной продукцией эстрогенов и недостатке прогестерона. На короткое время изменяется сосудистая проницаемость и в тканях задерживается натрий, тянущий за собой воду. Переход в следующую фазу цикла уводит отёчность до следующего раза.
При нормальной беременности, во второй половине её, отекают стопы и лодыжки. Это обусловлено изменением уровня гормонов, дополняется некоторыми сложностями венозного оттока из-за увеличенной матки, а также гидростатическим давлением при продолжительном стоянии на ногах. Охранительный режим, когда физическая нагрузка беременной равномерно чередуется с горизонтальным положением тела с приподнятыми подушкой стопами, помогает избавиться от неприятной отёчности без дополнительных лекарственных средств. При патологии беременности, сопровождающейся повышением артериального давления и появлением белка в моче – протеинурии, тоже возникают отёки, но это уже серьёзно, и легко не пройдёт, необходимо лечение.

Наш эксперт в этой сфере:
Заведующий стационаром, врач-терапевт
Позвонить врачу
Отёки ног при заболеваниях сердечно-сосудистой системы
Отёки возникают при следующих патологических изменениях:
- острых и хронических болезных миокарда – сердечной мышцы;
- патологии клапанов – пороках сердца;
- изменениях коронарных сосудов – ишемии миокарда;
- нарушениях сердечного ритма – аритмиях;
- болезнях перикарда – сердечной сорочки.
Отёки входят в комплекс симптомов сердечной недостаточности, когда миокард не способен эффективно выполнять свою насосную функцию или дефекты клапанов не позволяют во время ритмичных сокращений камер сердца разделять предсердие от желудочка, что способствует обратному забросу и постоянному застою в камере остатка крови. При аритмии отделы сердца сокращаются неритмично, то есть неполноценно и не синхронно, нарушая кровоснабжение всех органов и тканей. В результате сбоя сердечных сокращений формируется застой крови в венозной системе.
Развитию сердечных отёков всё же предшествует одышка при физической нагрузке, а затем и в покое. Отёчность нарастает постепенно, начиная со стоп, утолщение мягких тканей двустороннее и симметричное, если нет сопутствующего варикозного поражения вен. Сначала отёчные ткани мягкие, как тесто, распространяясь вверх, застойная межтканевая жидкость меняет консистенцию в нижних отделах на более плотную. На стопе плотная консистенция тканей, в нижней трети голени чуть менее плотная, в средней трети эластичная, а под коленной чашечкой мягкая тестообразная. Отёчность усиливается к вечеру, к утру уплотнение тканей несколько уменьшается, но не проходит совсем.
Связь отёка с заболеванием сердечно-сосудистой системы устанавливается довольно быстро при осмотре пациента и обследовании. Достаточно сделать при аритмии ЭКГ, при клапанном пороке и изменении миокарда на рентгенограмме органов грудной клетки можно увидеть изменение границ сердца и застойные явления в лёгких. К сожалению, удаление отёчности ног возможно только при эффективном лечении первопричины – заболевания сердца. Конечно, на некоторое время помогает изгнание избыточной жидкости с помощью мочегонных препаратов, но быстро развивается устойчивость к лекарствам, приходится увеличивать дозы и добавлять целые мочегонные комбинации.
Отёки ног при заболеваниях вен
Отёки при варикозных узлах вен нижних конечностей далеко не первый симптом, они появляются при довольно запущенном процессе. Как правило, варикозная болезнь проявляется болезненной усталостью и неприятными ощущениями в икроножных мышцах, проходящими при ходьбе. Венозный отёк односторонний, при поражении варикозными узлами вен обеих конечностей отёчность двухсторонняя, но не симметричная. Мягкие ткани ноги плотные, при стоянии, особенно без движений, отёчность усиливается вместе с болезненными ощущениями. В горизонтальном положении с подушкой под стопой отёк уменьшается.
Отёчность развивается медленно, сначала в окололожечной области к вечеру появляется пастозность тканей, при прогрессировании процесса уплотнение мягких тканей распространяется выше лодыжки и становится ощутимым уже к середине дня. При тяжёлом поражении вен конечности отёки не проходят к утру даже при возвышенном положении ноги во время ночного сна. Беспокоит пациента не столько отёчность, сколько боли и быстро нарастающая усталость в ногах, к которым позже присоединяются трофические изменения кожи вплоть до незаживающих язв. При лечении венозной патологии уменьшается и отечность ног.
Отёки ног при атеросклерозе сосудов
При атеросклеротическом поражении артерий любого диаметра развивается ишемия – недостаток питания конечности, что выражается в уменьшении её объёма, как бы «усыхании» в размере. Но когда при сужении просвета артерии, она дополнительно закупоривается образующимся тромбом, возникает острая ишемия конечности, которая характеризуется увеличением отёчности ткани ниже уровня блока сосуда. При образовании тромба «на месте» ишемия нарастает постепенно, при приплывшем с током крови тромбе и не прошедшем по диаметру через атеросклеротическое сужение, что называется «эмболией» – ишемия развивается буквально в течение нескольких часов.
Внезапное прекращение артериального кровоснабжения – острая ишемия конечности сопровождается яркой клинической картиной с нарастающей интенсивностью болевого синдрома, онемением конечности с неприятными ощущениями – парестезиями. Кожа на фоне нарушения кровотока становится бледной, приобретает мраморные разводы, синеет и очень сильно отекает – «столбообразно». Состояние очень тяжёлое, требует срочного хирургического вмешательства для восстановления проходимости сосуда, во избежание развития гангрены с последующей ампутацией.
Отёки ног при почечной патологии
Отёки обусловлены развитием почечной недостаточности при остром или хроническом заболевании почек. Довольно длительное время патология почек может существовать скрытно, и даже обследование не всегда способно её выявить, если не нацелено на поиск патологии мочевыводящей системы. Как правило, почечная недостаточность в начальной стадии выявляется очень редко, но и при адекватной диагностике лечение заключается в соблюдение образа жизни при регулярных обследованиях. За несколько лет больной свыкается со своим диагнозом и вполне приличным состоянием, что забывает о нём. Прогрессирует недостаточность почек довольно споро, и отёчный синдром, как её важный симптом, развивается буквально за несколько дней.
Почечная недостаточность может развиться при любом заболевании почек или осложнении «на почки» сахарного диабета или системных заболеваний. К примеру, при остром или хроническом повреждении почечной структурной единицы клубочка – гломерулонефрите развивается, так называемый, нефритический отёк. Он локализуется в областях с рыхлой подкожной клетчаткой, начиная с лица – это по утрам «мешки» под глазами и толстые полупрозрачные от жидкости веки, которые объясняются больными просто: «чаю на ночь попил», и посему такой малостью не считает нужным обременять врача своим посещением.
При усугублении функциональной недостаточности почек отёчность быстро и почти равномерно распространяется по всему телу, стопы и голени как будто раздуваются, в отличие от сердечных отёков, к вечеру они несколько уменьшаются, но назавтра прибывают в ещё большем объёме. Долго не удастся ни обращать внимания на увеличивающуюся отёчность, потому что часто она сочетается с высоким давлением при снижении количества выделяемой мочи. Весь человек «раздувается как подушка» – это анасарка, появляется жидкость в полостях: брюшной, грудной, сердечной сорочке. В этой ситуации требуется гемодиализ и экстренная помощь. Эффективность уменьшения отёков зависит от результатов терапии почечной недостаточности.
Отёки ног при заболеваниях печени
При нарушении функции печени в результате острых и хронических гепатитов любой этиологии не производится в достаточном количестве белок альбумин, и развивается «безбелковый» отёк. Кроме того, при всяком патологическом процессе в печени формируется рубцовая соединительная ткань, вытесняющая печёночные клетки – гепатоциты. Рубцовая ткань – фиброз и цирроз мешает нормальному оттоку крови по венозной системе, сами вены брюшной и грудной полости деформируются варикозными узлами. В брюшной полости задерживается жидкость – асцит, который дополнительно нарушает циркуляцию крови и лимфы, формируя стойкий симметричный и довольно плотный отёк ткани, постепенно поднимающийся от стоп до брюшной стенки. Лечение асцитического синдрома очень сложное и со временем довольно бесперспективное, если нет возможности выполнить трансплантацию печени.
Отёки ног при заболеваниях лимфатической системы конечностей
Поражение лимфатических сосудов и узлов возможно при некоторых острых инфекциях и злокачественных опухолях, травмах пахово-бедренной области, а также после хирургического или лучевого лечения периферических лимфатических коллекторов, «насасывающих» лимфатическую жидкость из определённой анатомической зоны. Поражение лимфатической системы нижней конечности часто называют «слоновостью» из-за схожести формы ноги. Лимфатические отёки отличаются высокой плотностью и устойчивостью, односторонним поражением. При генетической неполноценности лимфатической системы – идиопатической лимфедеме поражение ног двустороннее, но всегда асимметричное.
Отёчность нарастает постепенно, начиная с лимфедемы – мягкого увеличения тыла стопы, которая со временем становится похожей на подушечку, пальцы при этом совершенно нормальных размеров. Постепенно происходит прорастание кожи и клетчатки соединительной тканью с постепенным замещением их рубцовой структурой. Нога как будто одета в небрежно пошитую ватную штанину с разрыхлениями и перемычками, грубыми складками, неправильной формы подушками и мелкими впадинами. Небольшая ранка кожи заживает неделями, из неё сочится прозрачная лимфа, инфицирование стафилококком может привести к рожистому воспалению, существенно усугубляющему имеющийся лимфостаз. Рожистое воспаление часто рецидивирует и каждое обострение дополняет дефекты мягких тканей ноги.
Острый лимфатический отёк – лимфедема развивается при опухолевом поражение паховых, бедренных и забрюшинных лимфатических узлов, а также при большой опухоли органа малого таза. Это очень болезненный, быстро нарастающий отёк ноги, которая становится похожей на столб с мраморными разводами на бледной синюшной коже. При острой блокаде лимфатического оттока отмечаются выраженные трофические нарушения мягких тканей и мелкие тромбозы вен нижних конечностей, нога холодная «как лёд» и пульсация сосудов ослаблена.
Отёк приносит невыразимо болезненные страдания, движения в суставах невозможны из-за запредельного напряжения мягких тканей, больному кажется, что при движении кожа разорвётся. Восстановить функцию поражённого опухолью лимфатического коллектора практически невозможно. Регрессия лимфатического отёка возможна при высокочувствительных к химиотерапии злокачественных опухолях лимфатической системы и злокачественных опухолях яичка, но не при метастазах рака в лимфатические узлы.
Мы вам перезвоним
Оставьте свой номер телефона
Отёки ног при патологии суставов
Несмотря на то, что при поражении сустава отёчность бывает довольно интенсивной, на первый план выходят именно нарушения функции сустава и боли. Отёк вторичен, он вызывается блокировкой оттока лимфатической жидкости в результате воспалительных изменений. Локализуется в области сустава, поэтому всегда односторонний, с довольно чёткими границами, локальным покраснением кожи и увеличением температуры над суставом.
Манифестация отёка следует либо вслед за появлением болей и нарушениями движения, либо параллельно с другими симптомами, но не раньше. При хроническом артрозе и травме сустава клиническая картина отличается только скоростью развития отёка: при артрозе – постепенно, при травме – быстро, с такой же скоростью отёк купируется – спадает в результате терапии.
Возможно развитие отёка ног при сочетании нескольких этиологических причин, каждая из которых самостоятельно способна привести к отёчности. К примеру, отёки ног в результате сердечной недостаточности могут совпасть по времени возникновения с отёчностью при варикозной болезни или хроническом артрозе. В любом случае современные диагностические возможности позволяют провести дифференциальный диагноз и назначить лечение основного заболевания, поскольку отёк нижних конечностей не развивается сам по себе, а всегда имеет причину.
Источник
24.09.2018
Описание сердечных отеков
Нарушение деятельности сердечно-сосудистой системы организма человека можно определить по патологическим изменениям в различных органах и отделах нашего тела. Например, отёчность нижней части ног зачастую связана с сердечными патологиями. Сердечные отеки ног возникают в следствии заболеваний сердечно-сосудистой системы, а способствует этому явлению относительная простота возникновения застойных процессов в наших нижних конечностях. Не надо быть специалистом, чтобы визуально распознать отечность. Чтобы убедиться в том, что причина увеличения в размерах стоп или голени действительно отёчность, достаточно нажать пальцем на отечную область и, если вмятина от пальца сохраняется до 10 секунд, значит это отек.
Сегодня доподлинно известно, что отёчность возникает в следствии застойных процессов в области ног. Провоцирует эти процессы нарушения сократительной способности правых отделов сердечной мышцы, приводящие к увеличению давления в большом круге кровообращения. Вследствие этих нарушений наблюдается переполнение венозного русла, увеличивается давление в капиллярах и кровь через стенки сосудов попадает в окружающие их ткани. Подобные проявления должны стать поводом незамедлительного обращения к врачу. Зачастую сердечные отеки наблюдаются у людей старшего возраста, этому способствуют возрастные изменения органов и систем.
Лечение сердечных отеков
В процессе осмотра врач-кардиолог определяет, действительно ли причиной отёчности является развитие сердечно-сосудистой патологии. Для подтверждения своего вывода пациент может быть направлен на электрокардиографию и ультразвуковое исследование сердца. После подтверждения диагноза врач назначает медикаментозную терапию, основываясь на данных исследований и с учётом индивидуальных особенностей организма пациента. Обычно лечение начинают с применения диуретиков и бета-адренаблокаторов. Эти препараты позволяют наладить работу сердечно-сосудистой системы и снизить симптоматику проявлений.
Вкупе с вышеуказанными назначают препараты, снижающие свёртываемость крови и способствующие улучшению метаболизма кардиомиоцитов. Как и любое заболевание, сердечные отеки хорошо поддаются терапии в начале своего появления. В тех случаях, когда сердечные патологии находятся в тяжелых стадиях своего развития, а медикаментозная терапия не приносит желаемого результата, пациент помещается в стационар для продолжения лечения под постоянным контролем медперсонала. Стоит отметить, что при таком развитии патологии запрещается использование капельниц. Это предотвратит осложнения сердечных заболеваний и предотвратит развитие отека лёгких. Капельницы начинают применять только после устранения отёчности. В качестве сопутствующих лечению используют мочегонные препараты, однако стоит сказать, что их не назначают пациентам с пониженным давлением. В процессе лечения необходимо нормализовать питание. Очень важное значение в развитии застойных процессов играет натрий, который задерживает лишнюю жидкость в организме. Стоит ограничить употребление поваренной соли: диетологи и врачи рекомендуют снизить норму её потребления до 3 грамм в сутки.
Кратковременная отёчность не представляет опасности сама по себе, однако выраженные на протяжении семи дней и более сердечные отеки представляют угрозу, связанную с возможным отмиранием тканей в следствии дефицита их питания. Порой нарушения, вызванные в следствии сердечных отеков, способствуют развитию трофических язв.
Обратившись за помощью к врачу, наберитесь терпения выполнять точно все его предписания.
Навигация по записям
Источник
Лечение трофических язв нижних конечностей является строго индивидуальным для каждого конкретного пациента.
Это связано с многообразием причин, вызывающих их появление. Поэтому важно правильно диагностировать вид язвы.
Для этого проводится цитологическое, гистологическое, бактериологическое и прочие виды исследования. Также применяются методы инструментальной диагностики.
После того, как был установлен точный диагноз, приступают к лечебным процедурам. Лечить трофическую язву можно, как хирургическими, так и медикаментозными методами.
В комплекс лечебных мероприятий входит и местное лечение , направленное на очищение раны от гнойного содержимого и некротических тканей, обработку растворами антисептиков и нанесение мазей, способствующих рубцеванию ран и восстановлению эпителия.
Лечение трофических язв может происходить как в стационаре, так и на дому. О возможности лечения конкретного случая на дому вам расскажет врач.
Большое значение в выздоровлении играют физиотерапевтические процедуры. Лечение может быть консервативным (медикаментозное) и хирургическое, либо их сочетание.
Венозные
Они развиваются при терминальной стадии хронической венозной недостаточности (длительно текущей, нелеченной варикозной болезни, как последствия перенесенного тромбоза глубоких вен – так называемая посттромботическая болезнь).
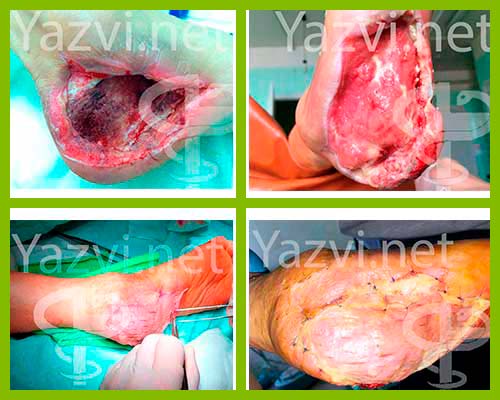
Вероятнее всего в настоящее время, это самый распространенная причина формирования трофической язвы. В нашей клинике мы имеем колоссальный опыт по их лечению. Продемонстрируем некоторые клинические примеры.
Вы видите, что существуют различные методики лечения таких трофических нарушений. Это может быть и консервативная терапия с подбором оптимальных раневых покрытий. Это может быть и хирургическое лечение после правильно проведенного консервативного. Все зависит от объема поражения, величины инфекции, локализации нарушений и много другого.
Артериальные
Такие язвы формируются при поражении артерий преимущественно нижних конечностей. Отличие такого типа трофических язв от венозных в том, что практически ни одна артериальная трофическая язва не сможет зажить без предварительного оперативного лечения пораженных артерий.
И после реконструктивной сосудистой операции начинается консервативное или хирургическое лечение трофических поражений, которое может заключаться в очищении трофических дефектов за счет применения современного перевязочного материала, установки систем отрицательного давления, хирургического удаления нежизнеспособных тканей.
Далее разберем примеры. Их тоже очень много. Прошу обратить внимание, что авторы клинических случаев наши специалисты.

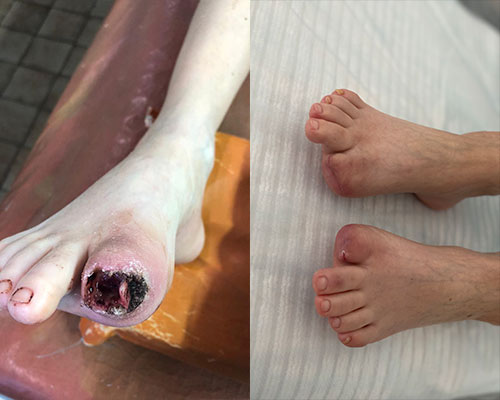
Мужчина, 70 лет
СДС (нейроишемическая форма), Хроническая артериальная недостаточность


Женщина, 81 год
СДС (нейроишемическая форма), Хроническая артериальная недостаточность
Диабетические или синдром диабетической стопы
Синдром диабетической стопы (СДС) – патологическое состояние стопы при сахарном диабете, возникающее на фоне поражения периферических нервов, кожи и мягких тканей, костей и суставов и проявляющееся острыми и хроническими язвами, костно-суставными поражениями и гнойно-некротическими процессами.
Существуют 3 основных типа (клинических форм) синдрома диабетической стопы:
Нейропатическая
Возникает вследствие поражения нервных волокон нижних конечностей. Данный тип наиболее распространенный и имеет благоприятное течение и исходы при правильном подходе к лечению.
Некоторые примеры наших пациентов представлены ниже.
Особенность ведения таких пациентов это то, что поражений артерий нижних конечностей у них не обнаруживают. А ключевые моменты лечения таких больных является – разгрузка пораженной конечности, правильное ведение раневого процесса, регулярный дебридмент раны (очищение), адекватная антибактериальная терапия по посеву из раны. При соблюдении всех вышеуказанных пунктов исходы лечения таких пациентов обычно благоприятные.
Нейроишемическая
Нейроишемическая форма синдрома диабетической стопы возникает вследствие поражение артерий и нервных волокон нижних конечностей.
Для этой формы поражения характерно сочетание 2-х патогенетических механизмов: диабетической ангиопатии и нейропатии. Соответственно, для клинической картины этой формы характерно сочетание как сосудистых, так и неврологических признаков поражения конечностей со взаимным отягощением.
Ниже мы приведем примеры лечения наших пациентов.
Стопа Шарко или остеоартропатическая форма
Тяжелое поражение костно-суставного аппарата стопы, которое ведет часто к необратимым его изменения на фоне течения сахарного диабета. Довольно тяжело текущая клиническая форма синдрома диабетической стопы.
Подробно данное заболевание описано в нашей основной статье.
Прочие формы язв
- Гипертонические. Синдром Мартореля – локальные артериовенозные шунты.
- Язвы, развивающиеся при системных заболеваниях (болезни крови, обмена веществ, коллагенозы, васкулиты).
- Нейтротрофические. Возникающие при денервации на фоне заболеваний или травм нервных стволов в зонах избыточного давления.
- Рубцово-трофические. Образуются на поверхности послеоперационных или посттравматических рубцов.
- Фагеденические – прогрессирующая эпифасциальная гангрена.
- Застойные. Образуются на фоне недостаточности кровообращения и отечного синдрома при сердечно-сосудистой патологии.
- Пиогенные. Развиваются на фоне гнойных заболеваний кожи конечностей при несоблюдении правил личной гигиены.
- Специфические и инфекционные – сифилитические, туберкулезные (болезнь Базена), лепрозные, язва Бурули, тропическая язва, тропические фагеденические язвы, лейшманиоз, риккетсиоз, онхоцеркоз.
- Малигнизированные – новообразования кожи.
- Язвы при токсическом эпидермальном некролизе Лайелла.
- Язвы при врожденных пороках развития сосудистой системы – ангиодисплазиях.
- Лучевые.
- Язвы, развившиеся вследствие воздействия физических факторов (ожоги, отморожения).
- Артифициальные. Искусственные язвы с целью симуляции и членовредительства
Виды лечения трофических язв
На сегодня основными методами лечения являются следующие:
- Хирургическое лечение
- Физиотерапевтические процедуры
- Эластическая комперессия
- Местное лечение
- Системное лечение (медикаментозная терапия)
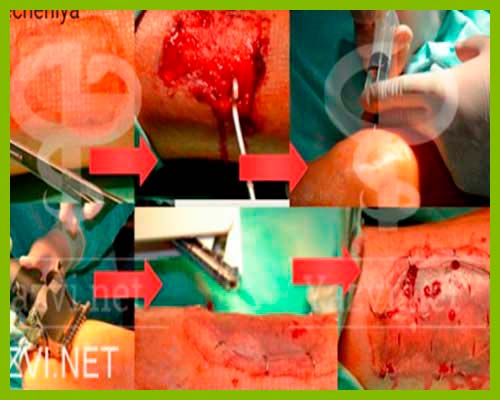
Хирургические методы – это оперативное вмешательство, во время которого выполняется иссечение отмерших тканей и удаление очага воспаления. К ним относятся:
- Кюретаж и вакуумирование
- VAC-терапия (вакуумная терапия)
Это лечение низким отрицательным давлением (-125 мм рт.ст.) с использованием губчатых повязок из полиуретана.
Этот метод позволяет быстро и эффективно удалять из раны гнойный экссудат и способствует уменьшению отека вокруг язвы, ее глубины и внешних размеров; усиливает микроциркуляцию крови в мягких тканях нижних конечностей и активирует процесс формирования новой грануляции.
При этом снижается вероятность возникновения осложнений.
Вакуумная терапия создает влажную среду внутри раны, которая является непреодолимым барьером для бактерий и вирусной инфекции.
В нашем центре возможно установление мобильных VAC-систем PICO – специальная система, собирающая содержимое раны в специальную губку.

- Методика «виртуальной ампутации»
Ее суть заключается в резекции плюснефалангового сустава и плюсневой кости, без нарушения у стопы анатомической целостности.
При этом устраняются проблемы с избыточным давлением и очаги костной инфекции.
- В лечении синдрома Марторелла (гипертонической язвы) используется методика чрезкожного прошивания венозно-артериальных фистул, с целью их разобщения. Операция производится по краям язвы.
- Трансплантация кожи используется при трофических изменениях не имеющих тенденции к самостоятельному заживлению (нет краевой, либо островковой эпителизации) или при их достаточной величине (и пациент не желает ждать долгий срок для окончательной эпителизации трофической язвы). Трансплантаты берут в основном с передней поверхности бедер с помощью специального аппарата дерматом.
На всех стадиях лечения обязательно должна выполняться эластическая компрессия (в случае отсутствия артериальной недостаточности нижней конечности).
Чаще всего это – бандаж из нескольких слоев эластичных бинтов ограниченной растяжимости, которые необходимо ежедневно менять.
Такой вид компрессии применяют при открытых язвах венозного происхождения. Компрессия значительно уменьшает отеки и диаметр вен, улучшает кровообращение в нижних конечностях и работу лимфадренажной системы.
Для лечения язвы при варикозе рекомендуется перманентная эластическая компрессия с использованием медицинского трикотажа «Сигварис» или «Меди» класс компрессии II или III.
Для осуществления прерывистой компрессии при пиогенных, застойных и прочих видах можно использовать специальные компрессионные повязки под названием «Сапожок Унна» на цинк-желатиновой основе или «сапожок Air Cast».
На первом этапе (стадия мокнущей язвы) местное лечение направлено на очищение язвы от отмершего эпителия и болезнетворных бактерий.
Оно включает:
- Промывание раны растворами антисептиков: марганцовки, фурацилина, хлоргексидина, мирамистина, пронтосана, октенисепта, ловасепта. Стоит воздерживаться от использования перекиси водорода.
- Подбор специального перевязочного материала для этой стадии раневого процесса. На этой стадии ведется активное системное лечение/

На втором этапе, который характеризуется начальной фазой заживления, образованием рубцов и ростом грануляционной ткани, в лечении
используются заживляющие мази при трофических язвах – солкосерил, актевигин, эбермин и пр.
На этом этапе используются специальные раневые покрытия свидерм, гешиспон, альгимаф, альгипор, аллевин и другие современные перевязочные материалы, способствующие росту грануляционной ткани, окончательному лизису некротически измененных тканей, впитывания раневого отделяемого.

На третьем этапе, который характеризуется окончательной регенерацией раневой поверхности (эпителизацией), используется специальный перевязочный материал ее стимулирующий: губки, мази.
На последующих этапах медикаментозное лечение направлено на устранение основного заболевания, являющегося причиной возникновения трофической язвы.

Системное лечение (медикаментозная терапия)
Курс лечения медикаментами обязательно сопровождает любую хирургическую операцию.
Он может быть проведен и в качестве самостоятельной терапии при некоторых формах трофических язв, средней и легкой степени развития.
Лечение медикаментами делится на несколько этапов, в зависимости от стадии протекания заболевания. Ни одна, даже самая “несложная” с хирургической точки зрения трофическая язва не должна обходиться без фонового грамотного медикаментозного лечения.
Системно применяют следующие препараты:
- Ангиопротекторы;
- Дезагреганты;
- Антибактериальные препараты;
- А также препараты, ускоряющие регенерацию тканей.
Физиотерапевтические процедуры
Для повышения эффективности лечебных процедур, на стадии заживления назначается одна из физиотерапевтических (аппаратных) процедур:
- Лечение локальным отрицательным давлением в барокамере Кравченко. Рекомендуется при атеросклеротических (артериальных) язвах.
- Низкочастотная ультразвуковая кавитация. Способствует усилению воздействия антисептиков и антибиотиков на вирусные микроорганизмы, обитающие внутри язвы.
- Лазерная терапия. Применяется для снятия мучительных болей, устранения воспалительного процесса, симулирования к регенерации клеток эпидермиса на биологическом уровне.
- Магнитная терапия. Рекомендуется в качестве седативного, противоотечного, обезболивающего и сосудорасширяющего воздействия.
- Ультрафиолетовое облучение назначается для повышения сопротивляемости организма различным инфекциям.
- Терапия озоном и азотом (NO-терапия) – способствует повышению усвоения кислорода клетками кожного покрова и активизирует рост соединительной ткани.
- Для полного восстановления рекомендуется бальнеотерапия и грязелечение.
Прием ведет Фомин Кирилл Николаевич:
- Сердечно-сосудистый хирург
- Врач-хирург с направлением гнойно-септической хирургии
- УЗИ-специалист
- Член ассоциации сосудистых хирургов России, член Российского общества ангиологов и сосудистых хирургов, член Европейского общества сердечно-сосудистых хирургов (ECVS), член Европейского общества сосудистых хирургов (ESVS)
- Специализируется на диагностике и лечении артериальной и венозной
патологии, на лечении трофических язв, хронических незаживающих ран.
Владеет методикой ультразвукового исследования сосудов
- Занимается лечением гнойно-воспалительных заболеваний мягких тканей (гнойная амбулаторная хирургия)
- Имеет опыт работы в многопрофильных стационарах города Санкт-Петербурга
- Регулярно выступает с докладами, на тему научной и практической деятельности в городах страны. Участвует в проведении мастер-классов по лечение сложных ран нижних конечностей в различных лечебных учреждениях России

Источник