Лазер для удаления отеков

Макула (желтое пятно) — это центральная часть сетчатки глаза, на которой фокусируется пучок света. При такой патологии, как макулярный отек, нарушается центральное предметное зрение. В зависимости от вызвавших его причин, отек принимает различные формы. От разновидности данного заболевания зависит способ лечения.
Причины макулярного отека

Диаметр макулы составляет примерно 5 мм, но именно эта небольшая часть глазного яблока состоит из фоторецепторов — светочувствительных клеток, отвечающих за центральное предметное зрение человека.
Если в области желтого пятна скапливается жидкость, образуется отек макулы. Его также называют синдромом Ирвина-Гасса, впервые описавшего данное состояние желтого пятна. Отек зачастую является признаком одного из следующих офтальмологических заболеваний:
- диабетическая ретинопатия;
- тромбоз центральной вены сетчатой оболочки;
- увеиты (различные воспаления сосудистой оболочки глаза);
- отслоение сетчатки;
- глаукома;
- новообразования в органах зрения (как доброкачественные, так и злокачественные).
Также макулярный отек бывает осложнением после операции на глазах (например, после удаления катаракты), результатом тупой травмы глазного яблока или отравления токсическими веществами.
Существуют и не глазные болезни, сопровождающиеся макулярным отеком:
- инфекционные заболевания (ВИЧ, туберкулез);
- патологии почек;
- заболевания головного мозга (менингит) и травмы головы;
- болезни крови;
- аллергия;
- атеросклероз;
- ревматизм.

Факторов, провоцирующих отечность центральной части сетчатки, достаточно много. При обнаружении такого симптома назначается комплексное обследование. Пациенту придется провериться у нескольких специалистов, а не только у офтальмолога.
Формы отека (макулярного)
Причина синдрома Ирвина-Гасса влияет на то, в какой форме он будет развиваться. Так, диабетический макулярный отек является следствием поражения сосудов сетчатки, что случается при диабетической ретинопатии.
Тромбоз вены сетчатки вызывает кистозный отек макулы. Жидкость проникает в околососудистую область глаза и остается в центре сетчатой оболочки.
Воспаления сетчатки и травмы глаза приводят к сращению соединительных мембран, связывающих с сетчаткой стекловидное тело. Оно начинает оказывать тянущее воздействие на сетчатую оболочку, провоцируя отек.
Симптомы, возникающие при макулярном отеке
Любая форма синдрома вызывает серьезные нарушения зрения. Пациенты жалуются на:
- размытое изображение в центральной зрительной области;
- розоватый цвет получаемого глазами изображения;
- фотофобия;
- ухудшение остроты зрения, которая изменяется в зависимости от времени суток;
- визуальные искажения предметов (деформируются прямые линии видимых объектов).

Если симптомы отека замечены своевременно, серьезных нарушений зрения не будет, хотя и восстанавливается оно очень медленно (от двух месяцев до года). Хронический отек (макулярный) может привести к необратимым повреждениям рецепторов сетчатки, которые замещаются фиброзной тканью, что вызывает сильное ухудшение центрального видения без возможности дальнейшей коррекции.
Диагностика синдрома Ирвина-Гасса
Потенциально отек макулярный может привести к полной слепоте, поэтому важно вовремя начать лечить патологию. Своевременно начатое лечение позволяет не только остановить развитие заболевания, но и восстановить зрение. Для диагностирования синдрома используются стандартные и специализированные методы исследования:
- Офтальмоскопия (осмотр глазного дна). Локальный отек макулы этот метод выявить не позволит, поэтому могут понадобиться дополнительные исследования.
- Тест Амслера (сетка или решетка Амслера) — черный квадрат с множеством маленьких квадратов внутри на белом фоне и черной точкой посередине. Пациент смотрит на решетку с расстояния 30 см одним глазом, через 5 секунд приближается к сетке на 20 см и снова смотрит в ее центральную точку. Через 5 секунд обследуемый вновь занимает исходное положение. Если центральное зрение не нарушено, человек видит все линии и углы без искажений. При повреждениях сетчатки линии квадрата искривляются.
- Оптическая когерентная томография (ОКТ) — метод обследования, позволяющий оценить изменения сетчатки, ее толщину, объем.
- Флюоресцентная ангиография (ФАГ) — исследование, которое помогает выявить области ишемии сетчатой оболочки и сосудистые нарушения.
- Гейдельбергская ретинальная томография — лазерное сканирование сетчатки, позволяющее определить ее толщину в центре.
Для постановки диагноза врач подбирает методику индивидуально для каждого пациента.
Макулярный отек: лечение синдрома
Отек макулярный лечится тремя способами: консервативным (медикаментозным), хирургическим и лазерным. Выбор метода лечения зависит от формы, которую принял отек. Кистозный тип синдрома лечат с помощью противовоспалительных препаратов. Макулодистрофию, сопровождающуюся отеком, устраняют посредством хирургического вмешательства. При макулярном диабетическом отеке наиболее эффективным является лазерный способ лечения — лазерная фотокоагуляция сетчатки. Рассмотрим данный способ подробнее.
Диабетический макулярный отек: лазерное лечение
Лазерная коагуляция сетчатки — это малоинвазивная процедура, которая проводится амбулаторно под местной анестезией. Суть операции заключается в следующем: сетчатая оболочка прижигается лазером и припаивается к сосудистой оболочке. Сосуды после этого перестают разрастаться и кровоточить. У людей с диабетом после такой процедуры перестает снижаться острота зрения.
Лазерная коагуляция применяется для лечения разрывов и отслоения сетчатки, вызванных самыми различными причинами. Такая процедура назначается даже беременным, у которых обнаружена отслойка сетчатой оболочки. После фотокоагуляции женщинам разрешают рожать естественным путем.
Однако есть и ряд противопоказаний к такому лазерному лечению:
- ретинальные кровоизлияния (излияния крови на сетчатку и области глаза рядом с ней);
- помутнение роговицы, стекловидного тела, хрусталика (нарушения прозрачности оптических сред помешает врачу следить за глазным дном в ходе процедуры);
- разрастание сосудов радужки;
- кровоизлияние в стекловидное тело из-за повреждения сосудов сетчатки (гемофтальм);
- острота зрения менее 0.1 (это противопоказание является относительным и врач может принять решение в пользу проведения процедуры).
Любая форма катаракты, бельмо, дистрофия роговой оболочки, деструкция стекловидного тела — все это становится ограничением для назначения процедуры.
Как проходит лазерная коагуляция?
Лечение макулярного отека лазером полностью безболезненное и бескровное. Процедура длится всего 20-30 минут. Пациенту не нужно брать отпуск или больничный. Через пару часов после процедуры он сможет покинуть клинику. Перед началом лазерного лечения больному закапывают в глаза обезболивающие капли и мидриатический препарат для расширения зрачка. Через 10-15 минут врач приступает к коагуляции. Пациент во время нее сидит неподвижно и смотрит перед собой в одну точку. Двигать глазами запрещено. Врач наводит лазер на сетчатку. Под его воздействием повышается температура тканей глаза, что приводит к их свертыванию (коагуляции). Лазер образует плотное соединение между сетчаткой и сосудистой оболочкой, устраняя полость, появившуюся в результате отслоения или разрыва.
Чтобы полностью проникнуть во внутренние среды глаза, на него устанавливается зеркальная линза Гольдмана. Она помогает точно локализовать зону воздействия лазера. Во время процедуры оперируемый может видеть вспышки света, издаваемые лазером, но при этом боли или иного дискомфорта он не ощущает. За ходом коагуляции врач наблюдает через стереомикроскоп, обеспечивающий объемное восприятие.
Реабилитационный период после лечения лазером макулярного диабетического отека
Обычно после операции пациенту какое-то время приходится ограничивать себя при занятиях спортом, работе за компьютером, нельзя употреблять некоторые продукты питания. После лазерной коагуляции нужно первые два-три дня закапывать в глаза капли, прописанные офтальмологом. Также надо защищать глаза от ультрафиолетовых солнечных лучей и яркого света. На улицу в дневное время лучше выходить в солнцезащитных очках. От зрительных нагрузок в первые несколько дней тоже лучше отказаться. В ближайшие две-три недели придется ограничить и физическую активность. Физическая культура не противопоказана. Однако поднимать тяжести очень опасно. Это может привести к рецидиву заболевания.
Так как макулярный диабетический отек вызван сахарным диабетом, то пациенту нужно постоянно следить за своим питанием и уровнем глюкозы в крови.

Врач после лазерной процедуры назначит день следующего осмотра. Пропускать его нельзя. Лазерная коагуляция — безопасный метод лечения, но и он не лишен недостатков. Могут возникнуть некоторые осложнения.
Лазерное лечение сетчатки: осложнения
Любая операция предполагает определенные риски. Возможными последствиями лазерной коагуляции могут стать:
- развитие воспалительного процесса в конъюнктиве, возникающее вследствие несоблюдения пациентом гигиены в период восстановления (воспаление лечится каплями в течение 4-5 дней);
- отек роговицы, который сопровождается временным снижением зрительных функций;
- нарушение оттока внутриглазной жидкости, вызываемое отеком цилиарного тела.
Эти осложнения проявляются почти сразу после процедуры. Позже пациент может столкнуться с лучевой катарактой, ухудшением сумеречного видения и дефектами в поле зрения. В этих случаях потребуется пройти новый курс лечения. Чтобы избежать осложнений, необходимо соблюдать все рекомендации окулиста.
Диабетический отек макулы — заболевание очень серьезное, но оно не является приговором для пациента. Если больной сахарным диабетом будет вести здоровый образ жизни и регулярно обследоваться, то ему удастся предотвратить или вовремя обнаружить глазные и другие патологии.
Источник
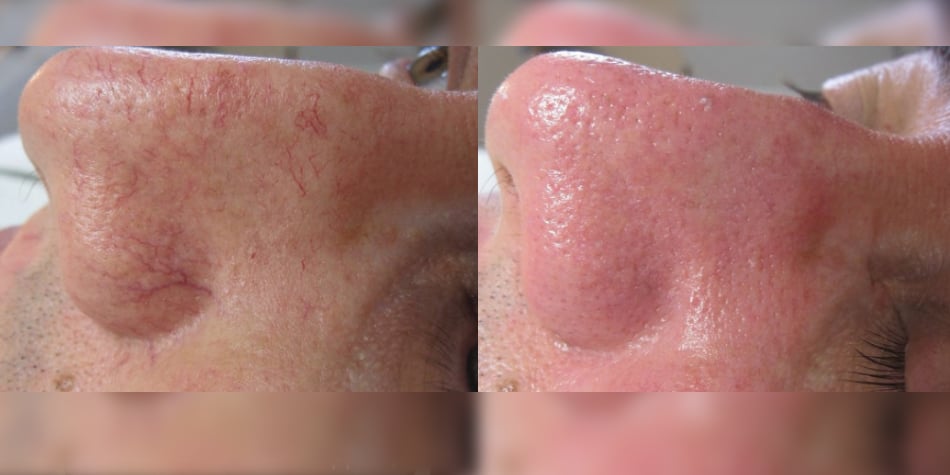
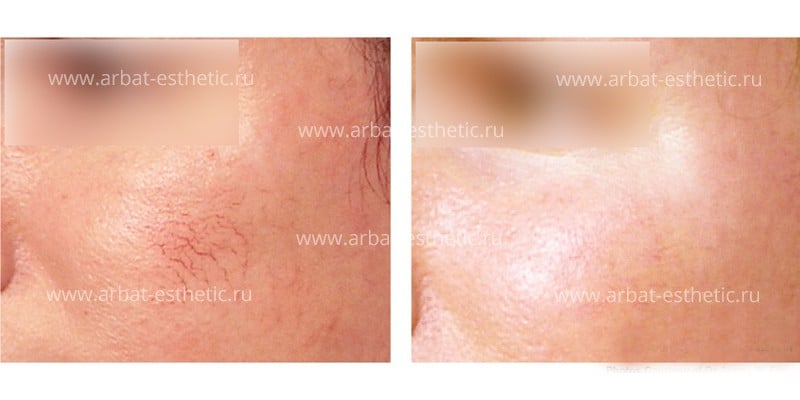
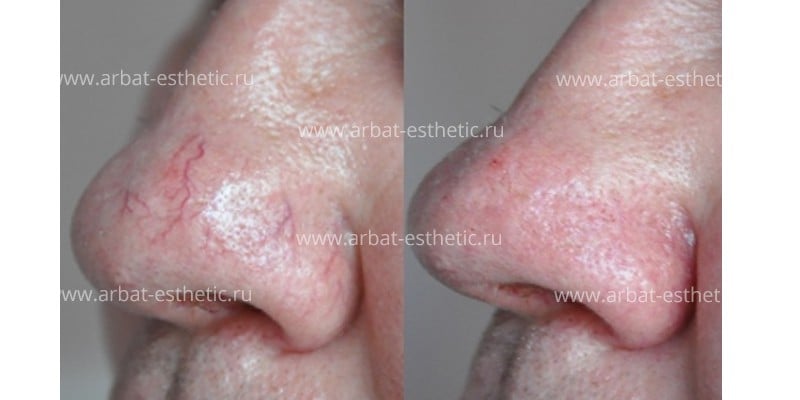
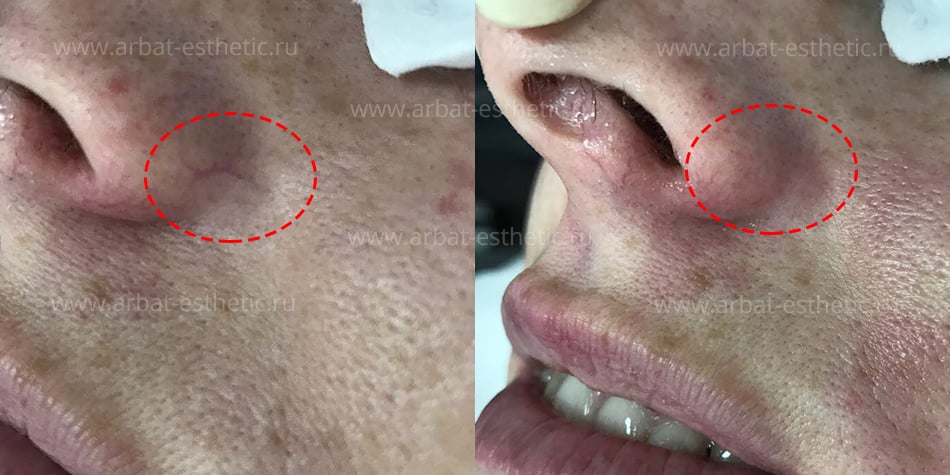
Расширение капилляров в верхнем слое кожи (эпидермисе) выглядит на лице как покраснение небольших участков — крыльев носа, подбородка или обширной поверхности – лба, щек. Лицо приобретает нездоровый и неухоженный вид, который не устраивает ни мужчин, ни женщин любого возраста.
Главный метод удаления мелких капилляров
Фототермолиз – нагревание кровеносных сосудов при помощи световой энергии, позволяет за одну процедуру устранить этот недостаток.
Вопреки распространённому мнению, использование лазерных технологий для удаления капилляров на лице совсем не обязательно: сосудики небольшие и слабые, поэтому с задачей прекрасно справляется IPL технология ( читать про этот метод).
Приятным бонусом является общее омоложение кожи после IPL процедур, чего нельзя добиться при помощи диодных и Nd:yag лазеров.
Максимальный эффект достигается при проведении процедуры на аппарате InMode с насадкой Lumecca, которые используются в клинике «Арбат Эстетик».
Как проводится удаление капилляров и сосудистой сетки?
Перед удалением сосудов и капилляров врач-косметолог очищает пациенту кожу и наносит специальный проводящий гель, на глаза надевает защитную повязку или очки.
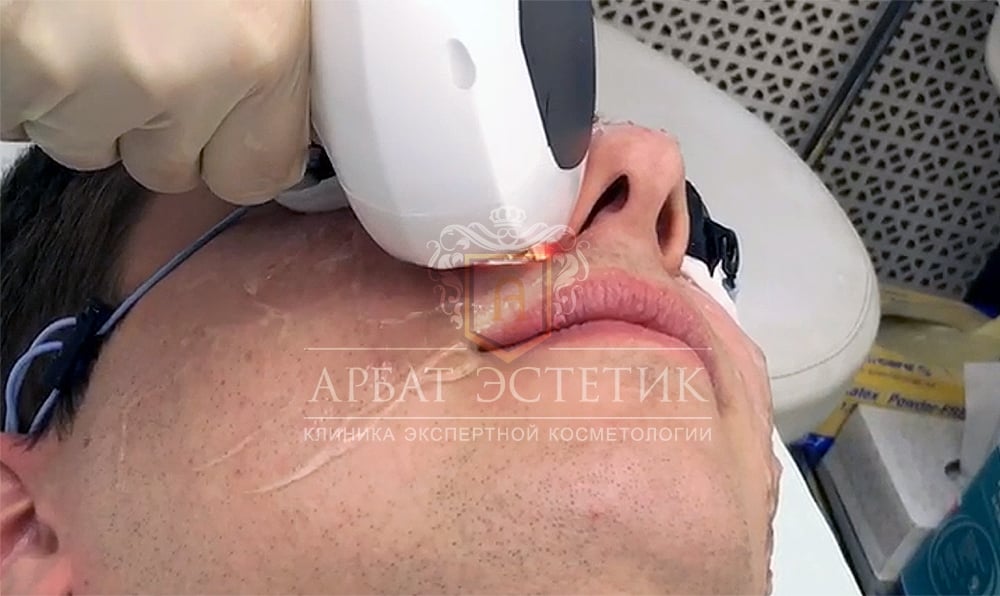
Специалист настраивает параметры прибора и начинает воздействовать на проблемные участки фотовспышками. Гемоглобин, поглощая световую энергию, нагревается, и как бы «склеивает» капилляр, закрывая ток крови. Кровь перестает поступать, и через некоторое время этот участок рассасывается.
Эстетический эффект применения IPL технологии виден после первой процедуры.
Удаление капилляров и сосудистой сетки насадкой Lumecca проходит безболезненно для большинства пациентов. При проведении сеанса фототерапии пациент может испытывать ощущения тепла и покалывания. Естественная реакция кожи на световое воздействие – это небольшие покраснения и отеки, которые проходят в течение недели.
Время проведения процедуры
Продолжительность фототерапии IPL зависит от распространенности сосудистой сетки и от глубины залегания проблемных капилляров. В большинстве случаев сеанс длится не больше 15-30 минут.
Время процедуры для отдельных областей лица:
- Лоб – 10-15 минут
- Нос – 5-10 минут
- Область щек – 10-15 минут
- Подбородок – 5-10 минут
- Всё лицо полностью – 20-30 минут.
Сколько процедур необходимо
Большинству пациентов IPL технология помогает избавиться от покраснений на лице за один сеанс. В случае глубокого расположения сосудов или их обширного распространения(к примеру, в случае розацеи) могут понадобиться 3-5 процедур.
Эффект от удаления сосудов и сосудистой сетки по технологии IPL
Кроме устранения покраснений, процедура оказывает омолаживающий эффект, особенно после курсового применения:
- Разглаживаются мелкие морщины
- Повышается упругость и эластичность кожи
- Улучшается цвет лица
- Исчезает пигментация
- Кожа выглядит более здоровой и ухоженной
Преимущества технологии Lumecca
- Эффективная – благодаря большой поверхности воздействия насадки время процедуры сокращается до нескольких минут, а результат виден после первого сеанса
- Омолаживающая – тепловое воздействие лазерного широкополосного лучастимулирует выработку коллагена, в результате чего повышается упругость и эластичность кожи, разглаживаются морщины
- Безопасная и комфортная – за счет использования системы контактного охлаждения кожи ожоги не возникают даже при длительной работе насадки.
- Универсальная – подходит для коррекции эстетических дефектов на светлой коже и на смуглой, на лице и на других частях тела
- Всесезонная – может проводиться в любое время года, даже летом
ВАЖНО ЗНАТЬ! Перед процедурой необходимо соблюсти несколько рекомендаций:
- Не загорать на солнце или в солярии и не пользоваться кремами для автозагара – в течение двух недель
- Не принимать разжижающие кровь и нестероидные противовоспалительные препараты
- В случае лечения антибиотиками или ретиноидами за неделю до процедуры завершить их прием
После процедуры нужно:
- Воздержаться от посещения солярия, сауны, бани, бассейна
- Защищать кожу от солнца при помощи кремов с SPF-фильтром, в летний период не менее 30
- В случае отеков прикладывать холод
- Соблюдать питьевой режим
Противопоказания
Удаление сосудов и сосудистой сетки с применением IPL технологии не проводят:
- После процедуры пилинга и посещения солярия или пляжа
- При герпесе и кожных заболеваниях
- Беременным и кормящим
- При сахарном диабете
На консультации со специалистом необходимо обсудить состояние своего здоровья.
ВАЖНО ЗНАТЬ
Появление сосудистых звездочек и сетки можно предотвратить, если использовать рекомендации специалистов «Арбат Эстетик».
Подробнее в нашей статье про рекомендации.
7 причин удалить сосудистые дефекты в «АрбатЭстетик»
- Многочисленные пациенты клиники «АрбатЭстетик» выбирают процедуру фототермолиза у нас, потому что это:
- Эффективно – аппарат InMode с насадкой Lumecca позволяет навсегда избавиться от красных пятен даже при глубоком расположении сосудов
- Быстро – после первого сеанса пациент получает видимый косметический результат
- Безопасно – риск повреждения кожи сведен к нулю, процедуру можно проводить даже летом
- Безболезненно – индивидуальная настройкой параметров контактного охлаждения делает фототерапию IPLкомфортной для пациента
- Не имеет ограничений по фототипу кожи и периоду проведения – эффективно и для смуглых людей и возможно применение летом
- Индивидуально – на аппарате InMode с насадкой Lumecca параметры воздействия на очаги покраснений устанавливаются с учетом особенностей каждого пациента
- Профессионально – процедуры проводят специалисты экспертного уровня
Источник
Что такое лазерная дисцизия? Под этим медицинским термином скрывается чистка хрусталика, проводимая при вторичной катаракте. Рассмотрим подробнее что же это такое.
По данным ВОЗ, катаракта — это одна из основных причин полной потери зрения. Ее опасность в том, что у пациентов, прошедших лечение, часто встречаются случаи рецидивов, то есть вторичной катаракты. В таких ситуациях врачи применяют современный метод лечения — лазерную дисцизию. О том, что это такое, мы расскажем в данной статье.
Согласно статистике ВОЗ, на сегодняшний день более 253 миллионов человек во всем мире страдают от различных нарушений зрения. 81% от общего количества людей, полностью утративших зрение, относятся к возрастной группе старше 50 лет. По мнению мировых экспертов в области офтальмологии, основной причиной утраты зрительных функций считается не прооперированная катаракта.
Опасность этой болезни заключается в том, что она может быть вторичной, то есть, несмотря на своевременность удаления глазной катаракты, возникнуть снова.

Что такое катаракта?
Сама по себе катаракта представляет помутнение хрусталика, обусловленное денатурацией входящего в его состав белка, то есть изменения естественного построения белковой молекулы. Причин развития вторичной катаракты немало: это и преклонный возраст, и прием некоторых медикаментов, например, кортикостероидов, и различные травмы глаза, и неблагоприятное воздействие окружающей среды. Так, например, ликвидаторы трагедии на Чернобыльской АЭС, подвержены высокому риску развития данной патологии. Она требует обязательной коррекции, а именно хирургического вмешательства, заключающегося в замене хрусталика на интраокулярную линзу.
Почему возникает вторичная катаракта?
К сожалению, операции по удалению возрастной катаракты не являются гарантированной панацеей. В среднем, от 30 до 50% пациентов, перенесших замену хрусталика, вновь возвращаются к врачу с той же проблемой. В таких случаях диагностируется вторичная катаракта. Она тоже заключается в помутнении хрусталика прооперированного глаза, но, на этот раз — его задней капсулы. Во время проведения операции по замене хрусталика эту капсулу оставляют нетронутой, а внутрь нее помещают интраокулярную линзу. Однако иногда на этой самой капсуле происходит разрастание клеток эпителия, которые и провоцируют собой помутнение. Но это лишь наиболее распространенная версия рецидива. Истинные причины возникновения вторичной катаракты не выяснены. Некоторые офтальмологи сходятся во мнении, что после удаления хрусталика на его капсуле могут оставаться частицы пораженных клеток, способные разрастаться, формируя особую пленку.

Другие же специалисты считают, что причины патологий хрусталика после удаления катаракты связаны с индивидуальной реакцией организма, а точнее — капсульных клеток на наличие в глазу искусственного хрусталика. Не стоит забывать и о таких факторах риска, как:
- механические повреждения глаза после проведения операции;
- нарушение обмена вещества или эндокринологические заболевания;
- токсические отравления, например, лекарственными препаратами;
- заболевания зрительных органов различной природы;
- склонность к употреблению алкоголя или курение.
Какая бы из причин не привела к осложнениям после удаления катаракты, необходимо сразу же записаться на прием к врачу-офтальмологу, который, проведя осмотр, определит дальнейшие действия.
Что представляет собой капсула хрусталика?
Капсула хрусталика — это довольно тонкий по своей структуре и эластичный мешочек. Она является наиболее плотной и основной мембраной тела человека. Спереди капсула толще, чем сзади. Ее размеры могут достигать 15,5 микромиллиметров. Несмотря на это, капсула вмещает в себя твердую структуру натуральной оптической линзы глаза. Именно внутрь нее после проведения операции и помещается интраокулярная линза. При замене хрусталика хирургическим методом структура внешней части капсулы, являющейся более утолщенной, чем задняя, может нарушаться, в связи с чем ее удаляют вместе с содержимым — корой пораженного болезнью хрусталика и мутным ядром. Задняя часть капсулы хрусталика после удаления катаракты сохраняется и в нее имплантируется интраокулярная линза.

Диагностика помутнения искусственного хрусталика
Вторичная катаракта может «вернуться» в любой момент, вне зависимости от того сколько прошло времени с момента операции по ее удалению. Как говорят врачи-офтальмологи, в некоторых случаях может пройти несколько лет, а в других — немногим более полугода. В этом случае все индивидуально и зависит от особенностей организма. Будучи вторичной, болезнь развивается поэтапно. Как правило, диагностика данного заболевания не вызывает никаких проблем у врачей. Основным видом исследования при первых подозрениях на рецидив патологии является обычный офтальмологический осмотр глаза, проводимый при помощи щелевой лампы. Если результат удаления возрастной катаракты окажется неэффективным, то врачу через щелевую лампу будет видна пелена, покрывающая зрачок. С помощью нее офтальмолог сразу же сможет определить уровень помутнения, остроту зрения и динамику ее изменения. На основании этих данных он сможет сделать свое заключение относительно лечения лазером при вторичной катаракте. С какими же симптомами стоит обращаться к врачу? Офтальмологи выделяют следующие:
- резкое снижение качества зрения;
- светочувствительность глаз;
- нарушение цветовосприятия;
- двоение изображения или возникновение бликов;
- появление сероватого пятна в области зрачка.
При обнаружении у себя вышеперечисленных симптомов следует как можно скорее обратиться к лечащему врачу для проведения полноценного обследования и принятия специалистом решения касательно чистки хрусталика.
Как происходит чистка искусственного хрусталика лазером?
Наиболее распространенным и действенным способом чистки искусственного хрусталика является лазерная дисцизия, более известная как чистка хрусталика. Осуществляется лечение YAG-лазером. Данное устройство широко используется в различных целях, например, при указании цели во время военных действий или для обработки металлов. В офтальмологии применяется лечение лазером, мощность которого не превышает 50 Ватт. Процесс удаления вторичной катаракты довольно прост и не занимает много времени. При помощи лазерного устройства происходит удаление помутневшей задней капсулы из оптической оси.
Согласно отзывам пациентов, процедура является абсолютно безболезненной, реабилитация проходит быстро после операции. Лечение катаракты, являющейся вторичной, не требует никаких хирургических манипуляций с глазами. Достаточно использования местной анестезии. При этом риск возникновения каких-либо осложнений крайне минимален.

Противопоказания для проведения чистки хрусталика
Несмотря на то, что лазерная дисцизия при вторичной катаракте является довольно безболезненной операцией, существуют определенные противопоказания, при которых ее проведение невозможно. К ним относятся:
- нарушения обмена веществ и другие заболевания эндокринной системы;
- хронические и аутоиммунные патологии в стадии обострения;
- механические повреждения роговой оболочки глаза;
- нарушения системы свертываемости крови;
- повышение внутричерепного или внутриглазного давления;
- психические отклонения, при которых пациент находится в неадекватном состоянии;
- онкологические заболевания.
Именно ввиду наличия данных противопоказаний при вторичном случае катаракты врач-офтальмолог порекомендует предварительно пройти обследование у врача-терапевта.

Возможные осложнения лазерного лечения
Несмотря на безопасность лазерной дисцизии вторичной катаракты она, все же, является операцией, а потому после нее могут возникнуть определенные осложнения, такие, как:
- механические повреждения искусственного хрусталика;
- различного рода воспаления, например: радужки или цилиарного тела;
- резкое повышение внутриглазного давления;
- отек или отслойка сетчатой оболочки глаза;
- хроническое воспаление внутренних структур глаза.
При первых симптомах необходимо сразу же записаться на прием к врачу-офтальмологу. Берегите себя и свое зрение!
Источник
