Кровоизлияния в сетчатку отек диска

Макулярный отек – это не самостоятельная болезнь, а признак, при этом не только офтальмологических заболеваний. Сопровождается он снижением центрального зрения. Зачастую это компенсируется вторым глазом, из-за чего больной не сразу замечает признаки отечности. Этим она и опасна.
Макула, или желтое пятно, находится в центре сетчатой оболочки глаза и отвечает за центральное зрение. Под воздействием различных факторов происходит накапливание жидкости в этой части глаза, что и провоцирует отечность.
Отек макулы – это признак какого-то заболевания. При этом данное патологическое состояние очень опасно и способно привести к сильному ухудшению зрения.
Причины отека сетчатки глаза
Основная причина – это попадание жидкости в центре внутренней оболочки. Происходит это вследствие различных процессов. Существуют разные механизмы развития симптома. Впервые его описал ученый C.Р. Ирвин. Он рассматривал отек как последствие операции по удалению хрусталика при катаракте. При этом механизм зарождения его до сих пор точно не выяснен. Предполагается, что развитие макулярного отека определяется видом хирургической операции, проведенной на глаз.

Сегодня известны и другие причины. Одна из самых частых – сахарный диабет, который нередко вызывает диабетическую ретинопатию. Отек возникает из-за повреждения сосудов, через которые жидкость просачивается в макулу.
Факторы, провоцирующие макулярный отек, можно объединить в две группы. В первую входят офтальмологические заболевания:
глаукома;
увеиты;
пигментный ретинит;
отслойка сетчатки;
окклюзия или тромбоз вен сетчатой оболочки;
диабетическая ретинопатия;
аметропия.
Во вторую группу причин включены патологии, которые напрямую не связаны с органами зрения:
гипертония;
сердечно-сосудистые заболевания;
инфекционные болезни;
дисфункция почек;
ревматизм;
атеросклероз;
болезни крови;
нарушения работы центральной нервной системы.
Кроме того, привести к отеку макулы могут:
операции на глазах;
высокий уровень холестерина в крови;
плохая свертываемость крови;
отравления;
воспалительные процессы;
онкология и лучевая терапия;
травмы глазного яблока;
побочные действия лекарств;
малоподвижный образ жизни.
Признаки макулярного отека

Продолжительная отечность макулы способна привести к серьезному ухудшению зрения, а также к дистрофии сетчатой оболочки или разрыву желтого пятна. Но долгое время патологический процесс развивается бессимптомно. У пациента возникает частичное и кратковременное снижение остроты зрения, что компенсируется вторым глазом. По мере скопления жидкости в тканях макулы симптомы становятся более выраженными:
нечеткость изображения в центральной части;
размытость картинки;
диплопия;
ухудшение зрения по утрам;
чрезмерная светочувствительность;
снижение видимости вблизи и вдаль, что не поддается коррекции;
искаженное восприятие линий, очертаний предметов – метаморфопсия.
Также при макулярном отеке наблюдается нарушение цветового зрения. Нередко при этом заболевании мир видится в розовых тонах в буквальном смысле. Кроме того, данный патологический процесс может сопровождаться признаками основного заболевания, вызвавшего отек.
Разновидности макулярного отека
В зависимости от этиологии симптома, характера его развития и других особенностей, выделяется 3 вида данного патологического явления:
диабетический;
кистозный;
дистрофический.
Диабетический отек

Ухудшение зрения наблюдается почти у 85% пациентов с сахарным диабетом 1-го типа. Диабетическая ретинопатия развивается, как правило, в течение 15-20 лет болезни и является самым тяжелым ее осложнением. Возникает оно вследствие общего поражения сосудов организма и сетчатки в частности. Данное заболевание нередко приводит к полной слепоте. Проявляется оно и в отеке макулы. При ухудшении состояния капилляров они становятся хрупкими и проницаемыми. Плазма попадает в желтое пятно, наполняя его и провоцируя отечность.
Выделяют 2 типа такого отека:
Фокальный. Не затрагивает центральную часть желтого пятна. Размер отека незначительный. К примеру, диск зрительного нерва намного превышает его в диаметре.
Диффузный. Наблюдается поражение центра макулы. Отек достаточно большой. Диаметр его превышает размеры диска не менее чем в 2 раза. Отечность провоцирует дегенеративные и дистрофические изменения и сильное снижение зрения.
Кистозный макулярный отек глаза
Кистозный отек вызывается процедурой удаления катаракты путем факоэмульсификации, то есть дробления хрусталика лазером или ультразвуком. Симптомы отечности возникают через 6-11 недель после операции. Провоцирующим фактором выступает натяжение, которое образуется между сетчатой оболочкой и стекловидным телом.
Также кистозный макулярный отек развивается на фоне:
увеитов;
циклита;
опухолей в области глазницы;
пигментного ретинита.
Очень часто отек из-за отсутствия лечения становится хроническим. Возрастает риск повреждения фоторецепторов с фиброзным перерождением.
Дистрофический макулярный отек
Эта форма симптома развивается при возрастных изменениях в человеческом организме после 40 лет. Зачастую дистрофический отек выявляется у женщин. Причинами развития отечности становятся:
генетическая предрасположенность;
тонкие сосудистые стенки;
ожирение;
вредные привычки;
травмы глаз;
дефицит витаминов и минералов;
плохая экология.
Для дистрофического макулярного отека характерны такие признаки, как нарушение цветовосприятия и изменение очертаний предметов. Также больные отмечают, что им становится сложнее читать. Этот патологический процесс достаточно опасный. На конечной стадии отека сетчатки глаза лечение не приносит положительных результатов.
Диагностика и лечение отека макулы

Обследование проводится в несколько этапов. На первом врач выслушивает жалобы пациента. Описание им признаков ухудшения зрения очень субъективно, но оно уже может дать какое-то представление о характере патологического процесса. Кроме того, врач должен узнать о различных патологиях, которые имеются у больного, например, о сахарном диабете, гипертонии и пр. Основные данные получаются в ходе следующих обследований:
Визометрия – проверка остроты зрения.
Периметрия – измерение полей зрения. Оно проводится сегодня с помощью компьютерного прибора. При макулярном отеке страдает центральная зона сетчатки. Периметрия позволяет выявить участки снижения центрального зрения, обнаружить скотомы. По их расположению определяется область поражения желтого пятна.
Офтальмоскопия – осмотр глазного дна. Метод помогает оценить общее состояние внутренней оболочки глаза, рассмотреть ее в деталях, в том числе макулу и диск зрительного нерва.
Флюоресцентная ангиография – обследование с использованием специального красителя, который подсвечивает сосуды. В ходе обследования удается обнаружить место, где жидкость выходит из капилляров и попадает в желтое пятно. С помощью ангиографии выявляется отек, определяются его размеры и границы.
Оптическая когерентная томография применяется для детального осмотра сетчатки с определением толщины всех ее слоев.
Лечение макулярного отека глаза
Лечится отек несколькими способами – лекарствами, лазером, оперативно. В первую очередь необходимо стабилизировать зрительные функции. Для этого нужно устранить проницаемость сосудов. Алгоритм лечения зависит от формы отека, его причин и стадии. На раннем этапе назначаются глазные капли, таблетки, инъекции внутривенно и внутримышечно. Применяются следующие виды препаратов:
противовоспалительные;
диуретики;
лекарственные средства, улучшающие микроциркуляцию.
Отек, спровоцированный хроническим заболеванием, лечится путем устранения основной болезни. При тяжелом протекании патологического процесса назначаются интравитреальные инъекции. Они обеспечивают мощный терапевтический эффект. Препарат вводится непосредственно в глаз максимально близко к центральной зоне сетчатой оболочки. Процедура проводится офтальмохирургом, так так требует от врача хорошей подготовки и большого опыта. Укол делается после закапывания анестезирующих капель. Как правило, вводятся кортикостероиды, обладающие сильным противовоспалительным действием. Также используются антиангиогенные препараты. Они предназначены для того, чтобы не допустить разрастания новых сосудов в области поражения сетчатки отеком.
Лечение отека сетчатки лазером
Уменьшить отек удается с помощью лазерной коагуляции. Проводится процедура в амбулаторных условиях под местной анестезией. Лечится всегда один глаз. Если отеки возникли на обоих, повторная операция назначается через несколько недель.
В ходе лазерной коагуляции сетчатка припаивается лазером к сосудистой оболочке. Благодаря этому можно предотвратить разрастание сосудов и устранить их пропускаемость. Процедура очень безопасная, ее назначают даже беременным женщинам с отслоением сетчатки. Однако есть и ряд противопоказаний к такому лечению:
ретинальные кровоизлияния;
помутнение оптических сред глаза – роговицы или хрусталика;
разрастание сосудов радужной оболочки;
кровоизлияния в стекловидное тело и его деструкция;
острота зрения ниже 0,1;
дистрофия роговицы.
Макулярный отек сетчатки глаза: хирургическое лечение
Если отек не получается устранить вышеперечисленными способами, а также с целью профилактики его развития, проводится витрэктомия – процедура удаления стекловидного тела. Делается операция под общим наркозом. Ее продолжительность составляет около часа. Вместо удаленного стекловидного тела в полость глазного яблока имплантируется имитирующее его вещество – силиконовое масло, газовый пузырь, солевой раствор.
Лечится макулярный отек несколько месяцев до его полного исчезновения. В некоторых случаях он не проходит на протяжении года или двух. При своевременно начатом лечении можно восстановить все зрительные функции. Длительное и тяжелое протекание отека при отсутствии полноценного лечения может привести к сильному снижению зрения.
Лечение макулярного отека народными средствами
Вылечить отек макулы можно только с помощью лекарств или операции. Применение народных средств должно быть одобрено врачом. В интернете можно найти следующие рецепты:
Чистотел. Его советуют людям с диабетическим отеком. Для приготовления отвара потребуются 2 ложки травы. Их нужно залить кипятком и дать настояться. Полученный настой закапывают в глаз по 2-3 капли один раз в день в течение месяца.
Луковая шелуха с хвоей. Отвар готовится из лука, иголок хвойных деревьев и плодов шиповника. Варить его нужно 10 минут. Принимается внутрь ежедневно на протяжении месяца.
Отвар из васильков и тмина. Его закапывают в глаза по две капли.

Все эти средства не помогут вылечить заболевание и снять отек, поэтому большинство людей относятся к ним скептически. Не прибегайте к их использованию без консультации врача.
Чем опасен макулярный отек?
Если отек послеоперационный, то проходит он быстро и без последствий. Более тяжелые осложнений возникают при ретинопатии. Также различные виды отеков могут привести к:
сильному воспалению тканей глаза;
кровоизлияниям в различные структуры глазного яблока;
снижению остроты зрения;
повышению внутриглазного давления;
отслоению сетчатки.
Профилактика отека макулы
Специфической профилактики макулярного отека не разработано. Пациентам с сахарным диабетом рекомендуется постоянно контролировать уровень сахара в крови. Также Вы можете проверять зрение по сетке Амслера. Этот тест можно скачать в интернете. Его результаты дают примерное представление о центральном зрении. Не забывайте периодически обследоваться у офтальмолога, особенно при наличии хронических заболеваний.
Источник
Когда кровь выходит за пределы сосуда в слои сетчатки, развивается состояние, называемое ретинальное кровоизлияние. Его следует отличать от гемофтальма (кровоизлияния в стекловидное тело), субконюнктивального кровоизлияния, которое локализуется не внутри, а снаружи глазного яблока, под слизистой оболочкой.
Код по МКБ-10
H 35.6
Причины и виды кровоизлияний в сетчатку глаза
Ретинальные кровоизлияния возникают вследствие следующих причин:
- Механической травмы (тупые и проникающие ранения, контузии);
- Закрытия просвета сосудов тромбом или атеросклеротической бляшкой;
- Их патологической ломкости и высокой проницаемости (в т.ч. на фоне системных заболеваний);
- Гипертонических и диабетических кризов.
Рис.1 Различные виды ретинальных кровоизлияний
Офтальмологи различают несколько видов ретинальных кровоизлияний, в зависимости от локализации и внешнего вида при осмотре глазного дна:
- Штрихообразные («языки пламени») – крой выходит в слой, богатый нервными волокнами – напоминают штрихи, а у макулы (центрального пункта сетчатки, в котором пересекаются лучи света) и диска имеют вид радиальных полосок;
- Округлое кровоизлияние – находится, как правило, в средних слоях сетчатки – выглядят как мелкие кружочки ярко-багрового или красного цвета с чёткими краями;
- Преретинальное – располагается между задней гиалоидной мембраной стекловидного тела и слоем нервных волокон. Имеет вид большой лужи. Её размер равен 4-5 диаметрам диска зрительного нерва. В ней определяется горизонтальный уровень раздела форменных элементов и плазмы крови;
- Субретинальное – локализованное между слоями нейроэпиталия и пигментного эпителия сетчатки. Оно темнее ретинального кровоизлияния, без чётких контуров;
- Хориоидальное – имеет тёмно-красный цвет с синеватым оттенком;
- Ретрохориоидальное – артериальное кровотечение, которое называют экспульсивной геморрагией.
Диагностика
При подозрении на кровотечение в сетчатку наши офтальмологи проводят комплексное обследование пациента.
- Проверку остроты зрения, которая показывает состояние центральной зоны сетчатки;
- Периметрию (исследование бокового зрения), позволяющую провести оценку состояния периферических участков сетчатки;
- Тонометрию – измерение внутриглазного давления.
С помощью специального обследования – офтальмоскопии (с широким зрачком) мы определим локализацию кровоизлияний, их количество, а также выявить истончённые участки, представляющие опасность в плане возникновения новых патологических очагов (измененные сосуды).
Ультразвуковое исследование даёт представление о размерах отслоившейся сетчатки (если такое происходит на фоне кровоизлияния) и состоянии стекловидного тела. Оно особенно важно при помутнениях хрусталика, роговицы или стекловидного тела, когда невозможно увидеть сетчатку.
Оптическая когерентная томография (ОКТ) позволяет дифференцировать структуры глаза размером в несколько тысячных долей миллиметра (микрометрах). Она сочетает в себя возможности сканера и микроскопа. С помощью этого диагностического исследования офтальмолог может детально рассмотреть состояние всех слоёв сетчатки.
В нашем центре имеется уникальная возможность проведения ОКТ в режиме ангиографии (ОКТА) – т.е. исследовать кровоток по сосудам сетчатой оболочки и выявить место выхода крови для дальнейшего лазерного лечения.
В плане прогнозов по восстановлению зрения используются электрофизиологические исследования (ЭФИ): врач-офтальмолог определяет жизнеспособность зрительного нерва и нервных клеток сетчатки, что определяет целесообразность поведения лечения (в т.ч. дорогостоящего).
Рис.2 Процедура оптической когерентной томографии сетчатки (ОКТ)
Лечение
Умеренные кровоизлияния в сетчатку глаза, которые не связаны с системной хронической патологией, преимущественно не требуют специализированного лечения. Они рассасываются самопроизвольно. Если изменения более выражены, наши офтальмологи проводят консервативную терапию следующими препаратами:
- Кортикостероидами (субконъюнктивально);
- Ангиопротекторами;
- Антиоксидантами;
- Неспецифическими противовоспалительными средствами;
- Сосудорасширяющими и антигистаминными средствами.
Массивное ретинальное кровотечение требует выполнения оперативного вмешательства.
Наши лазерные хирурги могут герметизировать повреждённые сосуды сетчатки с помощью процедуры лазерной коагуляции.
Чтобы восстановить нормальное кровообращение в ретинальных сосудах у пациентов, страдающих сахарным диабетом, при возникновении кровотечения в сетчатку глаза, обусловленного ростом новых сосудов, в нашей назначают препараты, которые подавляют факторы роста сосудов (antiVEGF). К ним относится Луцентис и Эйлеа (аналогичное им средство «Авастин», не сертифицирован для применения в офтальмологии на территории России!). Эти лекарственные средства вводятся внутрь глаза опытным витреоретинальным хирургом в условиях стерильной операционной.
Рис.3 Проведение интравитреальной (внутриглазной) инъекции в стерильных условиях под местной анестезией
В тяжёлых случаях назначается операция витрэктомии – удаление сгустков крови с частью стекловидного тела глаза и замещении его на специальные растворы.
Тактика лечения определяется нашим специалистом в каждом конкретном случае индивидуально – чтобы получить максимальный эффект по восстановлению зрения и при этом не навредить пациенту.
Прогноз
У большинства пациентов ретинальные кровоизлияния хорошо рассасываются. Иногда на их месте развиваются нежные соединительнотканные шварты или остаётся крапчатость макулярной зоны, в результате чего резко снижается острота зрения. Поэтому, для сохранения зрения важно своевременно обращаться к специализированную глазную клинику к врачам, которые знают и умеют лечить подобные диагнозы. Будем рады вам помочь – звоните, чтобы задать свои вопросы и записаться на приём.
Узнать стоимость основных диагностических процедур и хирургических манипуляций проводимых в нашей клинике вы можете в разделе ЦЕНЫ.
Источник
Макулярный отек сетчатки – это синдром, характеризующийся отеком центральной части сетчатки глаза (макулы), что вызывает нарушение центрального зрения. Диаметр макулы относительно небольшой и составляет примерно 5 мм, однако, именно эта часть сетчатки характеризуется скоплением клеток, обладающих светочувствительной функцией, – фоторецепторов, и формирует центральное предметное зрение. Скопление жидкости в центральной зоне сетчатки, и получило название макулярный отек глаза или отек макулы.

Почему развивается отек макулы?
Макулярный отек сетчатки глаза не классифицируется как отдельная нозология, а является симптомом, который возникает при следующих глазных заболеваниях:
- Тромбоз центральной вены сетчатки и ее ветвей.
- Диабетическая ретинопатия, как глазное осложнение сахарного диабета.
- Последствия офтальмологических операций (в частности, после осложненного удаления катаракты).
- Воспаления сосудистой оболочки глаза (увеиты).
- Посттравматические изменения вследствие ранения и тупой травмы органа зрения.
- Отслойка сетчатки.
- Доброкачественные и злокачественные внутриглазные новообразования.
- Глаукома.
- Воздействие токсических веществ.
Кроме того, отек макулярной области сетчатки может возникать при различных не офтальмологических заболеваниях: инфекционные болезни (ВИЧ, токсоплазмоз, туберкулез); атеросклероз; ревматизм; патология почек; артериальная гипертензия; заболевания головного мозга (менингит, травмы головы); болезни крови; аллергические реакции.
Образование отека макулы имеет различные механизмы, которые зависят от основной причины заболевания.
Диабетический макулярный отек развивается вследствие поражения сосудов сетчатки глаза, что вызывает изменение проницаемости капилляров, пропотевание и застой жидкости в макулярной области.

При окклюзии центральной вены сетчатки кистозный макулярный отек развивается по причине нарушения венозного оттока, вследствие чего жидкость проникает в околососудистую область и накапливается в центральной зоне сетчатки.
При посттравматических и воспалительных поражениях сетчатки возникают витреоретинальные сращения (соединительнотканные мембраны, соединяющие стекловидное тело с сетчаткой). Вследствие этого стекловидное тело оказывает тракционное (тянущее) воздействие на сетчатку, таким образом, вызывая отек макулы, а иногда и отслоение или разрыв сетчатки.
 |
| Тракционный макулярный отек сетчатки |
Механизм послеоперационного отека макулы (синдрома Ирвина-Гасса) до конца не изучен. Вероятнее всего, он также вызван формированием витреомакулярных тракций. Из всех офтальмологических операций макулярный отек глаза чаще всего возникает после удаления катаракты. По статистике чаще макулярным отеком осложняется операция экстракапсулярной экстракции (в 6,7% случаев) в сравнении с операцией факоэмульсификации.
Симптомы макулярного отека сетчатки глаза
Клиника макулярного отека обусловлена накоплением жидкости непосредственно в слоях макулы, что вызывает следующие нарушения зрения:
- нечеткое, смазанное изображение преимущественно в центральной зрительной области;
- эффект визуальной деформации прямых линий;
- изображение в ряде случаев может приобретать розоватый цвет;
- повышенная фоточувствительность, болезненное восприятие яркого света, вплоть до формирования фотофобии;
- в некоторых случаях наблюдается циркадность ухудшения остроты зрения (циклично, в зависимости от времени суток).
 |
| Симптомы отека макулы |
При неосложненном течении макулярного отека глаза абсолютной потери зрения чаще всего не происходит, но восстанавливается зрение достаточно медленно – от двух месяцев до года. Хронический отек макулы, сохраняющийся более 6 мес., характеризуется необратимым повреждением зрительных рецепторов сетчатки с последующим их замещением фиброзной тканью и необратимым снижением центрального зрения. Это доказывает актуальность ранней верификации диагноза и необходимость полноценного лечения данной патологии.
Классификация отека макулы
В зависимости от причины, вызвавшей отек макулярной зоны, патогенеза развития и клинических проявлений выделяют следующие виды макулярного отека сетчатки глаза:
Диабетический макулярный отек
Диабетический макулярный отек – это отек, формирующийся в результате осложненного течения сахарного диабета и развития диабетической ретинопатии, при этом в зависимости от площади поражения различают две формы:
- Фокальный – отек не распространяется на макулярную зону и занимает по площади менее 2-х диаметров диска зрительного нерва (ДЗН).
- Диффузный занимает более двух диаметров ДЗН и захватывает центральную область сетчатки. Такой отек макулы имеет более неблагоприятное течение, поскольку вызывает дегенеративные процессы с последующим развитием дистрофии сетчатки, стойкими и значительными нарушениями зрительной функции.
Диабетический отек макулы развивается в результате длительного течения сахарного диабета, осложненного диабетической ретинопатией. Механизм его формирования заключается в поражении мелких сосудов сетчатки, выработки эндотелиальных факторов роста. Нарушается проницаемость капилляров, часть плазмы проникает из сосудистого русла в сетчатку, таким образом, вызывая отек макулы. При фокальном отеке основную играет роль развитие микроаневризм сосудов сетчатки. При диффузном диабетическом макулярном отеке происходит поражение всей капиллярной сети сетчатки, расширение капилляров, истончение сосудистой стенки, нарушение проницаемости кровеносных сосудов. Стойкая гипергликемия при отсутствии адекватной коррекции вызывает утолщение и поражение мембраны капилляров, высвобождение свободных радикалов. В итоге это приводит к необратимым изменениям вплоть до гибели фоторецепторов. Наличие и степень отека макулы зависит от давности наличия сахарного диабета, степени коррекции гликемии, типа сахарного диабета, наличия сопутствующих заболеваний (тяжелая артериальная гипертензия, дислипопротеинемия, гипоальбуминемия).
Кистозный макулярный отек
Кистозный макулярный отек (КМО) – это формирование в сетчатке микрополостей (микрокист), заполненных жидкостью. Кистозный макулярный отек объединяет виды макулярного отека, вызванные различными заболеваниями, но имеющие общий патогенетический механизм – в сетчатке происходит накопление транссудата, вызванное изменением целостности гематоофтальмического барьера. В результате этих патологических процессов нарушается соотношение осмотического давления в сетчатке и сосудистой оболочке глаза, что в сочетании с образованием витреоретинальных тракций провоцирует выработку воспалительных факторов (фактор роста эндотелия, а также фактор роста тромбоцитов) и образование избыточного количества жидкости в макулярной области. Если кистозный макулярный отек существует непродолжительное время, то вероятность последующего восстановления высокая. Такой вариант считается относительно безопасным для глаз. При длительном течении кистозного макулярного отека существует риск слияния мелких кистозных образований в крупные кисты, что может привести к ламеллярному разрыву в центральной ямке сетчатки и необратимым нарушениям центрального зрения.
 |
| Кистозный макулярный отек |
Отек макулы при влажной дистрофии сетчатки
Данный вид макулярного отека связан с возрастными изменениями и возникает у людей в возрасте старше 40 лет при развитии возрастной макулярной дегенерации. «Влажная» (или экссудативная) форма возрастной макулярной дегенерации составляет около 10-20% от всех случаев. В основе патогенетического механизма формирования отека макулы лежит образование новых сосудов, которые, врастая под сетчатку, формируют субретинальную неоваскулярную мембрану. Сквозь нее в макулярную область сетчатки начинает пропотевать жидкость, вызывая последующий ее отек. Это в дальнейшем может привести к локальной отслойке сетчатки, субретинальному кровоизлиянию, гибели фоторецепторов, безвозвратному снижению зрения вплоть до слепоты. Возрастная макулярная дегенерация может прогрессировать с различной скоростью у разных пациентов. Однако, при раннем выявлении развития субретинальной неоваскулярной мембраны и проведении своевременного лечения можно добиться стойкой ремиссии и восстановить зрение.
 |
| Макулярный отек глаза при влажной форме макулодистрофии |
Диагностика макулярного отека
Отек макулы глаза является серьезной патологией, сопровождающейся утратой центрального зрения и потенциально приводящее к полной слепоте. Своевременное выявление заболевания на ранних стадиях помогает не только сохранить, но и восстановить зрение. Основные диагностические методы выявления заболевания включают как стандартные методы офтальмологического обследования, так и специализированные исследования:
- Офтальмоскопия позволит выявить выраженный отек сетчатки по характерной картине глазного дна. Однако, небольшой, локальный отек макулярной области иногда визуально не определяется, но его можно заподозрить по комплексу дополнительных косвенных признаков.
- Тест Амслера используется для выявления метаморфопсий и скотом.
- Оптическая когерентная томография (ОКТ) признана золотым диагностическим стандартом, позволяет оценить структурные изменения сетчатки, а также ее толщину и объем.
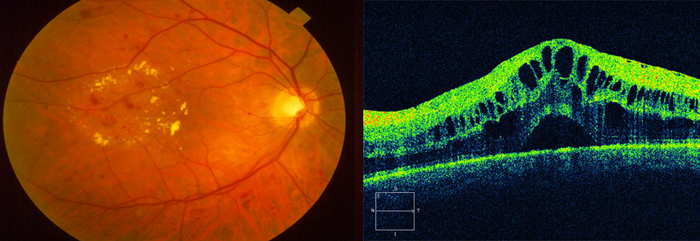 | |
| Осмотр глазного дна | Томография сетчатки |
- Гейдельбергская ретинальная томография (HRT) верифицирует отек макулярной области и измеряет толщину сетчатой оболочки в центральных отделах.
- Флюоресцентная ангиография (ФАГ) глазного дна позволяет выявить участки ишемии сетчатки, сосудистые нарушения, в особенности при окклюзии центральной вены.
Диагностический алгоритм определяется врачом индивидуально для каждого конкретного пациента и зависит от типа макулярного отека и наличия сопутствующих офтальмологических заболеваний.
Лечение макулярного отека
Выбор варианта лечения макулярного отека сетчатки глаза различается при разных видах отека, а также может варьировать в зависимости от причин и давности заболевания. Выделяют три основных варианта лечения макулярного отека глаза: консервативное, лазерное и хирургическое.
При диабетическом макулярном отеке самым действенным способом лечения является метод лазерной коагуляции. Лазерное лечение диабетического макулярного отека заключается в коагуляции измененных сосудов и централизации кровотока. Таким образом, купируется отек и предотвращается дальнейшее развитие заболевания. Лечение диабетического макулярного отека также включает интравитреальное введение лекарственных препаратов (кеналог). При пролиферативной диабетической ретинопатии интравитреально может вводиться anti-VEGF, что позволяет улучшить состояние сосудов сетчатки.
Лечение кистозного макулярного отека включает применение системных и местных нестероидных противовоспалительных препаратов, интравитреальное введение пролонгированных глюкокортикостероидов (Озурдекс) и ингибиторов эндотелиальных факторов роста. С целью оптимизации кровообращения в центральной области может также применяться лазерная коагуляция сетчатки.
При экссудативной форме возрастной макулярной дегенерации основное лечение макулярного отека глаза сводится к интравитреальным инъекциям ингибиторов эндотелиального фактора роста (Авастин, Луцентис, Афлиберцепт), что приводит к обратному развитию вновь образованных сосудов, а также восстановлению капиллярной сети и нормализации кровообращения в сетчатке.
Хирургическое лечение макулярного отека является наиболее высокотехнологичным и эффективным методом, когда иные способы лечения либо проявили свою нерезультативность, либо приводят к незначительному или нестойкому улучшению состояния сетчатки в макулярной области и не сопровождаются стабилизацией или повышением зрительных функций.
Оперативное лечение диабетического и кистозного макулярного отека сетчатки глаза заключается в выполнении операции, которая называется витрэктомия. В условиях Клиники им. Святослава Федорова витрэктомия выполняется в формате 25-27G, когда диаметр рабочей части инструмента составляет менее 0,5 мм! Малоинвазивный характер операции позволяет проводить ее в условиях местного обезболивания, без использования общего наркоза и без госпитализации пациента в стационар клиники. В ходе витрэктомии производится иссечение стекловидного тела и удаление эпиретинальных мембран, оказывающих тракционное воздействие на сетчатку и поддерживающих диабетический и кистозный макулярный отек. Лечение отека макулярной области вследствие развития у пациента влажной формы макулярной дегенерации сопровождается удалением субретинально расположенных новообразованных сосудов, формирующих субретинальную неоваскулярную мембрану, являющуюся причиной макулярного отека.
Своевременно проведенное лазерное или хирургическое лечение макулярного отека существенно оптимизирует результаты лечения и значимо влияет на прогноз заболевания. Кроме того, прогноз зависит от этиологии, давности заболевания, наличия сопутствующей патологии, степени выраженности отека и наличия осложнений. Самый благоприятный прогноз отмечают при послеоперационном отеке макулярной области с полным восстановлением зрения и купированием отека за несколько месяцев. Неблагоприятный прогноз для зрительной функции может быть при осложненных формах отека, при формировании дистрофических изменений, разрывов сетчатки, гибели фоторецепторов. Такие патологические процессы могут привести к необратимому нарушению зрительной функции вплоть до полной слепоты.
Микрохирургия глаза. Клиника им. Святослава Федорова оснащена новейшей аппаратурой, которая позволяет провести детальную диагностику и качественное высокотехнологичное лечение с минимальными рисками и максимальным зрительным результатом. Задачей пациента остается лишь следить за своим здоровьем и зрением, и вовремя обратиться к специалисту при наличии тревожных симптомов.
Источник
