Контузионный отек латерального мыщелка бедренной кости
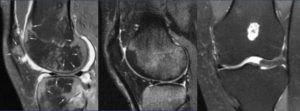
Отеки коленей – серьезный сигнал развития сложной патологии. В организме человека нет ни взаимосвязанных между собою систем. Их тесная связь наиболее очевидна во время болезни. Локальные повреждения колена проявляются особыми признаками, из них первый и наиболее важный – это отеки. Они не считаются отдельной болезнью, это только симптомы, сопровождающие разные травмы и заболевания, что важно вовремя распознать, диагностировать и начать лечиться. Одно из серьезнейших осложнений – отек костного мозга большеберцовой кости коленного сустава.
Продолговатый мозг играет незаменимую роль в иммунитете и кровообразовании. Он расположен в трубчатых и грудинных костях, в реберной, позвонковой костных структурах. Отклонения от нормы в его функциях отражаются на общем самочувствии человека.
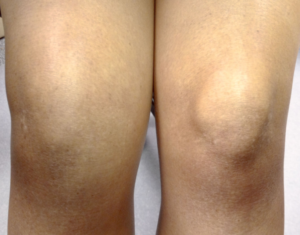
Отек костного мозга коленного сустава
Обычно отечность продолговатого мозга – ответ организма на травмирование, заражение инфекциями, дисфункция тока крови. Основными причинами отечности на коленях являются их травмы. Повреждение меняет структуру суставов, травмируются ткани суставов, не регулируется их кровоснабжение. В межклеточном пространстве скапливается жидкое вещество, мешающее функциям суставного сочленения.
По каким причинам отекает костный мозг
Факторами образования припухания коленных чашечек чаще всего становится отек костного мозга надколенника, повреждения большой берцовой кости. Патология формируется после повреждений на тренировках. Отекание мозгового вещества в коленных суставах приводит к нарушению анатомической структуры кости. Осложнения на костном мозге могут произойти на фоне синовита, контузии кости.
Болит и отекает коленный сустав по причине:
- повреждений связочного аппарата;
- травмы менисков;
- нарушения в структуре синовиальной капсулы.
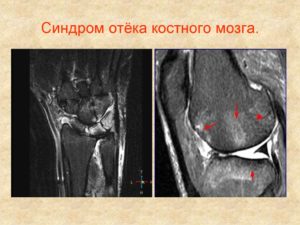
Отек костного мозга
Это сильный толчок к осложнению на костном мозге, к появлению болей и отеков. Выраженная припухлость зависит от тяжести повреждения конечности, от сложности текущего заболевания сустава. Так, артроз сопровождается дегенеративными изменениями хрящевой ткани, из-за чего страдает костный мозг. Асептический бурсит сопровождается припухлостью коленей. Здесь врачу следует дифференцировать «чистый» бурсит от инфекционного, с нагноением. Проникновение инфекции в мозговое вещество кости может вызвать жизненно значимые осложнения, вплоть до потери конечности.
Виды отечности
Классификация отечности костного мозгового вещества основывается на нескольких аспектах: на факторах формирования отечности, на происхождении и возникновении отечности; на особенностях течения заболевания и патогенеза.
Причины появления классифицируют отечность:
- опухолевого типа;
- токсического происхождения;
- травматического характера;
- гипертензивного осложнения;
- послеоперационного вида;
- ишемического типа;
- воспалительного характера.
Происхождение отечности классифицируется как:

МРТ коленного сустава при отеке костного мозга
Цитотоксические отеки с нарушением обмена веществ на клеточном уровне; их появление обусловлено нехваткой кислорода; действием токсинов, ишемической болезнью мозга.
- Вазогенные отеки ─ их возникновение вызвано высокой проницаемостью капилляров, отчего жидкое вещество из сосудов проникает в свободное место между клетками. Такие виды отеков сопровождают травмы, воспалительные заболевания.
По особенностям протекания и развития болезни классифицируются разные виды отечности костного мозгового вещества:
- трабекулярный отек коленного сустава: остов коленного сочленения составляют трабекулы – лат. trabeculae, они призваны укреплять основу сустава, в структуре которого есть тяжи, перегородки, состоящие из соединительных тканей с коллагеновым веществом. Трабекулярная отечность коленей вызывается артрозами, артритами, из-за чего в данном случае требуется начинать с лечения непосредственного заболевания, что снимет воспаление и выведет застойное жидкое вещество;
- субхондральный: может образоваться как результат повреждения хрящей, самой легко травмируемой тканью в составе костей. Хрящ может полностью необратимо разрушиться за 3 месяца;
- асептический: чаще всего затрагивает тазобедренные суставы, и только в запущенной форме отеки доходят до коленного сустава;
- реактивный: последствие хирургических манипуляций, устраняется в ходе реабилитации;
- контузионный отек: посттравматическая патология, чаще всего сопровождается порывом крестообразных связок; чтобы установить точный диагноз, требуется проведение МРТ, артроскопической аутопластики;
- перифокальный отек: жидкое вещество скапливается из-за повреждения нервного волокна; как следствие травмы, увеличивается межклеточное пространство, где и скапливается патологическое вещество.
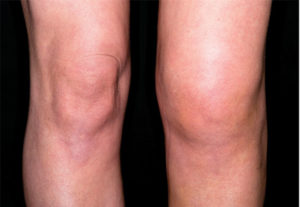
Отек коленного сустава
Костное мозговое вещество колена травмируется на фоне дегенеративных изменений суставной структуры. Это происходит из-за высоких физических нагрузок, поэтому в числе пациентов обычно активные люди, занимающиеся физкультурой и спортом. Часто в простых бытовых движениях случается неудачное приземление на ногу, человек и не понимает, что случилась травма, относится к болям как к проходящему явлению. Но в таких ситуациях повреждается надколенник, как следствие – образуется отек костного мозга коленного сустава.
Все виды отеков колена сопровождаются болевым синдромом, длительным сохранением, постепенным увеличением в размерах. Если заболевание тянется длительное время, у пациента уменьшается анатомическая длина бедра, страдает берцовая кость, уменьшается объем хрящей. Человек начинает хромать.
Лечение отечности костного мозга на коленях
Врач выбирает направление лечения по виду патологии.
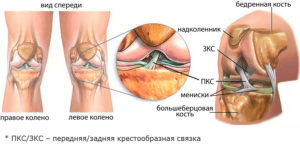
Передняя и задняя крестообразная связка
У контузионной отечности обязательно есть характерный признак – заклинивание, резко ограничивающее движения, сопровождающееся острой болью. Контузионные отеки определяются на МРТ, где показывается порыв крестообразной связки.
Тяжелые повреждения, вызывающие отечность, лечат артроскопической аутопластикой, в ходе которой врач восстанавливает крестообразную связку, удаляет участки поврежденного мениска. При необходимости производится другая процедура – резекция латерального мениска.
Для лечения перифокального травмирования используются традиционные или операционные методики. Перифокальная деформация костного мозгового слоя формируется из-за расширения свободного пространства между клетками и скопления в нем патологического жидкого вещества. Оно поступает из глиальных клеток с поврежденными мембранами. В зоне поврежденных клеток локализованы капилляры, у которых мембраны и эндотелий обладают высокой проницаемостью.
В ходе формирования отечности мозговой прослойки большеберцовой кости нечасто бывают костные деструкции. Область поражения такого типа проявляется отеком костного мозга латерального мыщелка бедренной кости, размеры отечности прямо зависят от условий ее формирования.
Отечность мозга кости только симптом, сопровождающий травмы или заболевания, особенно если своевременно не начато лечение. Он становится спутником контузий, разрывов связок, поражения тканей, синовита. Если появляются ограничения движений коленных суставов, надо обязательно обратить на это внимание, и своевременно получить медицинскую помощь.
Источник
Трабекулярный отек латерального мыщелка бедренной кости – опасный процесс для конечности. К чему приведет такая патология, если ее не лечить, и можно ли избежать заболевания? Какие симптомы позволяют заподозрить неладное?
Специфика трабекулярного отека
Для того, чтобы понять, что собой представляет трабекулярный отек, необходимо разобраться в том, что такое «трабекулы». Это своеобразные перегородки, составляющие внутреннюю опору тканей органа, каркас для него. В случае с мыщелком, окончанием кости трабекулы участвуют в структуре костной губчатой ткани, укрепляют ее. Между этими перегородками находится красный костный мозг и другие составляющие костной ткани. Латеральный мыщелок находится на наружной стороне окончания бедренной кости.
Трабекулярный отек костного мозга – это поражение тех самых перегородок, нарушение общей структуры ткани в результате различных травм и патологий. Бывает трех типов:
- Вазогенный. Причина – нарушение васкуляризации костной ткани, чаще всего из-за травматизации.
- Интерстициальный. Увеличение межклеточного вещества за счет жидкости и белка из-за воспалительного процесса в суставе, например, из-за артрита или бурсита.
- Цитотоксический. Отекают клетки костной ткани из-за развития какой-либо патологии, возможен при онкологическом заболевании.
Каждый последующий тип – результат прогресса предыдущего. Кроме такой классификации специалисты для постановки наиболее точного диагноза используют еще одну:
- Реактивный. То есть отек – это реакция на какую-либо проблему (оперативное вмешательство, установка импланта, инфекционное заболевание). Протекает остро и быстро, возможно выявление гноя в костном мозге.
- Асептический. В костном мозге отсутствует гной, экссудат – серозное вещество. Может наступить в результате несильных травм без кровоизлияния в суставную сумку. Чаще всего поражает коленный и тазобедренный суставы.
- Контузионный. Развивается в результате сильной травмы, характеризуется заклиниваем в суставе.
- Перифокальный. Глиальные клетки начинают вырабатывать увеличенное количество жидкости, которая может послужить благоприятной средой для развития онкологии.
При таких нарушениях, поскольку объемы жидкости резко увеличены, изменяется строение костной ткани мыщелка и замедляется или прекращается ее питание. Начинается компрессия, и патология стремительно распространяется по всей бедренной кости.
Для справки! Отек костного мозга тазобедренного сустава встречается в разы чаще такой же проблемы в любом другом подвижном костном сочленении.
Почему появляется отек?

Причины появления трабекулярного отека специалисты разделяют на первичные и вторичные. Если говорить о первичных факторах риска, то это могут быть воспалительные процессы и нарушения целостности элементов сочленения:
- ушибы;
- переломы мыщелков, закрытые или открытые;
- разрыв связок;
- синовиты, бурситы;
- оперативное вмешательство.
Если говорить о вторичных проблемах, то к ним относят любое дегенеративное заболевание хрящевой и костной ткани. Наиболее распространенная болезнь, при которой трабекулярный отек развивается быстро – остеомиелит. При такой патологии табекулары могут вовсе некрозировать.
Важно! В зависимости от вида патологии процесс отека может протекать остро, с появлением гнойного содержимого, а может действовать постепенно.
Что может почувствовать человек?
Отек латерального мыщелка бедренной кости встречается чаще, чем отек медиального мыщелка, но симптомы будут практически одинаковыми. Человек может заподозрить заболевание по следующим признакам:
- болевые ощущения;
- увеличение сустава за счет отечности;
- покраснение;
- нарушение опоры;
- затруднение движений;
- чувство распирания кости.
Иногда пациенты, когда описывают свои ощущения врачу, говорят о том, что колено как будто чешется изнутри. Если происходит дальнейшее поражение бедренной кости, происходит ее деформация – мыщелок полностью сжимается, стирается, конечность выворачивается наружу, срастаясь в коленном суставе.
Важно! Иногда, если проблема запущенная, человек может заметить наросты на верхней части колена, связано это с окостенением хрящевой ткани.
Диагностика
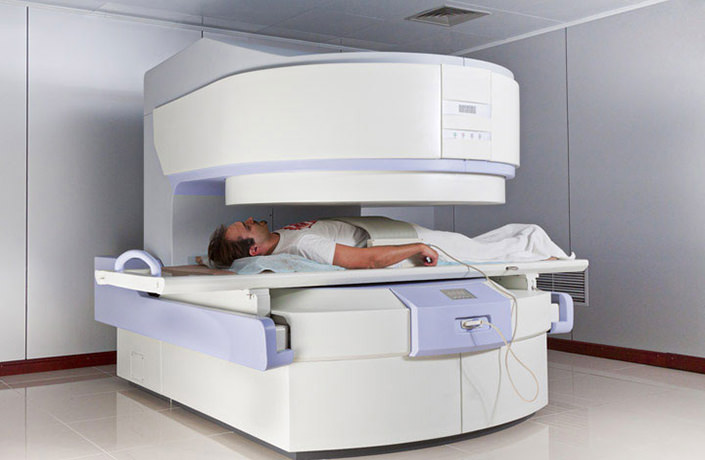
Лечение не начинают без тщательного обследования мыщелков и оценки состояния всей кости. В первую очередь важно определить источник проблем, и обычно пациент сам может указать на травму или инфекционную болезнь.
Главная диагностическая методика для выявления патологии костной ткани – рентген, кроме этого для оценки полной картины состояния здоровья могут понадобиться такие исследования:
- МРТ;
- пункция суставной жидкости и костного мозга;
- денситометрия под контролем УЗИ;
- сцинтиграфия;
- общие анализы крови, мочи.
Для выявления реактивного течения патологии проводят скрининг исследование всего тела. Лабораторные тесты назначаются при подозрении на инфекцию, а также в случае гнойного отека трабекул.
Как лечить?
Главная цель терапии – это уменьшение острых симптомов трабекулярного отека посредством устранения его причины. Обычно применяют лечение медикаментами, но в тяжелых случаях прибегают к оперативному вмешательству по устранению пораженного участка мыщелка или для удаления наростов.
Медикаменты

В первую очередь необходимо восстановить кровообращение в кости, поэтому чаще используют стероидные и нестероидные медикаменты для снятия отечности и воспаления, а также ангиопротекторы, которые возобновляют нормальный кровоток. Из противовоспалительных препаратов применяют:
- Ибупрофен;
- Индометацин;
- Диклофенак.
Препараты выбирают в зависимости от сопутствующих заболеваний и возраста пациента. Преимущественно назначаются инъекционные формы лекарств, однако могут применяться и таблетки.
В качестве препаратов для улучшения микроциркуляции применяют:
- Трентал;
- Никтиновую кислоту;
- Актовегин.
Кроме Никотиновой кислоты необходимо принимать и другие витамины, и полезные вещества для восстановления общего состояния здоровья.
Важно! Самолечение патологии должно быть полностью исключено, поскольку времени на устранение проблем может быть мало.
Оперативное вмешательство
Хирургическое лечение назначают в сложных ситуациях, когда сложно подобрать медикаментозную терапию, или она оказалась бессильной. Применяют артроскопию, благодаря которой можно удалить наиболее обширные очаги проблемы с наименьшим рассечением окружающих тканей. В некоторых случаях применяют хондропластику, когда мыщелки сильно истончены или сдавлены.
Какой прогноз?
Трабекулярный отек – лишь симптом серьезной патологии, однако его развитие может привести человека к инвалидности. Оперативное вмешательство дает быстрый и наиболее эффективный результат, чем медикаменты, но реабилитационный период будет долгим.
Кроме того, следует помнить, что при медикаментозном лечении устранить можно только симптомы, восстановлению структура костной ткани не подлежит, поэтому деятельность после такого лечения может быть существенно ограничена.
Источник
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе – перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении – перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении – болевой. Локализация болезненности – коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором – ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях – прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения – проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости – к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости – повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция – то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем – активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Источник
